Амилоидоз головного мозга
Амилоидоз головного мозга или церебральная амилоидная ангиопатия (ЦАА) является частой причиной «спонтанных» долевых кровоизлияний у пожилых. Синонимы:
Наблюдается три морфологических варианта отложения амилоида в головном мозге:
Эпидемиология
20-40%-у пожилых пациентов без клинических проявлений (выявляемые при аутопсии) и у 90%-пациентов с болезнью Альцгеймера. Часто встречается при синдроме Дауна.
Демография
Классификация амилоидоза по ВОЗ:
Патология
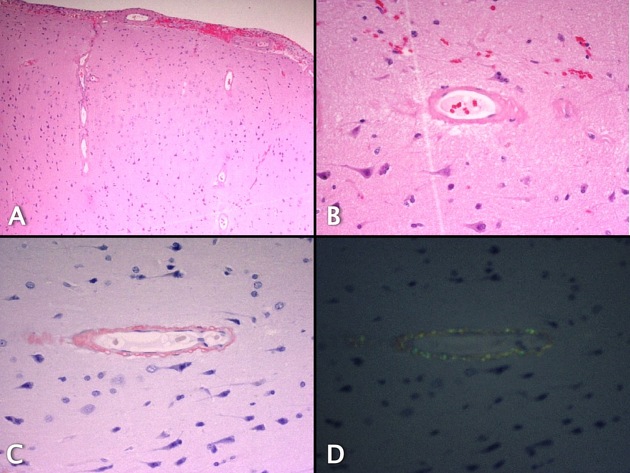
ЦАА обусловлена накоплением агрегированного р-амилоида в сосудах мелкого калибра
Амилоидоз = редкое системное заболевание, вызванное внеклеточным отложением р-амилоида
В 10-20% наблюдается локализованная форма с поражением структур ЦНС
Может иметь первичный/идиопатический генез
Может иметь вторичный генез (при диализе, медуллярном раке щитовидной железы, сахарном диабете 2 типа)
Макроскопические особенности:
Микроскопические особенности:
Генетика
Спорадический характер (амилоид типа р)
— Аллель АРОЕ*Е4 связана с развитием ЦСА-ассоциированных кровоизлиянии
— Пациенты пожилого возраста, ± болезнь Альцгеймера.
Наследственные внутримозговые кровоизлияния с амилоидозом.
— Аутосомно-доминантный тип наследования
— Белок-предшественник амилоида кодируется геном АРР, локализующимся в 21 хромосоме
— Выделяют голландский, британский, фламандский, итальянскии и другие типы
— Более тяжелое и более раннее начало, чем при спорадической форме
Клинические проявления
Острые: инсультоподобные клинические проявления при спонтанном долевом внутричерепном кровоизлиянии.
Хронические: деменция (ЦДЛ)
Бостонские критерии для постановки ЦАА:
Радиологические находки:
Пациенты, страдающие деменцией и имеющие нормальное артериальное давление
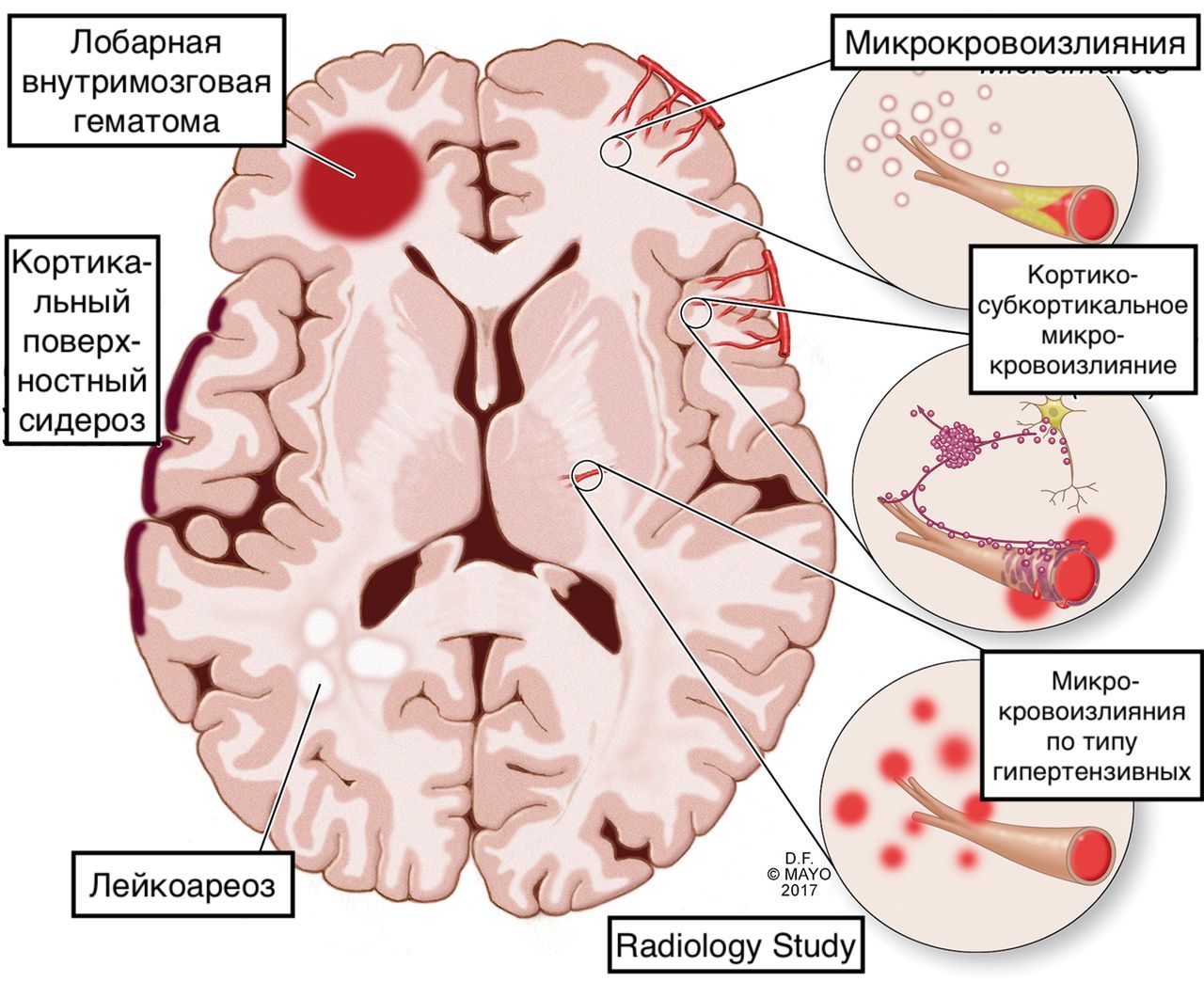
— Лобарное кровоизлияние различной давности
— Мультифокальные кортикальные/субкортикальный микрокровоизлияния в виде «черных точек» при МРТ на Т2* или SWI.
Локализация
Кора/субкортикальное белое вещество (переход между серым и белым веществом).
При аутопсии наиболее часто выявляется поражение теменных + затылочных долей, по данным диагностической визуализации-лобные + височные
Размеры
Для острого долевого кровоизлияния более характерны крупные размеры
Гипоинтенсивные очаги на Т2* характеризуют хронические микрокровоизлияния (не специфичные для ЦАА)
Морфология:
Острые гематомы имеют крупные размеры, часто неправильную форму в зависимости от скорости оседания эритроцитов
Компьютерная томография (КТ)
Магнитно-резонасная томография (MPT).
Радионуклидная диагностика
Дифференциальный диагноз:
Гипертензивные микрокровоизлияния
Множественные кавернозные мальформации
Ишемический инсульт с микрокровоизлиянием
Другие причины появления мультифокальных «черных точек»:
Травматическое диффузное аксональное повреждение
Метастатические поражения с геморрагическим компонентом.
Микроэмболы из искуственных клапанов сердца.
Острая гиперэнтензивная энцефалопатия
CADASIL
Амилоидоз сосудов головного мозга
а) Терминология:
1. Сокращения:
• Церебральная амилоидная ангиопатия (ЦАА)
2. Синонимы:
• «Конгофильная ангиопатия», церебральный амилоидоз
3. Определение:
• ЦАА является частой причиной «спонтанных» долевых кровоизлияний у пожилых
• Наблюдается три морфологических варианта отложения амилоида в головном мозге:
о ЦАА (часто)
о Амилоидома (нечасто)
о Воспалительная ЦАА: ангиит, обусловленный отложением β-а-милоида (БАА) с диффузными воспалительными изменениями белого вещества (редко)
1. Общие характеристики амилоидоза головного мозга:
• Лучший диагностический критерий:
о Пациенты, страдающие деменцией и имеющие нормальное артериальное давление:
— Лобарное кровоизлияние(я) различной давности
— Мультифокальные кортикальные/субкортикальные микрокровоизлияния в виде «черных точек» при МРТ на Т2* или SWI
• Локализация:
о Кора/субкортикальное БВ (переход между серым и белым веществом)
о При аутопсии наиболее часто выявляется поражение теменных + затылочных долей; по данным диагностической визуализации-лобные + височные
о Менее частая локализация патологических изменений-ствол головного мозга, глубокие ядра, мозжечок, гиппокамп
• Размеры:
о Для острого долевого кровоизлияния более характерны крупные размеры
о Гипоинтенсивные очаги на Т2*/последовательностях, взвешенных по восприимчивости (участки «выцветания» изображения) характеризуют хронические микрокровоизлияния (не специфичные для ЦАА):
— Микрокро- и макрокровоизлияния могут представлять собой отличительные признаки ЦАА САА
• Морфология:
о Острые гематомы имеют крупные размеры, часто неправильную форму в зависимости от скорости оседания эритроцитов
2. КТ при амилоидозе головного мозга:
• Бесконтрастная КТ:
о Разрозненные или сливные очаги кровоизлияния кортикальной/субкортикальной локализации с неровными границами, окруженные перифокальным отеком
о Кровоизлияние может прорываться в субарахноидальное пространство или в полость желудочков
о Пациенты могут поступать в лечебное учреждение с конвекситальными субарахноидальными кровоизлияниями
о Редко: гиральная кальцификация
о Часто встречается генерализованная атрофия мозговой ткани
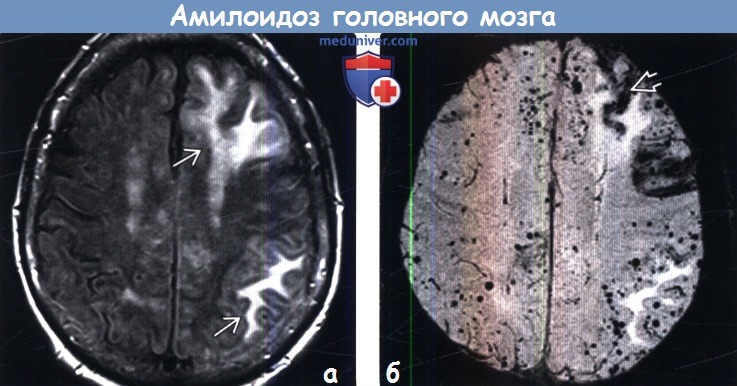
(б) MPT, SWI, аксиальный срез: у этой же пациентки определяются многочисленные очаги артефакта восприимчивости по типу «выцветания» изображения, представляющие собой типичные при ЦАА микрокровоизлияния в паренхиму мозга. Линейный гипоинтенсивный участок представляет собой зону поверхностного сидероза.
При биопсии была диагностирована воспалительная форма амилоидоза. Ответ на стероидную терапию был удовлетворительным.
3. МРТ при амилоидозе головного мозга:
• Т1-ВИ:
о Лобарная гематома (характеристики сигнала варьируют в зависимости от ее давности)
• Т2-ВИ:
о Острая гематома, изо-/гипоинтенсивный сигнал:
— У 1 /3 пациентов имеются признаки старых кровоизлияний (долевых, петехиальных), визуализируемых, как мультифокальные «черные точки»
о Сочетается с разрозненными/сливными очагами поражения БВ почти в 70% случаев
о Редкие формы: не геморрагическое диффузное воспаление со сливными гиперинтенсивными очагами в структуре БВ:
— Острый вазогенный отек белого вещества может визуализироваться при острых воспалительных формах:
Визуализационная картина может имитировать синдром задней обратимой энцефалопатии (СЗОЭ)
— Асимметричный характер повреждения и наличие множественных микрокровоизлияний позволяют выдвинуть предположение о наличии ЦАА
— Отсутствие типичных для СЗОЭ предрасполагающих факторов (например, гипертонический криз, иммунодепрессорная терапия)
— Острая воспалительная ЦАА = ответ на стероидную терапию
• Т2* GRE:
о Мультифокальные «черные точки»
• Постконтрастные Т1-ВИ:
о ЦАА, долевые кровоизлияния обычно не контрастируются
о Амилоидома (фокальное объемное образование[я] без геморрагического компонента):
— Масс-эффект обычно минимальный/умеренный
— Возможно умеренно интенсивное/выраженное контрастирование, что может имитировать новообразование
— Часто распространяются от медиальной к латеральной желудочковой стенке с тонкими радиальными накапливающими контраст краями
— Редко: инфильтрация
о Воспалительная форма (БАА):
— Возможно контрастное усиление борозд, цистерн
• Изображение, взвешенное по магнитной восприимчивости (SWI):
о Мультифокальные гипоинтенсивные очаги (микрокровоизлияния) сходные с таковыми на Т2* GRE, но данный метод более чувствителен в их выявлении
4. Радионуклидная диагностика:
• 99m Tc-ECD ОФЭКТ: снижение церебральной перфузии
• Агенты для ПЭТ визуализации амилоидоза (меченный углерод-11 питтсбургского состава В [11С PiB])
о Демонстрация накопления β-амилоида
5. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о Бесконтрастная КТ = лучший скрининговый метод (для визуализации острых кровоизлияние)
о МРТ с Т2* или SWI для оценки неострой патологии (деменция)
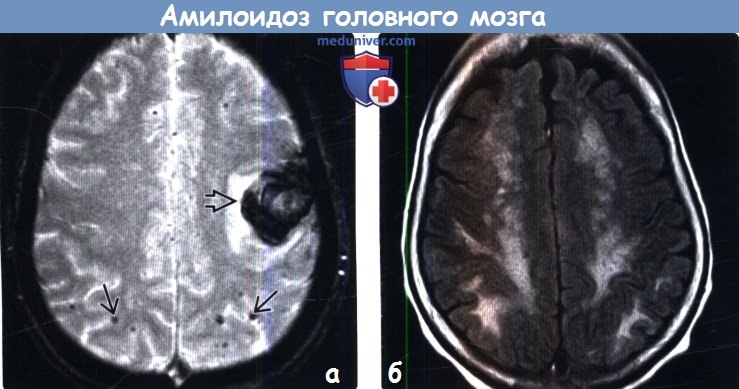
(б) МРТ, FLAIR, аксиальный срез: у пациента 73 лет с WFF определяются типичные сливные очаги в структуре белого вещества, которые могут визуализироваться при церебральной амилоидной ангиопатии и атеросклерозе (хроническая микроваскулярная ишемия). По данным SWI изображений (не представлены) были подтверждены множественные микрокровоизлияния, типичные для ЦАА, 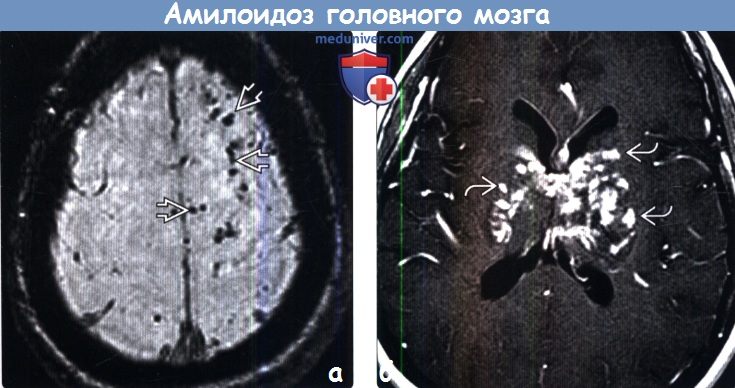
(б) МРТ, постконтрастное Т1-ВИ, аксиальный срез: билатерально в структуре базальных ганглиев, а также перивентрикулярного белого вещества периваскулярно по ходу сосудистых структур определяются множественные мелкие очаги контрастного усиления с умеренным масс-эффектом. Такие признаки («амилоидомы», имитирующие неопластический процесс или возможную атипичную инфекционную/воспалительную этиологию) наблюдаются в меньшинстве случаев амилоидоза.
в) Дифференциальная диагностика:
3. Течение и прогноз:
• Неоднократные рецидивирующие кровоизлияния
• Прогрессивное ухудшение когнитивных функций
4. Лечение:
• Эвакуация фокальной гематомы при возрасте пациента
Видео этиология, патогенез амилоидоза
Редактор: Искандер Милевски. Дата публикации: 18.3.2019
Амилоидоз
МКБ-10
Общие сведения
Причины амилоидоза
Патогенез
Среди многочисленных версий амилоидогенеза наибольшее число сторонников имеют теория диспротеиноза, локального клеточного генеза, иммунологическая и мутационная теории. Теория локального клеточного генеза рассматривает лишь процессы, происходящие на клеточном уровне (образование фибриллярных предшественников амилоида системой макрофагов), в то время как образование и накопление амилоида происходит вне клетки. Поэтому теория локального клеточного генеза не может считаться исчерпывающей.
Амилоид представляет собой сложный гликопротеид, состоящий из фибриллярных и глобулярных белков, тесно связанных с полисахаридами. Амилоидные отложения накапливаются в интиме и адвентиции кровеносных сосудов, строме паренхиматозных органов, железистых структурах и т. д. При незначительных отложениях амилоида изменения выявляются лишь на микроскопическом уровне и не приводят к функциональным нарушениям. Выраженное скопление амилоида сопровождается макроскопическими изменениями пораженного органа (увеличением объема, сальным или восковым видом). В исходе амилоидоза развивается склероз стромы и атрофия паренхимы органов, их клинически значимая функциональная недостаточность.
Классификация
В соответствии с причинами различают первичный (идиопатический), вторичный (реактивный, приобретенный), наследственный (семейный, генетический) и старческий амилоидоз. Встречается различные формы наследственного амилоидоза: средиземноморская лихорадка, или периодическая болезнь (приступы жара, боли в животе, запор, диарея, плеврит, артрит, высыпания на коже), португальский нейропатический амилоидоз (периферическая полинейропатия, импотенция, нарушения сердечной проводимости), финский тип (атрофия роговицы, краниальная невропатия), датский вариант (кардиопатический амилоидоз) и мн. др.
В зависимости от преимущественного поражения органов и систем выделяют нефропатический (амилоидоз почек), кардиопатический (амилоидоз сердца), нейропатический (амилоидоз нервной системы), гепатопатический (амилоидоз печени), эпинефропатический (амилоидоз надпочечников), АРUD-амилоидоз, амилоидоз кожи и смешанный тип заболевания. Кроме этого, в международной практике принято различать локальный и генерализованный (системный) амилоидоз. К локализованным формам, как правило, развивающимся у лиц старческого возраста, относятся амилоидоз при болезни Альцгеймера, сахарном диабете 2-го типа, эндокринных опухолях, опухолях кожи, мочевого пузыря и др. В зависимости от биохимического состава амилоидных фибрилл среди системных форм амилоидоза выделяют следующие типы:
Симптомы амилоидоза
Клинические проявления амилоидоза отличаются многообразием и зависят от выраженности и локализации амилоидных отложений, биохимического состава амилоида, «стажа» заболевания, степени нарушения функции органов. В латентной стадии амилоидоза, когда отложения амилоида могут быть обнаружены только микроскопически, симптоматика отсутствует. По мере развития и прогрессирования функциональной недостаточности того или иного органа нарастают клинические признаки заболевания.
При амилоидозе почек длительно текущая стадия умеренной протеинурии сменяется развитием нефротического синдрома. Переход к развернутой стадии может быть связан с перенесенной интеркуррентной инфекцией, вакцинацией, переохлаждением, обострением основного заболевания. Постепенно нарастают отеки (сначала на ногах, а затем на всем теле), развивается нефрогенная артериальная гипертензия и почечная недостаточность. Возможно возникновение тромбоза почечных вен. Массивная потеря белка сопровождается гипопротеинемией, гиперфибриногенемией, гиперлипидемией, азотемией. В моче обнаруживается микро-, иногда макрогематурия, лейкоцитурия. В целом в течение амилоидоза почек выделяют раннюю безотечную стадию, отечную стадию, уремическую (кахектическую) стадию.
Амилоидоз сердца протекает по типу рестриктивной кардиомиопатии с типичными клиническими признаками – кардиомегалией, аритмией, прогрессирующей сердечной недостаточностью. Больные жалуются на одышку, отеки, слабость, возникающую при незначительных физических нагрузках. Реже при амилоидозе сердца развивается полисерозит (асцит, экссудативный плеврит и перикардит).
Поражение ЖКТ при амилоидозе характеризуется амилоидной инфильтрацией языка (макроглассией), пищевода (ригидностью и нарушением перистальтики), желудка (изжогой, тошнотой), кишечника (запорами, диареей, синдромом мальабсорбции, кишечной непроходимостью). Возможно возникновение желудочно-кишечных кровотечений на различных уровнях. При амилоидной инфильтрации печени развивается гепатомегалия, холестаз, портальная гипертензия. Поражение поджелудочной железы при амилоидозе обычно маскируется под хронический панкреатит.
Амилоидоз кожи протекает с появлением множественных восковидных бляшек (папул, узелков) в области лица, шеи, естественных кожных складок. По внешним признакам поражение кожи может напоминать склеродермию, нейродермит или красный плоский лишай. Для амилоидного поражения опорно-двигательного аппарата типично развитие симметричного полиартрита, запястного туннельного синдрома, плечелопаточного периартрита, миопатии. Отдельные формы амилоидоза, протекающие с вовлечением нервной системы, могут сопровождаться полинейропатией, параличами нижних конечностей, головными болями, головокружением, ортостатической гипотензией, потливостью, деменцией и т. д.
Диагностика
С клиническими проявлениями амилоидоза могут столкнуться различные клиницисты: ревматологи, урологи, кардиологи, гастроэнтерологи, неврологи, дерматологи, терапевты и др. Первостепенное значение для правильной постановки диагноза имеет всесторонняя оценка клинических и анамнестических признаков, проведение комплексного лабораторного и инструментального обследования.
С целью оценки функционального состояния сердечно-сосудистой системы назначается ЭхоКГ, ЭКГ. Обследование органов пищеварительного тракта предполагает проведение УЗИ органов брюшной полости, рентгеновской диагностики (рентгенография пищевода, желудка, ирригография, рентгенография пассажа бария), эндоскопических исследований (ЭГДС, ректороманоскопия). Об амилоидозе следует думать при сочетании протеинурии, лейкоцитурии, цилиндрурии с гипопротеинемией, гиперлипидемией (повышением в крови содержания холестерина, липопротеидов, триглицеридов), гипонатриемией и гипокальциемией, анемией, снижением количества тромбоцитов. Электрофорез сыворотки крови и мочи позволяет определить наличие парапротеинов.
Окончательная диагностика амилоидоза возможна после обнаружения амилоидных фибрилл в пораженных тканях. С этой целью может производиться биопсия почки, лимфатических узлов, десен, слизистой оболочки желудка, прямой кишки. Установлению наследственного характера амилоидоза способствует тщательный медико-генетический анализ родословной.
Лечение амилоидоза
Отсутствие полноты знаний об этиологии и патогенезе заболевания обусловливают трудности, связанные с лечением амилоидоза. При вторичном амилоидозе важное значение имеет активная терапия фонового заболевания. Рекомендации по питанию предполагают ограничение приема поваренной соли и белка, включение в рацион сырой печени. Симптоматическая терапия амилоидоза зависит от наличия и выраженности тех или иных клинических проявлений. В качестве патогенетической терапии могут назначаться препараты 4-аминохинолинового ряда (хлорохин), диметилсульфоксид, унитиол, колхицин. Для терапии первичного амилоидоза используются схемы лечения цитостатиками и гормонами (мельфолан+преднизолон, винкристин+доксорубицин+дексаметазон). При развитии ХПН показан гемодиализ или перитонеальный диализ. В отдельных случаях ставится вопрос о трансплантации почек или печени.
Прогноз
Течение амилоидоза носит прогрессирующий, практически необратимый характер. Заболевание может отягощаться амилоидными язвами пищевода и желудка, кровотечениями, печеночной недостаточностью, сахарным диабетом и др. При развитии хронической почечной недостаточности средняя продолжительность жизни больных составляет около 1 года; при развитии сердечной недостаточности – около 4 месяцев. Прогноз вторичного амилоидоза определяется возможностью терапии основного заболевания. Более тяжелое течение амилоидоза отмечается у пожилых пациентов.
Амилоидоз сосудов головного мозга
Российская медицинская академия последипломного образования, Москва
Российская медицинская академия последипломного образования
Отдел лучевой диагностики городской клинической больницы им. С.П. Боткина, Москва
Церебральная амилоидная ангиопатия
Журнал: Журнал неврологии и психиатрии им. С.С. Корсакова. Спецвыпуски. 2014;114(6-2): 87-93
Макотрова Т. А., Левин О. С., Араблинский А. В. Церебральная амилоидная ангиопатия. Журнал неврологии и психиатрии им. С.С. Корсакова. Спецвыпуски. 2014;114(6-2):87-93.
Makotrova T A, Levin O S, Arablinskiĭ A V. Cerebral amyloid angiopathy. Zhurnal Nevrologii i Psikhiatrii imeni S.S. Korsakova. 2014;114(6-2):87-93.
Российская медицинская академия последипломного образования, Москва
Российская медицинская академия последипломного образования, Москва
Российская медицинская академия последипломного образования
Отдел лучевой диагностики городской клинической больницы им. С.П. Боткина, Москва
Этиология и патогенез
Накопление β-амилоида может быть связано с нарушением процесса его клиренса, осуществляемого через периваскулярные пространства. В результате отложения β-амилоида происходит изменение архитектуры сосудистой стенки, могут развиваться фибриноидный некроз, гиалиновая дегенерация сосудов с облитерацией их просвета, формироваться микроаневризмы [5]. Эндотелий остается интактным даже в сосудах, тяжело пораженных ЦАА.
Выделяют 2 основных типа ЦАА. При 1-м типе ЦАА β-амилоид откладывается в корковых капиллярах, лептоменингеальных и корковых артериях, артериолах, реже венах и венулах. При 2-м типе ЦАА при иммуногистохимическом исследовании β-амилоид преимущественно обнаруживается в лептоменингеальных и корковых сосудах, но не в корковых капиллярах. Частота аллеля APOEe4 при ЦАА 1-го типа в 4 раза выше, чем при ЦАА 2-го типа [9]. Последний более тесно связан с АРОЕе2. ЦАА 1-го типа в большей степени связана с паренхиматозным отложением амилоида при БА.
Описаны как спорадические, так и семейные случаи ЦАА. Последние встречаются реже спорадических, но возникают в более раннем возрасте и имеют более тяжелое клиническое течение. Семейные случаи ЦAA связаны с мутациями белка-предшественника амилоида, а также генов цистатина C и транстиретина. Гетерогенность находит выражение в клиническом полиморфизме ЦАА [10]. Клинически ЦАА может проявляться повторяющимся геморрагическим инсультом (внутримозговыми кровоизлияниями), когнитивным снижением, вплоть до развития деменции, кратковременными эпизодами очаговой неврологической симптоматики.
Транзиторные неврологические эпизоды (ТИА-подобные пароксизмы, или «амилоидные кризы») характеризуются стереотипно повторяющимися приступами распространяющихся позитивных сенсорных симптомов (парестезий), парциальными моторными эпилептиформными эпизодами (встряхивания конечностями) или зрительными нарушениями (позитивные симптомы, напоминающие ауру при мигрени). Пароксизмы обычно длятся от нескольких минут до получаса и могут быть связаны с церебральными геморрагиями: при МРТ в таких случаях могут выявляться ЦМК или конвекситальные субарахноидальные кровоизлияния в соответствующих зонах коры. Подобные приступы нередко принимают за ТИА, в результате чего могут быть ошибочно назначены антитромботические средства, которые приводят к стойким геморрагическим осложнениям. В то же время позитивная реакция на противоэпилептические средства свидетельствует о возможном эпилептическом происхождении приступов.
Риск спорадических случаев ЦАА может быть связан с аллельным полиморфизмом гена АпоЕ4. Аллели &egr;4 и &egr;2 повышают риск ЦАА и связанного с ней внутримозгового лобарного кровоизлияния, в том числе повторного. Пациенты с множественными ЦМК чаще бывают гомозиготны по аллелю &egr;4. Тем не менее диагностическое значение аллелей гена AроE пока остается недостаточно изученным [11].
Кроме того, ЦAA связана с полиморфизмом других генов, в том числе пресенилина1, α1-антихимотрипсина, неприлизина, рецепторами липопротеинов низкой плотности, а также генов ингибитора ангиотензинпревращающего фермента и CR1 [12].
Внутримозговые кровоизлияния при ЦАА
У пациентов с внутримозговыми кровоизлияниями церебральные микроинфаркты и другие ишемические острые повреждения на МРТ описаны в режиме DWI. При патоморфологическом исследовании у пациентов с ЦМК обнаруживаются корковые инфаркты, которые могут отражать наличие ЦАА. Альтернативной гипотезой, объясняющей корковые микроинфаркты, является их связь с микроэмболизацией проксимальных артерий, пораженных атеросклерозом [10, 16, 17].
ЦАА увеличивает риск внутримозговых кровоизлияний при тромболитической терапии по поводу инфаркта миокарда, эмболии легочной артерии, ишемического инсульта, а также приеме варфарина. Применение антиагрегантной терапии, в частности аспирина, связано с повышенным риском ЦМК в корковых отделах 19. Спровоцировать кровоизлияние может также легкая травма головы.
Когнитивные нарушения при ЦАА
Показано, что при ЦАА наблюдаются нарушения нейродинамических когнитивных функций, прежде всего замедление скорости сенсомоторных реакций, а также расстройство эпизодической памяти [26]. При сочетании ЦАА и БА выявляется профиль, типичный для БА, в этом случае отмечаются характерные для БА изменения уровня биомаркеров в цереброспинальной жидкости (ЦСЖ) 29. ЦАА усугубляет влияние нейродегенеративной патологии на мозг, снижая порог развития деменции. Таким образом, заболевание осуществляет связь между нейродегенеративной и цереброваскулярной патологией.
Диагностика ЦАА
МРТ играет центральную роль в диагностике ЦАА. МРТ в эхоградиент (GRE) Т2*-режиме позволяет обнаружить «старые» и «свежие» ЦМК в виде гипоинтенсивных малых очагов, которые не видны с помощью других методов визуализации (рис. 1 и 2). 






Бостонские критерии [30, 35], используемые в настоящее время для диагностики ЦAA, опираются на преимущественную локализацию кровоизлияний в корковых областях мозга. В соответствии с этими критериями вероятный диагноз ЦАА может быть установлен у пациентов в возрасте старше 55 лет не менее чем с двумя корковыми (лобарными) поражениями при исключении другой этиологии кровоизлияний [30]. Недавно была произведена модификация Бостонских критериев с включением в них лобарных ЦМК, что повысило их чувствительность (см. таблицу).
Лабораторные биомаркеры
Воспаление при ЦАА
Воспалительная форма ЦAA (церебральный амилоидный ангиит), как правило, встречается у пожилых и проявляется остро или подостро развивающимся когнитивным снижением, головной болью, эпилептическими припадками, очаговым неврологическим дефицитом, поражением белого вещества на МРТ. В нейропсихологическом профиле доминируют прогрессирующие когнитивные нарушения по альцгеймеровскому типу.
APOE &egr;2/&egr;4-генотип имеет связь с ЦAA, опосредованной воспалением, что повышает риск воспалительной формы ЦАА, в том числе на ее ранней стадии, о чем свидетельствуют васкулит и периваскулярное воспаление при патоморфологическом исследовании. У другой группы пациентов с ЦAA, опосредованной воспалением, было обнаружено повышение титра аутоантител к Aβ40 и Aβ42 в ЦСЖ с его последующим снижением после лечения кортикостероидами [44].
Перспективы лечения
В исследовании PROGRESS было показано, что снижение АД (независимо от наличия или отсутствия артериальной гипертонии) уменьшает риск внутримозговых кровоизлияний, связанных с ЦАА, на 77% при наблюдении в течение 3,9 года. Статины могут повышать риск геморрагического инсульта, особенно у лиц, недавно перенесших внутримозговое кровоизлияние, в том числе связанное с ЦАА. Соответственно в подобной ситуации следует избегать их назначения. Однако остается неясным, следует ли распространять подобную рекомендацию на лиц с множественными лобарными ЦМК, у которых можно подозревать ЦАА.
Следует учитывать, что риск кровоизлияния связан с численностью лобарных ЦМК и наличием лейкоареоза в задних отделах полушарий головного мозга, которые могут служить своеобразным маркером ЦАА и ее тяжести [35].
Вопрос о том, являются ли множественные лобарные ЦМК (без макрокровоизлияний) основанием для отказа от применения антитромботических средств, требует дальнейшего изучения. На сегодняшний день показано, что при варфарин-индуцированных кровоизлияниях ЦМК встречаются чаще, чем при спонтанных внутримозговых кровоизлияниях. При этом наличие ЦМК повышало риск кровоизлияний при приеме антитромботиков более чем в 10 раз.
На данный момент очевидно, что следует избегать антикоагулянтов у пациентов с ЦАА, перенесших внутримозговое кровоизлияние, за исключением случаев, когда риск повторного кровоизлияния перевешивается непосредственной опасностью для жизни (например, при тяжелой тромбоэмболии легочной артерии или наличии механического клапана сердца).
Хотя антиагреганты также повышают риск внутримозговых кровоизлияний у больных ЦАА, их назначенние возможно у отдельных категорий больных ЦАА для вторичной профилактики ишемических эпизодов, если риск кровоизлияния представляется относительно низким. При первичной профилактике соотношение риска и пользы скорее свидетельствует в пользу отмены антитромботических средств при выявлении множественных лобарных ЦМК [35].
Заключение
В настоящее время существует возможность прижизненной диагностики ЦАА на разных стадиях с помощью биохимических и нейровизуализационных методов исследования. Возможность ранней диагностики ЦАА снижает повышенный риск церебральных кровоизлияний при использовании тромболитической терапии при остром инфаркте миокарда, эмболии легочной артерии, ишемическом инсульте, а также применении варфарина. Кроме того, диагностика ЦАА прогностически важна для уточнения диагноза, оценки течения и прогноза нейродегенеративных заболеваний с когнитивными нарушениями.
Так, мы предполагаем, что сочетание изменений биомаркеров в ЦСЖ (снижение уровня Aβ42, увеличение соотношения Aβ40/Aβ42, а также увеличение уровней общего и фосфорилированного &tgr;-протеина) и наличия корковых ЦМК может иметь наибольшую специфичность для выявления ЦАА при умеренных когнитивных нарушениях, что может позволить определить их прогноз.