Что такое зчя в головном мозге
Это относительно частые доброкачественные и бессимптомные образования головного мозга. Обычно они располагаются в субарахноидальном пространстве и содержат ликвор. Ричард Брайт первым описал арахноидальную кисту в 1831 году.
Эпидемиология
Арахноидальные кисты составляют около 1% всех внутричерепных образований. Хотя подавляющее большинство из них носят спорадический характер, они чаще всего наблюдаются при мукополисахаридозах. В ретроспективном когортном исследовании 48 417 пациентов, которым была проведено МРТ исследование, арахноидальные кисты были выявлены у 661 пациента (1,4%).
Клиническая картина
Большинство арахноидальных кист имеют небольшие размеры и протекают бессимптомно. Приблизительно 5% пациентов имеют симптомы, и они обычно являются результатом постепенного увеличения размеров кисты, приводящего к масс эффекту. И это приводит либо к прямой неврологической дисфункции, либо к искажению нормальных проводящих путей спинномозговой жидкости, что может привести к обструктивной гидроцефалии. Считается, что арахноидальные кисты возникают из-за врожденного расщепления паутинного слоя с накоплением спинномозговой жидкости в этом пространстве. Стенка кисты состоит из уплощенных паутинных клеток, образующих тонкую полупрозрачную мембрану. Нет твердого компонента и эпителиальной выстилки.
Радиологические особенности
Арахноидальные кисты могут возникать в любом месте центральной нервной системы, чаще всего (50-60%) в средней черепной ямке, где они инвагинируют и расширяют сильвиановую щель. В этом месте их можно разделить на три типа в зависимости от их размера (Классификация Галасси):
– ограничивается передней частью средней черепной ямки, ниже клиновидного гребня;
– свободное сообщение с субарахноидальным пространством;
– протяженность вдоль сильвийской щели;
– смещение височной доли;
– медленное сообщение с субарахноидальным пространством;
– заполняет всю среднюю черепную ямку;
– смещение не только височной доли, но также лобной и теменной долей;
– часто приводит к смещению средней линии;
– слабая связь с субарахноидальным пространством;
На КТ: Арахноидальные кисты очень хорошо ограничены, с незаметной стенкой и смещают соседние структуры. В больших размерах со временем они могут оказывать на кость эффект ремоделирования. КТ-цистернография (введение контраста в субарахноидальное пространство) демонстрирует сообщение кисты с субарахноидальным пространством. Поскольку это общение происходит медленно, киста часто заполняется позже, и можно увидеть, как контраст сливается с ней, выделяя ее зависимую часть.
На МРТ: поскольку арохноидальные кисты наполнены спинномозговой жидкостью они имеют аналогичные сигнальные характеристики включая последовательности FLAIR и DWI. Это позволяет отличить их, например, от эпидермоидных кист. Поскольку их стенка очень тонкая, ее можно увидеть лишь изредка, а смещение окружающих структур предполагает их присутствие. Фазово-контрастное изображение также может использоваться не только для определения того, сообщается ли киста с субарахноидальным пространством, но также для определения местоположения этого сообщения. Магнитно-резонансная цистернография: последовательности высокого разрешения, такие как CISS и FIESTA, помогают очертить стенку кисты и прилегающие анатомические структуры.
Арахноидальная киста. Симптомы, диагностика и лечение арахноидальной кисты головного мозга
1. Что такое арахноидальная киста и ее причины?
Киста головного мозга представляет собой капсулу из соединительной ткани, заполненную жидкостью. Киста может располагаться в любой части мозга. Арахноидальная киста – это образование, сформированное между мозговыми оболочками, т.е. в субарахноидальном пространстве. По времени возникновения она может быть первичной (образовавшейся внутриутробно) и вторичной (приобретённой в течение жизни под действием определённых факторов). Арахноидальные кисты не опасны, поскольку случаи их перерождения в злокачественные образования очень редки, однако со временем киста может увеличиваться в размерах. Это несёт риск сдавления мозговых тканей и проблем с мозговым кровообращением.
Причины появления и увеличения арахноидальных кист
Первичные кисты головного мозга образуются в период внутриутробного развития под воздействием радиации, токсических веществ, инфекционных заболеваний матери, лекарственных средств и алкоголя, принимаемых во время беременности.
Вторичные кисты появляются в результате травм, при инфекциях мозга (менингит, энцефалит), как следствие некоторых видов оперативного лечения, после инсультов или в областях мозга с нарушенным кровообращением.
На рост арахноидальной кисты оказывают влияние: инфекции, затрагивающие ткани мозга, травмы и сотрясения мозга, постепенное повышение давления жидкости внутри кисты.
Рост кисты требует регулярного контроля с использованием МРТ-диагностики. Увеличение кисты обычно указывает на то, что негативный фактор, послуживший причиной её возникновения, продолжает действовать на мозг.
2. Симптомы арахноидальной кисты
Симптоматика при арахноидальных кистах в значительной степени зависит от места их локализации, размеров и динамики развития. Лишь 25% всех выявляемых образований в мозге такого характера проявляются клинически, причём симптоматика настолько неспецифична, что может быть ошибочно принята за признаки других заболеваний. Арахноидальные кисты могут давать следующую симптоматику:
3. Диагностика болезни
Диагностика кист включает их обнаружение и выявление факторов, послуживших причиной их возникновения. Часто киста обнаруживается случайно, особенно если её наличие не вызывает никаких клинических симптомов. Лишь при характерном симптомокомплексе врач может заподозрить наличие арахноидальной кисты и назначить соответствующее уточняющее обследование. Для диагностики кист используются:
Для дифференциации кист от онкологических образований применяются контрастные вещества, которые в жидкости кисты не накапливаются, а видимы только в опухолевых участках мозга.
Исследования, направленные на выявление причин появления кисты, могут быть весьма разнообразны. Беседа с пациентом позволяет сузить круг возможных факторов, послуживших почвой для образования арахноидальной кисты. Порой, казалось бы, не связанная с мозгом симптоматика указывает на возможные причины возникновения кист. Например, нарушения сердечного ритма, тромбы, холестериновые бляшки могут снижать кровоснабжение тканей мозга, что влечёт частичное их отмирание с образованием капсул, заполненных жидкостью.
4. Лечение заболевания
Выбор методики лечения при арахноидальных кистах зависит от выявленных причин, динамики и осложнений, которые дают кисты. В тяжёлых случаях (если киста значительного размера, быстро растущая, угрожающая кровоизлиянием, а также при явных неврологических нарушениях) проводится эндоскопическое оперативное удаление арахноидальной капсулы. В других случаях достаточно, например, провести противоинфекционную терапию, т.е. устранить причины, вызывающие рост кисты. При бессимптомности рекомендован систематический контроль размеров кист
Синдром задней черепной ямки
Другие названия: церебеллярный мутизм, синдром церебеллярного мутизма, мозжечковый когнитивно-аффективный синдром, преходящий церебеллярный мутизм, мутизм с последующей дизартрией
Что такое синдром задней черепной ямки?
У детей с синдромом задней черепной ямки обычно наблюдается целый ряд симптомов. Наиболее выраженный из них — это ограничение или полная потеря речи. Хотя у таких детей отсутствует экспрессивная речь, они сохраняют способность к обработке и пониманию информации. Среди прочих симптомов синдрома задней черепной ямки выделяют изменения характера речи, движений, поведения, а также изменения эмоций.
Как правило, симптомы появляются на 1–10 день после хирургической операции по удалению опухоли и могут наблюдаться в течение нескольких недель или месяцев. Даже после улучшения состояния у пациента могут остаться определенные проблемы.
Опухоли в задней черепной ямке составляют более половины всех опухолей головного мозга у детей. Примерно у 25% детей, перенесших хирургическую операцию по удалению медуллобластомы (опухоли задней черепной ямки), возникает синдром задней черепной ямки.
Опухоли в задней черепной ямке составляют более половины всех опухолей головного мозга у детей. Примерно у 25% детей, перенесших хирургическую операцию по удалению медуллобластомы (опухоли задней черепной ямки), возникает синдром задней черепной ямки. Хирургические операции по удалению других опухолей (например, астроцитомы и эпендимомы) также могут вызывать синдром задней черепной ямки, но с меньшей вероятностью.
Природа синдрома задней черепной ямки не до конца изучена. Врачи не могут с точностью сказать, почему у каких-то детей это заболевание развивается, а у других — нет. Выявлены определенные факторы риска, но в целом его возникновение нельзя предсказать заранее. В настоящее время средство излечения синдрома задней черепной ямки не найдено, а скорость восстановления индивидуальна.
Синдром задней черепной ямки развивается примерно у 25% детей, перенесших операцию по удалению опухоли задней черепной ямки — медуллобластомы.
Симптомы могут быть умеренными или тяжелыми. С течением времени по мере восстановления головного мозга симптоматика, как правило, ослабевает. Большинству детей удается восстановить навыки речи и самостоятельной ходьбы. Выздоровление протекает длительно, занимает недели и месяцы, иногда даже годы. У пациентов часто сохраняются длительные проблемы в одной или нескольких функциональных областях, в частности могут быть затронуты походка, координация, четкость речи и когнитивные функции. Чем сильнее симптомы, тем более вероятно, что у ребенка сохранятся длительные последствия.
Лечение при синдроме задней черепной ямки обычно подразумевает комбинацию реабилитационных мероприятий, в том числе физиотерапию, эрготерапию и логопедическое лечение. Важную роль также играют клиническое питание, психологическая помощь и поддержка в процессе обучения.
Распространенные симптомы синдрома задней черепной ямки
Симптомы синдрома задней черепной ямки
Синдром задней черепной ямки подразумевает ряд симптомов, включая изменения характера речи, движений, когнитивных функций, а также перемены в поведении и эмоциях.
У детей с синдромом задней черепной ямки часто наблюдается эмоциональная лабильность. Они могут неожиданно заплакать или засмеяться, либо их реакции могут не соответствовать ситуации. Ребенок может страдать от перепадов настроения, его бывает трудно успокоить. Иногда такие дети выглядят отстраненными или мало реагируют на внешнюю обстановку. Часто встречаются раздражительность, депрессия, тревога и невнимательность. Могут возникать нарушения сна, в том числе изменение привычного режима или характера сна.
Некоторые дети с синдромом задней черепной ямки начинают по-другому реагировать на ощущения, такие как прикосновения, свет, звуки или движения. Их может раздражать то, на что раньше они не обращали внимания.
Такие перемены могут повлиять на способность или желание ребенка играть, вести обычную повседневную жизнь или на его реабилитацию.
Синдром задней черепной ямки сопровождается сложными, часто взаимосвязанными симптомами. Например, ребенок может быть огорчен или возбужден оттого, что не может говорить. Проблемы с речью и языком могут иметь несколько причин, включая мышечную слабость, апраксию и ухудшение когнитивных способностей. Кроме того, пациенты продолжают проходить лечение основного заболевания, которое может вызывать другие проблемы, усугублять симптомы или задерживать восстановление. Однако важно знать, что у большинства пациентов со временем происходит значительное ослабление симптомов, после чего они становятся способны к самостоятельной повседневной жизни.
Правильная поддерживающая терапия и поощрения помогают достичь максимально полного выздоровления.
Риск развития синдрома существует у любого ребенка, подвергшегося операции по удалению опухоли задней черепной ямки. Чтобы выяснить, почему и как это происходит, нужны будут дополнительные исследования.
Наиболее значительные факторы риска развития синдрома задней черепной ямки после хирургической операции:
По данным некоторых исследователей, более ранний возраст, более крупная опухоль, гидроцефалия или языковые трудности до операции повышают риск развития синдрома. Однако результаты исследований неоднозначны.
Исследователи активно изучают причины, симптомы, подходы к терапии и прогноз для этого заболевания. Травмы нервных путей, идущих к мозжечку от коры головного мозга и обратно (область зубчатого ядра и верхних ножек мозжечка), скорее всего, играют решающую роль в развитии синдрома задней черепной ямки. Медуллобластомы располагаются очень близко к этим структурам мозга, и это наиболее распространенные опухоли у пациентов с синдромом задней черепной ямки. Исследователи надеются, что улучшение методик хирургических операций позволит уменьшить частоту возникновения этого явления.
Уход за детьми с синдромом задней черепной ямки
Поддерживающая терапия — это основной доступный метод лечения синдрома задней черепной ямки. Для ослабления конкретных симптомов применяется сочетание терапевтических подходов:
Рекомендации для семьи
Заручитесь поддержкой. Синдром задней черепной ямки может стать серьезным испытанием для пациента и членов его семьи. Родители чувствуют свою беспомощность и переживают из-за того, что они не могут общаться со своим ребенком или облегчить его состояние. По мере восстановления ребенок также может расстраиваться из-за того, что он все понимает, но не может сказать или выразить мысли и чувства. Членам семьи бывает трудно понять, чего ожидать и как помочь ребенку. Поддержки и совета можно искать у семей, которые уже прошли через подобное. Не менее важно наличие в лечащей группе опытных специалистов, которые способны обеспечить пациента и его семью всеми необходимыми для восстановления ресурсами.
Будьте сдержаны в ожиданиях. Синдром задней черепной ямки — очень непредсказуемое состояние. Каждый пациент восстанавливается по-своему, и у каждого симптома свой характер изменения со временем. Хотя другие семьи могут стать для вас источником помощи и поддержки, важно не основывать свои ожидания на опыте другой семьи.
Ищите информацию и задавайте вопросы. Синдром задней черепной ямки встречается редко. Многие специалисты по реабилитации никогда не работали с такими детьми. Важная роль родителей состоит в том, чтобы отстаивать интересы своего ребенка. Вместе с врачами они могут найти для ребенка необходимых специалистов и службы помощи, в особенности при переводе ребенка на амбулаторный режим или режим длительного ухода.
Вопросы, которые следует задать врачу о синдроме задней черепной ямки:
Пользуйтесь вспомогательными приспособлениями и методиками, рекомендованными лечащей бригадой. Существует множество видов поддержки для пациентов и их семей, которые направлены на поддержание возможностей общения, физической мобильности и повседневной жизни ребенка.
Логопед может рекомендовать использовать такие вспомогательные средства коммуникации, как жесты, сигналы рукой, жестовый язык, доски для записей или другие устройства, которые позволят ребенку выразить свои желания и потребности.
Физиотерапевт поможет принять решение о том, какое оборудование для передвижения вам потребуется, поможет измерить ребенка и подобрать для него такие средства, как инвалидное кресло, ходунки, трость и/или ортезы. В ходе восстановления пациенты могут использовать самое разнообразное оборудование. Какие-то из вспомогательных средств могут подходить для определенной деятельности, но не во всех случаях. Например, по дому ребенок может передвигаться на ходунках, в то время как на более длинные расстояния — в магазин или в школу — ездить в инвалидном кресле.
Эрготерапевт может рекомендовать специальные устройства, помогающие обслуживать себя ежедневно, например мыться или ходить в туалет. Упростить выполнение повседневных задач также могут такие устройства, как модифицированные ручки для письма и специальная посуда для кормления. Иногда ребенку могут быть рекомендованы ортезы для рук, чтобы ему было проще выполнять действия, требующие мелкой моторики.
Будьте терпеливы в ходе лечения. Пациент и члены его семьи могут раздражаться, когда прогресс незначителен и не сразу заметен. Однако важно продолжать лечение, даже если кажется, что дело продвигается очень медленно. Постоянное наблюдение и длительная поддержка, в том числе помощь в организации обучения, помогут улучшить качество жизни при синдроме задней черепной ямки.
Что такое зчя в головном мозге
Врожденные кисты паутинной оболочки также называют лептоменингеальными кистами. Этот термин не включает в себя ни вторичные «арахноидальные» кисты (например, посттравматические, постинфекционные и др.), ни глиоэпиндемальные кисты, выстланные глиальной тканью и эпителиальными клетками.
Определение и этиология. Врожденные кисты паутинной оболочки являются аномалией развития, возникающей в результате разделения или дублирования арахноидальной мембраны (таким образом, на самом деле это внутриарахноидальные кисты).
Этиология этих поражений уже давно является предметом обсуждения. Согласно наиболее распространенной теории они развиваются из-за небольшого отклонения развития арахноидальной оболочки примерно около 15 недели гестации, когда начинает вырабатываться спинномозговая жидкость (ликвор), чтобы постепенно заменить внеклеточное вещество между внешней и внутренней паутинной оболочками (эндоменингс).
Гипотеза аномалии развития подтверждается обычным расположением арахноидальных кист на уровне нормальных цистерн паутинной оболочки, их случайным появлением у сибсов, наличием сопутствующих аномалий архитектоники вен (например, отсутствие сильвиевой вены) и сопровождением другими врожденными аномалиями (агенезия мозолистого тела и синдром Марфана).
По-прежнему неясно, почему арахноидальные кисты, как правило, расширяются. Электронная микроскопия и ультрацитохимический анализ показали усиление активности Na + и К + насоса в стенке кисты по сравнению с нормальной паутинной оболочкой, поддерживающие теорию активной выработки ликвора выстилающей кисту мембраной, имеющей морфологическое сходство с субдуральным нейроэпителием и нейроэпителиальной выстилкой паутинной грануляции. С другой стороны, кино-MPT и прямое эндоскопическое видео показали, что некоторые арахноидальные кисты могут увеличиваться при захвате ликвора клапанным механизмом.
Градиент давления для движения спинномозговой жидкости в арахноидальную кисту будет обеспечиваться преходящим увеличением давления спинномозговой жидкости, вызванным систолическим колебанием мозговых артерий или передаточной пульсацией вен.
Конкретные проблемы в определении патогенеза касаются внутрижелудочковых кист. Некоторые авторы представляют их как своего рода «внутреннее» менингоцеле; по мнению других они образуются из паутинного слоя и транспортируются вместе с сосудистыми сплетениями, когда оно выпячивается через хороидальную щель.

I. Интракраниальные арахноидальные кисты:
а) Частота встречаемости. Врожденные кисты паутинной оболочки, как сообщается, составляют примерно 1% от нетравматических внутричерепных объемных образований. Этот достаточно старый показатель получен путем корреляции клинического опыта в эпоху до КТ/МРТ (0,7-2% от объемных образований) и аутопсических данных (0,1-0,5% случайных находок на вскрытии); в последние годы было описано увеличение частоты встречаемости этих образований. Внутричерепные кисты паутинной оболочки почти всегда одиночны и спорадичны.
Они встречаются в 2-3 раза чаще у мужчин, чем у женщин, и в 3-4 раза чаще на левой стороне мозга, чем справа. Описывается появление двусторонних более или менее симметричных кист у здоровых детей, а также у детей с неврологическими нарушениями, хотя и редко. В последнем случае, особенно у пациентов с битемпоральными кистами, дифференциальный диагноз следует проводить с поражением в результате перинатальной гипоксии.
Согласно информации, предоставленной из больших смешанных серий (включающих и детей и взрослых), выяснилось, что самая большая доля детских случаев приходится на первые два года жизни.
б) Анатомическое распределение. Типична локализация арахноидальных кист в пределах средней черепной ямки, где были обнаружены 30-50% повреждений. Еще 10% приходится на мозговой конвекс, 9-15% обнаруживаются в супраселлярном регионе, 5-10% в цистерне квадрименальной пластины, 10% в области мостомозжечкового угла, и 10% по средней линии задней черепной ямки. Анатомическая классификация и топографическое распределение различных видов кисты паутинной оболочки приведены в таблице ниже.
II. Супратенториальные арахнодальные кисты:
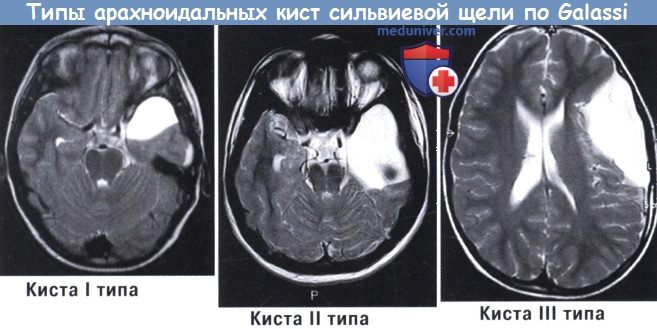
а) Кисты сильвиевой щели. На кисты латеральной борозды приходится около половины всех случаев среди взрослого населения и треть случаев среди детей. Galassi et al. разделили кисты сильвиевой щели на три типа в зависимости от их размера и соотношения (КТ с метризамидом) с нормальными ликворными пространствами:
— Тип I: кисты небольшого размера, двояковыпуклые или полукруглые, свободно сообщаются с прилежащими цистернами.
— Тип II: кисты среднего размера, по форме напоминающие прямоугольник, связанные с передней и средней частями височной ямки с умеренным эффектом массы; они сообщаются или не сообщаются с прилежащими цистернами.
— Тип III: кисты большие, округлые или овальные, занимают среднюю черепную ямку почти полностью, вызывая постоянную и серьезную компрессию соседних нервных структур, со смещением в итоге желудочков и средней линии; связи с субарахноидальным пространством отсутствуют или нефункциональны.
Кисты латеральной борозды клинически могут проявляться в любом возрасте, но чаше становятся симптоматическими в детском и подростковом возрасте, чем во взрослом, и в большинстве исследований на младенцев и детей ясельного возраста приходится около 1/4 случаев.
Диагноз часто устанавливается случайно. Возникающие симптомы часто неспецифичны, головная боль является наиболее распространенной жалобой. Среди очаговых симптомов в запущенных случаях возможен небольшой проптоз и контралатеральный парез по центральному типу. Судороги и признаки повышения внутричерепного давления представляют собой клиническое начало примерно у 20-35% пациентов. Когда признаки повышения внутричерепного давления появляются остро, они, как правило, являются следствием резкого увеличения кисты в объеме из-за субдурального или внутрикистозного кровоизлияния.
Психические нарушения обнаруживаются только в 10% случаев, однако задержка развития и поведенческие нарушения обычны у детей с большими кистами и практически постоянны и серьезны у больных с двусторонними кистами.
Локальные выпуклости черепа и/или асимметричная макрокрания — характерные признаки, наблюдающиеся у половины пациентов. При КТ в таких случаях выявляются выпячивание наружу, истончение височной чешуи и смещение кпереди малого и большого крыла клиновидной кости. Кисты выглядят как четкие образования между твердой мозговой оболочкой и деформированным мозгом с плотностью спинномозговой жидкости и без контрастного усиления. Желудочки головного мозга, как правило, нормального размера или немного расширены. При МРТ определяются Т1-гипоинтенсивные и Т2-гиперинтенсивные образования.
Для определения отношения артерий и вен со стенкой кисты полезно исследование сосудов. Для того, чтобы определить наличие или отсутствие связи между кистой и субарахноидальным пространством, в последнее время используется кинопоследовательность потока, что позволяет заменить выполнение КТ с метризамидом. Это может быть особенно важно у бессимптомных больных и у больных с неспецифическими клиническими симптомами. В этой связи дополнительную информацию, которая может указывать на необходимость хирургического вмешательства, можно получить при мониторинге ВЧД. Также используется перфузионное МРТ и ОФЭКТ, последняя помогает оценить мозговую перфузию вокруг стенки кисты.
Существует три варианта хирургического лечения, применяемых отдельно или в комбинации:
— Марсупиализация путем краниотомии
— Эндоскопическое удаление кисты
— Шунтирование кисты
Открытое удаление кисты считается оптимальным хирургическим вмешательством. Успешные результаты варьируют от 75 до 100%, хирургическая смертность практически нулевая. Следует отметить два вопроса, касающиеся открытой операции:
— Тотальное удаление кисты паутинной оболочки больше не считается целесообразным, больших отверстий в стенке кисты достаточно для обеспечения прохождения ликвора через полость кисты и снижения риска повреждения соседних структур мозга. Более того, частичное вскрытие кисты также может предотвратить истечение ликвора в субдуральное пространство и развитие послеоперационных субдуральных гигром.
— Все сосуды, которые пересекают полость кисты или лежат на стенке кисты, являются нормальными и, следовательно, должны быть сохранены.
В последние годы в качестве альтернативы открытым операциям предложено эндоскопическое удаление кисты. Эндоскопия используется и в качестве дополнения к открытой операции, чтобы уменьшить размер операционного доступа. Положительные результаты эндоскопической техники колеблются от 45 до 100%.
Шунтирование кисты явно безопаснее, но сопровождается высокой частотой дополнительных хирургических манипуляций (около 30%) и пожизненной зависимостью от шунта.
б) Кисты селлярной области. Кисты селлярной области являются второй наиболее распространенной супратенториальной локализацией среди внутричерепных кист паутинной оболочки. Пораженных мужчин немного больше, чем женщин: коэффициент около 1,5/1. Кисты могут быть подразделены на две группы:
— Супраселлярные кисты, расположенные над диафрагмой турецкого седла.
— Интраселлярные кисты, расположенные в полости турецкого седла.
Последние встречаются гораздо реже и исключительно у детей.
Термин кисты области турецкого седла не включает синдром «пустого турецкого седла», интраселлярные и/или супраселлярные дивертикулы арахноидальной оболочки. КТ с метризамидом или кино-MPT помогают в дифференциальной диагностике, показывая отсутствие контрастирования и отсутствие потока спинномозговой жидкости внутри истинной кисты.
Интраселлярные кисты паутинной оболочки протекают бессимптомно примерно в половине случаев. Головная боль является наиболее частой жалобой у симптоматических пациентов, при таком расположении кисты часто наблюдаются эндокринологические нарушения. Супраселлярные кисты, напротив, чаще всего проявляются головной болью, типичны нарушения зрения и нейроэндокринные симптомы. Гидроцефалия, как правило, появляется, когда из-за расширения кисты затруднен ток ликвора из отверстий Монро и/или базальных цистерн. При крупных кистах может развиваться задняя дислокация ствола головного мозга с вторичной компрессией сильвиева водопровода, что может привести к расширению желудочков.
Этот процесс происходит относительно медленно, по этой причине признаки внутричерепной гипертензии (отек диска зрительного нерва, атрофия зрительного нерва возникают хоть и часто, но сравнительно поздно.
Гипопитуитаризм встречается часто, в большей степени с нарушением обмена гормона роста и АКТГ. Также могут быть отмечены задержки менструаций. Редким, но типичным проявлением при кистах над турецким седлом является симптом «голова куклы», характеризующийся медленными, ритмическими движениями головы в переднезаднем направлении.
В пре- и неонатальном периоде и в раннем детстве эхоэнцефалография является полезным диагностическим инструментом, позволяющим следить за эволюцией такого рода поражений в течение первых месяцев жизни. Если это возможно, необходимо выполнить МРТ, которая позволит оценить многоуровневые связи между кистой и окружающими нервными структурами и желудочками, что необходимо для планирования хирургического лечения. МРТ (или контрастная КТ как альтернатива) также имеют важное значение для дифференциальной диагностики между расположенными над турецким седлом кистами паутинной оболочки и другими возможными кистозными поражениями селлярной области (например, киста кармана Ратке, кистозная краниофарингиома, эпидермоидная киста и др.).
Быстрое развитие эндоскопических технологий существенно изменило лечение кист селлярной области. Эндоскопический трансназальный доступ идеально подходит для интраселлярных кист, заменив традиционный микрохирургический доступ к этим поражениям. Расположенные над турецким седлом кисты лечатся только вскрытием крыши кисты (эндоскопическая трансвентрикулярная венгрикулоцистостомия) по сравнению со вскрытием и крыши кисты и дна кисты (вентрикуло-цистерностомия), последний метод на самом деле считается более безопасным и по сравнению с вентрикуло-цистостомией связан с более низкой частотой рецидивов (5-10% против 25-40%).
Шунтирующие операции практически не проводятся. Несмотря на относительную безопасность, они связаны с удивительно высоким процентом повторных операций. Микрохирургическое иссечение, вскрытие или марсупиализация являются резервом для случаев невозможности применения эндоскопических методов или для пациентов с кистами, распространяющимися за желудочек (например, супраселлярная киста паутинной оболочки, вовлекающая медиальную часть височной доли).
Важно помнить, что независимо от хирургического лечения имеющиеся эндокринологические нарушения разрешаются в редких случаях, что требует адекватной медикаментозной терапии. Визуальные признаки и симптомы внутричерепной гипертензии после операции проходят.
в) Кисты мозгового конвекса. Они встречаются сравнительно редко (4-15% всех внутричерепных кист паутинной оболочки), женщины страдают чаще, чем мужчины. Мы различаем две основные разновидности этих кист:
— Полусферические кисты, огромные скопления жидкости протяженностью по всей или почти по всей поверхности одного полушария мозга.
— Фокусные кисты, как правило, небольшие образования, связанные с церебральной поверхностью полушарий.
Полушарные кисты считаются расширенными кистами латеральной борозды, отличающиеся скорее сдавленной, а не увеличенной латеральной бороздой и отсутствием аплазии височной доли. Чаще всего они обнаруживаются у детей с макрокранией, выпуклым передним родничком и черепной асимметрией. КТ и МРТ в большинстве случаев позволяют провести дифференциальный диагноз с хроническим скоплением жидкости в субдуральном пространстве (субдуральная гигрома и гематома).
Локализованное выпячивание черепа обычно предполагает наличие солитарной кисты. У детей, как правило, неврологические симптомы отсутствуют, в то время как у взрослых часто появляются очаговые неврологические дефициты и/или припадки. Дифференциальный диагноз проводится с нейроглиальными опухолями низкой степени злокачественности, как правило, с помощью МРТ.
Лечением выбора является микрохирургическая марсупиализация. В удалении медиальной стенки кисты, тесно связанной с корой головного мозга нет необходимости. Имплантация шунта рекомендуется только в случае рецидивов, хотя этот метод также был предложен в качестве основной процедуры у детей с полушарными кистами по причине незрелости способности к абсорбции и из-за высокого риска неудачных открытых хирургических вмешательств. В таких случаях рекомендуется установка шунта с программируемым клапаном для эффективного контроля давления внутри кисты и благоприятствования развитию естественных путей оттока ликвора.
г) Межполушарные кисты. Межполушарные кисты встречаются достаточно редко, составляя 5-8% внутричерепных кист паутинной оболочки во всех возрастных группах. Выделяют два основных вида:
— Межполушарные кисты, связанные с частичной или полной агенезией мозолистого тела
— Парасагиттальные кисты, не сопровождающиеся дефектами в формировании мозолистого тела
В большом проценте случаев наблюдается макрокрания, а у двух третей пациентов развиваются симптомы внутричерепной гипертензии. Локализование выпуклый череп является вторым по частоте проявлением. Гидроцефалия умеренная или отсутствует у пациентов с парасагиттальными кистами, но относительно часта у пациентов с межполушарными кистами.
На МРТ межполушарные кисты паутинной оболочки дифференцируются по типично клинообразному виду на коронарных срезах, резко разделяющих серп с одной стороны. Первичная агенезия мозолистого тела и тип IC голопрозенцефалии могут иметь схожий вид на МРТ; однако межполушарную кисту затылочных рогов боковых желудочков можно легко дифференцировать, так как затылочные рога смещены кистой, а базальные ганглии нормально разделены.
Методом выбора является трепанации черепа с удалением кисты. Это позволяет нормализовать внутричерепное давление. Из-за значительного высокого уровня осложнений шунтирующие процедуры следует рассматривать только как второй выбор в сложных случаях.
д) Кисты области четверохолмной пластины. Кисты области четверохолмной пластины составляют 5-10% от всех внутричерепных кист паутинной оболочки. Большинство из них диагностируется у детей с более высокой частотой у девочек, чем у мальчиков.
Клинические проявления зависят от направления роста кисты. Большая часть этих кист развивается кверху в заднюю часть межполушарной щели или книзу—в ямку верхнего червя мозжечка, в отдельных случаях с возможностью супратенториального инфратенториального расширения. Из-за своего близкого расположения к ликворным путям они обычно диагностируются в детстве из-за вторичной обструктивной гидроцефалии. Могут определяться аномалии реакции зрачков или движения глаз вследствие компрессии четверохолмной пластины или растяжения блокового нерва; однако ухудшение взора вверх диагностируется относительно редко. При направлении роста в латеральную сторону и в цистерны гидроцефалия, как правило, отсутствует, но определяется очаговая симптоматика.
Сагиттальные и коронарные срезы МРТ четко показывают связь кисты с супратенториальными и инфратенториальными структурами и желудочками.
Как и для кист области турецкого седла, современные нейроэндоскопические методы существенно изменили тактику лечения такого рода поражений, которые раньше считались технически сложными. В случае небольших образований (
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021