Двигательные нейроны черепно мозгового нерва лежат в двигательном ядре какого нерва в среднем мозге
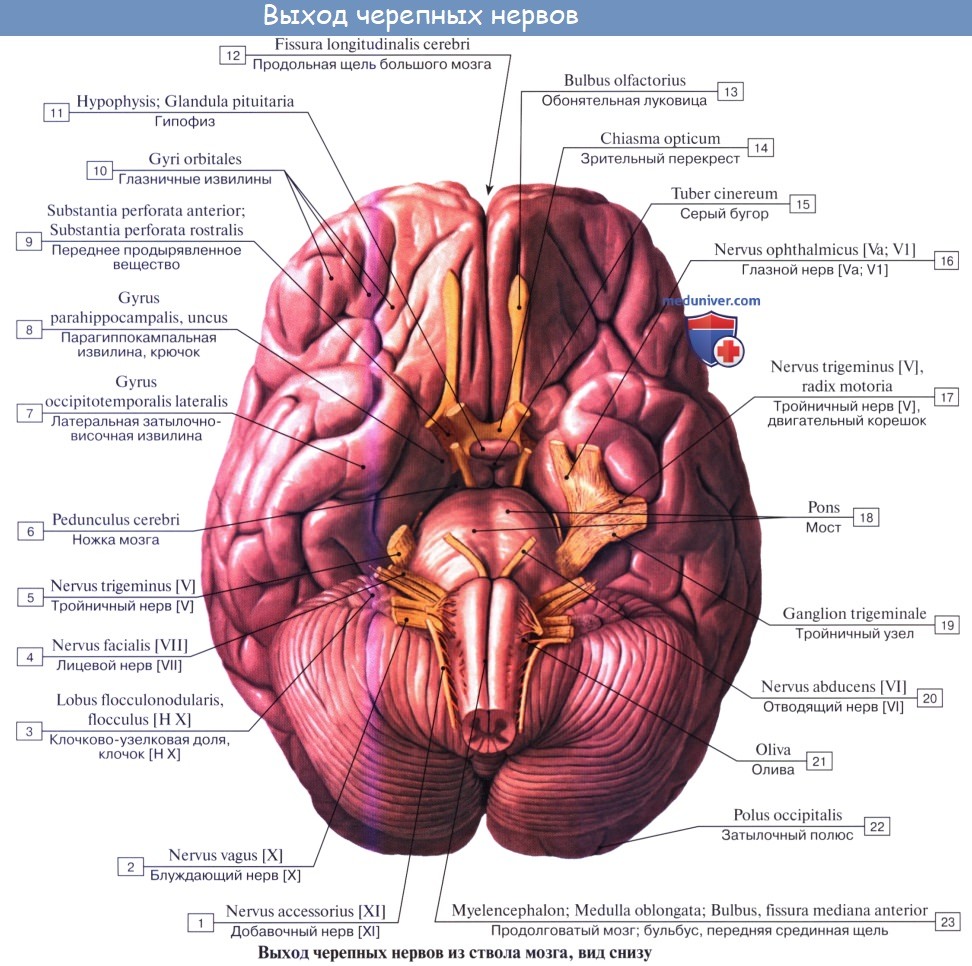
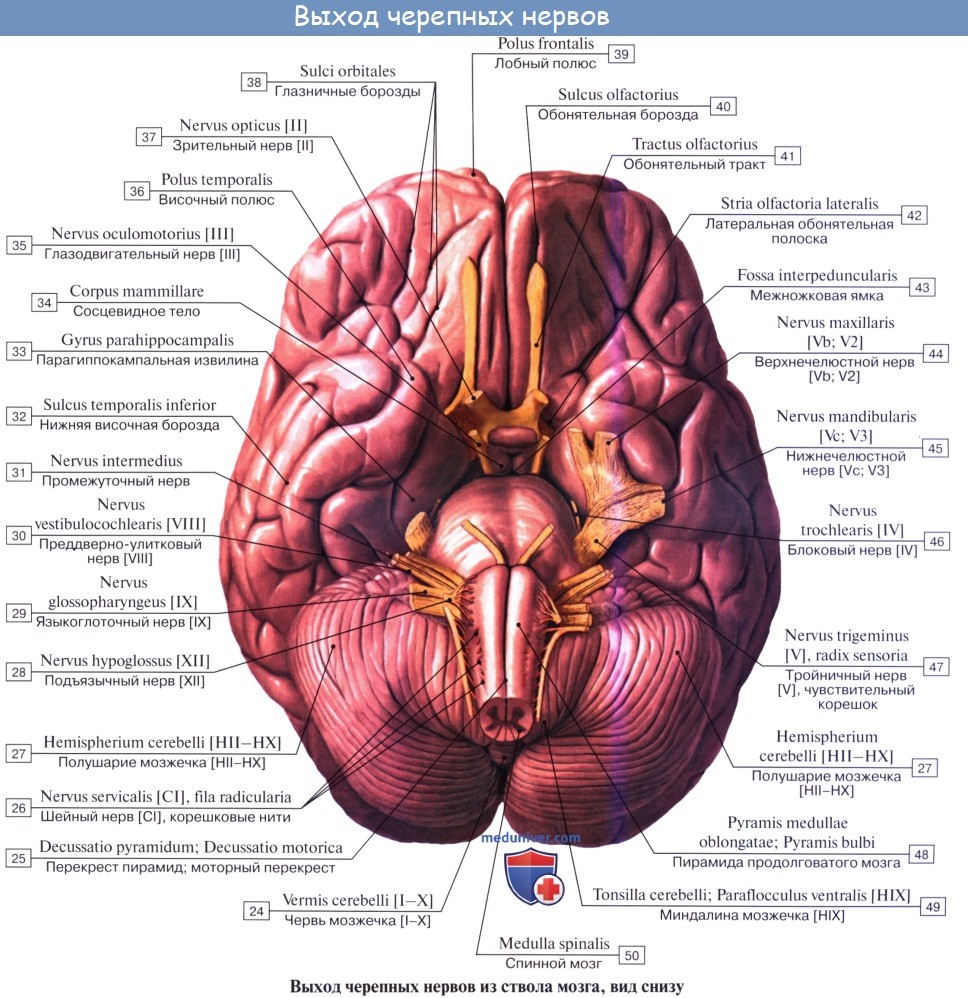
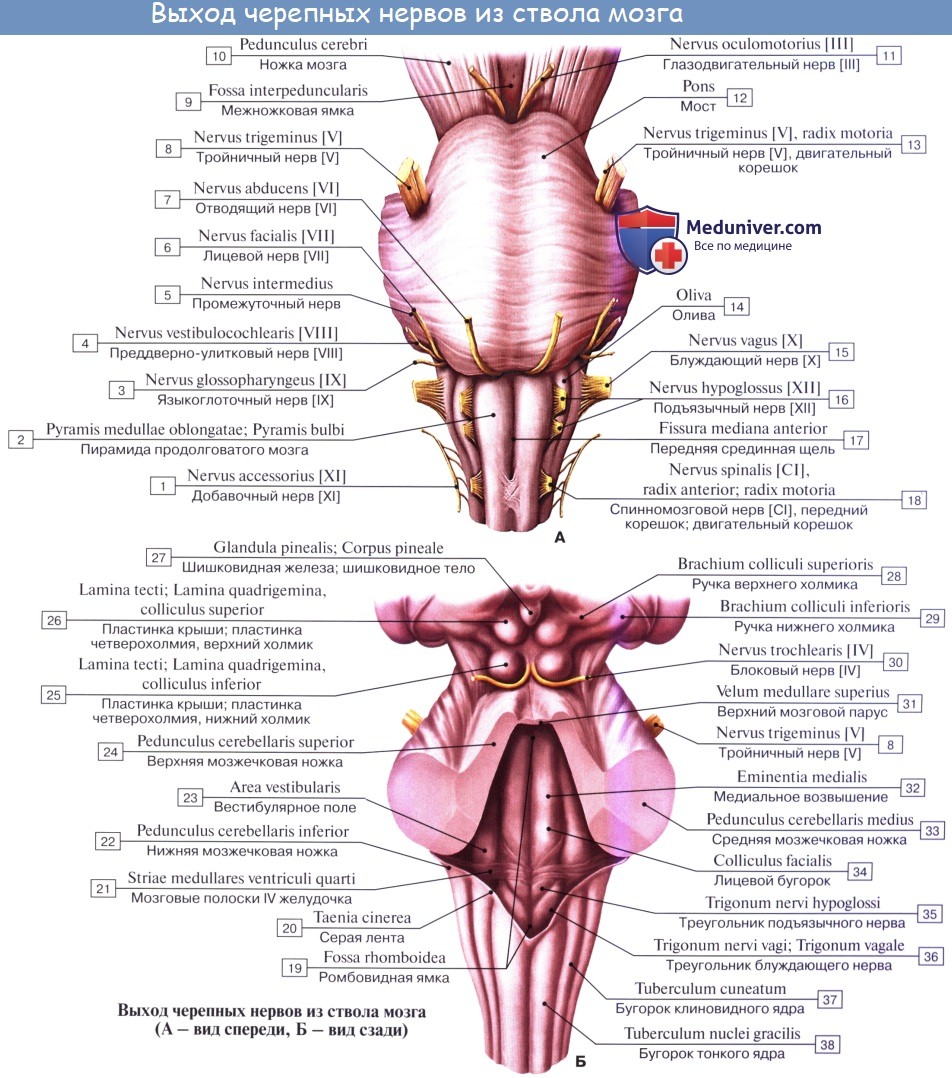
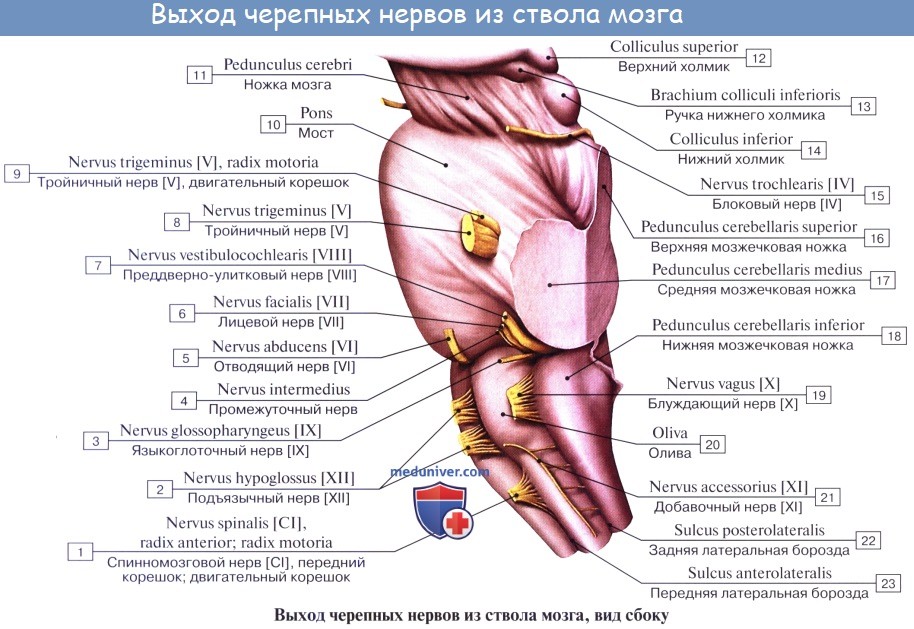
Черепных нервов, nn. craniales (encephalici), 12 пар: I — nn. olfactorii, II — n. opticus, III — n. oculomotorius, IV — n. trochlearis, V — n. trigeminus, VI — n. abducens, VII — nn. facialis, VIII — n. vestibulocochlearis, IX — n. glossopharyngeus, X — n. vagus, XI — n. accessorius, XII — n. hypoglossus.
Черепные нервы имеют особенности, отличающие их от спинномозговых нервов. Эти особенности зависят главным образом от иных условий развития мозга и головы сравнительно со спинным мозгом и туловищем. Прежде всего первые два черепных нерва, связанные с передним мозгом, по своему характеру и происхождению занимают совершенно отдельное положение среди всех нервов. Они являются выростами мозга.
Остальные черепные нервы, хотя принципиально и не отличаются от спинномозговых нервов, но тем не менее для них характерно то обстоятельство, что ни один из них не соответствует полному спинномозговому нерву, слагающемуся из переднего и заднего корешков. Каждый из черепных нервов представляет собой какой-нибудь один из этих двух корешков, которые в области головы никогда не соединяются вместе, что напоминает подобные же отношения, существующие у спинномозговых нервов примитивных позвоночных (миноги).
III, IV, VI, XI и XII черепные нервы соответствуют передним корешкам спинномозговых нервов, а V, VII, VIII, IX и X нервы гомологичны задним. Особенности черепных нервов связаны с прогрессивным развитием головного мозга.
Черепные нервы, как и спинномозговые, имеют ядра серого вещества: соматически-чувствительные (соответствующие задним рогам серого вещества спинного мозга), соматически-двигательные (соответствующие передним рогам) и вегетативные (соответствующие боковым рогам). Последние можно разделить на висцерально-чувствительные и висцерально-двигательные, из которых висцерально-двигательные иннервируют не только неис-черченную (гладкую) мускулатуру, но и скелетные мышцы висцерального происхождения. Учитывая, что исчерченные (скелетные) мышцы приобрели черты соматических мускулов, все ядра черепных нервов, имеющих отношение к таким мышцам независимо от их происхождения, лучше обозначать как соматически-двигательные.
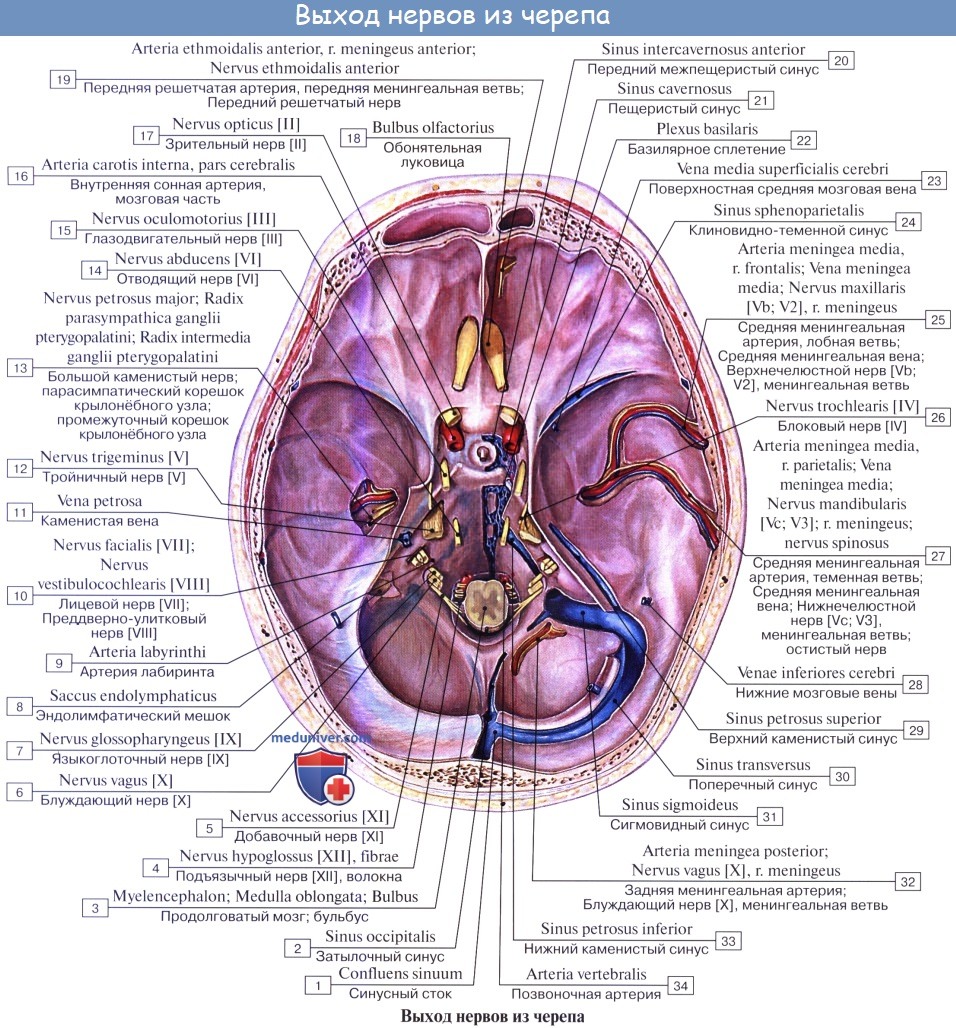
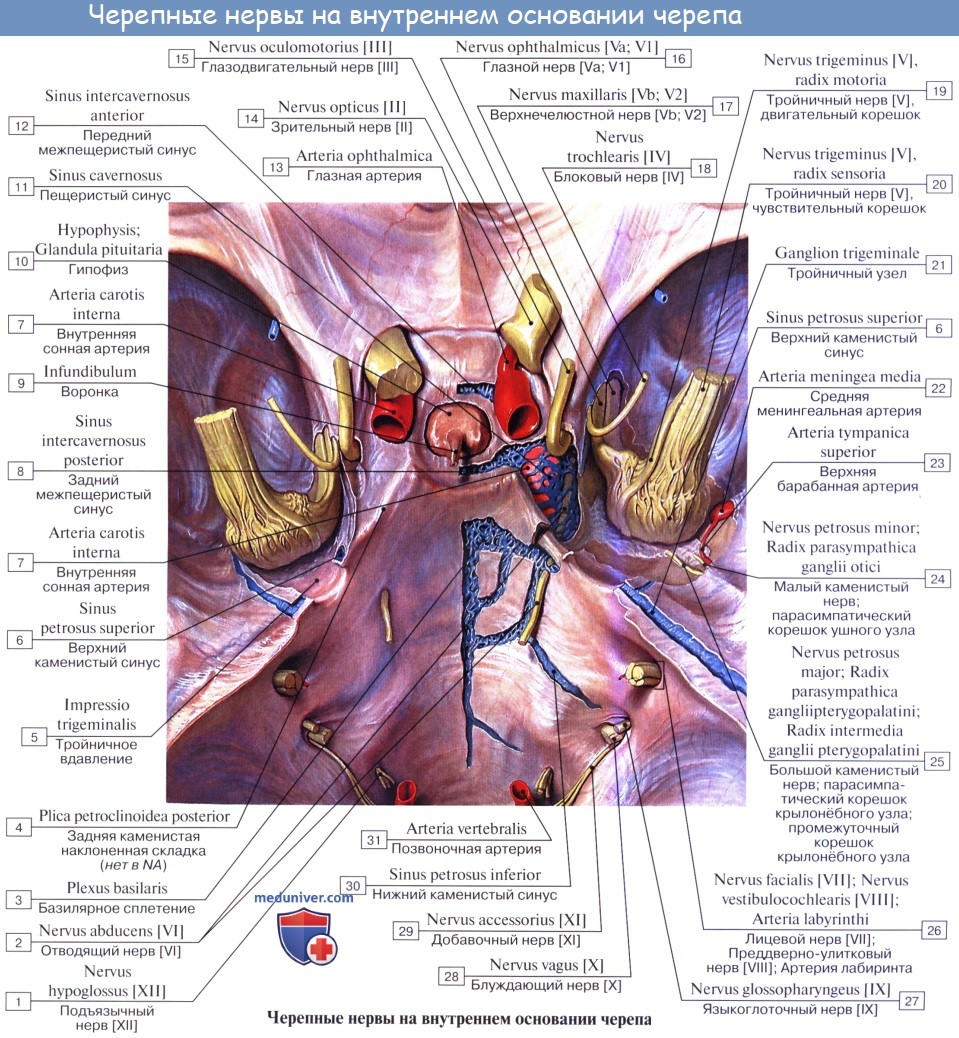
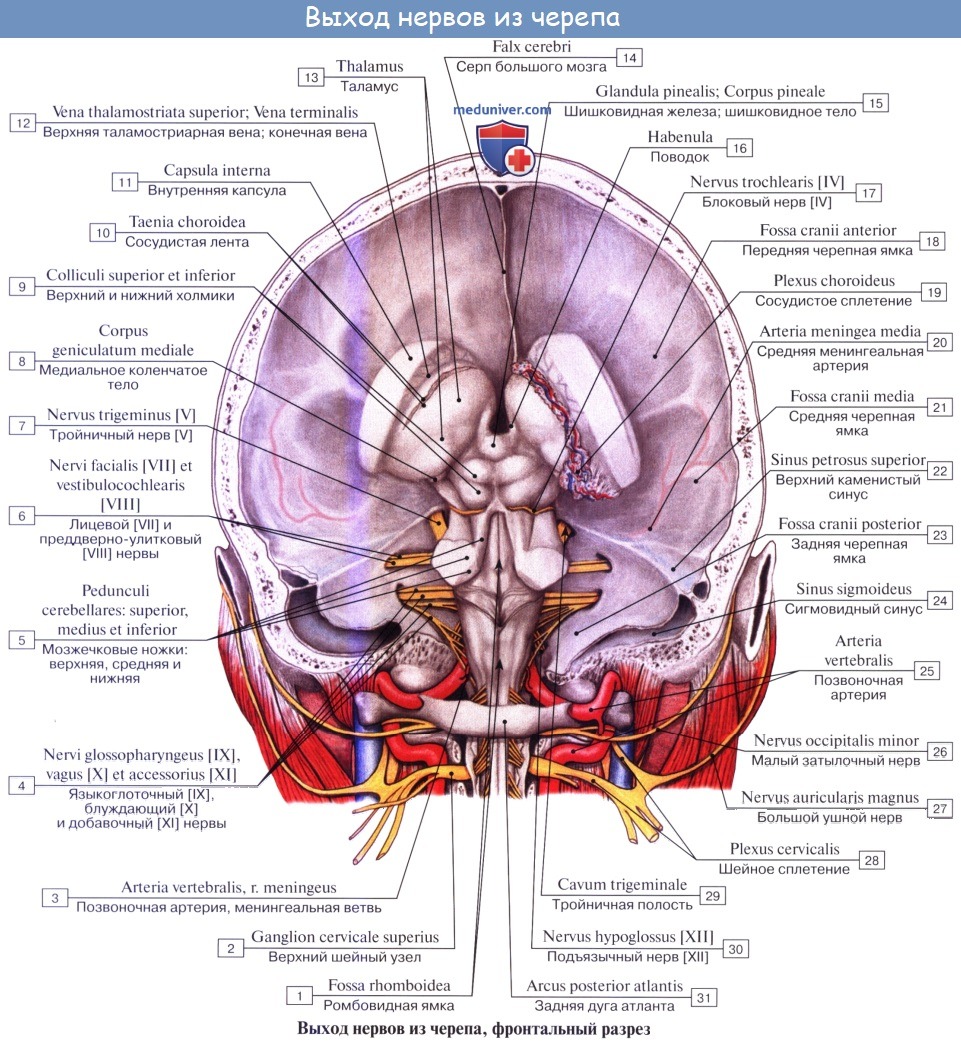
Учебное видео по анатомии и зон иннервации 12 пар черепно-мозговых нервов (ЧМН)
Редактор: Искандер Милевски. Дата последнего обновления публикации: 14.8.2020
Двигательные нейроны черепно мозгового нерва лежат в двигательном ядре какого нерва в среднем мозге
Технические возможности нейровизуализации постоянно расширяются, что даёт визуализировать более тонкие особенности анатомии, а получаемые изображения обеспечивают врача более точной диагностической информацией и позволяют лучше локализовать патологию. Например, стандартные Т2-ВИ МРТ хорошо визуализируют только крупные черепные нервы, в то время как последовательность SSFP (Steady-state free precession – свободная прецессия в равновесном состоянии) способна визуализировать достаточно тонкую структуру всех ЧМН. SSFP-последовательность обеспечивает субмиллиметровое пространственное разрешение и высокий контраст между ЦСЖ и солидными структурами, позволяя реконструировать изображения, по которым можно проследить весь ход нерва. Данная последовательность стала определённым стандартом в визуализации мосто-мозжечкового угла и внутреннего уха. Обозначаясь различными акронимами (CISS, FIESTA, B-FFE), SSFP-последовательности наилучшим образом позволяют дифференцировать веточки лицевого и преддверно-улиткового нервов, точное выявление объемных образований малого размера мосто-мозжечкового угла и внутреннего слухового прохода, а также проводить детальную оценку эндо- и перилимфы во внутреннем ухе. Для того, чтобы воспользоваться всеми перечисленными преимуществами данного типа последовательности врачи-рентгенологи должны быть ознакомлены с нормальной анатомией всех ЧМН на SSFP-изображениях.
Введение.
Анатомия черепных нервов достаточно сложная, поэтому обследование пациентов с нейропатиями черепных нервов требует глубокого понимания нормальной анатомии различных структур ЧМН. Если стандартные МРТ-последовательности позволяют прекрасно визуализировать мягкотканные структуры, то при визуализации более тонких структур, которыми являются черепные нервы, их разрешающая способность оказывается недостаточной. Данную проблему помогают решать SSFP-последовательности, обладающие большей разрешающей способностью и более четкой визуализацией малых интракраниальных анатомических образований.
SSFP-последовательность – любая последовательность градиентного эха, в котором ненулевое стационарное состояние развивается между повторениями импульсов для поперечной и продольной релаксациям исследуемых тканей. Для этого требуются малый угол поворота и короткие времена релаксации. Клиническая польза SSFP-последовательностей заключается в их способности генерировать сильный сигнал в тканях, которые имеют высокое соотношение Т2/Т1, например, ЦСЖ и жировая ткань. SSFP-последовательности особенно полезны для визуализации интракраниальных сегментов черепных нервов, поскольку они обеспечивают замечательное контрастное разрешение между ЦСЖ и нервами, а также высокое пространственное разрешение с субмиллиметровой толщиной среза. Другим преимуществом SSFP-последовательностей является более короткое время сканирование по сравнению с другими МР-последовательностями, помогающими избавиться от артефактов пульсации ЦСЖ. Недостатком данного типа последовательностей является низкое контрастное разрешение мягких тканей. В дополнение, изображение каких-то глобальных анатомических ориентиров может быть искажено из-за субмиллимитровой толщины среза. Таким образом, SSFP-последовательности являются дополнительным инструментом наряду с традиционными последовательностями МРТ черепных нервов.
Данная статья описывает нормальную анатомию интракраниальных сегментов 12 черепно-мозговых нервов, выделяя анатомические и радиологические ориентиры, которые обозначают локализацию нерва и отличают их от соседних структур (кровеносные сосуды). Также рассматриваются подводные камни, связанные с визуализацией ЧМН с помощью SSFP-последовательностей.
Головной мозг человека
Нервная система человека представлена головным мозгом, расположенном в полости черепа; спинным мозгом, расположенном в полости позвоночника, и разветвленной системой нервов, которые отходят от головного мозга (черепно-мозговые нервы) и иннервируют органы головы; системой нервов, которые ответвляются от спинного мозга и иннервируют руки, ноги, туловище, внутренние органы. Головной и спинной мозг – представляют центральную нервную систему, а система нервов – периферическую нервную систему.
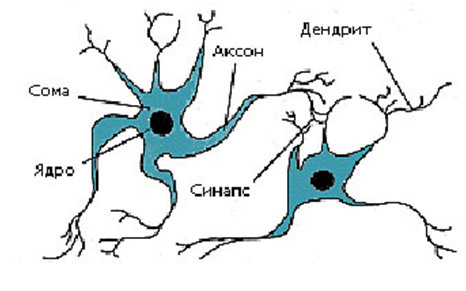
Все образования нервной системы состоят из множества нейронов (клеток нервной системы) и их отростков, по которым передаются нервные импульсы в восходящем и нисходящем направлениях за счёт многообразных связей, существующими между нейронами.
Несмотря на то, что разные нейроны выполняют различные функции, и имеют различия в строении, все они имеют тело, воспринимающая структура, и отросток, дендрит, проводящая структура.
Нервная клетка выполняет две основные функции: 1) переработка поступающей информации, передача нервного импульса и 2) биосинтетическая, направленная на поддержание своей жизнедеятельности.
Так схематически выглядит строение нейрона.
Так выглядит головной мозг человека.
Это сложнейшая структура, состоящая из множества различных образований, находящихся в тесном взаимодействии; осуществляющая проводящую, анализирующую, регулирующую и координирующую функции. Все движения тела, чувства человека, работа внутренних органов, его разум, интеллект, память, сознание, сон, бодрствование, всё контролируется головным мозгом. Мозг человека можно сравнить со сложнейшим компьютером с заложенными в него программами, постоянно модифицирующимися в течение жизни человека.
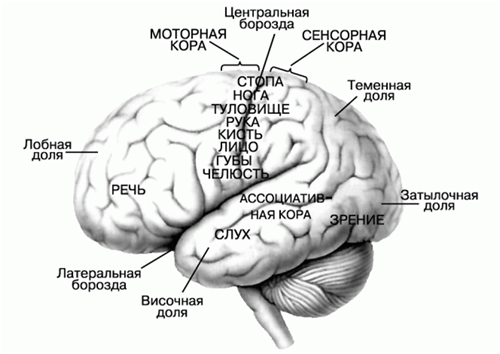
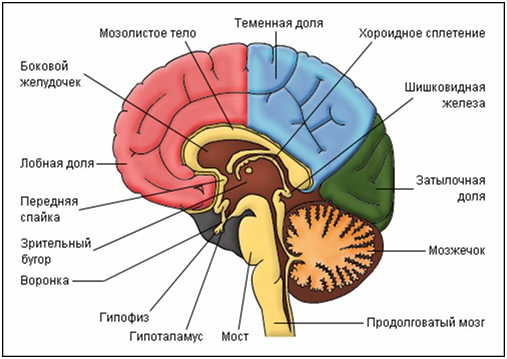
В лобных долях находятся центры регуляции произвольных движений, при поражении которых развивается слабость в руках, ногах с одной стороны, или только руки или ноги. В лобных долях находятся и центры «произвольного» поворота глаз и головы, при поражении которых возникает отклонение глаз и головы в сторону патологического очага. В лобных долях находятся и центры координации движений, при поражении которых возникают нарушения стояния и ходьбы. И, наконец, при поражении коры лобных долей развиваются поведенческие и психические расстройства.
Теменные доли отвечают за способность человека узнавать предметы наощупь, способность производить сложные целенаправленные действия, способность расшифровывать письменные знаки и способность письма.
Височные доли несут слуховые, вкусовые и обонятельные центры, центры понимания и воспроизведения речи, центры координации движений.
В стволе головного мозга находятся центры регуляции жизнеобеспечивающих систем органов, дыхательной, сердечно-сосудистой, промежуточные центры регуляции черепно-мозговых нервов, проводящие пути двигательной и чувствительной систем.
В стволе головного мозга в его покрышке располагаются ядра черепно-мозговых нервов, тела нервных клеток, ответственных за иннервацию органов головы, лица, обеспечивающих выполнение функции вкусового, слухового, зрительного, вестибулярного и обонятельного анализатора.
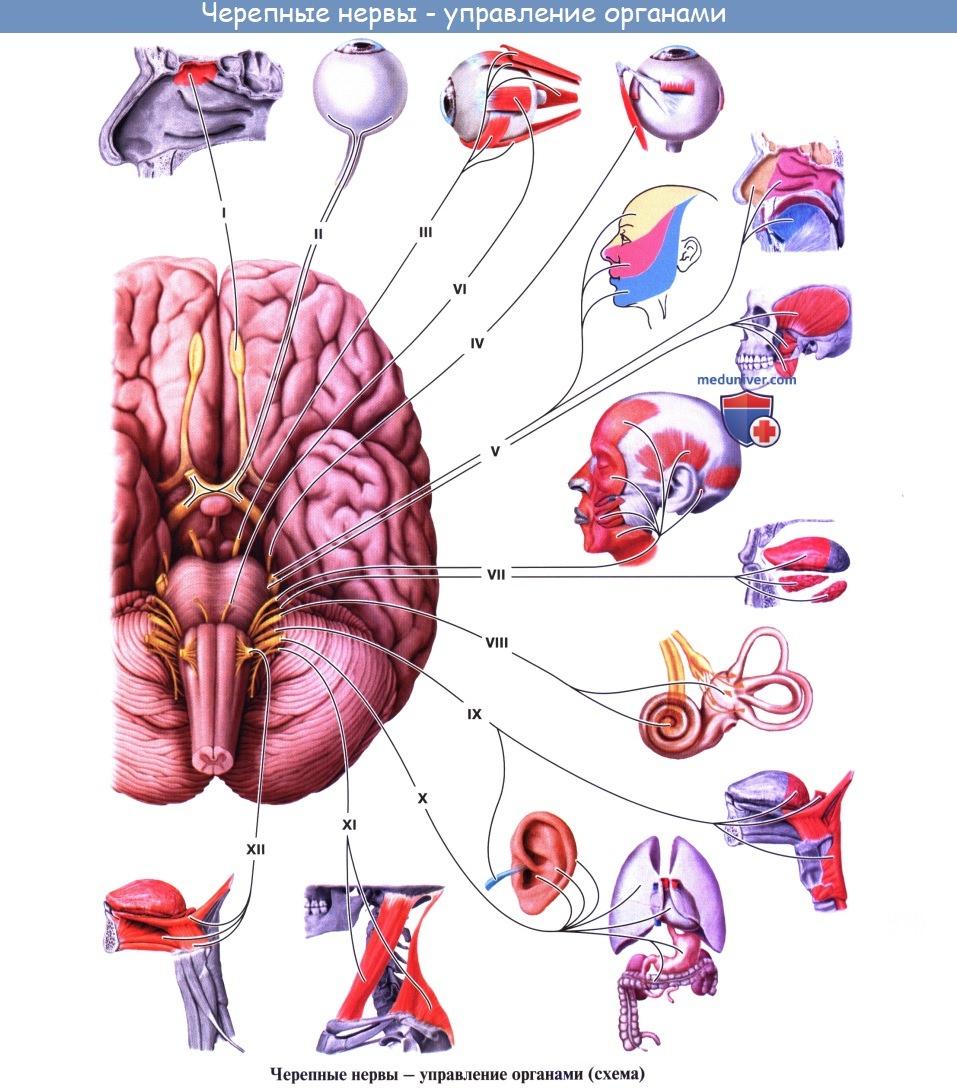
Различают черепно-мозговые нервы каудальной группы: 1) Добавочный нерв, 11 пара, иннервирует мышцу, поворачивающую голову в сторону. 2) Подъязычный нерв, 12 пара, иннервирующий язык. 3) Языкоглоточный нерв, 9 пара, иннервирующий глоточную мускулатуру, язык, нёбо, среднее ухо, слюнные железы. 4) Блуждающий нерв, 10 пара, иннервирующий мускулатуру глотки, мягкого нёба, гортани, гладкую мускулатуру бронхов, трахеи, пищевода, желудка, кишечника.
Далее различают черепно-мозговые нервы мосто-мозжечкового угла: 1) Лицевой нерв, 7 пара, иннервирующий мышцы лица. 2) Вестибуло-кохлеарный нерв, 8 пара, иннервирующий внутреннее ухо. 3) Тройничный нерв, 3 пара, иннервирующий кожу лица, челюсти, жевательные мышцы.
Далее следует группа глазодвигательных нервов: 3, 4, 6 пары.
И наконец, зрительный нерв, 2 пара, иннервирующий сетчатку глаза, и обонятельный нерв, 1 пара, иннервирующий слизистую носовой полости.
53. Двигательные черепные нервы, области их иннервации.
Двигательными черепными нервами являются: глазодвигательные нервы (III пара), блоковые (IV пара), отводящие (VI пара), добавочные (ХI пара) и подъязычные (ХII пара) нервы.
Г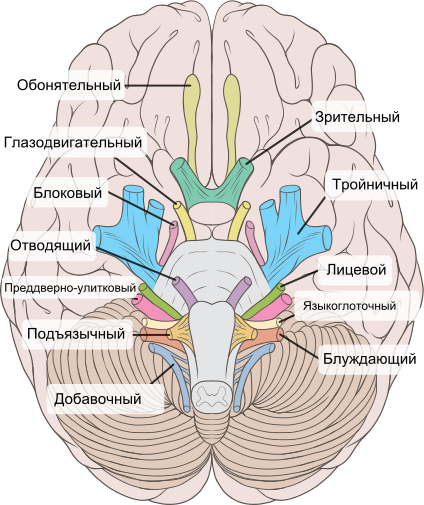
Блоковые нервы (IV пара) начинаются от двигательных ядер, лежащих в среднем мозге на уровне нижних холмиков. Каждый нерв проходит в глазницу через верхнюю глазничную щель и направляется к верхней косой (блоковой) мышце глаза.
Каждый отводящий нерв (VI пара) образован отростками двигательных клеток ядра, расположенного в покрышке моста. Нерв идет в глазницу через верхнюю глазничную щель, он иннервирует прямую боковую (отводящую) мышцу глаза.
Добавочные нервы (ХI пара) образуются из нескольких двигательных корешков, выходящих из ядер, лежащих в продолговатом мозге и в верхних сегментах спинного мозга. Каждый добавочный нерв выходит из черепа через ярёмное отверстие (вместе с языкоглоточным и блуждающим нервами) и иннервирует кивательную (грудино-ключично-сосцевидную) и трапециевидную мышцы.
Подъязычные нервы (ХII пара) начинаются в двигательных ядрах продолговатого мозга, выходят из полости черепа через каналы подъязычного нерва и иннервируют мышцы языка. К каждому подъязычному нерву присоединяются нервные волокна от первого спинномозгового нерва. Вместе эти волокна участвуют в образовании шейной (нервной) петли, иннервирующей мышцы шеи.
54. Смешанные черепные нервы, области их иннервации.
Смешанными черепными нервами являются тройничные, лицевые, языкоглоточные и блуждающие нервы.
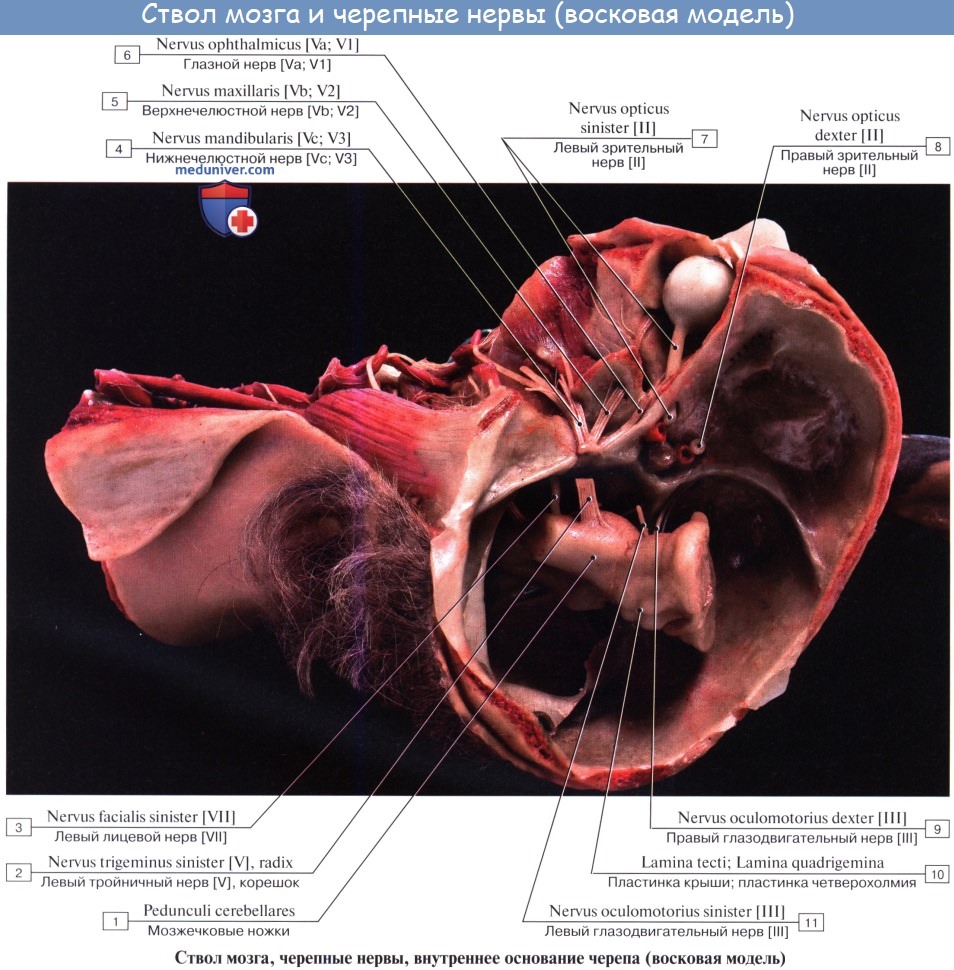
Каждый тройничный нерв образует три крупные ветви: первую, вторую и третью.
Первая ветвь–глазной нервчерез верхнюю глазничную щель проходит в глазницу, где делится на три ветви –слёзный, лобный и носоресничный нервы. Ветви этих нервов иннервируют глазное яблоко, верхнее веко, слизистую оболочку передней части полости носа и придаточных пазух (лобной, клиновидной и ячеек решётчатой кости), а также кожу лба.
Вторая ветвь– верхнечелюстной нерв, проходит через круглое отверстие в крыловидно-нёбную ямку, где он отдает подглазничные скуловые нервы и узловые ветви. Верхнечелюстной нерв своими скуловыми ветвями иннервирует слизистую оболочку полости носа, твёрдого и мягкого нёба, придаточных пазух носа (верхнечелюстной и ячеек решётчатой кости), кожу скуловой области и нижнего века, носа и верхней губы, зубы верхней челюсти, твёрдую оболочку головного мозга в области средней черепной ямки
Третья ветвь – нижнечелюстной нерв, смешанный.Нижнечелюстной нерв иннервирует твёрдую оболочку головного мозга в средней черепной ямке; жевательные мышцы (височную, медиальную и латеральную крыловидные и собственно жевательные); челюстно-подъязычную мышцу; переднее брюшко двубрюшной мышцы; мышцу, натягивающую мягкое небо, и мышцу, напрягающую барабанную перепонку.
Ушно-височный нерв иннервирует кожу височной области, ушной раковины и наружного слухового прохода. В составе этого нерва проходят парасимпатические волокна (из языкоглоточного нерва), направляющиеся к околоушной слюнной железе. Щёчный нерв иннервирует слизистую оболочку щеки. Язычный нерв содержит вкусовые волокна, заканчивающиеся на вкусовых рецепторах, расположенных на передних двух третях языка, а также парасимпатические волокна (из лицевого нерва). Парасимпатические волокна идут к поднижнечелюстному и подъязычному узлам, откуда иннервируются одноимённые слюнные железы.
Нижний альвеолярный нерв уходит в канал нижней челюсти, отдает веточки к зубным ячейкам нижней челюсти (альвеолам), нижним зубам и деснам, затем дистальная его часть через подбородочное отверстие выходит к коже подбородка.
Лицевые нервы (VII пара черепных нервов) по составу волокон являются смешанными. Каждый из них содержит двигательные, чувствительные и вегетативные (парасимпатические) волокна.
Языкоглоточные нервы (IХ пара черепных нервов) являются смешанными, они содержат двигательные, чувствительные и парасимпатические волокна. Двигательные волокна являются отростками клеток двойного ядра (общего с блуждающим нервом), иннервирующих мышцы глотки. Чувствительные волокна, являющиеся отростками клеток, образующих верхний и нижний узлы языкоглоточного нерва, направляются к слизистой оболочке задней стенки глотки и задней трети языка, осуществляя иннервацию его тактильных, температурных и вкусовых рецепторов. Парасимпатические волокна, выходящие из нижнего слюноотделительного ядра, направляются к околоушной слюнной железе и регулируют её секреторную активность.
Блуждающие нервы (вагусы, Х пара), также содержат двигательные, чувствительные и парасимпатические волокна. Каждый нерв на своей стороне выходит из полости черепа через ярёмное отверстие вместе с языкоглоточным и добавочным нервами, а также с внутренней ярёмной веной. Двигательные волокна, выходящие из общего с языкоглоточным нервом добавочного ядра, иннервируют мышцы мягкого нёба, глотки и гортани. Чувствительные волокна являются отростками клеток, образующих верхний и нижний узлы блуждающего нерва. Эти волокна проводят чувствительные импульсы от внутренних органов, наружного уха и части твёрдой оболочки головного мозга, расположенной в задней черепной ямке. Парасимпатические волокна являются отростками заднего (дорсального) ядра блуждающего нерва.
Б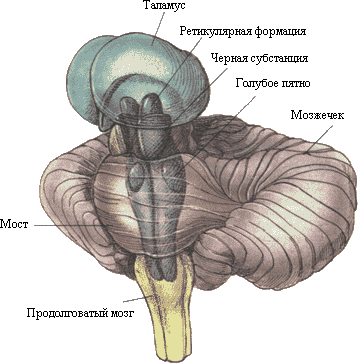
Невралгии черепных нервов, лицевые боли
Невралгии черепных нервов, центральные и первичные лицевые боли.
Невралгии черепных нервов – проявляются приступами односторонней интенсивной головной боли длительностью от доли секунды до нескольких минут. Боль возникает спонтанно или провоцируется воздействием на определённые зоны – триггерные точки, а также умыванием, чисткой зубов, бритьём, жеванием, глотанием, зеванием, курением, разговором, криком, кашлем или поворотами головы.
При невралгии тройничного нерва боль и триггерные точки локализуются в области лба, на щеке, верхней и нижней челюсти, в полости рта. При невралгии языкоглоточного нерва боль локализуется в задней части языка, в области небных миндалин, глотки, кзади от угла нижней челюсти и в области уха. При невралгии промежуточного нерва боль и триггерная точка находятся в наружном слуховом проходе. При невралгии верхнего гортанного нерва боль в глотке, подчелюстной области и ниже уха. Имеется триггерная зона на наружной стенке глотки. При невралгии затылочного нерва – боль в области затылка.
Постоянная боль, вызваная сдавлением, раздражением или растяжением черепно-мозговых нервов или верхних шейных корешков структурными повреждениями локализуется в какой-либо зоне головы или лица и возникает вследствие непосредственного повреждения чувствительных волокон нерва. Структурные повреждения могут иметь объемный характер (например, опухоль или аневризма (патологическое локальное расширение сосуда)) или располагаться внутри анатомических образований (например, при остеомиелите костей черепа). При отсутствии чувствительных нарушений и позитивных результатов дополнительных методов исследований диагноз является сомнительным.
Шейно-язычный синдром – внезапная боль в затылочной или верхнешейной области, сопровождающаяся патологическими ощущениями в половине языка, совпадающей со стороной боли. Чувствительные нервные волокна от языка входят в центральную нервную систему в составе второго заднего шейного корешка через связи между язычным и подъязычным нервами, а также между последним и вторым шейным корешком. Клинические данные и результаты оперативных вмешательств свидетельствуют о том, что второй шейный корешок может сдавливаться при внезапном вращении шеи, что часто возникает при подвывихе атлантоаксиального сочленения. Патологические ощущения в половине языка, совпадающей со стороной боли, могут включать онемение, парестезии и чувство непроизвольного движения в языке.
Головная боль, связанная с внешним сдавлением может возникать вследствие продолжительного воздействия на поверхностные нервы головы факторов внешнего давления, например тугой повязки, обруча, тесного головного убора или очков для подводного плавания.
Головная боль, связанная с холодовыми стимулами возникает при внешнем воздействии на голову низких температур (при нахождении на сильном морозе или погружении в холодную воду) или при внутреннем воздействием холода (вдыхание, прием внутрь охлажденных веществ).
Неврит зрительного нерва вызывает боль за одним или обоими глазными яблоками, сопровождающуюся нарушением центрального зрения.
Диабетическая невропатия зрительного нерва вызывает боль вокруг глаза и в области лба, сочетающуюся с парезом одного или нескольких черепно-мозговых нервов, участвующих в иннервации глаза (обычно третьей пары), у пациента с сахарным диабетом.
Синдром Толосы-Ханта характеризуется периодическими болями в области глазницы, сопровождающимися параличом одного или нескольких глазодвигательных нервов, обычно проходящими самостоятельно.
Офтальмоплегическая мигрень характеризуется повторными приступами головной боли, имеющей мигренозные черты и сопровождающейся парезом одного или нескольких черепно-мозговых нервов (чаще третьего).
При инфекции опоясывающего герпеса (herpes zoster) возникает головная или лицевая боль в зоне разветвления поражённого нерва. Боль при остром herpes zoster сопровождается покраснением кожи и пузырьковыми высыпаниями, на месте которых возникают эрозии и корочки. Герпетические высыпания возникают не позднее чем через 7 дней после появления боли. Постгерпетическая невралгия представляет собой лицевую боль в течение не менее 3 месяцев после начала инфекции herpes zoster.
Болезненная анестезия (anaesthesia dolorosa) часто возникает после оперативных вмешательств на затылочных нервах или чувствительном узле тройничного нерва. Характеризуется длительной болью и нарушениями чувствительности зоне разветвления одной или нескольких ветвей тройничного или затылочных нервов.
После инсульта может возникать боль в лице – так называемая, центральная боль после инсульта.
Боль в лице может возникать при рассеянном склерозе, вследствие поражения центральных проводников тройничного нерва (так называемая, лицевая боль при рассеянном склерозе).
Боль в лице может быть в отсутствии какой-либо видимой патологии. Персистирующая идиопатическая лицевая боль – боль в лице, не сопровождающаяся чувствительными и другими нарушениями. Исследования, в том числе рентгенография лица и челюстей, не обнаруживают никакой клинически значимой патологии. Синдром «пылающего рта» – ощущение сильного жжения в полости рта без какой либо медицинской или стоматологической причины. Боль может ограничиваться языком (глоссодиния). Среди сопровождающих симптомов — ощущение сухости во рту, парестезии и нарушение вкуса.
В медицинском центре «Код здоровья» приём ведёт невропатолог высшей категории, вертебролог, прошедший специальное обучение (Европейская школа головной боли, циклы и семинары по лечению вертеброгенных заболеваний и болей в спине с освоением различных методик мануальной терапии), имеющий международный сертификат Европейской федерации головной боли.