Глиобластома головного мозга
Глиобластома головного мозга – злокачественное образование, отличающееся агрессивным развитием. Редкая патология, среди онкологических больных диагностируется 1 раз на 1000 случаев. Свое начало опухоль берет в клетках головного мозга, которые называются глии. На фоне нарушения их деятельности начинается активное деление клеток, в том числе и в рядом расположенных – именно так развивается злокачественный процесс. Чаще всего глиобластома локализуется в височной и лобной частях головного мозга, но иногда диагностируется в мозжечке, спинном мозге и стволе головного мозга.
Различают 3 вида злокачественной опухоли:
Также классифицируется глиобластома на первичную и вторичную. В первом случае речь идет о стремительно развивающейся опухоли (максимум за 3 месяца до критического состояния), чаще диагностируется у мужчин старшего возраста. Вторичная глиобластома формируется из доброкачественных опухолей, чаще выявляется у женщин среднего, старшего возрастов.
Конкретных причин развития злокачественного процесса в клетках головного мозга нет, но врачи выделяют несколько провоцирующих факторов:
Симптомы, признаки глиобластомы головного мозга
Симптомы глиобластомы проявляются рано, поэтому диагностировать ее на ранней стадии не представляет трудностей. Врачи выделяют несколько первичных признаков заболевания:
По мере роста глиобластома начинает оказывать давление на определенные участки головного мозга и клиническая картина становится более расширенной. Добавляются специфические симптомы:
Сначала симптомы глиобластомы появляются периодически, больной отмечает повышенную сонливость, быструю утомляемость, понижение работоспособности. Затем признаки глиобластомы беспокоят в постоянном режиме, что означает активный рост образования.
Онкология головного мозга (глиобластома): методы диагностики
Важно выявить проблему на ранней стадии развития, тогда шансы на выздоровления повышаются в разы. Как только появляются первичные симптомы глиобластомы, стоит обратиться за помощью к специалистам для прохождения полноценного обследования. При подозрении на глиобластому врачи назначают КТ головного мозга – это современный метод лучевой диагностики. Врач сможет оценить состояние кровотока даже в самых мелких кровеносных сосудах головного мозга. Выполняется с применением контрастного вещества, которое вводится в периферическую вену.
КТ головного мозга является информативным методом диагностирования глиобластомы, потому что эта процедура:
При подозрении на опухоль головного мозга, врачи используют при обследовании пациента и другие диагностические процедуры:
Все вышеперечисленные диагностические мероприятия проводятся при выраженной клинической картине.
Лечение глиобластомы головного мозга
Если глиобластома головного мозга диагностирована на 4 стадии развития, то лечение будет нецелесообразным. Врачи назначают поддерживающую терапию, чтобы облегчить симптомы при глиобластоме и на некоторое время продлить жизнь больного. Но на остальных 3 стадиях лечение может дать отличные результаты. Чаще всего назначают:
Хирургическое вмешательство показано и на 3 стадии заболевания, но выполняется оно в качестве паллиативного лечения. Врач осуществляет шунтирование, что позволяет стабилизировать внутричерепное давление и сохранить функциональность головного мозга.
Иногда глиобластома локализуется в труднодоступных местах головного мозга и тогда врачи могут отказаться от проведения хирургического вмешательства.
Инновационный метод лечения в рамках клинического исследования.
Команда врачей НМИЦ радиологии во главе с А.Д. Каприным в составе 20 человек (нейрохирурги, анестезиологи, реаниматологи, кардиохирурги, перфузиологи сразу пяти научных медицинских институтов) провели первую в мире процедуру изолированной перфузии головного мозга пациентке с диагнозом «глиобластома». За счет особого строения и структуры тканей головного мозга опухоли данной локализации, к которым в том числе относят глиобластомы, крайне сложно поддаются лечению. Суть инновационного метода заключается в том, что во время медицинской манипуляции головной мозг кровоснабжается отдельно от тела с помощью аппарата искусственного кровообращения. На этом этапе к органу доставляются концентрированные дозы химиопрепарата, губительные для опухоли, но безопасные для самого органа. После того, как токсичность снижается, орган вновь подключается к общей системе кровообращения.
Прогнозы заболевания
Болезнь имеет крайне неблагоприятные прогнозы, хотя многое зависит от классификации глиобластомы головного мозга. Если врачами была проведена операция по удалению опухоли, то выживаемость составляет максимум 5 лет, но чаще 1-2 года. Если лечение будет полностью отсутствовать, то продолжительность жизни пациента сокращается до 3 месяцев.
Полное выздоровление возможно, если глиобластома была диагностирована на 1 и 2 стадии развития. Но это зависит от того, полностью или частично была удалена опухоль, были ли повреждены здоровые ткани головного мозга.
Глиобластома – агрессивная болезнь, которая может поражать разные части головного мозга. Но отчаиваться не стоит! Во-первых, симптомы новообразования специфичны, во-вторых, ранняя стадия отлично лечится путем операции и дальнейшей терапии. Нужно лишь вовремя обратиться для обследования в клинику – врачи воспользуются современными методами диагностики и смогут сохранить жизнь пациенту.
Филиалы и отделения, в которых лечат глиобластому головного мозга
МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Отделение нейроонкологии
Заведующий – к.м.н. ЗАЙЦЕВ Антон Михайлович
МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Прогноз при глиобластоме
Гистологически данная опухоль полиморфна и состоит из различных клеток – гемистоцитов, примитивный нейронов, гранулоцитов и пр. На прогноз жизни при глиобластоме влияет степень злокачественности. Опухоль относится к категории наиболее агрессивных, что микроскопически проявляется ядерной атипией, клеточным полиморфизмом, высокой митотической активностью, микрососудистой пролиферацией и очагами некроза.
Помимо этого, на прогноз жизни при глиобластоме 4 степени влияет агрессивность онкоклеток и их способность к быстрому росту.
Неблагоприятные факторы
При глиобластоме 4 степени продолжительность редко превышает двухлетний рубеж, и только около 3% пациентов живут несколько дольше.
При этом исключительно важно, в каком отделе расположено новообразование: наличие в стволе мозга таких жизненно важных центров, как дыхательный и сосудодвигательный, приводит к остановке сердца или дыхания даже при сравнительно небольшом усилении патологии. В связи с этим считается, что наиболее неблагоприятный исход при ее локализации именно в этой области мозга.
Отсутствие четких границ
Прогноз жизни при глиобластоме имеет еще одну особенность – это отсутствие четких границ между здоровой и злокачественной тканью. Из-за этого обстоятельства на ранних стадиях болезни даже при наличии современных технологий не удается удалить новообразование полностью. Однако последующий полноценный курс радио- и химиотерапии позволяют существенно замедлить рост оставшихся онкоклеток.
Иногда опухолевое образование находится в очень неудобном месте, когда для ее удаления возможно повредить жизненно важные участки мозговой ткани. В этом случае результат выживаемости считается самым низким. Неоперабельные виды подлежат лишь радиохирургическому лечению.
Благоприятные факторы
Хотя до сих пор заболевание является смертельным, существенно улучшить качество жизнедеятельности и увеличить продолжительность позволяют следующие факторы:
• раннее выявление патологии;• увеличение размеров образования длительное время не приводит к нарушению важных мозговых функций и появлению осложнений, которые не совместимы с жизнью;
• раковые клетки чувствительны к химио- и лучевой терапии;
• общее состояние здоровья пациента позволяет провести комплексное лечение, включая радикальное удаление;
• «удобная» локализация патологического очага, позволяющая удалить его без серьезных осложнений, например, опухоли мозжечка, а также растущие в сторону костей черепа легче удаляются, чем глиобластома ствола мозга.
Выживаемость, продолжительность жизни
В связи с тем, что невозможно заранее предугадать, какое количество онкоклеток останется после хирургической операции и выживет, несмотря на проведение последующего лечения цитостатиками или курса радиотерапии, окончательный ответ может быть получен лишь только после окончания всего курса терапии. В среднем, продолжительность жизни при глиобластоме редко превышает 1,5 года.
Предпочтение в лечении отдается клеточной биоиммунотерапии, последние разработки в данной области курирует профессор Скворцова В.И. Клинические исследования новых препаратов начались уже в этом году, дав надежду на продление жизни многим пациентам с глиомными опухолями.
Новые методы терапии
Новые технологии приходят в Россию.
Приглашаем пациентов принять участие в новых методах лечения онкологических заболеваний, а также в клинических испытаниях препаратов на основе Т-клеток (LAK-терапия). Терапия проводится в различных научно-исследовательских онкологических центрах, в зависимости от вида опухоли.
Отзыв о методе министра здравоохранения РФ Скворцовой В.И.
Комментарий о клеточных технологиях главного онколога России, академика Давыдова М.И.
Для подбора эффективного метода лечения вы можете обратиться за
— методы инновационной терапии;
— возможности участия в экспериментальной терапии;
— как получить квоту на бесплатное лечение в онкоцентр;
— организационные вопросы.
После консультации пациенту назначается день и время прибытия на лечение, отделение терапии, по возможности назначается лечащий доктор.
Глиобластома
Факторы риска развития глиобластомы
Клиническая симптоматика глиобластомы
Диагностика глиобластомы
Варианты глиобластомы
Две редкие гистологические формы глиобластомы (классифицируемые WHO Classification of CNS tumours 2016, тем не менее, как отдельные опухоли) – глиосаркома и гигантоклеточная глиобластома.
Глиосаркома характеризуется наличием в строме опухоли мезенхимальных (не характерных для глиобластомы) элементов. Чаще локализуется в височной доле и в процессе удаления опухоли внешне может напоминать менингиому. Это достаточно редкая опухоль, она диагностируется лишь у 2% больных с предполагаемой по снимках глиобластомой. Тактика лечения и прогноз те же, что и у глиобластомы.
Гигантоклеточная глиобластома характеризуется многоядерными клетками крупного размера. Встречается в 1% случаев от всех пациентов с предполагаемой глиобластомой, чаще у больных молодого возраста. Такой гистологический диагноз определяет несколько более позитивный прогноз лечения, чем глиобластома.
Другая классификация глиобластом – по «происхождению». Установлено, что часть этих опухолей возникает первично в виде глиобластомы, а часть – путем трансформации из глиальных опухолей более низкого grade (глиом grade II и grade III) – так называемые «вторичные глиобластомы». Первый вариант чаще встречается у пациентов пожилого возраста, второй – у молодых. Эти опухоли, будучи абсолютно идентичными по свой гистологической структуре (под микроскопом морфолога), существенно отличаются по генетическому профайлу и прогнозу лечения: «вторичные» глиобластомы значительно чаще IDH-позитивны и демонстрируют лучший ответ на лечение.
Генетические маркеры
Известно достаточно большое количество генетических маркеров глиобластом. Наибольшей клинической значимостью обладают нижеследующие:
IDH-мутация встречается примерно в 5-10% глиобластом, ассоциирована с молодым возрастом и лучшим прогнозом лечения. Крайне редко регистрируется у пациентов старше 65 лет. Существует IDH-1 и IDH-2 мутации (вторая встречается менее чем в 5% случаев от общего числа). Новая классификация опухолей ЦНС разделила эти 2 вида глиобластом в отдельные самостоятельные нозологии.
MGMT–метилирование является предиктором более высокой чувствительности опухоли к темозоломиду в случае впервые выявленных глиобластом (и, возможно, рецидивных опухолей). Это один из наиболее важных маркеров для принятия решения о тактике лечения, особенно в случае пожилых пациентов.
Лечение глиобластомы
Оценка ответа на лечение глиобластомы
Около 70% пациентов с глиобластомой демонстрируют рецидив опухоли в течение первого года после операции, несмотря на проводимую лучевую и химиотерапию.
Для оценки ответа опухоли на адъювантную терапию используется МРТ с контрастным усилением и (в ряде случаев) ПЭТ-КТ. Контрольные МР-исследования по протоколу проводятся каждые 3 месяца. На основании их результатов принимается решение об изменении схемы химиотерапии и (нечасто) повторном хирургическом вмешательстве.
При анализе контрольных МР-изображений следует помнить о существовании феномена «псевдопрогрессии», возникающего после лучевой терапии (так называемый лучевой некроз) и как последствия терапии бевацизумабом. Истинную частоту псевдопрогрессии оценить не представляется возможным. Природа этого феномена объясняется воспалительным ответом, отеком мозговой ткани и прорывом гематоэнцефалического барьера, что суммарно проявляется увеличением зоны контрастируемой части на МРТ.
Для дифференциального диагноза прогрессии и псевдопрогрессии опухоли используются СКТ-перфузия и ПЭТ-КТ.
Также существует псевдоответ на лечение – резкое уменьшение контрастируемой части опухоли (иногда в течение нескольких суток) на фоне терапии бевацизумабом в результате восстановления целостности гематоэнцефалического барьера.
Повторные операции при глиобластоме
Повторное хирургическое лечение при глиобластоме — нечастый вариант развития событий. По статистике, лишь 1 из 4 больных может получить эффект от подобного вмешательства. Обычно глиобластома рецидивирует в зоне хирургического вмешательства, в ряде случаев занимая образовавшуюся после ее удаления кисту, в ряде — прорастая в окружающую «здоровую» мозговую ткань. Редко наблюдаются отдаленные рецидивы глиобластомы внутри ЦНС, не связанные анатомически с первичным очагом (клинический случай №7)
В настоящее время необходимыми условиями для проведения реоперации при глиобластоме являются:
· возможность радикального удаления всего объема рецидива опухоли
· возраст пациента менее 70 лет
· состояние пациента по шкале Karnofsky не менее 80
· небольшой объем опухоли (менее 50 см3)
· локализация рецидива вне функционально значимых зон
Шкала Karnofsky
Альтернативные методики лечения глиобластомы
Прогноз
Прогноз при глиобластоме остается неблагоприятным даже при «радикальном» удалении опухоли и соблюдении протокола химиолучевой терапии. Результаты крупных исследований продемонстрировали, что 6-месячный барьер (после операции) переживают 42,4% больных, а годовой – 17,7%. Пятилетняя выживаемость зарегистрирована менее чем в 5% случаев. У пациентов пожилого возраста эти показатели еще более низкие (средняя продолжительность жизни составляет около 8,5 месяцев).
Несмотря на масштабное финансирование исследований этой опухоли, за последние годы не отмечено существенного улучшения результатов лечения пациентов с глиобластомой.
Основные факторы, определяющие выживаемость при глиобластоме (позитивное влияние):
· молодой возраст, женский пол, высокий балл по шкале Karnofsky (см выше)
· малый объем контрастируемой части опухоли, локализация вне функционально значимой зоны, объем зоны перифокального отека (в режиме FLAIR) менее 85 см3
· большое количество операций по поводу внутримозговых опухолей, выполненных ранее нейрохирургом
· удаление более 90% от объема опухоли и 70-80% от ее контрастируемой части
· наличие олигодендроглиального компонента в опухоли
· наличие гиперметилированного промотера MGMT, коделеции 1p/19q, мутаций IDH1/IDH2, отсутствие TERT-мутации
Спрогнозировать сроки выживаемости для каждого конкретного пациента крайне сложно. В очень усредненной форме вклад каждого из методов лечения в общую выживаемость можно представить так:
Хирургическое лечение (6-10 месяцев) + лучевая терапия 60 Гр (+ 2 месяца) + химиотерапия темозоломидом (+ 2 месяца) + таргетная, иммунная терапия, использование наночастиц (в процессе изучения)
Часто на консультации мне задают вопрос «а если всю опухоль удалить? Рецидива не будет?». Я обычно отвечаю, что мы всегда стараемся удалить опухоль радикально, если это не повредит функциональному статусу пациента. Кроме того, для объяснения биологии глиобластом я привожу пример выдающегося американского нейрохирурга Walter Dandy, который в 1928 году опубликовал статью о «радикальном» удалении злокачественных глиом. Он работал в эру до изобретения КТ и МРТ, ориентируясь лишь на изменение формы и размеров желудочков мозга на рентгенограмме черепа. В этой ситуации опухоли часто удалялись «с запасом» здоровой ткани, но он пошел дальше и у 5 пациентов (с уже имеющимся грубым неврологическим дефицитом) выполнил удаление всего правого полушария. Лишь один пациент удовлетворительно перенес операцию, однако и у него опухоль рецидивировала в левом полушарии.
Следует понимать, что глиобластома – болезнь всей ЦНС, способная на отдаленные рецидивы внутри нервной системы, поэтому ее лечение – сложный процесс, в котором все 3 модальности – хирургия, лучевая терапия и химиотерапия – имеют равную значимость. Это доказывает клинический пример 5.
Глиобластома головного мозга сколько живут после операции
Для того чтобы определить гистологический тип опухоли и в ряде случаев выбрать подходящий метод лечения больного, желательно провести биопсию или удалить опухоль.
Однако радикальное удаление опухоли может привести к опасным последствиям, и для взятия образца, в случае неоперабельной опухоли, используется методика стереотактической биопсии, проводящейся под контролем КТ.
В некоторых случаях необходимо быстро купировать острый отек мозга. Для этого больному вводят внутривенно мочевину, маннит или назначают большую дозу дексаметазона.Часто у детей и взрослых, наряду с хирургией, в качестве адъювантного метода использую лучевую терапию. Хотя химиотерапевтические препараты применяют все чаще, вопросы эффективности лекарственного лечения остаются дискуссионными.
Лечение низкозлокачественных (степень I и II по классификации Керногана) глиом головного мозга
Эти опухоли обычно пытаются удалить хирургическим путем, поскольку они имеют локализованный характер, и окружающие структуры при резекции повреждаются незначительно. Поэтому во многих случаях хирургия остается единственным методом их лечения. Однако, для более злокачественных опухолей особенно, могут наблюдаться рецидивы.
При неполном удалении опухоли, по крайней мере взрослым больным, в настоящее время назначают лучевую терапию. Исследование в клинике Майо 167 больных с низкозлокачественной астроцитомой показало, что для группы с пилоцитарной опухолью (41 человек) независимо от послеоперационного лечения отмечался благоприятный прогноз.
У остальных больных лучевая терапия привела к увеличению выживаемости, особенно если доза на опухоль превышала 53 Гр. В этом случае 5-летняя выживаемость составила 68%, по сравнению с 21% в группе, не получавшей лучевой терапии. Интересно, что полнота удаления опухоли, по-видимому, не играет критической роли, и таким образом основным методом лечения низкозлокачественных глиом является лучевая терапия. К опухолям, развивающимся у детей, вероятно, применимы те же общие принципы лечения.
Хотя сейчас все чаще рекомендуют использовать лучевую терапию во всех случаях после операции, крупномасштабное исследование, проведенное несколькими европейскими клиниками, не показало достоверного увеличения лечебного эффекта у оперированных больных с низкозлокачественными глиомами мозга после лучевой терапии.
В группе из 379 отобранных больных часть облучали в дозе 45 Гр на протяжении 5 недель, а часть в дозе 59,4 Гр на протяжении 6,6 недели. Медиана времени наблюдения составляла 74 месяца. При этом как общая выживаемость, так и выживаемость без прогрессирования заболевания в обеих группах была почти одинаковой (58% и 48% соответственно).
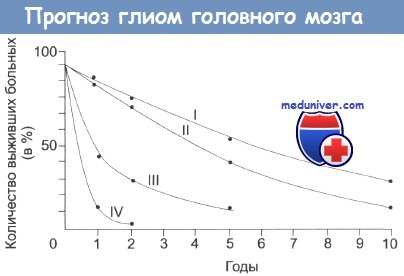
Отметьте, что даже в случаях низкозлокачественной опухоли выживает немного больных.
Лечение высокозлокачественных (степень III и IV по классификации Керногана) глиом головного мозга
В случаях этих опухолей почти всегда после операции проводят лучевую терапию. Во-первых, при хирургической операции редко удается полностью удалить опухоль, и, во-вторых, одна операция дает неудовлетворительные результаты. Последние данные показывают, что после проведения операции по поводу мультиформной глиобластомы больные не живут дольше года.
Однако пятая часть больных, получивших лучевую терапию, после операции жили по крайне мере в течение года. Необходимо облучать большой объем ткани, иногда весь мозг. Часто используют дозу 40-50 Гр, назначаемую в режиме фракционирования в течение 4,5-6 недель, или более высокие дозы, если опухоль локализована. Однако окончательный прогноз остается крайне неблагоприятным, и 5-летняя выживаемость больных с опухолью IV степени составляет менее 6%. Для больных с опухолью III степени выживаемость выше, и почти половина больных возвращается к нормальной жизни.
Попытки улучшить эти печальные цифры привели к использованию широких полей облучения или к назначению более высокой дозы, поскольку причиной смерти больных почти всегда является локальный рецидив опухоли. Если бы можно было найти безопасный способ увеличить дозу, то можно было более эффективно контролировать локальный рост опухоли.
Поэтому большой интерес вызывают три новых метода облучения: интерстициальная брахитерапия, стереотактическое облучение внешним пучком и гиперфракционирование дозы.
Интерстициальная брахитерапия с применением изотопов 125 Ir или 60 Со позволяет облучить определенный объем ткани опухоли в высокой дозе, не затрагивая при этом больших участков здоровой ткани, и метод может быть использован совместно со стереотактической хирургией. Большая серия исследований из Сан-Франциско дает основание предполагать, что этот метод может оказаться перспективным как для лечения первичных опухолей, особенно опухолей III степени, так и их локальных рецидивов.
Однако блестящие результаты, полученные при этом исследовании, могут объясняться тщательным отбором больных с опухолями определенной величины, а также по критерию общего состояния. Действительно, эти факторы, наряду с возрастом больных и их анамнезом, имеют важное прогностическое значение. К сожалению, использование брахитерапии для облучения опухоли в больших дозах не предотвращало у больных нарушений локорегионального характера.
В последнее время стали широко применять стереотактическую радиохирургию с использованием внешнего пучка. По сравнению с интерстициальным облучением, этот метод обладает рядом преимуществ. Он не является инвазивным и может быть использован совместно с традиционной лучевой терапией (облучение внешним пучком в широком поле), даже при облучении всей области мозга.
Для радиохирургии подходит лишь ограниченный контингент больных, однако этот метод перспективен при лечении небольших хорошо локализованных опухолей, размеры которых не позволяют провести резекцию. К числу таких опухолей относятся новообразования ствола мозга, зрительного бугра и зрительного тракта. Степень точности, которая достигается при стереотактической радиохирургии, позволяет надеяться, что можно облучить ограниченный объем ткани в более высокой дозе, чем это позволяют сделать другие методы с использованием внешнего пучка.
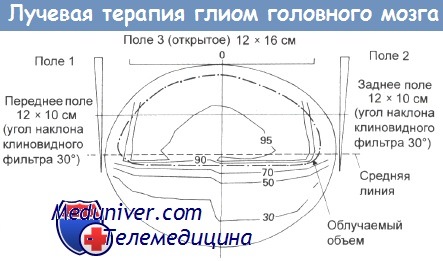
Трехпольное облучение всего полушария мозга. Облучаемый объем показан пунктирной линией.
Иногда при лечении хирургическим методом и лучевой терапией больных с высокозлокачественными глиомами в качестве адъювантных средств используют цитотоксические препараты. Наиболее часто применяют нитрозомочевины: бис-хлорэтилнитрозомочевину (БХНМ) и цис-хлорэтилнитрозомочевину (ЦХНМ), поскольку эти препараты растворимы в липидах и проходят через гематоэнцефалический барьер.
Оценить реакцию опухоли мозга на цитотоксические препараты сложно, но несомненно, что состояние некоторых больных с рецидивами опухоли улучшается, хотя в большинстве случаев препараты оказывают лишь кратковременный эффект. В обширном проспективном исследовании Уокера с сотрудниками показано, что назначение больным БХНМ после проведения операции и лучевой терапии продлевает медиану выживаемости всего на несколько недель.
Лечение хирургическим способом с последующим назначением химиотерапевтических препаратов (без лучевой терапии) оказалось гораздо менее эффективным. Возможно, что ЦХНМ несколько более эффективен, чем БХНМ.
Недавно в клиническую практику поступил темозоломид — новый цитотоксический препарат, эффективный по отношению к глиомам. Он представляет собой алкилирующий агент и является производным мутозоломида. В отличие от последнего темозоломид в меньшей степени подавяет миелопоэз. При лечении рецидивов глиобластомы препарат оказался более эффективным, чем прокарбазин. В настоящее время исследуется возможность применения темозоломида при первичном лечении мультиформной глиобластомы, и похоже, что препарат представляет собой перспективное средство.
Несмотря на большое количество мелкомасштабных рандомизированных исследований, проведенных за 30 минувших лет, роль химиотерапии в лечении больных с высокозлокачественными глиомами пока нельзя считать выясненной. Данные последнего мета-анализа продемонстрировали 6% увеличение 2-летней выживаемости больных, получавших лекарственное лечение. Несомненно, что этот результат будет стимулировать дальнейшие исследования возможности применения лекарственных средств для лечения опухолей мозга. Внутриартериальное введение препаратов оказалось неприемлемым из-за появления сильных токсических эффектов.
К числу прочих цитостатических препаратов относятся винкристин и прокарбазин. По сравнению с другими средствами, они обладают относительно меньшей токсичностью. Некоторой противоопухолевой активностью также обладают цисплатин и вепезид (VM26).
Одна из наиболее часто используемых рецептур содержит прокарбазин, ЦХНМ и винкристин (PCV). Она хорошо переносится больными и обычно назначается амбулаторно в качестве адъювантного средства на протяжении 6-недельного срока
Лечение олигодендроглиом головного мозга
Олигодендроглиомы часто хорошо дифференцированы, отличаются медленным ростом и могут быть полностью удалены хирургическим путем. При подозрениях на неполноту удаления или при агрессивной опухоли (иногда называемой олигодендробластома) рекомендуется проводить лучевую терапию.
По данным Шелина с сотрудниками, полученным на группе больных, состоящей более чем из 30 человек, 5-летняя выживаемость после хирургического лечения составляла 31%, а среди больных, получивших после операции курс лучевой терапии, 85%. Основываясь на этих и других данных, можно заключить, что 10-летняя выживаемость больных составляет порядка 35%.
Накапливаются данные о чувствительности олигодендроглиомы к химиотерапевтическим препаратам, таким как PCV и цисплатин.
Лечение глубоколокализованных глиом головного мозга
Клинически эти опухоли проявляются по-разному. При глиоме глазного нерва обычно развивается проптоз или слепота, и онкологи часто считают, что имеют дело с доброкачественной опухолью, устойчивой к лучевой терапии. В некоторых случаях, однако, возникает билатеральная опухоль, поражающая перекрест зрительных нервов, или распространяющаяся на желудочки; при этом иногда развивается гидроцефалия. Больным с такими опухолями назначают лучевую терапию.
Хотя при отсутствии клинических признаков развития опухоли проведение терапевтических мероприятий может не понадобиться, лучевая терапия облегчает состояние больных с тяжелым проптозом, что объективно подтверждается результатами КТ и магнитно-резонансных исследований. Пирс с соавторами сообщают о результатах продолжительного наблюдения над группой, состоящей из 24 детей с глиомой глазного нерва (медиана времени составляла 6 лет). Общая 6-летняя выживаемость детей составила 100%, и более чем у 90% наблюдалось улучшение («стабилизация») зрения.
При развитии опухоли зрительного бугра почти единственным средством лечения является лучевая терапия, поскольку операция или даже попытка взятия пробы ткани чрезвычайно опасны. Прогноз зависит от возраста больного, хотя, как и следует ожидать, важным фактором является гистологическая характеристика опухоли. При этом гистологический анализ проводили на аутопсийном материале. У пациентов молодого возраста с глиомой III степени 5-летняя выживаемость составляет около 25%.
Опухоли варолиева моста и ствола мозга отличаются крайне неблагоприятным прогнозом. Обычно у больных проявляются флоридные симптомы, включающие паралич черепных нервов, атаксию или поражение длинных трактов. Обычно опухоль представляет собой высокозлокачественную инфильтрирующую астроцитому, которая к моменту постановки диагноза достигает большого размера. Часто больные нуждаются в срочном лечении, однако, поскольку опухоли иноперабельны, единственным средством остается лучевая терапия.
Обычно назначают дозы порядка 40-55 Гр в течение 4—5 недель при ежедневном режиме облучения. В некоторых клиниках облучают более крупными фракциями, например в режиме фракционирования дозы 45-48 Гр в течение 15 дней.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021







