Гродненская областная детская клиническая больница
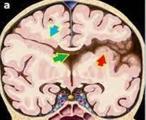
Шизэнцефалия – это порок развития коры головного мозга, представляющий собой расщелину, выстланную аномальной корой и распространяющуюся от эпендимы желудочков головного мозга к субарахноидальному пространству на всю толщину пораженного полушария. Частота встречаемости заболевания составляет примерно 1,5 на 100 000 новорожденных. Шизэнцефалия может быть семейно-наследуемой либо спорадическим генетическим дефектом. Предрасположенность к полу отсутствует. Точная причина порока не установлена. Шизэнцефалия часто сочетается с другими аномалиями головного мозга: гетеротопией серого вещества, агенезией прозрачной перегородки и/или мозолистого тела, полимикрогирией, гипоплазией зрительного нерва. Чаще всего расщелины локализуются в базальных отделах лобных долей или в теменных долях, хотя обширные дефекты могут вовлекать височные и затылочные доли. Дефекты коры при шизэнцефалии чаще двусторонние и симметрично расположенные, но бывает и односторонние, при этом с противоположной стороны отмечается дисплазия коры.
близко друг к другу, ликвор отсутствует в щели.
Для диагностики заболевания используют УЗИ, КТ и МРТ. Шизэнцефалия может быть обнаружена при проведении ультразвукового исследования плода в третьем триместре беременности. Заболевание может быть диагностировано в послеродовый период или в течение первых месяцев жизни. Выявить шизэнцефалию закрытого типа при помощи УЗИ чрезвычайно сложно, тогда как открытый тип визуализируется достаточно хорошо. В связи с этим МРТ является методом выбора для визуализации шизэнцефалии в постнатальном периоде.
Прогноз шизэнцефалии зависит от распространенности структурного дефекта мозговой ткани и степени неврологического дефицита. Клиническое течение 2 типа более тяжелое и прогностически неблагоприятное. Больные гибнут в раннем возрасте от хронических инфекций и дыхательных нарушений.
Лечение только симптоматическое и поддерживающее.
Шизэнцефалия
Шизэнцефалия — врожденный порок ЦНС в виде расщелины головного мозга, возникающий в результате поздней нейрональной миграции. Основными факторами риска болезни служат генетические дефекты, тератогенные влияния в антенатальном периоде, внутриутробная гипоксия и нейроинфекции. Состояние проявляется полиморфными судорожными приступами, задержкой психомоторного развития, очаговой неврологической симптоматикой. Пренатальная диагностика выполняется на плановом УЗ-скрининге беременности, постнатальная — с помощью церебрального МР-сканирования, нейросонографии, ЭЭГ. Лечение поддерживающее: антиконвульсанты, ноотропы, проведение комплексной реабилитации. При наличии осложнений выполняются нейрохирургические вмешательства.
МКБ-10
Общие сведения
Первые описания патологии были сделаны Вилмартом еще в 1887 году, после чего в 1946 г. ученые Яковлев и Вадсфорф выделили два морфологических подтипа заболевания. Первое описание ультразвуковой картины порока принадлежит У. Клингенсмиту, Д. Койффи-Рагану. Шизэнцефалия встречается с частотой 1,5:100000 живорожденных новорожденных. Намного чаще патология регистрируется среди пациентов с эпилептическими приступами — 1 случай на 1650 больных. Расовых и половых различий среди заболевших не выявлено.
Причины
Этиологические факторы аномалии изучены недостаточно. В современной неврологии существуют разные мнения по поводу порока: одни специалисты связывают его развитие с церебральной ишемией в эмбриональном периоде, другие — с дизрупцией (деструктивным процессом в первоначально правильно сформированном органе), возникшей под влиянием неизвестных причин. Выделяют следующие факторы риска формирования расщелины мозга:
Патогенез
Ряд исследователей основным звеном патогенеза называют внутриутробный инсульт в бассейне средней мозговой артерии, что приводит к образованию участка ишемизированной ткани, в котором нарушаются процессы структурной организации клеток. Церебральной гипоксии при формировании шизэнцефалии обычно сопутствует хронический воспалительный процесс, вызванным нейроинфекцией.
Существует два типа болезни с учетом патоморфологических особенностей. Для 1 типа характерна сомкнутая расщелина, края которой разделены узкой бороздкой, покрытой сверху эпендимой и паутинной оболочкой. При 2 типе патологии формируется разомкнутая расщелина с далеко отстоящими друг от друга краями. При этом желудочки сообщаются с субарахноидальным пространством, происходит циркуляция ликвора.
Макроскопически патология у новорожденных представляет собой щель головного мозга с преимущественной локализацией в области латеральной борозды. Микроскопически при таком пороке ЦНС наблюдается дисплазия серого вещества, покрывающего расщелину, нарушение структуры слоев мозговой коры в зоне поражения. Зачастую, кроме шизэнцефалии, у новорожденных, детей другого возраста выявляются другие пороки: врожденные аномалии прозрачной перегородки, мозолистого тела, зрительного перекреста.
Симптомы шизэнцефалии
Клиническая картина заболевания варьирует в зависимости от локализации и размеров расщелины. Средний возраст манифестации симптоматики составляет 4 года, хотя в тяжелых случаях отдельные признаки выявляются уже у новорожденных. Для шизэнцефалии, как и для других кистозных полостей головного мозга, типично запаздывание клинических проявлений, что затрудняет диагностику, если она не была выполнена в ходе пренатального скрининга.
Основным признаком болезни являются разнообразные эпилептические пароксизмы: сложные фокальные приступы (нарушения сознания в сочетании с подергиванием одной из конечностей), простые фокальные припадки, фокальные пароксизмы с вторичной генерализацией. Интенсивность пароксизмальных явлений колеблется от единичных приступов до 10-30 пароксизмов в сутки. У новорожденных и детей первого года жизни отмечаются единичные тонические или миоклонические приступы.
К непароксизмальным симптомам болезни относят нарушения иннервации лицевой мускулатуры, что проявляется асимметрией лица, обеднением мимики. Также развиваются парезы мышц, иннервируемых бульбарной группой нервов, что манифестирует расстройствами глотания, произношения звуков. У новорожденных, а также младенцев возможна персистенция безусловных рефлексов, у детей постарше — гемипаретическая форма ДЦП.
Более редкими признаками расщелины мозга служат нарушения сна, ощущения шума или пульсации в голове, расстройства зрения (яркие вспышки света перед глазами, ухудшение остроты зрения, сужение зрительных полей). Такие жалобы в основном предъявляют дети школьного возраста. Возможны нарушения координации движений, неустойчивость походки, мелкоразмашистый тремор.
Осложнения
Расщелина мозга чревата формированием гидроцефалии, которая проявляется увеличением и деформацией головы ребенка, нарушением оттока ликвора. Без своевременной медицинской помощи существует риск гипертензионно-гидроцефального синдрома. У новорожденного, младенца возникают генерализованные судороги, выбухание родничка, церебральная рвота. При поражении ствола мозга на фоне гидроцефалии возможен летальный исход.
Тяжелый неврологический дефицит наблюдается при сочетании шизэнцефалии и септо-оптической дисплазии, гетеротопии серого вещества. Дети с расщелиной головного мозга страдают от умственной отсталости, задержки речевой функции, различных психических отклонений. Опасность представляют фармакорезистентные судорожные приступы, которые чреваты развитием эпилептического статуса.
Диагностика
На современном этапе развития ультразвуковой диагностики в большинстве случаев шизэнцефалия диагностируется антенатально во время планового скрининга беременности. Намного лучше визуализируется расщелина сомкнутого типа, тогда как открытая шизэнцефалия может остаться незамеченной. Для постнатального подтверждения диагноза детскому неврологу требуются следующие методы исследования:
Лечение шизэнцефалии
Консервативная терапия
Медицинская помощь детям с шизэнцефалией ограничивается поддерживающим симптоматическим лечением. Больным показано динамическое наблюдение у детского невролога, регулярный КТ- или МРТ-контроль состояния расщелины, определение наличия или отсутствия вторичных структурных изменений мозговых тканей. Основные группы препаратов, которые включаются специалистом в индивидуальную схему лечения шизэнцефалии:
Оперативное лечение
Хирургическое лечение применяется при осложненном течении заболевания. Обычно операции проводятся новорожденным, младенцам для ликвидации нарастающей гидроцефалии. Чаще всего выполняются эндоскопическая вентрикулостомия III желудочка и ликворошунтирующие вмешательства. При учащении эпилептических пароксизмов, появлении и нарастании у новорожденного либо пациента другого возраста грубой очаговой неврологической симптоматики производится аспирация содержимого крупных кист.
Реабилитация
Важную роль играет комплексная реабилитация пациентов, включая новорождённых и детей младенческого возраста. Для повышения мышечной силы, объема произвольных движений используется массаж, рефлексотерапия, механотерапия и ЛФК. Для развития речи ребенку требуется помощь логопеда-дефектолога. С целью повышения обучаемости и социализации больных прибегают к услугам нейропсихолога, коррекционного педагога.
Прогноз и профилактика
Пренатальная диагностика шизэнцефалии
УЗИ аппарат HM70A
Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Выделяют два типа порока [7]. Тип I: «закрытая расщелина», характеризуется наличием линейных дефектов коры, стенки которых соприкасаются. При данном типе полость дефекта не будет заполнена цереброспинальной жидкостью, поэтому пренатальное ультразвуковое обнаружение данного типа шизэнцефалии невозможно. Тип II: «открытая расщелина», может быть как одно-, так и двусторонней. При данном типе аномалии стенки дефекта вещества мозга расположены на расстоянии друг от друга. Дефект заполнен цереброспинальной жидкостью, заполняющей расщелину от боковых желудочков до субарахноидального пространства.
Основным ультразвуковым критерием порока является расщелина вещества мозга, исходящая из бокового желудочка и доходящая до коры головного мозга. Дефект может быть как одно-, так и двусторонним [4, 8]. При использовании режима ЦДК при шизэнцефалии выявляется разомкнутый виллизиев круг [1].
Первое описание пренатальной ультразвуковой диагностики шизэнцефалии принадлежит W. Klingensmith и D. Coiffi-Ragan [9], которым удалось выявить порок II типа в III триместре беременности. С тех пор современная копилка опубликованных, верифицированных случаев ультразвуковой диагностики шизэнцефалии значительно пополнилась. Ультразвуковой архив отечественных случаев пренатальной диагностики шизэнцефалии, идентифицированных как пре-, так и постнатально, по непонятным причинам невелик 11. Учитывая редкую популяционную частоту выявления шизэнцефалии, единичные отечественные публикации о пренатальной диагностике данной аномалии, представляем собственный опыт пренатальной диагностики еще 3 случаев шизэнцефалии.
Наблюдение 1
Беременная В., 16 лет. Данная беременность первая. Наследственность не отягощена. Мужу 23 года, здоров. Брак неродственный, супруги производственных вредностей не имеют. При скрининговой эхографии в I и II триместрах патологии плода не было обнаружено. В 36 недель при эхографии в районной больнице выявлена «гидроцефалия?», в связи с чем пациентка была направлена в Ростовский перинатальный центр. Исследование проводилось с помощью современного ультразвукового аппарата с использованием режима поверхностной объемной реконструкции 3D/4D.
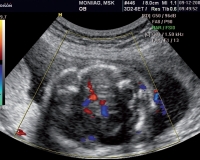
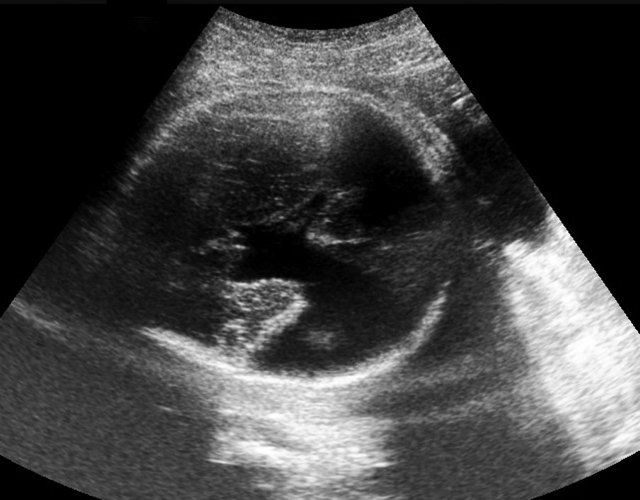
При эхографии в 36 недель фетометрические параметры плода соответствовали гестационному сроку. При изучении структур головного мозга плода в левом полушарии была обнаружена срединно-расположенная анэхогенная полость неправильной формы (рис. 1), которая доходила до субарахноидального пространства, расщепляя кору. Обращало на себя внимание нависавшее сосудистое сплетение в просвете расщелины (рис. 2). Этот признак позволил исключить вероятность арахноидальной кисты. Использование режима объемной поверхностной реконструкции позволило еще нагляднее продемонстрировать выявленные изменения (рис. 3). В режиме ЦДК определялся разомкнутый виллизиев круг (рис. 4). Других особенностей анатомии плода не было обнаружено.
Рис. 1. Шизэнцефалия, II тип. Левосторонний дефект вещества мозга, расщепляющий кору до субарахноидального пространства.