ушиб латерального мыщелка бедренной кости
Задайте вопрос и получите качественную консультацию врачей. Для вашего удобства консультации доступны и в мобильном приложении. Не забывайте благодарить врачей, которые вам помогли! На портале действует акция «Поблагодарить – это просто»!
Вы врач и хотите консультировать на портале? Ознакомьтесь с инструкцией «Как стать консультантом».
Уважаемые консультанты, обратите внимание, что давать назначения или прямые указания по применению препаратов задающим вопросы – запрещено! Пожалуйста, ознакомьтесь с правилами работы консультантов на нашем портале.
Для вас всегда работает специальный раздел для нашего совместного общения и публикации новостей о работе раздела консультаций. Уделите ему внимание и посещайте время от времени. Там будут публиковаться все новости о доработках раздела и его формате работы – где вы можете задать любые интересующие вас вопросы.
Для экстренной связи с администрацией портала используйте нашу почту: mlab@medihost.ru
Спасибо за то, что вы с нами!
—> Мы открыли специальный раздел для нашего совместного общения и публикации новостей о работе раздела консультаций.Уделите ему внимание и посещайте время от времени. Там будут публиковаться все новости о доработках раздела и его формате работы.
—> В ближайшее время мы планируем большое обновление функционала выплаты бонусов для консультантов портала. Информация по этому обновлению так же будет опубликована на форуме в соотвествующем разделе. Ждите новостей!
—> Мы так же призываем использовать этот раздел форума для общения с нами по любым вопросам.
—> Уважаемые консультанты, обратите внимание, что давать назначения или прямые указания по применению препаратов задающим вопросы – запрещено! Пожалуйста, ознакомьтесь с правилами работы консультантов на нашем портале.
—> Для вас всегда работает специальный раздел для нашего совместного общения и публикации новостей о работе раздела консультаций. Уделите ему внимание и посещайте время от времени. Там будут публиковаться все новости о доработках раздела и его формате работы – где вы можете задать любые интересующие вас вопросы.
—> Для экстренной связи с администрацией портала используйте нашу почту: mlab@medihost.ru
—> Спасибо за то, что вы с нами!
—> Не занимайтесь самолечением. Только ответственный подход и консультация с медицинским специалистом поможет избежать негативных последствий самолечения. Вся информация, размещенная на портале Medihost, носит ознакомительный характер и не может заменить собой посещение врача. В случае возникновения каких-либо симптомов заболевания или недомогания следует обратиться к врачу в медицинское учреждение.
—> Подбор и назначение лекарственных препаратов может только медицинский работник. Показания к применению и дозировку лекарственных веществ необходимо согласовывать с лечащим врачом.
—> Медицинский портал Medihost является информационным ресурсом и содержит исключительно справочную информацию. Материалы о различных заболеваниях и способах лечения не могут использоваться пациентами для самовольного изменения плана лечения и назначений врача.
—> Администрация портала не берет на себя ответственности за материальный ущерб, а также ущерб здоровью нанесенный в результате использования информации, размещенной на сайте Medihost.
Травматические повреждения хряща коленного сустава
Повреждения хряща могут возникать как в обычных бытовых условиях, так и во время занятий спортом при резких ротационных движениях в коленном суставе.
Клиническая картина
При остром повреждении клиническая оценка крайне сложна. Клиническая картина может варьировать от полного отсутствия жалоб до острой интенсивной боли. В ряде случаев на первое место могут выступать симптомы повреждения передней крестообразной связки и разрывов мениска.
Диагностика
Определенного алгоритма клинического осмотра при травматическом повреждении хряща не существует. Диагноз позволяет предположить анализ анамнеза и механизм травмы. Необходимо исключить повреждение крестообразных связок и менисков.
Изолированное повреждение хряща на обычных рентгенограммах не выявляется, только при повреждении субхондральной кости или если с момента травмы прошло более месяца, можно увидеть повышение плотности или неровность суставной поверхности (в случае вдавленного перелома, перелома медиальной поверхности латерального мыщелка бедренной кости).
Данные МРТ очень важны для постановки правильного диагноза при повреждении хряща, однако полученные изображения должны быть достаточно высокого качества.
Артроскопические данные
Артроскопия является наиболее ценным и точным методом диагностики повреждений хряща, так как позволяет достоверно определить распространенность и глубину травматического повреждения и посттравматических изменений.
Травматические и посттравматические изменения хряща имеют множество различных проявлений, поэтому единую классификацию повреждений создать очень сложно. Bauer и Jackson предложили классификацию хондральных повреждений, включающую 6 категорий и основанную на выраженности изменений, затрагивающих внутрисуставной хрящ.
Комбинированные повреждения
Во время диагностики и лечения повреждений хряща необходимо обращать особое внимание на целостность передней и задней крестообразных связок. Острая и хроническая нестабильность коленного сустава, связанная с повреждением этих связок, очень часто приводит к повреждению суставного хряща.
Повреждения хряща, связанные с нестабильностью, вследствие разрыва ПКС.
Зона повреждения практически всегда находится на латеральной поверхности медиального мыщелка бедра (в области межмыщелкового возвышения). В данной зоне могут встречаться любые виды травматических повреждений хряща.
Типы повреждений латерального мыщелка бедренной кости сходны с типами повреждений медиального мыщелка. Повреждения, возникающие в этой области, ограничены боковой трещиной, образующейся вследствие винтообразного механизма перелома и большего размера латерального мениска. Такие повреждения также могут распространяться и на латеральную порцию латерального мыщелка бедра. Поперечные линейные трещины (щелеобразные переломы) в некоторых случаях достигают медиальной стороны.
Костно-хрящевые переломы
Чаще всего причиной остеохондральных переломов являются прямая травма, вывих надколенника и разрыв ПКС. Вывих надколенника нередко приводит к смещению костно-хрящевого фрагмента с медиальной стороны надколенника и с латерального края латерального мыщелка бедренной кости.
Лечение
Лечение травматических повреждений хряща зависит от их глубины и распространенности, клинической картины и сопутствующих повреждений.
Травматические повреждения хряща (исключение – субхондральная гематома), включающие в себя разрушение суставной поверхности, нестабильные фрагменты хряща и вовлечение в процесс субхондральной кости определяют выбор метода лечения.
Применяются различные подходы:
Если выявлены небольшие поперечные трещины хряща, лучше оставить их нетронутыми, так как чрезмерная механическая обработка может привести к еще более выраженным повреждениям.
Лоскутные повреждения хряща, выраженные фибрилляции и нестабильные участки должны быть устранены.
Индукция образования волокнистого хряща зависит от различных факторов, наиболее благоприятными из которых являются следующие:
К неблагоприятным факторам, которые следует учитывать, прибегая к методам индукции формирования фиброхрящевой ткани, относятся:
Существует множество различных методик стимуляции репарации хрящевой ткани:
Доступны следующие методики трансплантации хряща и костно-хрящевых блоков:
Заболевания по направлению Повреждение мыщелков бедренной кости
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Повреждение мыщелков бедренной кости возникает при прямом действии травмирующего агента. Чаще всего, такая травма возникает в результате удара по колену или падении на него. Также, перелом мыщелков происходит при падении с высоты.
Причины развития травмы
Низкоэнергетическая травма происходит при незначительном ударе или обычном падении. Основную роль тут играет нарушение структуры костной ткани, что встречается при остеопорозе или в следствие возрастных изменений.
Как распознать перелом мыщелка бедренной кости?
Внутреннее кровоизлияние приводит к выпячиванию тканей, отеку, болезненности при пальпации;
Нажатие на надколенник дает возможность почувствовать его непривычное положение и то, как он “пружинит” под давлением собравшейся внутри сустава крови;
Если произошло смещение мыщелка, это отражается на отклонении голени в сторону;
Пациент не может совершать активные движения, а пассивные вызывают резкую боль.
Диагностика патологии
Диагностика осуществляется на основе клинических данных и дополнительных методов исследования. Начинается постановка диагноза с опроса пациента и осмотра. Врач отмечает визуальные признаки переломов, характерные для повреждения мыщелков. Во время сбора анамнеза необходимо уделить должное внимание характеру полученной травмы, поэтому пациент четко должен описывать её в разговоре с врачом.
Современные методы лечения повреждения мыщелков бедренной кости
Лечения травмы мыщелка проводится в условиях стационара. Если у пациента диагностирован перелом без смещения костных фрагментов, тактика лечения заключается в следующих этапах:
Одним из важных принципов лечения является ограничение нагрузок на сустав. Пациенту рекомендуется щадящий режим, хождение с костылями в течении 2-3 месяцев с начала лечения.
Оперативное лечение требуется при некоторых видах травмы и при неэффективности консервативных методов. Операция проводится в раннем периоде после получения травмы и сопровождается наркозом.
Из суставной полости удаляют кровь и небольшие осколки. после этого происходит вправление мыщелка и устранение смещения. Для укрепления фрагмента в него вводят несколько металлических винтов. После ушивания ран на ногу накладывается гипсовая повязка от стопы до верхней части бедра.
Период восстановления после операции
Ранний послеоперационный период сопровождается рациональной антибиотикотерапией, тромбопрофилактикой, а также адекватным уходом за раной.
Рассекающий остеохондрит мыщелков бедренной кости
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «25» апреля 2019 года
Протокол №64
Рассекающий остеохондрит или болезнь Кенига — патологическое состояние, возникающее в результате размягчения, разволокнения с последующей отслойкой суставного хряща мыщелка бедренной кости [1].
Название протокола: Рассекающий остеохондрит мыщелков бедренной кости
Код(ы) по МКБ-10:
| Код | Название |
| S83.3 | Разрыв суставного хряща коленного сустава |
| M93.2 | Рассекающий остеохондрит |
| T93.3 | Последствие вывиха, растяжения и деформации нижней конечности |
Дата разработки/пересмотра протокола: 2014 год (пересмотр 2018 г.)
Сокращения, используемые в протоколе:
| MRC-scale | – | Medical Research Council Paralysis |
| АО | – | акционерное общество |
| НИИТО | – | научно-исследовательский институт травматологии и ортопедии |
| НПВС | – | нестероидные противовоспалительные средства |
| УВЧ-терапия | – | ультравысокочастотная терапия |
| ЭКГ | – | электрокардиограмм |
Пользователи протокола: травматологи-ортопеды, хирурги, врачи общей практики.
Категория пациентов: взрослые.
Шкала уровня доказательности
Примечание: в данном протоколе используются следующие классы рекомендаций и уровни доказательств
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Анамнез: чаще наличие обменно-дистрофических заболеваний, перенесенных травм, внутрисуставного применения лекарственных препаратов.
Физикальное обследование: При осмотре отмечается:
Лабораторные исследования: нет.
Инструментальные исследования:
Диагностический алгоритм (схема): 
Дифференциальный диагноз
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Повреждение менисков коленного сустава | Один из основных клинических симптомов – блокада коленного сустава | Рентгенография коленного сустава Компьютерная томография коленного сустава Магнитно-резонансная томография коленного сустава | При рентгенографии коленного сустава на всех стадиях заболевания, кроме запущенных, когда появляются явления остеоартроза – изменений нет. При компьютерной томографии коленного сустава на всех стадиях заболевания, кроме запущенных, когда появляются явления остеоартроза – изменений нет. При магнитно-резонансной томографии томографии коленного сустава отсутствуют изменения со стороны хряща и имеется нарушение целостности мениска с возможной дислокацией поврежденной части мениска в межмыщелковое пространство коленного сустава. |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Ванкомицин (Vancomycin) |
| Гентамицин (Gentamicin) |
| Декстроза (Dextrose) |
| Кетопрофен (Ketoprofen) |
| Кеторолак (Ketorolac) |
| Надропарин (Nadroparin) |
| Натрия хлорид (Sodium chloride) |
| Парацетамол (Paracetamol) |
| Трамадол (Tramadol) |
| Тримеперидин (Trimeperidine) |
| Цефазолин (Cefazolin) |
| Цефуроксим (Cefuroxime) |
| Эноксапарин натрия (Enoxaparin sodium) |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ
| Фармакологическая группа | Международное непатентованное наименование ЛС | Способ применения | Уровень доказательности |
| Анальгетик | Кетопрофен | Суточная доза при в/в введении составляет 200-300 мг (не должна превышать 300 мг), далее пероральное применение: пролонгированные капсулы 150мг 1 р/д, капс., таб. 100 мг 2 р/д | B |
| Анальгетик | Кеторолак | Внутрь по 10 мг до 4раз/сут, для в/м и в/в по 10-30 мг до 4-х раз в сутки. Максимальная суточная доза 90 мг. | В |
| Фармакологическая группа | Международное непатентованное наименование ЛС | Способ применения | Уровень доказательности |
| Анальгетик | Трамадол | В/в (медленно капельно), в/м по 50-100 мг (1-2 мл раствора). При отсутствии удовлетворительного эффекта через 30-60 минут возможно дополнительное введение 50 мг (1 мл) препарата. Кратность введения составляет 1-4 раза в сутки в зависимости от выраженности болевого синдрома и эффективности терапии. Максимальная суточная доза – 600 мг. | А |
Хирургическое вмешательство: нет.
Дальнейшее ведение: нет.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ
Карта наблюдения пациента, маршрутизация пациента (схемы, алгоритмы);
В плановом порядке пациент готовится на оперативное лечение: артроскопическая ревизия коленного сустава, в зависимости от степени заболевания выполняются удаление хондромного тела, тунеллизация дефекта хряща, мозаичная хондропластика хряща.
Медикаментозное лечение
| Лекарственная группа | Лекарственные средства | Способ применения | Уровень доказательности |
| Антибиотик | Цефазолин | 1-2 г в/в однократно за 0,5-1 ч до операции (если операция более 3 ч: повторно через 4 ч) | А |
| Антибиотик | Цефуроксим | 1.5г однократно за 30-60 мин до разреза, повторное введение через 3-4 часа | А |
| Опиоидные анальгетики | Трамадол | В/в (медленно капельно), в/м по 50-100 мг (1-2 мл раствора). При отсутствии удовлетворительного эффекта через 30-60 минут возможно дополнительное введение 50 мг (1 мл) препарата. Кратность введения составляет 1-4 раза в сутки в зависимости от выраженности болевого синдрома и эффективности терапии. Максимальная суточная доза – 600 мг. | А |
| Опиоидные анальгетики | Тримеперидин | п/к, в/м и, в/в 1 мл 1% раствора | А |
| Нестероидные противовоспалительные средства | Кетопрофен | Суточная доза при в/в введении составляет 200-300 мг (не должна превышать 300 мг), далее пероральное применение: пролонгированные капсулы 150мг 1 р/д, капс., таб. 100 мг 2 р/д | В |
| Нестероидные противовоспалительные средства | Кеторолак | Внутрь по 10 мг до 4раз/сут, для в/м и в/в по 10-30 мг до 4-х раз в сутки. Максимальная суточная доза 90 мг. | В |
| Антикоагулянты | Эноксапарина натрия | Подкожно 40 мг за 12 ч до операций, после операций 40 мг 1 раз в сутки | B |
| Антикоагулянты | Если масса тела менее 70 кг, п/к 0,3 мл один раз в сутки; более 70 кг 0,6 мл п/к, один раз в сутки | B |
| Лекарственная группа | Лекарственные средства | Способ применения | Уровень доказательности |
| Антибиотик | Ванкомицин | 1 г в/в 1 раз за 2 часа до разреза кожных покровов. Вводится не более 10 мг/мин; продолжительность инфузии должна быть не менее 60 мин. | А |
Дальнейшее ведение:
На 6 недель исключается осевая нагрузка на оперированную конечность, механическая профилактика тромбоэмболических осложнений проводится путем использования эластичного трикотажа на оперированной конечности на срок 6-8 недель после операции.
Контроль реабилитолога заключается в проведении лечебной гимнастики, поддерживающей тонус мышц нижней конечности, разрешен полный объем движений в доболевом диапазоне.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации:
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указание квалификационных данных:
1)Раймагамбетов Ерик Канатович – кандидат медицинских наук, заведующий отделением ортопедии №5 РГП на ПХВ «Научно-исследовательский институт травматологии и ортопедии».
2) Рымбаев Дархан Рымханович – врач ординатор отделения взрослой ортопедии КГП «Областной центр травматологии и ортопедии им. профессора Х.Ж. Макажанова».
3) Ахметжанова Гульмира Окимбековна – клинический фармаколог РГП на ПХВ «Научно-исследовательский институт травматологии и ортопедии».
Указание на отсутствие конфликта интересов: нет.
Указание условий пересмотра протокола: пересмотр протокола через 5 лет и/или при появлении новых методов диагностики/лечения с более высоким уровнем доказательности.
Ушиб костного мозга латерального мыщелка бедренной кости
1. Синонимы:
• Спонтанный остеонекроз коленного сустава (СОНК), перелом при остеопорозе, стрессовый перелом колена
о Термин СОНК повсеместно перестал использоваться так как это состояние является истинным переломом при остеопорозе, а не остеонекрозом
2. Определение:
• Медуллярный перелом субхондрального слоя дистального отдела бедренной или проксимального отдела большеберцовой костей
1. Общая характеристика:
• Основные диагностические критерии:
о Линейная или криволинейная линия перелома в медуллярном слое мыщелков бедренной кости или верхней суставной поверхности большеберцовой кости возле сочленяющейся поверхности
• Локализация:
о Несущие суставные поверхности мыщелков бедренной кости и/или верхней суставной поверхности большеберцовой кости
о Чаще всего травмируется медиальный мыщелок бедренной кости
• Размер:
о Может варьировать от небольшого очага склероза до крупной прямой линии перелома
• Морфология:
о Может быть округлым, криволинейным или линейным
2. Рентгенография при субхондральном переломе коленного сустава:
• Данные часто без признаков патологических изменений
• Слабовыраженное просветление в субхондральном слое кости
• Может определяться субхондральный склероз вследствие вколачивания трабекул или во время фазы заживления
• Частым сопутствующим состоянием является диффузная остеопения
• Хроническая травма может вызывать деформацию кортикального слоя
3. КТ при субхондральном переломе коленного сустава:
• Данные аналогичны рентгенографии, но обладают большей чувствительностью в отношении слабовыраженного склероза и разрыва трабекул
4. МРТ при субхондральном переломе коленного сустава:
• Линейная или криволинейная линия перелома в медуллярном слое мыщелков бедренной и верхней суставной поверхности большеберцовой костей возле сочленяющейся поверхности:
о Перелом не распространяется через кортикальный слой, но остается субхондральным
о Может лучше визуализироваться на Т1 ВИ или Т2 ВИ в режиме подавления сигнала от жира:
— Для обнаружения линии перелома необходимо использовать обе последовательности
о Небольшие субхондральные переломы могут выглядеть только в виде очага склероза:
— Гипоинтенсивный сигнал на всех последовательностях
— Располагаются в центральной области отека
— Небольшие травмы почти всегда субхондральные
о В редких случаях отмечается вколоченная деформация кортикального слоя
• Окружающий отек костного мозга в острых и подострых случаях
• Вышележащий суставной хрящ зачастую неповрежден:
о Отсутствие прямого распространения перелома через соседний хрящ
о Перелом может не визуализироваться в области уже существующей дегенерации хряща, поэтому хрящ может выглядеть патологически тонким и неровным
• Ассоциация с разрывом медиального мениска
• Выпот в суставе при острых случаях
5. Рекомендации по визуализации:
• Лучший метод визуализации:
о МРТ
• Советы по протоколу исследования:
о Т1ВИ и Т2ВИ в режиме подавления сигнала от жира в нескольких срезах для максимизации обнаружения отека костного мозга и линии перелома
6. Радионуклидная диагностика:
• Сцинтиграфия костей:
о Очаговое увеличение накопления радиометки в субхондральном слое кости
о Изменения чаще выявляются через 48-72 часа после начала боли
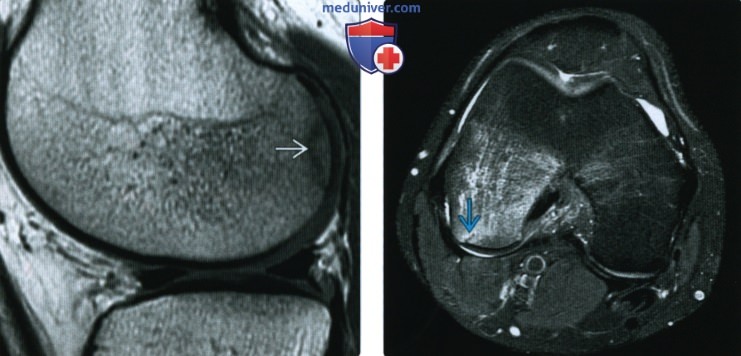
(Справа) МРТ PDBИ, режим подавления сигнала от жира, аксиальный срез: у этого же пациента подтверждено наличие субхондральной линии перелома и обширного отека костного мозга. Пациент был гимнастом, и травма могла возникнуть при сгибании колена. Несмотря на то, что это субхондральный перелом, этот случай не является типичным. 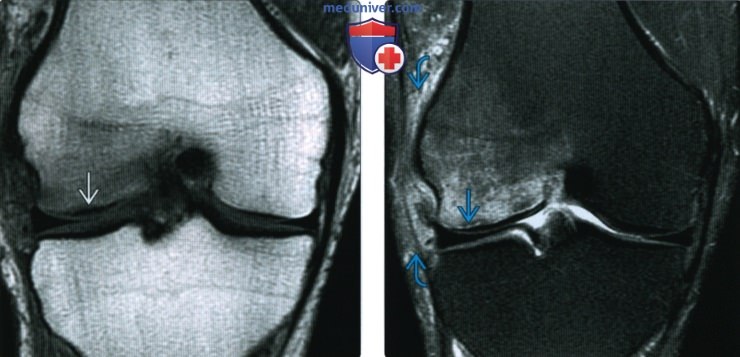
(Справа) MPT Т2ВИ, режим подавления сигнала от жира, коронарный срез: у этого же пациента определяется линия перелома, окруженная отеком костного мозга. Медиальный мыщелок бедренной кости нормальный. Обратите внимание на мягкотканный отек рядом с латеральным мыщелком бедренной кости; это типичный признак острого перелома. 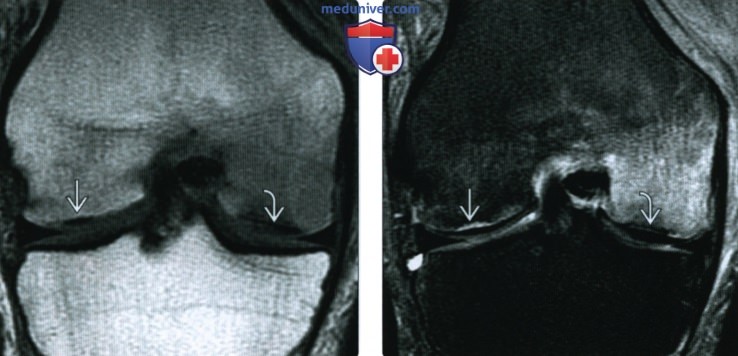
(Справа) МРТ Т2ВИ, режим подавления сигнала от жира, коронарный срез: у этого же пациента (в то же время, что и предыдущее изображение) подтверждено уменьшение отека костного мозга латерального мыщелка с заметным отеком вокруг новою перелома, что указывает на ею опрую природу
в) Дифференциальная диагностика субхондрального перелома коленного сустава:
1. Костно-хрящевой перелом:
• Линия перелома распространяется за пределы кости в кортикальный слой и суставной хрящ
• Вышележащий хрящ разорван
• Обычно возникает у молодых пациентов, в отличие от субхондрального перелома
• Прогноз более неблагоприятный чем при субхондральном переломе
2. Остеонекроз:
• Криволинейная субхондральная линия склероза ± окружающий отек костного мозга
• Сигнал от костного мозга, скрытый линией склероза, является нормой (сигнал от жира на всех последовательностях)
3. Ушиб костного мозга:
• «Воздушный» отек костного мозга с отсутствием четкой линии перелома
• Обычно возле точки физического вколачивания
4. Синдром транзиторного отека костного мозга:
• Диффузный «воздушный» субхондральный отек костного мозга
• Отсутствие линии перелома
• Отсутствие травмы в анамнезе
• Обычно выявляется в определенных группах пациентов:
о Молодые женщины в третьем триместре беременности
о Пожилые мужчины
• При нечетко сформулированном диагнозе:
о Может быть признаком субхондрального перелома
5. Остеоартрит:
• Субхондральные очаги склероза
• Ассоциирован с тяжелой потерей хряща
• Может отмечаться отек костного мозга
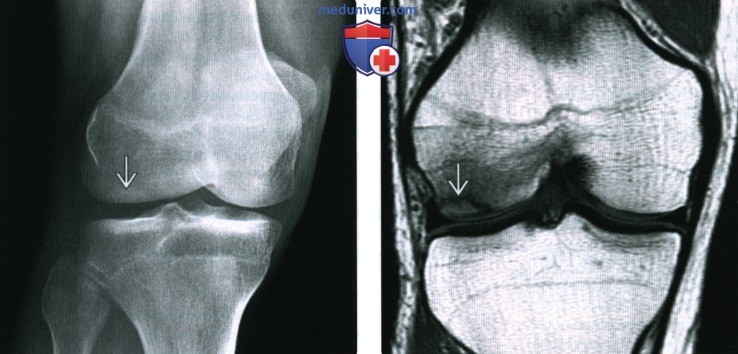
(Справа) МРТ Т1ВИ, коронарный срез: у этого же пациента в тот же день определяется четко ограниченная криволинейная субхондральная линия перелома латерального мыщелка бедренной кости, соответствующая очагу склероза на рентгенографии. Окружающий отек костного мозга свидетельствует об остром или подостром процессе. 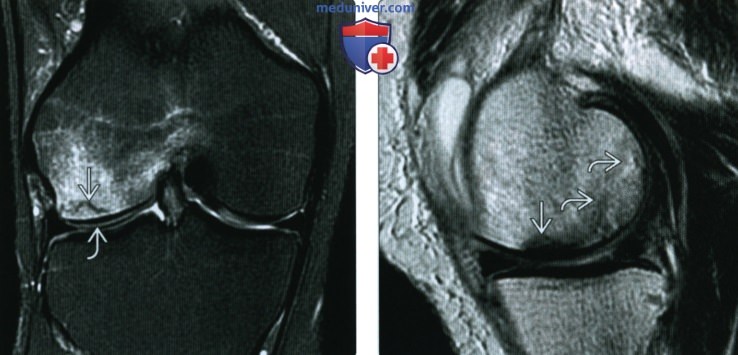
(Справа) МРТ Т2ВИ, сагиттальный срез: у женщины 79 лет с острого начавшейся болью в колене и использованием глюкокортикостероидов в анамнезе определяется очаг склероза в субхондральной несущей части медиального мыщелка бедренной кости. Более кзади отмечается другой более слабовыраженный очаг патологического сигнала от костного мозга. 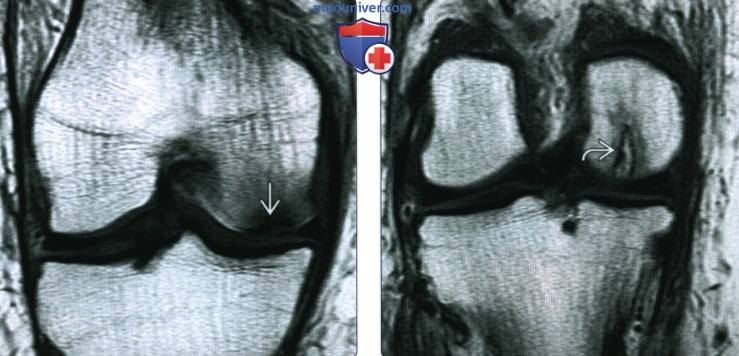
(Справа) МРТ Т1ВИ, коронарный срез: у этой же пациентки более кзади определяется второе образование. Определяется граница области склероза с центральным отеком костного мозга: это хронический остеонекроз.
1. Общая характеристика:
• Этиология:
о Перелом при остеопорозе: нормальная нагрузка на патологически ослабленную кость:
— Остеопения:
Сенильная
Метаболические расстройства
Бездействие
— Остеопения
о Усталостный перелом: патологическая нагрузка на нормальную кость:
— Военнослужащие
— Спортсмены
о Ранее была принята теория о остеонекрозе вызванном сосудистой недостаточностью субхондрального слоя кости:
— При гистологической исследовании в переломах зачастую определяются области «остеонекроза
— Морфологические признаки в соответствии с переломами при остеопорозе
о Сомнительная связь с недавнем лечебной артроскопией:
— Иногда определяется как «остеонекроз после артроскопии»
— Предполагаемые механизмы:
Прямая травма
Лазерная энергия
Высокое давление внутрисуставной жидкости
Ишемия вследствие применения турникетов
• Сопутствующие состояния:
о Часто ассоциирован с разрывом медиального мениска
2. Макроскопические и хирургические особенности:
• Слегка вколоченная линия перелома в субхондральном медуллярном слое кости
• Кровоизлияние и отек
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Боль в колене и отек
о Зачастую острое начало
• Другие признаки/симптомы:
о Выпот в суставе
2. Демография:
• Возраст:
о Взрослые средней возрастной группы и пожилые
• Пол:
о М афроамериканцы
3. Течение и прогноз:
• Обычно заживает после консервативной терапии, осложнения отсутствуют
• Может оставаться остаточный очаг склероза или небольшой субхондральный вколоченный дефект
• Может привести к вторичному остеоартриту:
о Преимущественное поражение медиального мыщелка бедренной кости приводит к преобладанию медиального остеоартрита
4. Лечение:
• Консервативное:
о Покой
о НПВС для снижения боли и отека
• Может прогрессировать при отсутствии покоя
• Лечение сопутствующей остеопении
е) Диагностическая памятка:
1. Следует учесть:
• Сопутствующая остеопения
2. Советы по интерпретации изображений:
• Тщательное исследование субхондрального слоя кости на наличие небольшого места перелома в случаях субхондрального отека костного мозга
• Соответствующие рентгенографические данные для подтверждения остеопении
3. Советы по отчетности:
• Описание деформации кортикального слоя при ее наличии
ж) Список использованной литературы:
1. Viana SL et al: MRI of subchondral fractures: a review. Skeletal Radiol. 43(11):1515-27, 2014
2. Cetik О et al: Risk of osteonecrosis of the femoral condyle after arthroscopic chondroplasty using radiofrequency: a prospective clinical series. Knee Surg Sports Traumatol Arthrosc. 17(1):24-9, 2009
3. Fotiadou A et al: Acute nontraumatic adult knee pain: the role of MR imaging. Radiol Med. 114(3):437-47, 2009
4. Roemer FW et al: MRI-detected subchondral bone marrow signal alterations of the knee joint: terminology, imaging appearance, relevance and radiological differential diagnosis. Osteoarthritis Cartilage. 17(9): 11 15-31, 2009
5. Kattapuram TM et al: Spontaneous osteonecrosis of the knee. Eur J Radiol. 67(1 ):42-8, 2008
6. MacDessi SJ et al: Subchondral fracture following arthroscopic knee surgery. A series of eight cases. J Bone Joint Surg Am. 90(5):1007-12, 2008
7. Takeda M et al: Spontaneous osteonecrosis of the knee: histopathologi-cal differences between early and progressive cases. J Bone Joint Surg Br. 90(3):324-9, 2008
8. Pape D et al: Postarthroscopic osteonecrosis of the knee. Arthroscopy. 23(4):428-38, 2007
9. Yates PJ et al: Early MRI diagnosis and non-surgical management of spontaneous osteonecrosis of the knee. Knee. 14(2): 112-6, 2007
10. Muscolo DL et al: Medial meniscal tears and spontaneous osteonecrosis of the knee. Arthroscopy. 22(4):457-60, 2006
11. Kidwai AS et al: Radiologic case study. Spontaneous osteonecrosis of the knee reclassified as insufficiency fracture. Orthopedics. 28(3):236, 333-6, 2005
12. Lecouvet FE et al: MR imaging of epiphyseal lesions of the knee: current concepts, challenges, and controversies. Radiol Clin North Am. 43(4):655-72, vii-viii, 2005
13. Ramnath RR et al: MR appearance of SONK-like subchondral abnormalities in the adult knee: SONK redefined. Skeletal Radiol. 33(10):575-81,2004
14. Yamamoto T et al: Spontaneous osteonecrosis of the knee: the result of subchondral insufficiency fracture. J Bone Joint Surg Am. 82(6):858-66, 2000
15. Yamamoto T et al: Subchondral insufficiency fracture of the femoral head and medial femoral condyle. Skeletal Radiol. 29( 1 ):40-4, 2000
16. Ecker ML et al: Spontaneous osteonecrosis of the knee. J Am Acad Orthop Surg. 2(3):173-178, 1994
— Вернуться в оглавление раздела «Лучевая медицина»
Редактор: Искандер Милевски. Дата публикации: 31.10.2020






