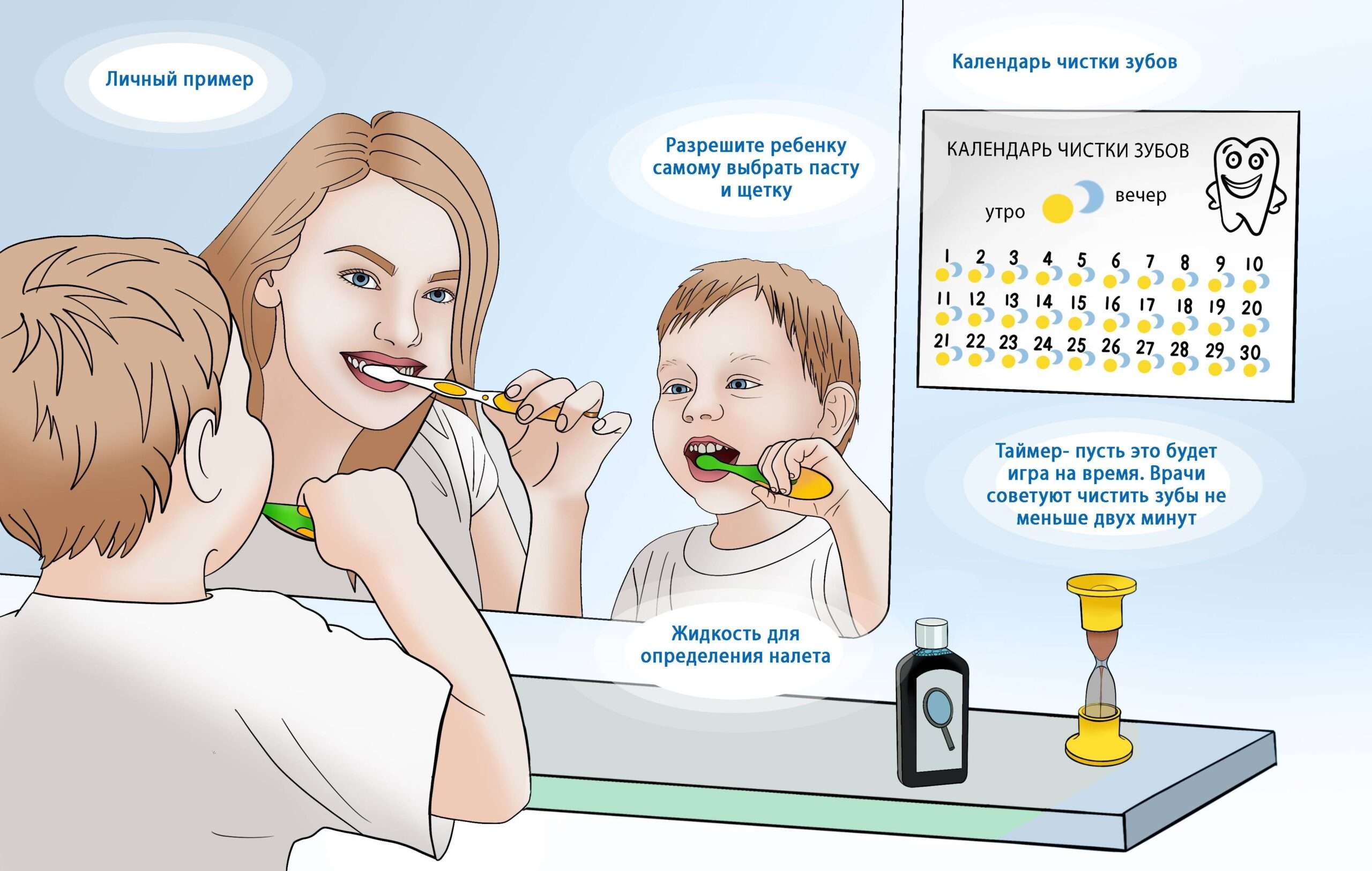
Восстановление поджелудочной железы при диабете
Наш дом престарелых уже более пяти лет обеспечивает пожилым людям комфортные условия проживания и достойную старость. Одна из наших основных специализаций – восстановление поджелудочной железы при сахарном диабете. Поэтому мы хотим рассказать, как восстановить поджелудочную при диабете, а также дать советы по реабилитации больных.
Как восстановить поджелудочную железу при сахарном диабете?
Сегодня нет медикаментозных способов полностью восстановить функции поджелудочной железы, если человек болен сахарным диабетом. Однако есть возможность восстановить ее клетки. Например, с помощью пересадки костного мозга и других процедур с меньшим уровнем риска. Поджелудочная железа при сахарном диабете нуждается в постоянной поддержке. Поэтому необходимо тщательно выполнять все рекомендации лечащего врача.
Как лечить поджелудочную железу при сахарном диабете?
Ответ один – под строгим наблюдением доктора. Только квалифицированный специалист может выбрать правильную схему лечения, которая будет эффективной в конкретном случае. Чтобы обеспечить пациенту хорошее самочувствие, врач должен обеспечить регулярное поступление инсулина в организм. Сам больной обязуется принимать назначенные медикаменты и соблюдать диету.
При сахарном диабете 2 типа в большинстве случаев удается избежать медикаментозного приема инсулина. Выработку гормона в нужном количестве обеспечивают за счет занятий физкультурными упражнениями и особого режима питания.
По данным ВОЗ каждый год в мире от сахарного диабета и вызванных им осложнений умирает 2 миллиона человек. При отсутствии квалифицированной поддержки организма диабет приводит к различного рода осложнениям, постепенно разрушая организм человека.
Из осложнений чаще всего встречаются: диабетическая гангрена, нефропатия, ретинопатия, трофические язвы, гипогликемия, кетоацидоз. Диабет может приводить и к развитию раковых опухолей. Практически во всех случаях диабетик или умирает, борясь с мучительной болезнью, или превращается в настоящего инвалида.
Основу рациона должны составлять низкоуглеводные продукты.
Если человек болен сахарным диабетом 1 типа, ситуация обстоит немного иначе. Ученые активно ищут новые методы лечения. Основная задача найти способы реанимации бета-клеток, в количестве достаточном для правильной работы поджелудочной железы.
Ведутся исследования в таких направлениях:
Операция на поджелудочной железе при сахарном диабете
Трансплантация поджелудочной железы при сахарном диабете считается сложной и опасной операцией. Но такой подход дает возможность реанимировать структуру бета-клеток.
Во время клинических исследований больным пересаживали донорские клетки островков Лангерганса, что помогало восстановить способность организма регулировать уровень углеводов. На послеоперационный период назначается врачом иммуносупрессивная терапия.
Еще один перспективный метод – ксенотрансплантация. В этом случае пациенту пересаживают свиную поджелудочную железу. До того, как был открыт инсулин, ее экстракты применяли, чтобы лечить диабет.
Лекарства для поджелудочной железы при сахарном диабете
Таблетки для поджелудочной железы при сахарном диабете составляют значительную часть терапевтического лечения. Назначать медикаменты должен врач на основе анализов и самочувствия больного. Заниматься самолечением, принимая лекарства, которые советуют друзья или знакомые, столкнувшиеся с подобной проблемы, категорически запрещено.
Каждый организм индивидуально реагирует на подобранный курс лечения. Если что-то подошло вашей подруге, дяде, тете или любому другому родственнику, не значит, что подойдет и вам.
Самолечение может привести к резкому ухудшению самочувствия и обострению хронических заболеваний.
Панкреатит: симптомы и лечение
Панкреатит – воспалительный процесс в области поджелудочной железы (ПЖ). Может иметь острое и хроническое течение. Острый форма болезни возникает молниеносно и исчезает при своевременном и эффективном лечении. Хронический панкреатит – это длительное воспаление, протекающее с периодическими обострениями.
Заболевание является довольно распространенным.
В России хроническим панкреатитом страдают от 27 до 50 человек на 100 тыс. населения, а острая форма диагностируется примерно у 390 человек из 1 млн.
Воспаление ПЖ диагностируется у людей всех возрастов и полов. Чаще всего обе формы возникают у мужчин. Большая часть пациентов на момент первичной диагностики находятся в возрасте от 30 до 40 лет. Удалось выяснить, что предрасположенность передается по наследству.
Строение и функции поджелудочной железы
Поджелудочная железа представляет собой небольшой орган, весом около 80 г, длиной от 14 до 18 см. Находится в верхней части живота между селезенкой и тонкой кишкой. Располагается не внутри брюшной полости, а далеко сзади, прямо перед позвоночником.
Делится на три основные части: голова, тело и хвост. Большое тело ПЖ проходит через верхнюю часть живота, пересекая позвоночный столб в области второго поясничного позвонка. Хвост поджелудочной железы находится в левой верхней части живота, входя в соседство с селезенкой и левой почкой.
Экзокринная функция ПЖ
Через специальный, продольный проток, вырабатываемые ферменты попадают в тонкий кишечник, где начинают действовать. Поскольку образующиеся ферменты являются достаточно агрессивными веществами, поджелудочная железа обладает эффективными механизмами защиты от самопереваривания: белковые расщепляющие ферменты (пептидазы), такие как трипсин и химотрипсин, образуются в виде неактивных предшественников.
Превращение в «биологически активные ножницы» происходит в тонком кишечнике (с помощью фермента, называемого энтерокиназой). Он отсекает небольшие фрагменты от предшественника трипсина трипсиногена, создавая функциональный трипсин. Это в то же время активатор для других гормонов. Кроме того, поджелудочная железа образует ферменты, расщепляющие крахмал (амилазы), жир (липазы) и нуклеиновую кислоту (нуклеазы).
Все упомянутые ферменты будут оптимально функционировать только в том случае, если в их среде не слишком высокая кислотность (= pH 8). Но поскольку пища поступает из желудка, предварительно переваривающего ее, желудочная кислота должна быть предварительно обезврежена (нейтрализована). Для этого ферменты выпускаются в тонкую кишку с 1-2 л нейтрализующей (богатой бикарбонатом) жидкости. Это и есть экзокринная функция, за которую отвечает наибольшая доля поджелудочной железы.
Под экзокринной функцией понимается выработка ферментов для пищеварительной системы. Вся ткань поджелудочной железы разделена на доли, которые отделены друг от друга с помощью соединительной ткани. Внутри соединительнотканных путей находятся нервные окончания и сосуды, которые снабжают поджелудочную железу кровью.
Эндокринная функция
С другой стороны, гормональная (эндокринная) доля ПЖ невелика. Ее еще называют островной: расположение этих клеток в группах, диффузно разбросанных по всей железе, под микроскопом напоминает островки. Чаще всего около 1 млн островков встречаются в задней части (так называемом хвосте).
Самым важным гормоном является инсулин. Его задача заключается в расщеплении сахара (глюкозы). Функция – снижение уровня сахара в крови. При отсутствии или недостатке этого гормона возникает сахарный диабет.
Клетки, продуцирующие инсулин, называются B-клетками. A-клетки, с другой стороны, производят гормон противоположного действия, глюкагон. Он обеспечивает доставку сахара из запасов печени, если прием пищи был пропущен. Таким образом, в любое время обеспечивается достаточный запас внутренних органов (в частности, мозга). Благодаря этому сложному взаимодействию различных механизмов регуляции все пищеварение и сахарный баланс организма регулируются.
Виды панкреатита
Таблица – Классификация воспалительного процесса в ПЖ
Чрезмерное употребление спиртных напитков
Ярко выраженная клиническая картина.
Неправильный отток желчи на фоне холецистита, холангита и отклонений со стороны сократительной активности желчного пузыря
Имеет длительный период (более 6 месяцев), развивается в результате движения камней, провоцирующих закупорку.
Глистные инвазии, травмирование брюшной полости, интоксикация инфекционного или медицинского генеза
Разрушает и нарушает функции поджелудочной железы.
Нарушение процессов выработки и оттока ферментов поджелудочной железы
Имеет медленно прогрессирующее течение и отличается частыми рецидивами.
Разрастание соединительной ткани, появление кальцинатов и кист между протоками, которые препятствуют оттоку поджелудочного сока
Сопровождается увеличением головки железы. Характеризуется нарушением кишечных функций в 30-40% случаев.
Прием медикаментозных препаратов
Имеет только острую форму заболевания. Не исключен летальный исход.
Другое заболевание желудочно-кишечного тракта (гастрит и пр.)
Проявляется внезапной болью жгучего характера выше пупка, которая имеет опоясывающий характер.
Особенности течения
У 20% пациентов с хроническим панкреатитом и от 10 до 25% случаев с острой формой заболевания очевидной причины развития болезни не обнаружено.
Роль генетики в развитии панкреатита становится все более очевидной. Если есть родственники, которым поставлен данный диагноз, то шансы возрастают – особенно в сочетании с перечисленными ниже факторами риска.
Если признаки присутствуют длительно, или за периодами покоя идут периоды обострения (рецидивы), то речь идет о переходе заболевания в хроническую форму течения. Ремиссия панкреатита – это состояние, для которого характерно отсутствие симптомов болезни на протяжении длительного времени.
Полные ремиссии бывают стойкими (около 6 месяцев или нескольких лет) и нестойкими – обострение и ремиссия сменяют друг друга.
Особенности острой и хронической формы
Воспаления ПЖ характеризуются постоянными или рецидивирующими болями в животе, которые могут сопровождаться функциональной недостаточностью органа.
Таблица – Степени тяжести острой формы воспаления ПЖ
Боль в надчревной области, желтуха, напряжение мышц живота
Наличие в крови ПРФ (+), С-реактивного белка (+).
2-я (ограниченная панкреонекрозная)
Диффузные боли в надчревной области, метеоризм, напряжение мышц живота, кишечная непроходимость, повышение температуры до 38 градусов, тахикардия (от 100 уд/мин)
Нерезко выраженная гипергликемия, азотемия, наличие ПРФ в крови (++), С-реактивного белка (++), снижение концентрации агмакроглобулина.
3-я (диффузная панкреатонекрозная)
Присоединяется шоковое состояние, дыхательная недостаточность, олигурия, желудочно-кишечное кровотечение, тахикардия (140 уд/мин). Ухудшения прогрессируют, несмотря на лечение
Выраженная гипергликемия и гипокальциемия, гипоксия, метаболический ацидоз.
4-я (тотальная панкреатонекрозная)
Жалобы исчезают, нарастает интоксикация организма
Увеличивается ацидоз, уменьшается ферментемия.
Затяжная форма острого панкреатита имеет хронические осложнения. В основу патологического процесса входят остатки воспаления или некроза (секвестр, инфильтрат, флегмона или киста).
Симптомы панкреатита
К счастью, панкреатит – это заболевание, которое генерирует ряд специфических симптомов. Благодаря этому удается установить диагноз после их изучения. Тем не менее, клинические признаки могут варьироваться в зависимости от типа панкреатита и общего состояния здоровья пострадавшего.
Вышеуказанные симптомы способны проявляться как при острой, так и при хронической форме. Хроническая сопровождается непреднамеренной потерей веса. При этом изменяется запах и консистенция каловых масс (они могут оказаться маслянистыми).
Осложнения воспаления ПЖ
При одном типе симптомов боль в верхней части живота продолжается, но варьируется по интенсивности, и возникают такие осложнения, как абсцесс, киста или рак поджелудочной железы. С другой симптоматической картиной, признаки панкреатита приходят и уходят «вспышками» и похожи на те, которые наблюдаются в легких и умеренных случаях острого панкреатита. Например, сильная боль может внезапно развиться, но она длится всего несколько дней.
Независимо от характера клинических признаков, по мере прогрессирования хронического заболевания, клетки, ответственные за выработку пищеварительных ферментов, в конечном счете, разрушаются и боль утихает. Отсутствие пищеварительных ферментов означает, что пища больше не расщепляется должным образом, что называется недостаточностью поджелудочной железы. Это приводит к образованию неприятно пахнущего, жирного, бледного стула, а плохое усвоение пищи приводит к тому, что пациент теряет вес.
В конце концов, клетки ПЖ, ответственные за секрецию инсулина, также разрушаются, и у пациента развивается диабет 1-го типа. Воспаление, наблюдаемое при хроническом панкреатите, также является фактором риска развития рака поджелудочной железы.
Диагностика панкреатита
Как только симптомы, о которых упоминалось ранее, будут приняты во внимание, необходимо проконсультироваться с врачом. Специалист изучит историю болезни пациента, а затем приступить к выполнению некоторых обязательных тестов, которые помогут диагностировать заболевание, вызывающее дискомфорт.
Врач назначит одно исследование или целый комплекс диагностических процедур, что зависит от симптомов и состояния пациента. Чаще всего достаточно проведения анализа крови и стула, а также УЗИ.
Лечение панкреатита
Терапия направлена на уменьшение воспаления этого органа и предотвращение осложнений. Острый панкреатит является самоограниченным заболеванием, т. е. состояние ухудшается внезапно. При этом рекомендуется использовать препараты для облегчения боли в животе, вводить внутривенно сыворотку для контроля гидратации и организовать правильное питание для уменьшения воспаления и предотвращения серьезных осложнений.
Лечение не отличается у мужчин и женщин, и может проводиться с восполнением основных ферментов, уменьшающих диарею и плохое пищеварение. Также врач прописывает обезболивающие средства для устранения дискомфорта. Хронический панкреатит, вызванный аутоиммунным заболеванием или алкоголизмом, как правило, не излечивается.
Лечение острой формы заболевания
Острый панкреатит сопровождается интенсивным воспалением в поджелудочной железе и характеризуется быстрым развитием, поэтому лечение должно быть начато как можно раньше.
Операция подразумевает удаление мертвой ткани или дренирование выделений. Хирургическое вмешательство назначается пациентам с инфицированным некрозом ПЖ и другими осложнениями (абсцессы, кровотечения, перфорация или обструкция внутренних органов). Операция также может быть показана для удаления желчного пузыря в ситуациях, когда есть крупные конкременты.
Терапия при хроническом панкреатите
При хронической форме болезни возникает воспаление поджелудочной железы, которое может привести к образованию рубцов и разрушению ткани поджелудочной железы. Это может привести к частичной или полной дисфункции внутреннего органа.
Обезболивающие необходимы для облегчения боли в животе. Также может потребоваться использование инсулина у пациентов, страдающих диабетом в результате этого заболевания. Кортикостероиды назначаются для уменьшения воспаления у людей с аутоиммунными нарушениями.
Операция обычно проводится, когда необходимо удалить закупорки или сужение протоков ПЖ или удалить поврежденную ткань, ухудшающую воспаление. Хирургическое вмешательство направлено на снятие давления или обструкции протока поджелудочной железы или удаление поврежденной или инфицированной части органа. Если состояние пациента не улучшается, то показано удаление всей поджелудочной железы с последующей аутотрансплантацией островков.
Оказание первой помощи
Обязательно нужно обратиться к врачу. Специалист назначит лечение для устранения признаков интоксикации организма и повышения уровня ферментов до оптимальных показателей. Также будут назначены антибактериальные препараты и проведена восстановительная терапия.
Профилактика панкреатита
Препараты для снижения сахара в крови
Препаратов для снижения уровня сахара в крови очень много, от дешевых таблеток до современных инсулинов в специальных устройствах. Иногда хочется разобраться в назначениях врача. Вдруг есть препарат лучше?
Сдайте все необходимые анализы со скидкой от 10% до 25% по промокоду «МОЕЗДОРОВЬЕ». Посетите один из множества удобно расположенных медофисов KDL https://bit.ly/3gIM9wP или бесплатно вызовите медсестру для забора биоматериала с помощью инновационной лабораторной службы LifeTime https://bit.ly/3yd9Pj2
Сахарный диабет
Сахароснижающие препараты никто не принимает просто так. Это важнейший пункт в лечении сахарного диабета, заболевания, которое связано с гипергликемией. У здорового человека уровень сахара в крови достаточно постоянен и не должен выходить за определенные границы независимо от периодов приема пищи или голода. Считается что он может колебаться от 2,5 ммоль/л до 8 ммоль/л.
Раньше, когда лечения сахарного диабета не было, через несколько лет болезни могла развиться кетоацидотическая кома и человек умирал. Сегодня таких случаев все меньше, препараты помогают не повышаться уровню сахара до критических для жизни значений. Перед врачами и пациентами стоит новая задача – отсрочить развитие осложнений и максимально продлить жизнь.
Гипергликемия приводит к развитию атеросклероза, поражению сосудов и нервов, ишемической болезни сердца, нарушению чувствительности конечностей. Может развиться слепота, гангрена, хроническая почечная недостаточность, инфаркт, инсульт. Все эти изменения копятся изо дня в день по причине высокого уровня сахара в крови.
При сахарном диабете 1 типа постепенно гибнут клетки поджелудочной железы, которые вырабатывают инсулин, поэтому лечение одно – регулярное введение инсулина.
При сахарном диабете 2 типа могут использоваться как препараты, так и различные формы инсулина. Обычно введение инсулина на постоянной основе происходит, когда использованы все возможности комбинаций препаратов, а эффекта нет. Именно на постоянной основе, потому что инсулин может вводиться временно для снятия токсического эффекта от гипергликемии.
Теперь подробнее о препаратах, кроме инсулина.
Препараты
Цель приема препаратов — удержание уровня глюкозы в определенном коридоре значений. При этом слишком низкий сахар может быть также «вредным», как и высокий. Порог цифровых значений определяет эндокринолог. После начала лечения может быть долгий путь подбора оптимальной терапии, так как результаты оцениваются не на следующий день по показаниям глюкометра, а только через 3 месяца по анализу на гликированный гемоглобин.
Средства, влияющие на инсулинорезистентность
Эта группа увеличивает чувствительность клеток организма к инсулину, клетки организма (мышечные, жировые и др.) начинают активнее захватывать глюкозу из крови.
Недостатки:
К преимуществам можно отнести:
Глитазоны (Тиазолидиндионы). Используются с 1996 года. Пиоглитазон наиболее широко применяющееся действующее вещество из этой группы.
Недостатки:
Преимущества:
Средства, усиливающие выделение инсулина
Производные сульфонилмочевины (ПСМ):
Эта группа стимулирует выход инсулина из поджелудочной железы. С одной стороны происходит быстрое снижение уровня глюкозы в крови, с другой — есть риск развития гипогликемии. Доступная цена, возможное положительное влияние на мелкие сосуды делают препарат часто назначаемым, но из отрицательных эффектов можно отметить быстрое привыкание, что может свести на нет эффект от его приема, а также возможное увеличение массы тела.
Средства с инкретиновой активностью
Эти вещества помогают восстановить достаточный синтез инсулина поджелудочной железой в ответ на прием пищи.
Ингибиторы дипептидилпептидазы-4 (ДПП-4):
У этих лекарств достаточно высокая цена, а также предполагается влияние на развитие панкреатита, но эти данные еще не подтверждены. Из положительных действий:
Удобны готовые комбинированные препараты с метформином:
Агонисты рецепторов глюкагоноподобного пептида-1 (арГПП-1):
Данные препараты имеют инъекционную форму введения и выпускаются в форме шприц-ручек, но это не инсулин. Лекарство вводится в подкожно-жировую клетчатку на животе, бедре или плече один раз в день, желательно в одно и то же время. Лечение требует определенных навыков использования, условий; нужны расходные материалы (иглы). После использования шприц-ручки иглы нужно снимать и выбрасывать, не все соблюдают эти правила, что может приводить к инфицированию в местах введения, поломке устройства. Еще одна из возможных неприятностей — это падение шприц-ручки и ее выход из строя. По сравнению с таблетированными формами эти препараты имеют внушительный список положительных действий:
К недостаткам можно отнести:
Средства, блокирующие всасывание глюкозы в кишечнике
Ингибиторы альфа-глюкозидазы. Препарат, представленный на рынке, — Акарбоза. Она блокирует всасывание углеводов из пищеварительного тракта. Несмотря на плюсы в виде:
Средства, ингибирующие реабсорбцию глюкозы в почках
Глифлозины (Ингибиторы НГЛТ-2):
Прием этих препаратов вызывает глюкозурию, то есть выведение глюкозы с мочой, что помогает снизить гипергликемию при сахарном диабете. Кроме этого, теряя с мочой глюкозу, происходит и потеря калорий, так препараты помогают снизить вес. Также их прием имеет низкий риск развития гипогликемии, снижает смертность, уменьшает частоту госпитализаций при хронической сердечной недостаточности. Действие препаратов не зависит от наличия инсулина в крови.
Но есть и риски развития:
Цена также достаточно высокая.
Сложный выбор
Определить самый лучший препарат невозможно, все они лишь кирпичики в комплексном подходе. Успех в лечении сахарного диабета во многом зависит от пациента. Для того чтобы получить эффект от приема препаратов не только врач должен подобрать правильную схему и комбинировать препараты, учесть риски со стороны почек, сердца, сопутствующие заболевания. От человека требуется изменить образ жизни, привычки питания, заняться физкультурой, проводить ежедневно мониторинг уровня глюкозы, вести дневник, соблюдать диету. Только вместе можно добиться стабильных цифр глюкозы в крови.
Сахарный диабет – симптомы, причины и лечение
Сахарный диабет (СД) – это метаболическое и эндокринное заболевание, которое характеризуется невозможностью организма человека метаболизировать глюкозу из-за наличия изменений в бета-клетках островков Лангерганса поджелудочной железы. В нормальных условиях эти клетки отвечают за синтез и сегрегацию инсулина, который позволяет обрабатывать глюкозу из пищи и снижать уровень сахара в крови. Чтобы организм функционировал нормально, уровень сахара должен оставаться в определенном диапазоне.
Заболевание встречается в трех модальностях: сахарный диабет 1-го, 2-го типа, гестационный и MODY-диабет. Каждый из них имеет разные причины возникновения и методы лечения, хотя они сохраняют некоторые общие черты.
Виды заболевания
Существует два типа сахарного диабета: 1-го или 2-го типа. Оба случая характеризуются более высоким, чем обычно, уровнем сахара, но причина развития заболевания различна.
СД 1-го типа (инсулинозависимый)
Сахарный диабет 1-го типа почти всегда проявляется на ранних стадиях жизни и является очень распространенным заболеванием, которое поражает от 6 до 10% от общей численности населения. Первый тип сахарного диабета чаще всего диагностируется в возрасте до 40 лет. В большинстве случаев это связано с аутоиммунным разрушением клеток поджелудочной железы.
Сахарный диабет 1-го типа требует пожизненного лечения, предполагающего ежедневные инъекции инсулина или инсулиновые помпы для контроля уровня глюкозы в крови. При данном заболевании существует абсолютная нехватка инсулина, потому, что островные клетки поджелудочной железы вообще не производят инсулин, или же не вырабатывают его в достаточном количестве.
Врачи могут с уверенностью определить, есть ли у человека сахарный диабет, с помощью анализов глюкозы в образцах крови. Если диагноз подтверждается, пациенту необходима консультация врача-эндокринолога, специализирующегося на метаболических заболеваниях. Он проведет тщательное обследование пациента и будет отвечать за наблюдение, инструктирование по диете и уходу, а также назначит медикаментозное лечение.
СД 2-го типа (инсулинонезависимый)
При диабете второго типа инсулин, вырабатываемый в поджелудочной железе, теряет эффективность. На начальной стадии заболевания поджелудочная железа по-прежнему противодействует растущей инсулинорезистентности клеток организма, вырабатывая больше инсулина. В результате происходит перегрузка органа. Это может привести к тому, что поджелудочная железа полностью прекратит производство инсулина. В результате уровень сахара в крови еще больше повысится.
В отличие от диабета 1-го типа, 2-й обычно возникает в преклонном возрасте. Сахарный диабет второго типа составляет около 90% случаев, что делает его одним из самых распространенных хронических заболеваний.
На ранней стадии диабет 2-го типа не проявляет никаких симптомов, и его наличие можно заподозрить только после общего анализа крови, в котором измеряется уровень глюкозы. Обычно не все симптомы проявляются одновременно или с одинаковой интенсивностью, поэтому многие люди не придают этому значения, что приводит к развитию осложнений.
Гестационный сахарный диабет
Патологическое состояние характеризуется гипергликемией (увеличением уровня глюкозы в крови) и развивается на фоне беременности у некоторых женщин. Как правило, после родов заболевание спонтанно исчезает.
MODY-диабет (промежуточный тип СД)
Неоднородная группа аутосомно-доминантных заболеваний, которые диагностируются в 5% случаев больных СД. Отличительные особенности – прогрессирование в раннем возрасте. Больным необходим инсулин, но они имеют низкий уровень инсулинопотребности. Фаза компенсации как правило, достигается успешно. Имеет признаки и симптомы 1-го и 2-го типа СД.
Степени и формы сахарного диабета
Таблица – Классификация заболевания по степени тяжести
полиурия (обильное и учащенное мочеиспускание);
невыносимая жажда – человек способен употреблять в день до 10 л жидкости;
постоянное чувство сухости во рту;
появление болей в конечностях, онемение пальцев.
Поддержка состояния компенсации диетотерапией.
ощущение затуманенности перед глазами;
чрезмерная сухость кожи и шелушение;
зуд в области слизистой оболочки гениталий.
Компенсация диабета осуществляется с помощью диеты и сахароснижающих лекарственных препаратов. При вторичной сульфамидорезистентности вводится инсулин (40 ОД в день).
серьезные проблемы со зрением;
сердечная и почечная недостаточность;
патологии нервной и сосудистой системы.
Необходима постоянная инсулинотерапия (60 ОД и более в сутки).
По степени компенсации обменных углеводных процессов сахарный диабет может протекать в компенсированной фазе, субкомпенсации и декомпенсации. Компенсированный СД – хорошее состояние пациента, когда с помощью медикаментов удается добиться нормальных показателей сахара в крови и полного отсутствия в моче. Субкомпенсированная форма сахарного диабета в моче не позволяет достичь столь высоких результатов, а только немного понизить уровень глюкозы до 13,9 ммоль/л. При этом потеря с мочой составляет до 50 г в сутки.
Наиболее сложное течение характерно для декомпенсированной формы СД. В этом случае нормализовать показатели непросто. Несмотря на медикаментозную коррекцию, уровень сахара превышает 13,8 ммоль/л. За сутки потери глюкозы с мочой превышают 50 г. В моче также присутствует ацетон. Не исключена гипергликемическая кома.
Особенности у беременных
В отличие от диабета 1-го и 2-го типа, гестационный диабет в значительной степени протекает без симптомов. Чувство жажды, частое мочеиспускание и усталость обычно слабо выражены и в любом случае интерпретируются по-разному в связи с беременностью.
Тем не менее, есть признаки, которые могут указывать на гестационный диабет. К ним относятся увеличение количества амниотических вод, высокое кровяное давление, частые инфекции мочевых путей и чрезмерный рост плода.
Симптомы СД
Сахарный диабет обычно возникает постепенно и на ранних стадиях не сопровождается острым дискомфортом. Однако в долгосрочной перспективе повышенный уровень сахара в крови заболевания. Причиной этого являются, прежде всего, изменения водного и минерального баланса, а также нехватка энергии в клетках организма.
Осложнения сахарного диабета
После нескольких лет плохо контролируемой гипергликемии появляются множественные осложнения, особенно сосудистые. Происходит поражение мелких (микрососудистых) и крупных (макроваскулярных) сосудов.
Постановка диагноза
При постановке диагноза важно выяснить наличие осложнений, для этого проводится исследование на уровне всех органов и систем. При проведении диагностики рассматриваются критерии для точного распознавания болезни.
Медикаментозная коррекция
Самая важная цель при диабете – поддерживать уровень глюкозы в крови как можно ближе к норме. Лечение сахарного диабета всегда индивидуализировано. Во всех случаях учитывается общее состояние здоровья пациента. Потребление лекарств будет зависеть от оценки и медицинского подхода, однако наиболее эффективным способом предотвращения чрезмерного повышения уровня сахара в крови и осложнений, которые могут поставить под угрозу здоровье пациента, является правильное питание и контроль физической активности.
Диабетики также должны быть осторожны с физическими упражнениями. Активный образ жизни необходим, чтобы оставаться здоровым, но интенсивные или длительные периоды упражнений могут вызвать гипогликемию. В результате диабетики должны тщательно планировать физическую активность.
Принцип лечения СД зависит от типа и механизма развития эндокринного заболевания. При сахарном диабете 1-го типа назначается инсулинотерапия, при 2-м типе болезни – препараты, понижающие уровень сахара в крови. Самолечение при сахарном диабете недопустимо. Медикаментозное средство должен назначать врач, опираясь на результаты проведенной диагностики.
Рейтинг сахаропонижающих препаратов для лечения сахарного диабета 2-го типа:
№1 – «Диабетон МВ» (Сердикс ООО, Россия)
Гипогликемический пероральный препарат, относящийся к группе сульфонилмочевины второго типа. Разработан на основе гликлазида. От аналогов отличается тем, что содержит N-гетероциклическое кольцо и имеет эндоциклическую связь.
Препарат «Диабетон МВ» стимулирует выработку бета-клетками островков Лангерганса. Эффект сохраняется на протяжении длительного времени – в течение 2-х лет после окончания терапии. Преимуществом является оказание гемоваскулярного эффекта (улучшение состояния сосудистых структур, восстановление гемодинамики).
Производитель: Сердикс ООО, Россия
№2 – «Глюкофаж» (Нанолек ООО, Россия)
Препарат пролонгированного высвобождения, разработанный на основе такого активного вещества, как метформин гидрохлорид. Относится к группе бигуанидов. Предназначен для перорального применения.
Производитель: Нанолек ООО, Россия
№3 – «Хумулин НПХ» (Lilly, Франция)
Суспензия, предназначена для подкожного введения, содержит человеческий генно-инженерный инсулин-изофан. Направлен на регулирование метаболизма глюкозы и оказывает анаболическое действие.
Суспензия «Хумулин НПХ» преобразует избыток глюкозы в жир. Назначается для лечения инсулиннезависимого диабета. Дозировка устанавливается врачом в индивидуальном порядке.
Производитель: Lilly [Эли Лилли энд Компани], Франция
№4 – «НовоРапид ФлексПен» (Novo Nordisk, Дания)
Раствор для внутривенного и подкожного введения, содержащий инсулина аспарт (аналог инсулина короткого действия). Способствует стимуляции внутриклеточных процессов, повышает внутриклеточный транспорт и усиливает усвоение глюкозы. Снижает скорость выделения глюкозы печенью.
Назначается только пациентам старше 18 лет. Дозировка подбирается строго индивидуально, поэтому самолечение недопустимо.
Производитель: Novo Nordisk [Ново Нордиск], Дания
№5 – «Левемир ФлексПен» (Novo Nordisk, Дания)
Аналог человеческого инсулина, имеющего длительное действие, производится путем биотехнологии рекомбинантной ДНК. Действующее вещество – инсулин детемир.
Длительный эффект обусловлен комбинированными механизмами замедленного распределения, что способствует более воспроизводимому профилю абсорбции. Уровень глюкозы в плазме крови понижается посредством повышения ее внутриклеточного транспорта.
Производитель: Novo Nordisk [Ново Нордиск], Дания
№6 – «Галвус» (Novartis Pharma, Швейцария)
Пероральный гипогликемический препарат разработан на основе вилдаглиптина. Активное вещество стимулирует островковый аппарат поджелудочной железы, вызывая повышение выработки глюкагоноподобного пептида и ГИП (глюкозозависимого инсулинотропного полипептида) из кишечника. В течение дня в кровоток поступают необходимые вещества, нормализующие функции внутренних органов и систем, предотвращая развитие осложнений.
Таблетки «Галвус» назначаются в качестве монотерапии в сочетании с физическими упражнениями и диетотерапией. Могут быть прописаны в комплексе с метформином или инсулином и неэффективности монотерапии.
Производитель: Novartis Pharma [Новартис Фарма], Швейцария
№7 – «Форсига» (AstraZeneca AB, США)
Гипогликемический препарат, предназначенный для перорального применения. Представляет собой ингибитор натрийзависимого переносчика глюкозы второго типа. Действующее вещество – дапаглифлозин.
Производитель: AstraZeneca AB [АстраЗенека], США
№8 – «Галвус Мет» (Новартис Нева, Россия)
Гипогликемическое средство, предназначенное для перорального употребления. Разработаны таблетки на основе метформина гидрохлорида и вилдаглиптина. Комбинированный препарат позволяет достичь практически моментальный и стойкий эффект, повышая чувствительность бета-клеток поджелудочной железы. Это улучшает глюкозозависимую секрецию инсулина.
Чаще всего назначается при сахарном диабете 2-го типа при неэффективности терапии метформином и производными сульфонилмочевины. Перед началом лечения обязательная диагностика для определения СКФ. В дальнейшем требуется ежегодный контроль.
Производитель: Новартис Нева, Россия
№9 – «Джардинс» (Boehringer Ingelheim, Германия)
Препарат, предназначенный для перорального применения, является ингибитором натрийзависимого переносчика глюкозы второго типа (SGLT2). «Джардинс» разработан на основе такого активного вещества, как эмпаглифлозин.
Механизм действия препарата не зависит от стояния бета-клеток поджелудочной железы. Благодаря этому риски развития гипогликемии сведены к минимуму. Дополнительное выведение глюкозы способствует похудению.
Производитель: Boehringer Ingelheim [Бёрингер Ингельхайм], Германия
№10 – «Тражента» (Boehringer Ingelheim, США)
Ингибитор дипептидилпептидазы-4, разработанный на основе линаглиптина. Гипогликемический препарат инактивирует гормоны инкретинов и ГИП (глюкозозависимого инсулинотропного полипептида). Таблетки снижают выработку глюкагона альфа-клетками поджелудочной железы, уменьшая синтез глюкозы в печени.
Назначается при сахарном диабете 2-го типа в качестве монотерапии и в комбинации с инсулином, если адекватного гликемического контроля достичь не получается. Дозировка подбирается индивидуально, что исключает вероятность осложнений.
Производитель: Boehringer Ingelheim [Бёрингер Ингельхайм], США
№11 – «Сиофор» (Berlin-Chemie/A Menarini, Россия)
Гипогликемическое средство, разработанное на основе метформина гидрохлорида. Препарат предназначен для перорального применения.
Производитель: Berlin-Chemie/A. Menarini [Берлин-Хеми/А. Менарини], Россия
Профилактика сахарного диабета
В настоящее время не существует методов, чтобы предотвратить возникновение диабета 1-го типа. Существует только возможность избежать развития диабета 2-го типа. Профилактика включает здоровое питание и физические упражнения. Такие меры позволяют снизить риск развития диабета для тех людей, которые предрасположены к развитию заболевания на 58-60%.
Профилактика сахарного диабета всегда начинается со сбалансированной диеты, которая подбирается в соответствии с индивидуальными и потребностями пациента. Тем не менее, существуют общие правила, основанные на ограничение продуктов и напитков, которые содержат сахар и могут, таким образом, поднимая его уровень в крови.
При организации физической активности необходимо учитывать состояние и возраст пациента. Индивидуальная программа подразумевает проведение занятий под контролем специалиста. В целом, тренировки должны быть умеренной интенсивности, постоянная (3 или 4 раза в неделю) и типа аэробики: ходьба, плавание, бег трусцой.
Заключение
При сахарном диабете требуется комплексный подход. Медикаментозное лечение нужно сочетать с диетотерапией, физической активностью и ведением здорового образа жизни. Лекарственные препараты должен подбирать врач, опираясь на результаты анализов и общее состояние организма пациента.
Чем раньше будут приняты меры, тем больше шансов на предотвращение развития серьезных осложнений. Самолечение недопустимо. Перед приемом любого лекарственного средства нужно проконсультироваться со специалистом.