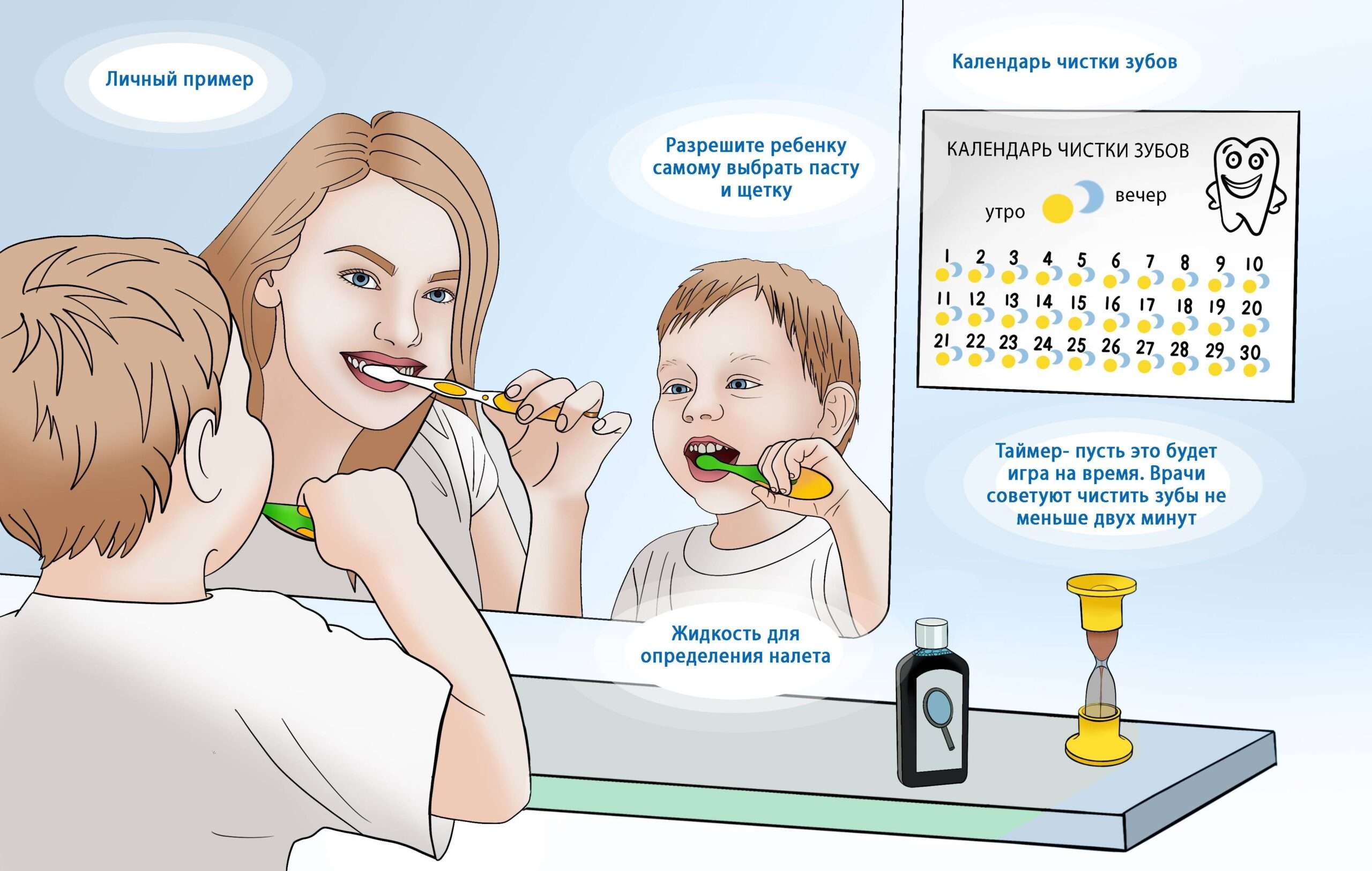
Ревматологическое обследование
Скидки для друзей из социальных сетей!
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Гуляев Сергей Викторович
Врач-ревматолог, терапевт, нефролог
Кандидат медицинских наук
«Men’s Health», медицинский блог (август 2016г.)
Если ваши суставы опухают и болят по ночам, врач-ревматолог предложит вам проверить ревматологический профиль. Это обследование поможет поставить точный диагноз, проследить динамику заболевания и назначить правильное лечение.
При подозрении на ревматическую болезнь используют следующие исследования:
Анализ крови на уровень мочевой кислоты
Мочевая кислота – это окончательный продукт распада пуринов. Ежедневно человек получает пурины вместе с продуктами питания, преимущественно с мясными продуктами. Затем с помощью определенных ферментов, пурины перерабатываются с образованием мочевой кислоты.
В нормальных физиологических количествах мочевая кислота нужна организму, она связывает свободные радикалы и защищает здоровые клетки от окисления. Кроме того, она так же, как и кофеин, стимулирует клетки головного мозга. Однако повышенное содержание мочевой кислоты имеет вредные последствия, в частности может приводить к подагре и некоторым другим заболеваниям.
Исследование уровня мочевой кислоты дает возможность диагностировать нарушение обмена мочевой кислоты и связанные с этим заболевания.
Когда нужно провести обследование:
Уровень мочевой кислоты
Уровень мочевой кислоты определяют в крови и в моче.
Мочевая кислота в крови называется урекемия, в моче – урикозурия. Повышенное содержание мочевой кислоты – гиперурикемия, пониженный уровень мочевой кислоты – гипоурикемия. Патологическое значение имеет только гиперурикемия и гиперурикозурия.
Концентрация мочевой кислоты в крови зависит от следующих факторов:
В обычном состоянии наш организм поддерживает уровень мочевой кислоты в норме. Увеличение ее концентрации так или иначе связано с обменными нарушениями.
Нормы содержания мочевой кислоты в крови
У мужчин и женщин может наблюдаться различная концентрация мочевой кислоты в крови. Норма может зависеть не только от пола, но и возраста человека:
Если превышение нормы происходит в течение длительного времени, то кристаллы соли мочевой кислоты (ураты) откладываются в суставах и тканях, вызывая различные болезни.
Гиперурикемия имеет свои признаки, но может протекать и бессимптомно.
Причины повышения содержания мочевой кислоты:
Как снизить концентрацию мочевой кислоты
Те, кто болен подагрой, знают, сколько неприятностей может доставить повышенная концентрация мочевой кислоты. Лечение этого недуга должно быть комплексным и обязательно включать прием препаратов, снижающих концентрацию мочевой кислоты в крови (ингибиторы ксантиноксидазы). Рекомендуется употребление большего количества жидкости и снижение потребления продуктов богатых пуринами.
Важно также постепенно избавиться от лишнего веса, поскольку ожирение обычно ассоциируется с повышением мочевой кислоты. Диета должна быть составлена так, чтобы количество продуктов, богатых пуринами было ограничено (красное мясо, печень, морепродукты, бобовые). Очень важно отказаться от алкоголя. Необходимо ограничить употребление винограда, томатов, репы, редьки, баклажанов, щавеля – они повышают уровень мочевой кислоты в крови. Зато арбуз, наоборот, выводит мочевую кислоту из организма. Полезно употреблять продукты, ощелачивающие мочу (лимон, щелочные минеральные воды).
Антинуклеарные антитела (АНА)
С помощью АНА теста можно определить наличие в крови антинуклеарных антител (антител к ядерным антигенам).
АНА – это группа специфических аутоантител, которые производит иммунная система нашего организма в случае аутоиммунных нарушений. Антитела оказывают повреждающее действие на клетки организма. При этом человек испытывает различные болезненные симптомы, например боль в мышцах и суставах, общую слабость и др.
Обнаружение в сыворотке крови антител принадлежащих к группе АНА (например, антител к двуспиральной ДНК) помогает выявить аутоимунное заболевание, контролировать течение болезни и эффективность его лечения.
Исследование крови на АЦЦП
Анализ крови на С-реактивный белок
Исследование крови на АЦЦП
Когда необходим анализ крови на антинуклеарные антитела
Выявление антинуклеарных антител может быть признаком следующих аутоиммунных заболеваний:
Как выполняется тест на антинуклеарные антитела
Кровь на антинуклеарные антитела берется из вены на локтевом сгибе, натощак. Перед исследованием можно не придерживаться никакой диеты.
В некоторых случаях, для того чтобы дифференцировать различные аутоиммунные заболевания, могут потребоваться дополнительные уточняющие тесты на аутоантитела из группы антинуклеарных антител, так называемый иммуноблот АНА.
Что обозначают данные теста
У здорового человека с нормальным иммунитетом антинуклеарных антител в крови быть не должно или их уровень не должен превышать установленные референсные значения.
Нормальное значение АНА подразумевает титр антител, не превышающий значение 1: 160. Ниже этого значения анализ считается отрицательным.
Положительный анализ на антинуклеарные антитела (1:320 и более) указывает на повышение антинуклеарных антител, и наличие у человека заболевания аутоиммунной природы.
В настоящее время для выявления антинуклеарных антитела используются две методики: непрямую реакцию иммунофлюоресценции с использованием так называемой клеточной линии Нер2 и иммуноферментный анализ. Оба теста дополняют друг друга, в связи с чем их рекомендуют выполнять одновременно.
Можно выделить следующие виды антинуклеарных тел АНА в реакции непрямой иммунофлюоресненции:
При положительном анализе на антинуклеарные антитела необходимо провести иммуноблот антинуклеарных антител для уточнения типа аутоиммунного заболевания и постановки диагноза.
Ревматоидный фактор
Исследование крови на ревматоидный фактор направлено на выявление специфических антител класса IgM к антителам класса IgG.
Лабораторный тест на ревматоидный фактор является скрининговым исследованием, направленным на выявление аутоиммунных нарушений. Главная задача исследования на ревматоидный фактор – выявление ревматоидного артрита, болезни и синдрома Шегрена и ряда других аутоиммунных болезней.
Анализ на ревматоидный фактор может потребоваться при следующих симптомах:
Первичная цилиарная дискинезия у детей
Общая информация
Краткое описание
Союз педиатров России
Год утверждения (частота пересмотра): 2016 (пересмотр каждые 3 года)
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Назальный полипоз. Двусторонний хронический экссудативный средний отит. Гипертрофия аденоидов 2-3 степени. Двусторонняя кондуктивная тугоухость 1 степени
Этиология и патогенез
Эпидемиология
Диагностика
Для подтверждения диагноза рекомендовано сочетание исследования паттерна и частоты биения ресничек с электронной микроскопией у пациентов с поражением верхних и нижних дыхательных путей в состоянии ремиссии не менее 4-6 недель.
При сборе анамнеза следует обратить внимание на типичные клинические проявления ПЦД: для этих больных характерны торпидные к терапии риниты практически с рождения, инфекции нижних дыхательных путей, сопровождающиеся хроническим кашлем, нередко уже в неонатальном периоде или рецидивирующие бронхиты в раннем возрасте. Кроме того, у многих больных отмечаются рецидивирующие экссудативные отиты со снижением слуха. Сочетание хронического (рецидивирующего) синусита с хроническим (рецидивирующим) бронхитом является основанием для углубленного обследования ребенка. В семейном анамнезе иногда удается обнаружить случаи мужского бесплодия, хронических бронхитов или синуситов, аномальное расположение внутренних органов, нередки случаи ПЦД у сибсов.
При выраженной тяжести течения могут отмечаться косвенные признаки хронической гипоксии: деформация концевых фаланг пальцев по типу «барабанных пальцев» и ногтевых пластинок по типу «часовых стекол».
Комментарий: исследование проводят для идентификации микробных патогенов и определения их чувствительности к антибиотикам [3].
• Рекомендуется мониторирование состояния слуховой функции c помощью аудиологических тестов [3].
Дифференциальный диагноз
Лечение
Основными целями терапии является максимально возможное предупреждение прогрессирования и/или развития бронхоэктазов и восстановление / сохранение нормальной легочной функции, а также носового дыхания и слуха.
• Рекомендовано использование различных методик, способствующих очистке дыхательных путей. Кинезитерапия является основным лечебно-реабилитационным мероприятием для детей с ПЦД [1,3,4,5].
Комментарий: эффективность ингаляторного применения дорназы альфа ж,7н до настоящего времени не доказана, а ацетилцистеина – низка [1,3]. Есть данные об эффективности ингаляции гипертонического раствора натрия хлорида [3].
Комментарии: Диета должна обеспечивать адекватное количество энергетических и питательных компонентов.
Прогноз
Профилактика
Вакцинация у пациентов с ПЦД проводится в соответствии с Национальным календарем прививок. Рекомендуется также активная иммунизация против пневмококка и гемофильной инфекции, а также ежегодная вакцинация от гриппа.
Недифференцированный артрит
Что такое недифференцированный артрит?
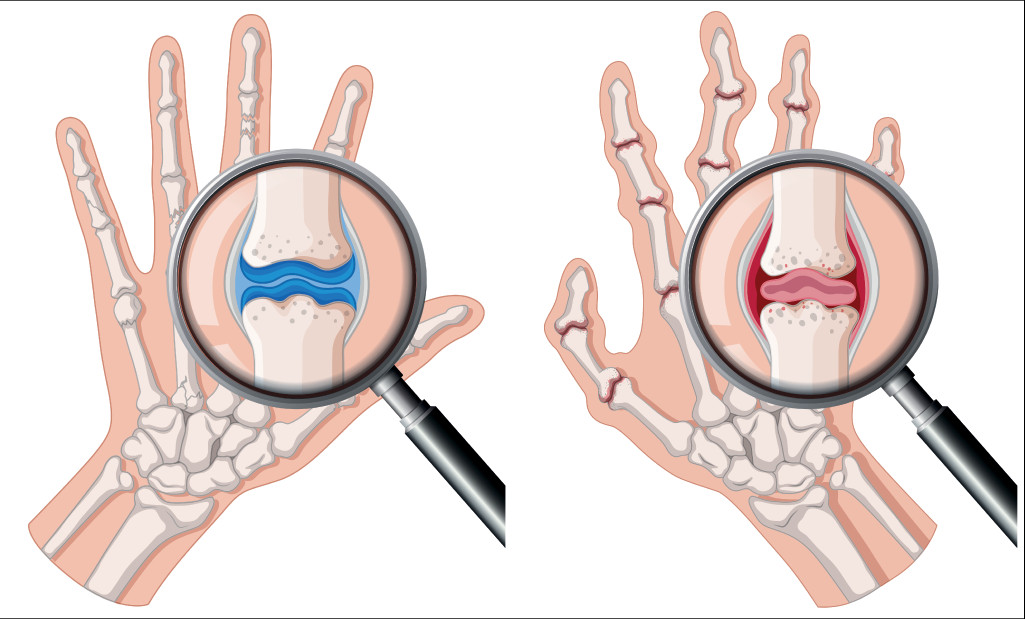
Недифференцированный артрит — воспалительное заболевание суставов, не соответствующее критериям определенных диагнозов.
Кто лечит пациентов с недифференцированным артритом?
Лечением пациентов с недифференцированным артритом занимается врач-ревматолог. Он также наблюдает пациентов, назначает необходимые дообследования по мере необходимости и с учетом полученных данных корректирует диагноз. Пациент с воспалением суставов должен быть осмотрен ревматологом в течение 6 недель от начала болезни.
В течение какого времени артрит может быть недифференцированным?
Как правило, исход недифференцированного артрита возникает в течение 12 месяцев от начала воспалительных проявлений. Иногда диагноз недифференцированный артрит сохраняется более длительное время.
В какой диагноз чаще всего трансформируется недифференцированный артрит?
В большинстве случаев недифференцированный артрит трансформируется в ревматоидный артрит.
Можно ли излечиться от недифференцированного артрита?
Излечение возможно у части пациентов. При этом бывает самопроизвольное прекращение воспаления даже без соответствующего лечения. Однако своевременные терапевтические мероприятия повышают вероятность выздоровления.
Какое значение в развитии недифференцированного артрита имеет система иммунитета?
Воспаление при недифференцированном артрите имеет аутоиммунное происхождение. Это значит, что система иммунитета начинает воспринимать свои собственные ткани как чужеродные и «борется» против них. Происходит активация иммунокомпетентных клеток (макрофагов, Т- и В-лимфоцитов), образуется большое количество разнообразных цитокинов (белков, служащих для передачи информации между клетками). Огромное значение имеют цитокины, поддерживающие воспаление — фактор некроза опухоли альфа (ФНО-а), интерлейкин 1 бета (ИЛ-10), интерлейкин 6 (ИЛ-6).
Почему припухают суставы?
Из-за воспаления в суставах скапливается избыточная синовиальная жидкость, развивается выпот в суставе (синовит).
Что нужно делать, если появились первые признаки артрита (припухлость любого сустава, сопровождающееся болью или скованностью)?
Необходимо как можно быстрее (желательно в течение 6 недель) обратиться к ревматологу для уточнения диагноза.
Что такое ревматоидный фактор?
Это иммуноглобулины разных классов против фрагмента иммуноглобулина класса G, следовательно, фрагмент собственного иммуноглобулина при ревматоидном артрите начинают распознаваться как «чужеродный агент». Это и есть аутоиммунный процесс.
При ревматоидном артрите ревматоидный фактор повышается не всегда. Существуют серонегативные варианты заболевания (когда отсутствует повышенный уровень ревматоидного фактора). Также наличие повышенного ревматоидного фактора не является признаком ревматоидного артрита при отсутствии симптомов этого заболевания. Ревматоидный фактор может повышаться по разным причинам.
Всегда ли ревматоидный фактор свидетельствует о наличии ревматоидного артрита?
Повышенный ревматоидный фактор подтверждает ревматоидный артрит при наличии клинических проявлений (боли в суставах, скованности, припухлости суставов). Также повышаться уровень ревматоидного фактора может при заболеваниях щитовидной железы, патологии печени, инфекционных заболеваниях, онкопатологии и др. Ревматоидный фактор может быть повышен у пожилых людей без каких-либо серьезных заболеваний.
Какой анализ лучше всего подтверждает ревматоидный артрит?
На сегодняшний день маркером ревматоидного артрита являются антитела к циклическому цитруллинированному пептиду (АЦЦП или анти-ССР).
Зачем и как часто надо делать общий и биохимический анализ крови?
Анализы крови выполняются для оценки активности артрита, а также позволяют выявить побочные эффекты проводимого лечения при их развитии.
Если лечение базисными препаратами (метотрексатом, лефлуномидом, сульфасалазином, гидроксихлорохином) назначено впервые, анализы крови надо сделать в течение 2-3 недель, а далее ежемесячно в течение первых трех месяцев, затем 1 раз в 2 месяца в течение полугода и далее 1 раз в 3 месяца еще в течение 6-9 месяцев. Если терапия не меняется и нет признаков обострения болезни можно делать анализы крови 1 раз в 6 месяцев.
Нужно ли лечить недифференцированный артрит?
Лечение недифференцированного артрита необходимо начинать сразу же после установления диагноза, оптимально в первые 3 месяца от появления первых симптомов.
Кто назначает лечение недифференцированного артрита?
Лечение недифференцированного артрита назначается и контролируется ревматологом, который владеет полной информацией о болезни и ее рисках, методах оценки заболевания, терапевтической цели и возможных средствах ее достижения, разработке плана лечения и соотношении польза/риск для индивидуальной терапии.
Как часто нужно ходить к ревматологу, чтобы оценить эффективность лечения?
В первый год лечения требуется частый мониторинг (каждые 1-3 месяца). Ревматологом будет проведена коррекция лечения, если нет улучшения в течение 3 месяцев или цель лечения не достигнута через 6 месяцев после его начала.
Что такое базисная терапия?
Базисная терапия — основа медикаментозного лечения артрита. Она влияет на саму суть болезни, предотвращает прогрессирование заболевания и инвалидизацию.
Какие лекарственные средства используются для базисной терапии недифференци¬рованного артрита?
Наиболее часто при недифференицрованном артрите назначают метотрексат. При его непереносимости назначают лефлуномид, сульфасалазин, гидроксихлорохин. Это так называемые средства синтетической базисной терапии. Базисную терапию назначает и контролирует ревматолог.
На что надо обратить внимание при лечении базисными лекарственными средствами?
При назначении базисных лекарственных средств необходимо проводить клинический и лабораторный мониторинг каждого пациента для раннего выявления признаков реализации побочных эффектов проводимого лечения. Женщинам репродуктивного возраста на фоне приема базисных препаратов необходима контрацепция.
Что такое биологическая терапия?
Биологические лекарственные средства способны действовать избирательно на определенные компоненты воспалительного процесса. В большинстве случаев эти лекарственные средства представляют собой моноклональные антитела к провоспалительным цитокинам (веществам, вызывающим воспаление), таким какФНОа, интерлейкин-6.
Когда назначается биологическая терапия?
Показания к назначению биологической терапии определяет ревматолог, например, биологическая терапия назначается при недостаточной эффективности синтетической базисной терапии. При недифференцированном артрите биологическая терапия в качестве первой линии не назначается.
Какое значение имеют нестероидные противовоспалительные средства в лечении недифференцированного артрита?
НПВС являются симптом-модифицирующими препаратами, они не влияют на процессы формирования и прогрессирования костно-хрящевой деструкции (разрушения кости и хряща). Их основное назначение — устранение субъективных болезненных ощущений, связанных с воспалением.
Как часто надо принимать нестероидные противовоспалительные средства и можно ли их вообще не использовать?
При недифференцированном артрите нестероидные противовоспалительные препараты (НПВС) принимают «по требованию», это значит, при болях. Чем реже пациент принимает эти лекарственные средства, тем меньше активность заболевания и, вероятно, базисная терапия подобрана верно.
В случае постоянного болевого синдрома и необходимости принимать нестероидные противовоспалительные средства практически ежедневно необходимо обратиться к ревматологу для коррекции базисной терапии.
Какие препараты из группы НПВС лучше?
Рекомендации по выбору препарата дает врач с учетом оценки состояния здоровья пациента, принимая во внимание эффективность и безопасность лекарственного средства.
Группа НПВС включает большое количество лекарственных средств. Предпочтение отдается средствам с доказанной эффективностью и безопасностью для сердечно-сосудистой системы и желудочно-кишечного тракта.
Как и для чего назначаются глюкокортикоиды?
Глкокортикостероиды назначаются с противовоспалительной целью. В начале заболевания они могут быть назначены до получения эффекта от базисной терапии.
Можно ли отменять гормоны самостоятельно при улучшении самочувствия?
Самостоятельно изменять дозировки глюкокортикоидов и режим приема препаратов нельзя. Действительно, при достижении эффекта, обычно начинают снижать дозу глюкокортикоидов, иногда до полной отмены. Но схему снижения должен предложить врач. Следует знать, что чем меньше доза и чем длительнее время приема глюкокортикоидов, тем медленнее необходимо снижать дозировку. Нельзя пропускать прием препарата.
Для чего вводить глюкокортикоиды в сустав?
Глюкокортикоиды могут вводиться внутрисуставно или периартикулярно (в ткани, окружающие сустав).
Преимущество этой терапии состоит во введении препаратов непосредственно в очаг воспаления. Показанием для локальной терапии является необходимость быстро подавить активный воспалительный процесс в суставах в начале заболевания или при выраженном обострении.
Однако вводить глюкокортикоиды в один и тот же сустав можно не чаще 3 раз в год. Также не вводят препараты в сустав, в котором нет воспаления (отсутствует повышение температуры над суставом, припухлость). Если возникает потребность в более частых введениях глкокортикоидов в сустав, необходимо пересмотреть базисную терапию. Необходимо помнить, что локальная терапия ни в коем случае не является эквивалентом базисного лечения, а назначается и проводится ревматологом в качестве дополнения к системной базисной и противовоспалительной терапии по строгим показаниям.
Какой диеты следует придерживаться при недифференцированном артрите?
Необходимо придерживаться сбалансированной диеты с включением в пищу полинена- сыщенных жирных кислот, фруктов и овощей, а также достаточного количества белка и кальция (мясо, рыба, молочные продукты). При ожирении надо придерживаться гипокалорий- ной диеты. Целесообразно отказаться от приема алкоголя и курения.
Энцефалопатия
Энцефалопатия – это собирательное название, включающее однотипные поражения головного мозга, возникающие под действием различных причин. Патологический процесс сопровождается гибелью отдельных нейронов и разрушением связей между ними. При отсутствии медицинской помощи приводит к прогрессирующему ухудшению состояния вплоть до полной деградации личности.
Общие сведения
Энцефалопатия возникает на фоне нарушения метаболизма в клетках головного мозга. Вне зависимости от причины, патология протекает по единому сценарию. Сначала происходит снижение активности нейронов, затем – постепенная их гибель. Очаги дистрофии располагаются по всему головному мозгу, что вызывает разнообразную симптоматику.
Повреждения носят необратимый характер, но при своевременном обращении к специалисту и качественном лечении состояние пациента может улучшиться. Оставшиеся неповрежденными нейроны частично берут на себя функцию погибших клеток, и работа головного мозга значительно улучшается. Если заболевание было застигнуто на ранней стадии, пациент сохраняет полную ясность ума.
Причины
Поражение нервных клеток может возникнуть на фоне воздействия разнообразных патологических факторов.
Врачи выделяют врожденную и приобретенную энцефалопатию. Первая возникает на фоне неправильного течения беременности или родов и, зачастую, развивается еще во время пребывания плода в утробе матери. Ее признаки обнаруживаются сразу после родов или появляются в первые недели жизни. Диагностикой и лечением этого состояния занимаются неонатологи и педиатры.
Приобретенная энцефалопатия встречается уже во взрослом возрасте. Она подразделяется на несколько видов в зависимости от причины гибели нейронов:
В зависимости от скорости развития процесса выделяют энцефалопатию острую и хроническую. Первая может развиться в течение нескольких дней или часов, чаще возникает на фоне сильной интоксикации, травмы, инфекционного процесса. Хронический процесс может протекать годами и десятилетиями.
Степени
Границы между степенями тяжести энцефалопатии условны, но для удобства врачи пользуются следующей классификацией:
Симптомы
Признаки энцефалоптии зависят от локализации очага разрушения, а также степени развития заболевания. Наиболее часто пациенты и их родственники сталкиваются со следующими симптомами:
У одних пациентов преобладают расстройства поведения, другие перестают нормально владеть своим телом; у третьих страдают, в основном, органы чувств. В тяжелых случаях человек требует постоянного ухода и наблюдения окружающих.
Осложнения
Осложнения энцефалопатии связаны с сильным и необратимым поражением головного мозга и представляют собой предельную степень наблюдаемых симптомов:
Диагностика
Диагностикой и лечением энцефалопатии занимается врач невролог. Обследование пациента включает в себя:
При необходимости могут быть назначены другие анализы и обследования, а также консультации специалистов для точного определения причины энцефалопатии.
Лечение
Чем раньше будет начато лечение энцефалопатии, тем больше шансов остановить прогрессирование патологии и восстановить полноценную работу головного мозга.
В первую очередь, необходимо устранить причину поражения нейронов:
Лечение непосредственно энцефалопатии требует назначения препаратов, улучшающих кровоток в сосудах головного мозга и обмен веществ внутри клетки. В зависимости от причины и степени поражения, врачи могут назначить:
При энцефалопатии курсы лечения проводятся регулярно, минимум 2 раза в год. Это позволяет держать заболевание под контролем. Подбор конкретных препаратов и определение дозировки осуществляется только врачом. Единой схемы лечения для всех больных не существует.
Для усиления действия лекарственных препаратов используются немедикаментозные методы лечения:
В отдельных случаях (при сосудистой природе энцефалопатии) приходится прибегать к хирургическому лечению:
Профилактика
Энцефалопатия – сложное заболевание. Не существует четкой методики, позволяющей предупредить ее появление и устранить все факторы риска. Врачи рекомендуют придерживаться следующих правил:
Лечение в клинике «Энергия здоровья»
Врачи клиники «Энергия здоровья» всегда готовы принять пациента любого возраста. Мы проведем тщательное обследование, выявим возможные причины энцефалопатии и примем все меры по ее устранению:
Наши неврологи будут контролировать состояние пациента и корректировать лечение при необходимости. Лечение энцефалопатии – это длительный и сложный процесс, но мы готовы за него взяться.
Преимущества клиники
Если Вам требуется полноценное обследование и качественное лечение, добро пожаловать в клинику «Энергия здоровья». Здесь Вас ждут:
Если у Вас или Ваших родственников появились признаки энцефалопатии, не затягивайте с обращением к врачу. Чем будет начато лечение, тем лучше результат. Запишитесь в клинику «Энергия здоровья» и позвольте нашим врачам подобрать оптимальную терапию.