Общие сведения об исследовании
Данный тест в медицинской практике чаще всего используется для комплексной диагностики железодефицитных анемий. Врачу для установления точного диагноза и выбора тактики лечения необходимо знать не только концентрацию трасферрина, а и показатель его насыщения (в норме он составляет около 30%). Анализ крови на трансферрин определяет как уровень белка, так и железосвязывающая способность сыворотки крови. Она указывает, какое количество белка способно связываться с железом. На основании этого показателя рассчитывается коэффициент насыщения белка (при отсутствии патологий он составляет 10-50).
Белок связывается с микроэлементом, образовавшимся при распаде эритроцитов, и тем, который поступил в организм вместе с продуктами питания. Железо – составляющая часть гемоглобина и мышечного белка. Оно необходимо для нормальной жизнедеятельности организма. Общее содержание этого микроэлемента в организме составляет 4-5 грамм. В кровотоке циркулирует около 0,1% от всех запасов микроэлемента.
Если уровень железа ниже нормы, концентрация трансферрина увеличивается. Благодаря этому белок может связаться с микроэлементом, даже если его концентрация в крови очень низкая. На уровень белка также оказывает влияние рацион питания, состояние печени, работа ЖКТ. При нарушениях функции печени она теряет способность вырабатывать достаточное количество белка, и его уровень снижается. Его синтез также будет ниже нормы, если человек употребляет недостаточное количество белковой пищи и в ряде других случаев.
Показания к исследованию:
Особенности подготовки
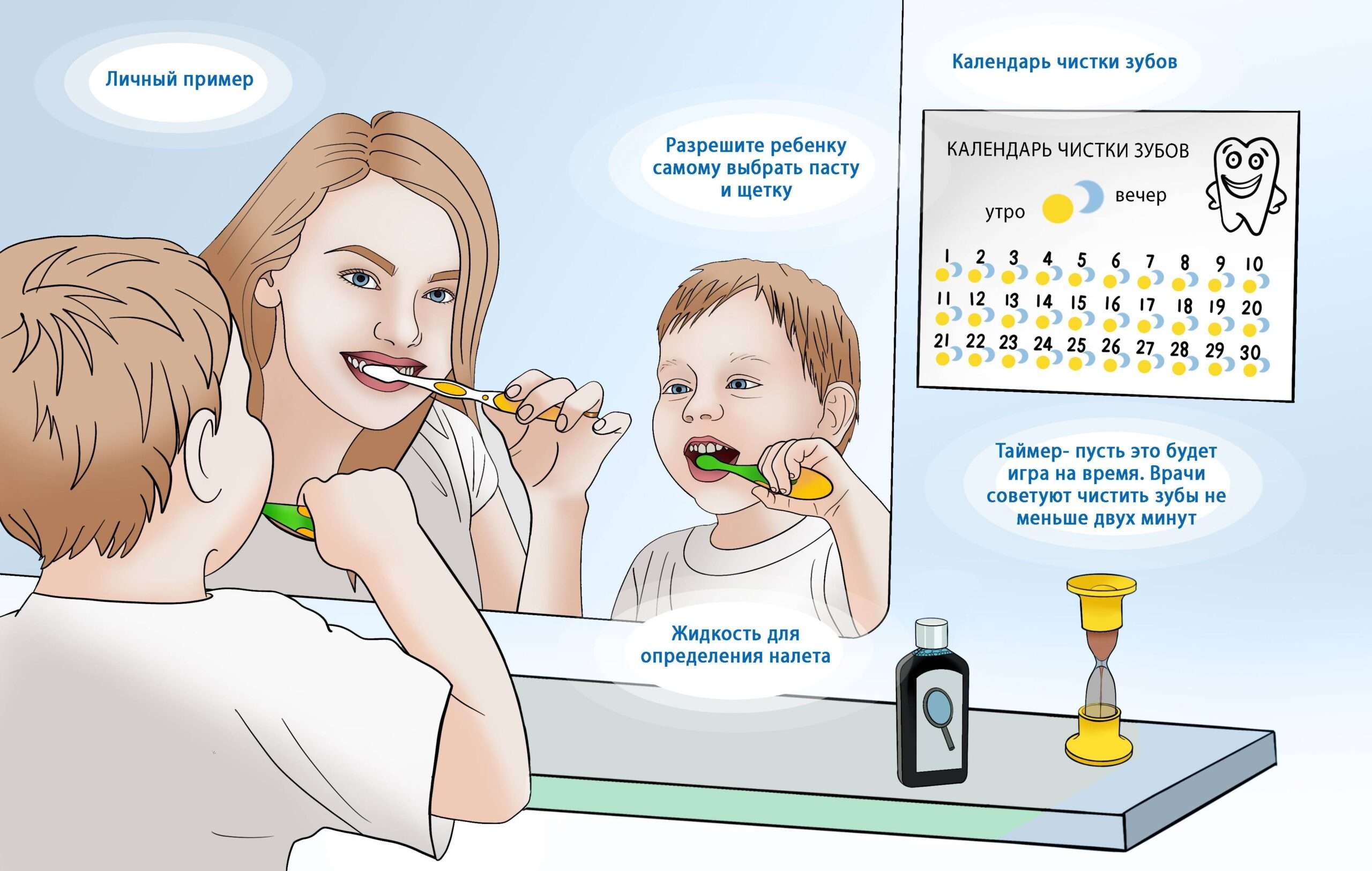
Кровь необходимо сдавать натощак после 12-14-ти часов голодания. Во время этого периода можно пить только обычную воду, другие напитки необходимо исключить. Если пациент принимает препараты, которые содержат железо, их прием прекращают за 2 дня до проведения исследования, но только по согласованию с врачом. В течение получаса перед сдачей крови нельзя курить. Сразу после взятия биоматериала можно возвращаться к привычному образу жизни.
Интерпретация результатов
Оценка результатов теста выполняется врачом, использование их для самодиагностики недопустимо. При интерпретации результатов учитывается тот факт, что количество белка определяется состоянием печени. При недостатке железа уровень белка повышен. При интерпретации полученных результатов в обязательном порядке учитывается пол пациента. Для женщин референсные значения выше, чем для мужчин. Во время беременности показатели могут значительно повышаться при отсутствии каких-либо патологических изменений в организме. Уменьшение синтеза печеночного белка с возрастом обусловлено физиологическими процессами.
Недостаток белка может наблюдаться в следующих случаях:
Переизбыток белка может указывать на анемию.
Не нужно бояться хронического аутоимунного тиреоидита
В практике эндокринолога существует 2 страшилки: гормоны и хронический аутоимунный тироидит (ХАИТ). И если гормоны бывают разные, среди них могут попасться те, которых опасаться следует, то опасность ХАИТа явно переоценена.
Что такое ХАИТ? Это выработка организмом антител к своей щитовидной железе. Антитела долгое время атакуют ни в чём неповинный орган и очень часто могут уничтожить его совсем. Страшно.
Первый кошмар, с которым сталкиваются пациенты – повышение антител к тиреопероксидазе (ТПО). Причём, нормальные значения антител очень низкие (обычно до 6 ед), на этом фоне даже 30 ед кажутся кошмаром. Между тем, изолированное повышение антител к ТПО (т.е. если уровень гормонов ТТГ, Т4 свободного и Т3 свободного находятся в пределах нормы), ещё не повод для лечения.
С антителами к тиреоглобулину (ТГ) ситуация ещё интереснее: они к ХАИТу отношения сами по себе не имеют, могут подняться «за компанию». Изолированное повышение антител к тиреоглобулину (когда антитела к ТПО не повышены) диагностически значимо только при полностью удалённой щитовидной железе. В остальных ситуациях это случайная находка, скажем так «личное дело самого организма, не касающееся эндокринолога».
Второй «кошмар» ХАИТа: изменения на УЗИ. Они обычно очень красочно описываются врачами, будя разные ассоциации у пациентов. На самом деле, врачи просто описывают типичную ситуацию, которая происходит со щитовидной железой, если она в беде.
Только по УЗИ диагноз ХАИТа поставить нельзя.
Чем грозят человеку изменения щитовидной железы при ХАИТе? Ничем. В рак это состояние не перерастёт, оперировать его не надо, на другие органы не расползётся.
Когда антитела к ТПО всё-таки имеют значение?
И вот мы плавно подошли к третьему кошмару ХАИТа: пожизненная заместительная гормональная терапия (ЗГТ). Звучит ужасно, но на деле это означает всего одна таблетка с утра. Ограничений и противопоказаний, в принципе, нет никаких.
Четвёртый кошмар ХАИТа – набор веса на ЗГТ. Его не будет. Вы просто заменяете натуральный гормон искусственно произведённым. К счастью, произведённым очень хорошо, поэтому организм разницу не чувствует и живёт себе дальше.
Следует отметить, что ХАИТ был впервые описан японцем Хашимото (поэтому заболевание иногда и называют тироидит Хашимото) в 1912 году, ЗГТ пациенты получают уже не менее 30-ти лет. За это время по препаратам накоплен обширный материал, подтверждающий, что они не влияют ни на продолжительность жизни, ни на её качество.
Наблюдаться с ХАИТом обязательно нужно, но кратность обследований должен определить врач индивидуально. Она зависит от нескольких причин: возраста, уровня ТТГ исходно, назначенной дозы препарата. Скажем сразу, что ежегодное УЗИ в этот список однозначно не войдёт.
Автор: Эндокринолог, кандидат медицинских наук Таныгина Наталья Ивановна.
Тромбозы при короновирусе
Используйте навигацию по текущей странице

Почему развивается тромбоз в организме людей с коронавирусом?
Последние данные из Европы показывают, что у 30-70% пациентов с коронавирусом, поступающих в отделения интенсивной терапии (ОИТ) выявляются тромбы в глубоких венах ног или в лёгких. Вирус вызывает повреждение стенки сосудов, что запускает процесс тромбообразования, который в норме защищает человека от кровотечения. При ковиде поражение эндотелия приводит к активации системы комплимента, повышение активности иммунной системы, которая атакует собственные клетки организма.
Примерно у каждого четвёртого пациента с коронавирусом, поступившего в отделение интенсивной терапии, развиваются признаки тромбоэмболии лёгочной артерии. Постельный режим сам по себе повышает риск тромбоза нижних конечностей при коронавирусе. Частота тромбоза намного выше, чем мы обычно наблюдаем у пациентов, нуждающихся в госпитализации по другим причинам, отличным от COVID-19.
Экспертные аппараты и Лучшие специалисты
Повышенный риск инсульта
Пациенты, поступающие в больницу с COVID-19, также более подвержены инсульту по сравнению с неинфицированным населением. Вероятность инсульта обычно связана с возрастом, а также с другими факторами риска, такими как высокое кровяное давление, повышенный уровень холестерина или курение. Однако выявлена более высокая частота инсультов у пациентов с COVID-19 у людей в возрасте до 50 лет, без других факторов риска инсульта. У пожилых людей, принимающих лекарства против тромбов снижаются риски сосудистых катастроф при Covid-19.
Низкий уровень кислорода
COVID-19 также связан со сгустками крови в крошечных кровеносных сосудах, которые важны для переноса кислорода в органах. В отчётах о вскрытии обнаружены элементы SARS-CoV-2, вируса, вызывающего COVID-19, в клетках, выстилающих эти небольшие кровеносные сосуды в лёгких, почках и кишечнике.
Это может привести к образованию крошечных сгустков крови в этих мелких кровеносных сосудах, которые нарушают нормальный кровоток и способность крови доставлять кислород к этим органам. Важно отметить, что эти небольшие сгустки крови могут нарушить нормальную функцию лёгких. Это может объяснить, почему у пациентов с тяжёлой формой COVID-19 может быть очень низкий уровень кислорода.
Как лечить и диагностировать тромбы
Когда пациенты поступают в больницу из-за ковида, обычной практикой является введение низких доз антитромботических препаратов для предотвращения образования тромбов. С 2020 года проводятся испытания, чтобы уточнить схемы назначения этих препаратов для максимального эффекта. Диагностика этих тромбов у пациентов с COVID-19 также может быть особенно сложной задачей.
Симптомы обострения лёгочной инфекции, связанной с вирусом, могут быть неотличимы от симптомов тромбоэмболии лёгочной артерии. Симптомы тромбоза глубоких вен после коронавируса неотличимы от классических:
Основные лабораторные признаки тромбоза при коронавирусе включают изменения коагулограммы. Проблема, связанная с COVID-19, заключается в том, что вирус может влиять на лабораторные тесты, которые также могут использоваться для диагностики венозных сгустков крови. У некоторых пациентов это означает, что тест на D-димер возможно не помогает диагностировать тромбы и вовремя начать их лечить.
Каждому пациенту с диагностированной коронавирусной инфекцией необходимо проводить исследование вен нижних конечностей. Обычно для этой цели достаточно ультразвуковой диагностики. Важно понимать, что тромбы могут возникать и в отдалённом периоде после заболевания, поэтому стандартом должна быть ультразвуковая диагностика вен ежемесячно на протяжении полугода после перенесённого ковида. Точный диагноз тромбоза, как осложнения коронавируса может поставить флеболог с помощью УЗИ диагностики. Назначение лекарственных средств против тромбозов позволит предотвратить тяжёлые осложнения.
Почему COVID-19 вызывает свёртывание крови?
Одна из теорий заключается в том, что повышенная скорость образования тромбов при ковиде — это просто отражение общего недомогания и неподвижности. Однако текущие данные показывают, что риск образования тромбов и тромбоэмболии у пациентов с ковидом значительно выше, чем у пациентов, госпитализированных в стационар и в отделения интенсивной терапии.
Предварительные исследования показывают, что обычно используемый гепарин для профилактики тромбоза при коронавирусе, может оказывать противовирусное действие, связываясь с SARS-CoV-2 и подавляя ключевой белок, который нужно использовать вирусу для закрепления на клетках.
Что мы знаем точно, так это то, что осложнения со свёртыванием крови быстро становятся серьёзной угрозой COVID-19. В этой области нам ещё многое предстоит узнать о вирусе, о том, как он влияет на свёртываемость крови, и проверить данные о лучших вариантах профилактики и лечения этих тромбов.
Двойной удар
Сгустки крови, желеобразные сгустки клеток и белков, являются механизмом организма для остановки кровотечения. Тромбы образуются в сосудах в ответ на повреждение внутренней стенки. Некоторые исследователи рассматривают свёртывание крови как ключевую особенность COVID-19.
Воздействие вируса на иммунную систему также может проявляться повышенной свёртываемостью крови. У некоторых людей COVID-19 побуждает иммунные клетки высвобождать поток химических сигналов, усиливающих воспаление, которое связано с коагуляцией и свёртыванием крови различными путями. И вирус, похоже, активирует систему комплемента, защитный механизм, который вызывает свёртывание крови и повышает риск тромбоза при коронавирусе.
Как избежать тромбоза лёгких при коронавирусе?
Похоже, что также важно учитывать стадию течения болезни и место обследования пациента: обычная палата или отделение интенсивной терапии (ОИТ). Оба этих фактора будут влиять на количество антикоагулянтов, которое может получить пациент, что, в свою очередь, может повлиять на последующий тромбоз. Большинство исследований относится к тромбоэмболии лёгочной артерии (ТЭЛА), тогда как есть убедительные доказательства того, что большая часть этого может быть тромбозом лёгочной артерии « in situ». Высокая частота тромбоза лёгких при COVID-19, вероятно, обусловлена слиянием трёх процессов:
интенсивного эндотелиального воспаления, описанного выше, приводящего к тромбозу « in situ », включая тромбоз микрососудов;
уменьшение лёгочного кровотока в ответ на паренхиматозный процесс проявляется низкой скоростью движения крови в сосудах;
классический переход тромбоза глубоких вен в тромбоэмболию лёгочной артерии.
Срочно необходимо проверить результаты текущих испытаний для дальнейшего информирования клинической практики об использовании антикоагулянтов. Сюда входят как пациенты, госпитализированные в отделения интенсивной терапии, так и пациенты из группы риска, находящиеся в палате общего профиля.
Для пациентов, не нуждающихся интенсивной терапии важно решить: каковы поводы для более интенсивной антикоагуляции там, где визуализация недоступна? Можно ли назначать антикоагулянты, используя только анализ на D-димер, и какие пороговые значения следует использовать для точки отсчёта?
Антикоагулянтные препараты
Выбор антикоагулянта, который будет вам назначен, основан на различных факторах: функции почек, массе тела и других принимаемых вами лекарствах. Профилактика тромбозов при ковиде должна проводится с первого дня после установления диагноза и продолжаться не менее месяца после прекращения всех симптомов перенесённого заболевания. Стоит иметь в виду, что некоторые антитромботические препараты получены из животных (свиного происхождения). Существуют таблетированные и инъекционные формы лекарственных препаратов, которые выбирает врач.
Назначаемые схемы
Как долго нужно пить антикоагулянты?
Вам будет предоставлена подробная информация о том, как долго вам следует принимать антикоагулянтные препараты, а также инструкции на этикетке лекарства и больничной документации. Обычно срок антитромботической профилактики не менее месяца после исчезновения всех клинических проявлений. Перед окончанием профилактического курса необходимо провериться на УЗИ и определить необходимость его продолжения. Такой подход позволит предотвратить развитие поздних тромботических осложнений в виде постэмболической пневмонии и массивной ТЭЛА. В информационном поле постоянно появляются случаи преждевременной смерти от тромбоэмболии через несколько месяцев после перенесённой коронавирусной пневмонии. Важно, чтобы вы пили лекарства в течение рекомендованного времени и завершили курс.
Что делать, если вы пропустите приём?
Если вы пропустили приём и вспомнили об этом в тот же день, примите пропущенную дозу, как только вспомните, в этот день. Примите следующую дозу на следующий день и продолжайте принимать один раз в день. Не принимайте двойную дозу, чтобы восполнить пропущенную дозу. При любых подозрениях на тромбоз необходимо провериться флеболога, чтобы определить возможные тромбы.
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Названия, производитель и форма выпуска продуктов Трансфер фактор
Трансфер фактор – это общее название серии из пяти биологически активных добавок, содержащих в качестве основного активного компонента комплекс иммунологически компетентных сигнальных молекул, которые в международной терминологии называются трансфер-факторами. Собственно, название регуляторных молекул и дало его всей линии биологически активных добавок.
Каждая биологически активная добавка зарегистрирована и разрешена к применению Минздравом РФ. Кроме того, в 2004 году вышло информационное письмо департамента развития медицинской помощи и курортного дела Минздрава РФ с рекомендациями по применению БАД Трансфер фактор Классический и Трансфер фактор Плюс для иммунореабилитации при инфекционно-воспалительных и соматических заболеваниях.
Вся серия БАДов Трансфер фактор производится американской компанией 4Life Research/ Sandy. Utah, 84070.USA и в страны бывшего СССР импортируется. Все БАДы серии выпускаются только в форме капсул, масса каждой из которых составляет 461 мг.
Что такое трансфер-факторы и каков механизм их действия?
Иммунная система состоит из клеток и органов, в которых данные клетки созревают, то есть, получают определенные, необходимые для борьбы с патогенными микробами свойства. Клетками иммунной системы являются различные виды лимфоцитов, макрофаги, натуральные киллеры, моноциты и некоторые другие. Органами иммунной системы, которые называются иммунокомпетентными, являются тимус (вилочковая железа), селезенка, лимфатические узлы и скопления лимфоидной ткани на слизистых оболочках различных органов (например, Пейеровы бляшки в кишечнике и др.). Клетки иммунной системы после формирования в костном мозгу не имеют полноценного набора свойств, необходимых для борьбы с патогенными микробами и раковыми клеточными структурами. Поэтому после образования в костном мозгу они попадают в иммунокомпетентные органы, где происходит процесс созревания, в ходе которого они получают необходимые свойства и становятся полноценными.
Готовые зрелые иммунные клетки выходят в кровь и при встрече с патогенным микроорганизмом вырабатывают особое вещество небольшого размера, которое называется трансфер-фактором. Это вещество является сигнальной молекулой, вырабатывая и выбрасывая которую в кровь, лимфоцит оповещает другие клетки иммунной системы об имеющейся опасности. В результате к части тела, в которой обнаружены патогенные микробы или раковые клетки, устремляются другие лимфоциты и быстро уничтожают их. Причем после каждой «встречи» с патогенными микробами или раковыми клетками лимфоциты вырабатывают отдельный трансфер-фактор, на что требуется некоторое время, в течение которого фактически иммунная система бездействует. Она находится как бы в ожидании. И только после выработки трансфер-фактора происходит активация и привлечение необходимого количества иммунных клеток.
После того, как в очаг придут лимфоциты, привлеченные первым выброшенным трансфер-фактором, происходит их активация. В результате они также вырабатывают новые молекулы трансфер-факторов, которые хранят информацию о том, как именно следует уничтожать данную конкретную угрозу (микроб, грибок или раковую клетку). Часть данных трансфер-факторов расходуется на активацию различных видов клеток иммунной системы, а небольшое их количество током крови переносится в тимус и лимфатические узлы.
В тимусе, который является своеобразным «мозгом» иммунной системы, все поступившие трансфер-факторы анализируются, часть оставляется на длительное хранение, а остальные просто уничтожаются. На хранение оставляются только трансфер-факторы, которые несут в себе информацию об активации иммунитета по поводу опасных бактерий, вирусов, грибков, бактероидов и других патогенных микробов, а также раковых клеток. Затем при повторном попадании данных микроорганизмов или появлении раковых клеток иммунная система уже не тратит время на выработку механизмов их уничтожения, а просто дает команду на выброс имеющегося в длительном хранении трансфер-фактора, который практически мгновенно активизирует необходимые клетки. В результате наличия трансфер-фактора иммунная система быстро уничтожает патогенный микроб или раковую клетку, не тратя время на подготовку, которая заключается в следующих этапах:
То есть, чем больше в организме трансфер-факторов, тем быстрее и успешнее он справляется с различными инфекциями и тем эффективнее сопротивляется образованию раковых опухолей. При наличии большого количества разнообразных трансфер-факторов организм находится как бы в режиме постоянной готовности к отражению «атаки» со стороны любого патогенного микроба.
Часть данных трансфер-факторов вырабатывается каждым человеком в течение жизни в результате перенесенных заболеваний, а некоторое количество передается ребенку от матери. Причем от матери передаются только трансфер-факторы, наработанные многими сотнями поколений предков против наиболее распространенных в данной местности и популяции инфекций. Передача готовых трансфер-факторов ребенку от матери осуществляется в первые минуты после его рождения при помощи молозива. Именно поэтому очень важно сразу после рождения прикладывать малыша к материнской груди и давать ему возможность съесть молозиво.
Однако учеными было выяснено, что трансфер-факторы не видоспецифичны, то есть, совершенно одинаковы у всех людей и позвоночных животных, таких, как корова, свинья, кот, собака, волк, курица и т.д. То есть, трансфер-факторы у всех позвоночных животных и птиц имеют совершенно одинаковое строение. Именно этим объясняется то, что переливание крови от человека, выздоровевшего от опасной инфекции, помогает справиться с болезнью тому, кто болеет в настоящий момент времени. Это означает, что прием трансфер-факторов, полученных от какого-либо животного, приведет к активизации иммунитета у человека. В результате он получит набор готовых молекул, которые придадут его организму готовность к быстрому и эффективному уничтожению различных патогенных микробов или раковых клеток.
Биологически активные добавки серии Трансфер фактор в качестве основного действующего вещества содержат именно трансфер-факторы, полученные из молозива коров или желтка куриных яиц. Поэтому принимая капсулы Трансфер фактор, человек получает набор веществ, укрепляющих и повышающих эффективность его иммунной системы. Именно благодаря трансфер-факторам молозива коров и куриного желтка биологически активные добавки обладают способностью нормализовывать иммунный ответ, усиливая или ослабляя его в зависимости от текущей необходимости.
Трансфер фактор – состав
Состав каждого продукта серии Трансфер фактор отражен в таблице.
Терапевтические эффекты
Трансфер фактор Классический и Трансфер фактор Плюс
Трансфер фактор Эдванс
Трансфер фактор Кардио
Трансфер фактор Глюкоуч
Трансфер фактор – инструкция по применению
Трансфер фактор Классик и Трансфер фактор Плюс

Длительность курса применения Трансфер фактор Классик и Трансфер фактор Плюс определяется состоянием человека и скоростью нормализации функций органов и систем. При приеме Трансфер фактора в составе комплексного лечения какого-либо заболевания длительность применения совпадает с таковой у основного курса терапии. Профилактические курсы применения БАД обычно длительные и составляют 1 – 2 месяца. При терапии онкологических заболеваний рекомендуется принимать Трансфер фактор Классик или Трансфер фактор Плюс по 3 – 9 капсул в сутки в течение длительного промежутка времени (несколько месяцев).
Так, при затяжном течении вирусного гепатита В Трансфер фактор Классик или Трансфер фактор Плюс рекомендуется принимать в течение 14 дней. Повторные курсы назначаются по результатам обследования (УЗИ печени и активность АсАТ, АлАТ) и наблюдения у врача.
При остеомиелите с иммунодефицитом Трансфер фактор Классик рекомендуется принимать в сочетании с антибиотиками по 1 капсуле три раза в день, в течение двух недель перед оперативным вмешательством и два месяца после него. Если по истечении двух месяцев после операции иммунодефицит сохраняется, то курс приема Трансфер фактор Классик продлевают еще на 60 дней.
При обострении хронического остеомиелита Трансфер фактор Классик рекомендуется принимать по 2 капсуле 3 раза в сутки в течение 1 недели до операции и 1 месяца после нее.
При описторхозе после дегельминтизации Трансфер фактор Классик или Трансфер фактор Плюс рекомендуется принимать по 1 – 2 капсулы три раза в день в течение недели. Повторные курсы терапии проводят при сохранении болей в суставах или васкулита.
При хроническом урогенитальном хламидиозе рекомендуется принимать Трансфер фактор Классик или Трансфер фактор Плюс по 2 капсулы три раза в день в сочетании с антибиотиками, в течение 10 дней. Через два месяца после окончания терапии для профилактики осложнений повторить курс применения Трансфер фактор Классик или Трансфер фактор Плюс, принимая по 1 капсуле три раза в день в течение 10 суток.
При остром урогенитальном хламидиозе принимать Трансфер фактор Классик или Трансфер фактор Плюс по 1 капсуле три раза в сутки в течение 10 дней.
При осложнениях урогенитального хламидиоза (распространении инфекционно-воспалительного процесса) в стадии обострения Трансфер фактор Классик или Трансфер фактор Плюс принимают по 2 капсулы три раза в сутки в течение 10 дней, в сочетании с иными методами терапии, в том числе физио- и санаторно-курортным лечением. В стадии ремиссии для профилактики обострения Трансфер фактор Классик принимают по 1 капсуле три раза в день в течение 10 суток.
При псориазе и атопическом дерматите Трансфер Классик принимают по 1 капсуле по три раза в день в течение 2 – 3 недель в периоды года, когда вероятность возникновения аллергического процесса наиболее высока.
При раке желудка после операции Трансфер фактор Плюс рекомендуется принимать по 1 капсуле два раза в день в течение одного месяца. Повторные курсы проводить с интервалом не менее двух месяцев.
Язвенная болезнь желудка и двенадцатиперстной кишки. В период эрадикации Helicobacter Pylori в сочетании с антибиотиками Трансфер фактор Плюс рекомендуется принимать по 2 капсулы 3 раза в сутки в течение 7 – 10 дней. Сразу после завершения эрадикационной терапии необходимо продолжить прием Трансфер фактор Плюс по 1 капсуле 3 три раза в день в течение 20 – 23 дней. Затем для профилактики рецидивов БАД принимают по 1 капсуле два раза в день в течение месяца, ранней весной (март) и осенью (ноябрь).
Трансфер фактор Эдванс
Трансфер фактор Кардио
Трансфер фактор Глюкоуч
Особые указания
Противопоказания к применению
Побочные эффекты
Правила хранения
Трансфер фактор для детей и при беременности
Исследования, проведенные в российских клинических и научных учреждениях не выявили каких-либо противопоказаний или негативных эффектов продуктов серии Трансфер фактор у детей и женщин в период беременности. Поэтому дети и беременные женщины могут принимать БАДы серии Трансфер фактор согласно обычным дозировкам, указанным в инструкции по применению.
Беременные женщины могут подобрать любой продукт серии Трансфер фактор, а детям оптимально подходят Трансфер фактор Классик или Трансфер фактор Плюс. Если у ребенка или беременной женщины выявлен сахарный диабет, то для них оптимальным является Трансфер фактор Глюкоуч.
Трансфер фактор при онкологии – как принимать
В Российском онкологическом центре РАМН были проведены исследования эффективности Трансфер фактора в лечении рака желудка 2 – 3 стадий. После операции, помимо основного лечения, пациенты принимали Трансфер фактор Плюс по 1 капсуле три раза в сутки в течение месяца, что привело к нормализации клеточного звена иммунитета. Клинически этот эффект выражался в уменьшении симптомов интоксикации, улучшении общего самочувствия, аппетита, устранения слабости и утомляемости. У пациентов, принимавших после операции Трансфер фактор, дальнейший процесс лечения протекал без осложнений, а рецидивы отсутствовали. На основании полученных данных РАМН рекомендует включать Трансфер фактор Плюс в состав комплексной терапии онкологических заболеваний в послеоперационном периоде в сочетании со стандартными препаратами.
Кроме того, Трансфер фактор можно принимать и до операции, и после завершения курса химиотерапии в течение нескольких месяцев, поскольку это уменьшает вероятность рецидива. При этом рекомендуется принимать по 1 капсуле три раза в день.
Трансфер Фактор для лечения аллергических заболеваний
Основным компонентом развития аллергического заболевания является низкая активность Т-супрессоров, которые не подавляют избыточной выработки провоспалительных биологически активных веществ. В результате воспалительные вещества циркулируют в организме в избытке, вызывая выброс гистамина тучными клетками. А гистамин, в свою очередь, воздействует на клетки-мишени, вызывая характерную клинику аллергических заболеваний (обильное слизистое отделяемое, кашель, спазм гладких мышц, зуд, высыпания на коже и т.д.).
Антигистаминные препараты не воздействуют на причину аллергии, они только подавляют чувствительность клеток-мишеней к гистамину, то есть предотвращают развитие клинических проявлений. А БАДы Трансфер фактор, напротив, устраняют причину аллергии, нормализуя активность Т-супрессоров и, тем самым, купируя выработку провоспалительных веществ и выброс гистамина. Это позволяет существенно удлинить периоды ремиссии и снизить тяжесть течения аллергического заболевания. Поэтому продукты серии Трансфер фактор рекомендуется включать в состав комплексной терапии аллергических заболеваний наряду со стандартными препаратами.
Наиболее выраженные эффекты Трансфер фактор оказывает при лечении псориаза и атопического дерматита. По данным исследований БАД в сочетании со стандартными препаратами уже через 10 дней уменьшает зуд, шелушение и количество высыпаний на кожном покрове, а через 20 суток приводит к полному купированию обострения.
Трансфер фактор Классик или Плюс в лечении аллергических заболеваний в периоды обострения необходимо принимать по 2 капсулы три раза в сутки, вплоть до наступления ремиссии. А в периоды ремиссии препараты можно принимать для профилактики обострений по 1 капсуле 3 раза в сутки в течение 3 – 4 недель, каждые 2 – 3 месяца.
Трансфер Фактор для лечения хламидийной инфекции
Применение Трансфер фактор по 1 капсуле три раза в день позволяет уменьшить количество антибиотиков и применять только кларитромицин в течение 10 дней. Такая схема приводит к излечению хламидиоза у всех больных и избавляет человека от необходимости приема по 10 дней последовательно кларитромицина, доксициклина и офлоксацина, и удлинения лечения в общей сложности на месяц.
Подробнее о хламидиях и хламидиозе
Отзывы
Отзывы о различных видах Трансфер фактор разнятся – среди них имеются и положительные, и отрицательные. Причем в отзывах, как правило, звучит эмоциональное отношение, а не проанализированная разумная позиция. В положительных эмоциональных отзывах содержится восторженная информация о том, что продукты помогли справиться с какой-то проблемой. В отрицательных эмоциональных отзывах, как правило, люди пишут, что продукты не помогли излечить заболевание и вообще они являются БАДами, а потому совершенно бесполезной ерундой, продаваемой за довольно высокую стоимость.
Однако и те, и другие эмоциональные отзывы не отражают реального положения вещей. Во-первых, продукты Трансфер фактор являются БАДами, а не лекарствами. Это означает, что для успешного лечения какого-либо заболевания их необходимо применять не изолированно, а только в сочетании с основными лекарственными препаратами. Только в комплексе с лекарствами любые БАДы, в том числе Трансфер фактор, способны помочь в излечении заболевания, повысив эффективность основной терапии.
Отзывов, которые отражают анализ Трансфер фактора именно как дополнительного компонента лечения, очень мало, но они имеются. Данные отзывы включают в себя перечисление достоинств и недостатков продукта и итоговый вывод. К достоинствам люди относят иммуномодулирующий эффект Трансфер фактора, по выраженности сравнимый с интерферонами и цитокинами (например, Циклоферон, Виферон и т.д.) и общеукрепляющее действие. К недостаткам продуктов относят очень высокую стоимость и слишком агрессивную маркетинговую стратегию МЛМ-продаж, рекламирующую Трансфер фактор, как панацею от всех заболеваний. Однако реклама любого БАД в качестве панацеи от всех заболеваний и недомоганий является характерной и типичной для стран СНГ, что можно считать «местным колоритом».
Но стоимость Трансфер фактора действительно высока, и суммарно за данную сумму можно приобрести несколько БАДов и лекарств, которые обладают таким же по эффективности и выраженности эффектами. Именно из-за высокой стоимости, несмотря на имеющиеся положительные факторы, люди в аналитических отзывах не рекомендуют Трансфер фактор к применению. Но в этих отзывах указывают, что если есть возможность купить продукт, не слишком напрягая бюджет, то он, несомненно, принесет пользу при правильном использовании, и в такой ситуации может быть рекомендован.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.