Тучные клетки что это такое простыми словами
Предшественниками тучных клеток являются CD34 стволовые клетки. Они начинают дифференцировку в костном мозге под влиянием стволовых клеточных факторов и IL-3. Их финальное созревание происходит в соединительных тканях.
В течение нескольких минут после активации тучные клетки высвобождают гранулярные субстанции, такие как гистамин, тем самым, обеспечивая немедленные сосудистые реакции защитного назначения в барьерных тканях. Расширение сосудов, повышение их проницаемости под действием гистамина ведет к отеку и, следовательно, служит попыткой тампонировать антиген в очаге.
Таким образом, несмотря на участие в патогенезе аллергических проявлений, тучные клетки некоторыми авторами оцениваются как одни из ключевых эффекторных клеток в индукции протективного иммунного ответа к бактериям.
Активация тучных клеток является следствием синтеза множества цитокинов de novo (TNF-a, IL-1-10, IL-12, IL-13, IL-15, IL-16, IL-18, IL-25 b GM-CSF) и хемокинов (CCL2-5, CCL8, CCL11, IL-8) [245, 267, 376, 425]. Тучные клетки являются долго живущими и, кроме того, способны отвечать повторно на различные стимулы.
Выявлено, что активация тучных клеток через TLR2 преимущественно индуцирует продукцию TNF, IL-4, IL-5, IL-6 и IL-13 и сопровождается дегрануляцией этих клеток ТLR4-зависимая активация ведет к синтезу TNF, IL-1 В, IL-6 и IL-13, но не IL-4 или IL-5. При этом дегрануляции тучных клеток не происходит.
Тучные клетки локализуются на входных воротах многих инфекционных агентов, например, на поверхности слизистых ЖКТ и респираторного тракта или кожи, изолированных от периферических нервов и часто связанных с кровеносными сосудами.. Данные клетки снабжены большой вариацией и числом рецепторов для детекции бактерий, включая TLR, CD48 и рецептор комплемента.
Генетически дефицитные мыши по тучным клеткам (Kitw/Kitw-v-мыши) демонстрируют несостоятельность защитного ответа хозяина на различных моделях бактериальной инфекции, например, при индуцированном остром септическом перитоните. У таких мышей протективный ответ против бактериальной инфекции может быть улучшен повышением численности тучных клеток и/или усилением их функции.
Тучные клетки могут быть важными инициаторами и эффекторами врожденного иммунитета и оказывать различные эффекты при воспалительном процессе:
(1) на ранних стадиях тучные клетки могут быть активированы через TLR в периферических тканях при взаимодействии с микробами;
(2) высвобождать цитокины, такие как IL-4 и IL-13, могут влиять на созревание ДК и, как следствие, вызвать перевес Т-клеточной дифференциации в Тh2 фенотип;
(3) цитокины тучных клеток могут рекрутировать различные субпопуляции воспалительных клеток в участки, амплифицирующие преимущественно второй тип иммунного ответа;
(4) активированные тучные клетки могут мигрировать во вторичные лимфоидные органы, где они могут непосредственно влиять на развитие Т-клеточного иммунного ответа через высвобождение цитокинов и экспрессию костимулирующих молекул.
Тучные клетки
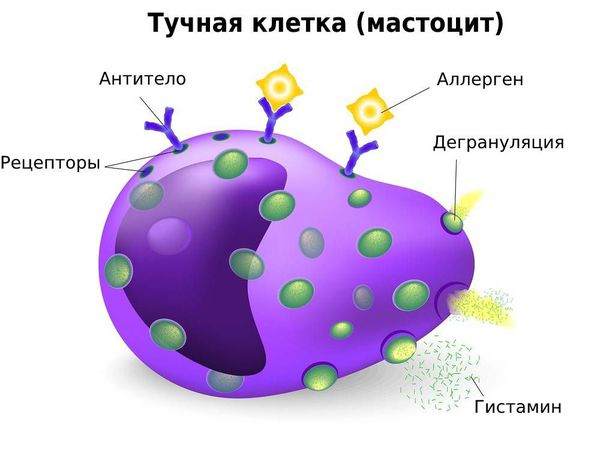
Тучные клетки, также называемые мастоцитами и лаброцитами – это малочисленная разновидность клеток иммунитета, которые находятся в соединительной ткани и имеют большое значение в развитии аллергии. По своему строению и значению они похожи на базофилы крови.
Как выглядят тучные клетки:

В цитоплазме находятся гранулы, содержащие биологически активные вещества: гистамин, гепарин, протеазы, интерлейкины.
Функции тучных клеток:
Как уже говорилось, местом «обитания» этих клеток служит соединительная ткань, в которую они мигрируют из места своего образования – костного мозга. Притом располагаются они не по всему телу, а выборочно: преимущественно возле мест возможного входа чужеродных объектов в организм (кожа, слизистая носа, гайморовых пазух, бронхов). Следовательно, их функция заключается в том, чтобы не допустить проникновения вредоносных частиц внутрь организма. Свою роль они реализуют так.
Когда в организм проникает аллерген, тучные клетки активируются. 
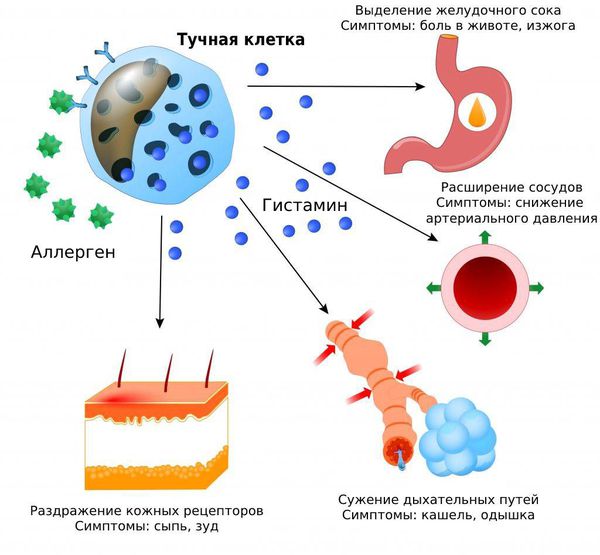
Поступление в ткани выделяемого тучными клетками гистамина, гепарина и других веществ вызывает определенные биологические эффекты. Гепарин разжижает кровь и не дает ей свертываться, гистамин повышает проницаемость сосудов. В месте высвобождения этих соединений происходит отек тканей, сюда же из других частей организма привлекаются клетки, «отвечающие» за воспалительную реакцию.
Дегрануляция тучных клеток
А как это все проявляется на уровне организма? У человека возникают симптомы аллергической реакции: сыпь, зуд, отек кожи и слизистых. Участвуя в явлении аллергии, тучные клетки создают условия, при которых чужеродные частицы задерживаются в месте проникновения и не распространяются далее. Следовательно, аллергены не успевают причинить человеку такого вреда, как могли бы.
Что такое стабилизаторы тучных клеток?
Дегрануляция тучных клеток – защитное явление, однако, к сожалению, оно не всегда действует во благо. К примеру, при бронхиальной астме это скорее негативный механизм. В основе этого заболевания лежит аллергия; тучные клетки при нем реагируют на поступление аллергенов в дыхательные пути. Под влиянием веществ, которые выделяются этими клетками, возникает отек, усиление выделения слизи мелкими бронхами, а также их спазм, ведущий к приступу удушья.
Таким образом, возникает необходимость в использовании средств, которые нарушали бы этот механизм и помогали бы избежать астматических приступов. Для этого и были созданы стабилизаторы тучных клеток. Это препараты, которые подавляют высвобождение из тучных клеток гистамина, гепарина и других активных соединений, и препятствуют спазму дыхательных путей у больных.

К сожалению, большинство принимаемых лекарств не способны излечить аллергические заболевания раз и навсегда. Чтобы «помочь» им лучше проявить свой эффект и справиться с болезнями окончательно, необходимо принимать препарат Трансфер Фактор. Это средство оказывает нормализующее действие на все иммунные процессы, исправляет патологические реакции и эффективно борется с аллергией любой формы и происхождения.
Что такое мастоцитоз у взрослых? Причины возникновения, диагностику и методы лечения разберем в статье доктора Потапенко В. Г., гематолога со стажем в 15 лет.
Определение болезни. Причины заболевания
Тучные клетки — разновидность белых клеток крови, которые возникают в костном мозге. В норме они не выходят в кровоток, а находятся в соединительной ткани.
Распространённость
Симптомы мастоцитоза у взрослых
Мастоцитоз может быть агрессивным и вялотекущим. Люди гораздо чаще болеют медленными, вялотекущими формами мастоцитоза. Симптомы бывают кожными и системными.
Кожные симптомы
Основное проявление болезни — типичная сыпь и аллергоподобные проявления, например зуд, отёк и покрасненияе. Пятен бывает немного, но иногда они покрывают всё тело.
Системные симптомы
При мастоцитозе возможны следующие системные проявления:
Патогенез мастоцитоза у взрослых
Тучные клетки относятся к долгоживущим клеткам, их мало и делятся они очень медленно. Регулируется деление с помощью специального вещества — фактора роста стволовых клеток. Этот фактор передаёт сигнал к делению в тучную клетку с помощью специального вещества-передатчика — фермента тирозинкиназы KIT, который находится в клеточной стенке.
Как работают тучные клетки при мастоцитозе
Медиаторы привлекают другие клетки иммунной системы для защиты организма. Например, гистамин расширяет сосуды и повышает их проницаемость, за счёт этого иммунные клетки могут попасть в очаг воспаления.
При мастоцитозе наблюдается постоянная дегрануляция, при которой в кровь выбрасывается небольшое количество гистамина. Процесс резко усиливается, когда в организм попадают патогены, аллергены или действуют другие провоцирующие факторы: физическая нагрузка, укусы насекомых, пищевые продукты, волнение, страх, приём алкоголя или некоторых лекарств и др.
Из-за избытка тучных клеток происходит массивный выброс гистамина и других медиаторов. Именно воздействие медиаторов воспаления является причиной многих симптомов мастоцитоза.
Как влияет выброс гистамина:
При агрессивном течении мастоцитоза тучные клетки начинают вытеснять из костного мозга здоровые клетки, вырабатывающие эритроциты. Когда эритроцитов становится мало, падает уровень гемоглобина — основного переносчика кислорода от лёгких к тканям. Поэтому его недостаток сопровождается симптомами анемии.
Классификация и стадии развития мастоцитоза у взрослых
Мастоцитоз может быть кожным и системным:
Классификация по агрессивности заболевания. Определение агрессивности мастоцитоза проводится по типичным лабораторным В и С-находками:
1. В-находки означают доброкачественное течение. То есть состояние не опасно для жизни, но в дальнейшем может потребоваться цитостатическое лечение. Буква «В» от английского «be careful, borderline, benign» — будьте внимательны, пограничное доброкачественное состояние. К В-находкам относятся:
2. С-находки — признак агрессивного течения. Они означают, что пора проводить противоопухолевое лечение. Буква «С» от английского «consider, chemotherapy, cytoreduction» — необходимо рассматривать химиотерапию и циторедукцию. С-находки:
Формы мастоцитоза:
Неагрессивные формы, которые протекают более доброкачественно:
Отдельно выделяют мастоцитоз, ассоциированный с другими заболеваниями крови, который бывает как доброкачественным, так и агрессивным.
Осложнения мастоцитоза у взрослых
К тяжёлым осложнениям мастоцитоза относятся нарушения работы вовлечённых органов и тканей.
При шоке сразу падает артериальное давление, больной стремительно слабеет, может потерять равновесие, упасть и получить тяжёлую травму. Кроме того, резкое падение артериального давления иногда запускает целый каскад фатальных, неизбежных реакций в организме со стороны всех органов и систем, который может привести к гибели.
Разрыв селезёнки. Без лечения селезёнка может чрезмерно увеличиться и разорваться. Ушить такой разрыв невозможно — необходимо экстренно удалять селезёнку, иначе больной погибнет от кровопотери.
Желудочно-кишечные кровотечения. Поражение печени проявляется по-разному. Оно может быть лёгким, и это видно только по изменению активности печёночных ферментов в анализе крови, или значительным, когда кровь плохо проходит через печень. Нарушение кровотока приводит к появлению жидкости (асцита) в брюшной полости и к расширению вен, обеспечивающих ток крови в обход поражённой печени. Такое расширение вен называют портальной гипертензией. Расширяются вены пищевода, прямой кишки и передней брюшной стенки, что может осложниться кровотечением из них.
Переломы. Поражение костей при мастоцитозе может привести к сложным переломам, в том числе позвонков, что вызовет хроническую боль. Таким пациентам будет необходима помощь травматолога-ортопеда.
Замещение ткани костного мозга опухолевой тканью. Это приводит к снижению количества клеток крови:
Диагностика мастоцитоза у взрослых
Количество диагностических мероприятий напрямую зависит от агрессивности мастоцитоза и жалоб пациента. При изолированном кожном поражении обычно выполняют только биопсию кожи, а при агрессивных формах проводят весь спектр исследований, вплоть до молекулярно-генетических анализов.
Осмотр. Сыпь считают основным признаком мастоцитоза. Высыпания обычно представляют собой пигментные пятна диаметром 3-5 мм, иногда больше. Обращают внимание на кожный симптом Дарье — Унны.
Иммуногистохимическое исследование. Тучные клетки могут быть в избытке и при некоторых других состояниях. Отличить здоровые клетки от опухолевых помогает иммуногистохимическое исследование. Это анализ выполняют по фрагменту (биоптату) органа или ткани, в котором подозревают мастоцитоз.
Определение мутации гена KIT. При агрессивном течении мастоцитоза проводят противоопухолевое лечение. Выбор терапии зависит от мутации гена KIT, поэтому всем пациентам с агрессивным течением необходимо определить мутацию гена.
Биохимические анализы. При мастоцитозе определяют уровень триптазы в крови. Это фермент, содержащийся в гранулах тучных клеток, и его концентрация может повышаться при мастоцитозе, достигая больших значений. По колебаниям концентрации триптазы можно оценивать и эффективность проводимого лечения.
Дополнительные исследования. Все остальные диагностические мероприятия так или иначе аналогичны диагностике при других заболеваниях крови. Обычно всем пациентам делают УЗИ брюшной полости, клинический и биохимический анализ крови.
Мастоцитоз часто связан с другими заболеваниями крови, поэтому при выявлении анемии, выраженного увеличения лимфатических узлов, изменений картины крови необходимо выполнить биопсию лимфоузла и/или костного мозга. В редких случаях диагноз могут поставить лишь после удаления селезёнки.
Лечение мастоцитоза у взрослых
Симптоматическая терапия
Симптоматическое лечение направлено на профилактику приступов и уменьшение симптомов мастоцитоза. Как правило, пациенты сами знают, какие факторы вызывают приступы болезни, и избегают их.
Чтобы снизить негативное влияние медиаторов на организм и уменьшить частоту и тяжесть приступов, необходим постоянный приём антигистаминных препаратов и стабилизаторов мембран тучных клеток:
Пациенты обычно хорошо переносят лечение антигистаминными средствами и стабилизаторами мембран тучных клеток, поэтому они подходят для длительного, в том числе многолетнего, приёма.
Чтобы справиться с изжогой, применяют антигистаминные препараты, действующие в желудочно-кишечном тракте: фамотидин, ранитидин.
Правильно подобранное симптоматическое лечение позволяет пациенту чувствовать себя лучше и жить полной жизнью.
Цитостатическое лечение
Трансплантация аллогенных гемопоэтических стволовых клеток — единственный метод, который может излечить мастоцитоз. Однако процедура сопряжена с рисками, поэтому её можно применять только в ситуации, когда все остальные способы терапии уже испробованы.
Прогноз. Профилактика
Предупредить развитие болезни невозможно, хотя для большинства пациентов с мастоцитозом прогноз благоприятный. Длительность жизни больных с неагрессивным течением такая же, как у людей без мастоцитоза. В этом случае лечение направлено на сокращение (купирование) симптомов и профилактику осложнений.
Если мастоцитоз агрессивен, то проводят и симптоматическое, и противоопухолевое лечение. Эффективная терапия позволяет уменьшить риск осложнений, улучшить качество жизни пациентов и продлить их полноценную жизнь на многие годы.
Тучные клетки что это такое простыми словами
Одним из основных симптомов розацеа является покраснение лица, сопровождающее не только эритематозно-телеангиэктатическую, но и другие формы заболевания. Покраснение может спровоцировать перепад температуры, ультрафиолет, волнение, прием пищи и другие факторы.
Согласно недавнему исследованию, проведенному Национальным обществом розацеа, йогурт, сыр, сметана, соя, дрожжевой экстракт и шоколад являются одними из наиболее распространенных пищевых триггеров, о которых сообщали пациенты с розацеа. Объединяет их всех то, что это — ферментированные продукты с относительно повышенным уровнем гистамина. Гистамин обусловливает повышение проницаемости сосудистой стенки, приток воспалительных элементов, а также явления зуда, сопровождающего розацеа.
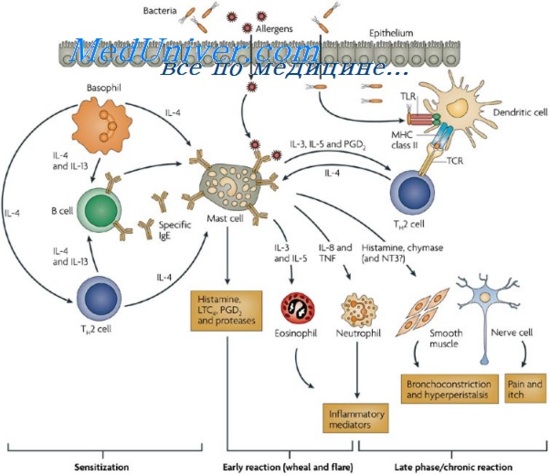
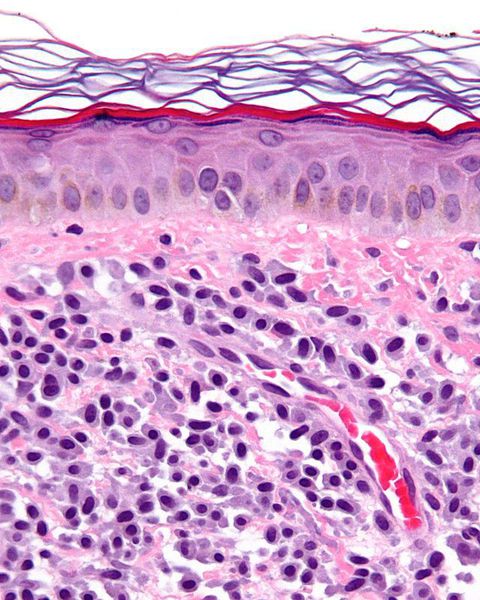
В организме человека основным источником гистамина и других медиаторов, вызывающих вазодилатацию и воспалительную реакцию, являются тучные клетки. Тучные клетки — это одни из клеток иммунной системы, которые располагаются непосредственно в тканях организма, и особенно большое их количество наблюдается в слизистых оболочках и коже — их количество там достигает 10% от всех иммуннокомпетентных клеток. По сути, тучные клетки являются одними из первых клеток иммунной системы, которые взаимодействуют с антигенами и аллергенами окружающей среды, а также с инвазивными патогенами. После активации тучные клетки могут способствовать высвобождению различных медиаторов и оказывать значительное влияние на патофизиологию воспалительных заболеваний.
Недавние исследования показали, что в пораженной коже пациентов с папуло-пустулезной и эритематозно-телангиэктатической формами розацеа количество тучных клеток значительно выше, чем в незатронутой патологией коже. При этом отмечалась положительная корреляция между количеством тучных клеток и продолжительностью розацеа. Хотя нет сообщений о взаимодействии между тучными клетками и другими иммунными клетками, включая макрофаги, нейтрофилы и Т-клетки при розацеа, многие исследования доказали, что тучные клетки могут активироваться другими иммунными клетками или могут активировать соседние клетки посредством высвобождения провоспалительных посредников. Кроме того, бримонидин и ботулинический токсин, которые используются для терапии розацеа, уменьшают приток тучных клеток и ингибируют их дегрануляцию, что, среди прочего, может быть причиной облегчения состояния пациентов. Также в поддержку роли тучных клеток говорят и доклинические исследования доктора Ричарда Галло и его коллег из Калифорнийского университета в Сан-Диего. В их работе использование стабилизатора тучных клеток эффективно уменьшало развитие розацеа-подобного воспаления.
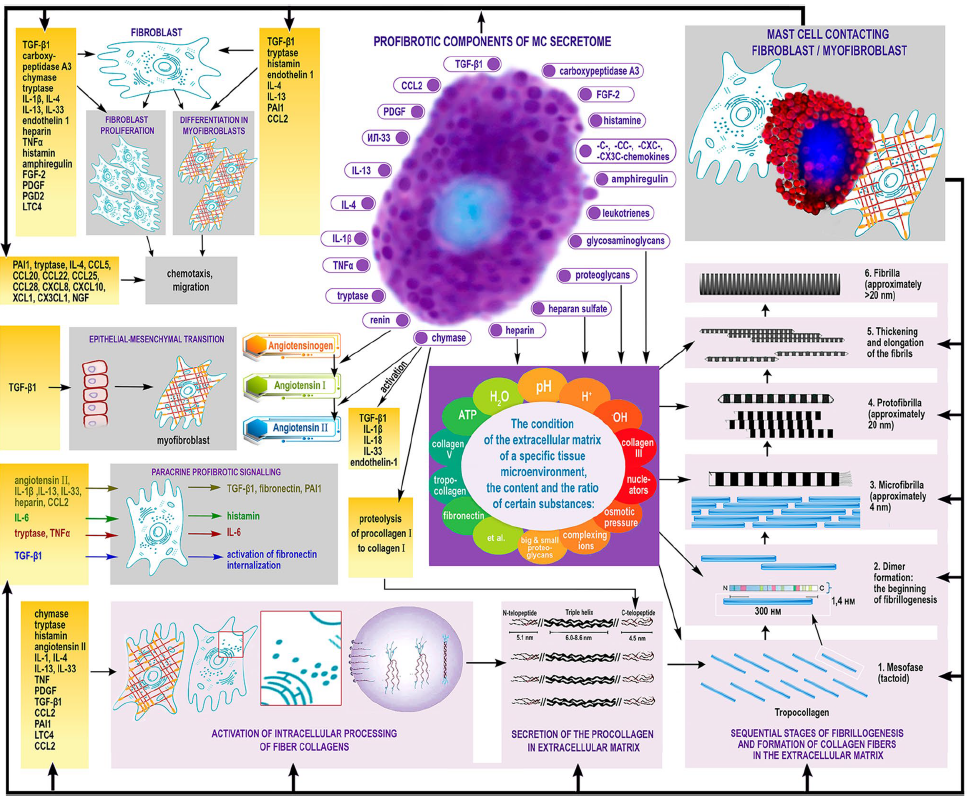
Как говорилось выше, тучные клетки выбрасывают не только гистамин, но и большое количество других активных веществ, среди которых интерлейкин-1, 4, 13, трансформирующий фактор роста (TGF) бета, фактор некроза опухолей (TNF) альфа, фактор роста эндотелия сосудов, протеазы и др. Кроме воспалительных реакций, они также вовлечены в процессы клеточной пролиферации, ангиогенеза и регуляции гомеостаза внеклеточного матрикса. Согласно недавним данным, зафиксировано участие тучных клеток в развитии фиброза в разных органах. Новое исследование немецких подтвердило, что тучные клетки действительно активно вовлечены в синтез коллагена, влияя на процессы образования и организации коллагеновых фибрилл. Это происходит как за счет влияния тучных клеток непосредственно на фибробласты, так и на микросреду, что способствует «сборке» цепей коллагена. Последнее происходит в том числе за счет выделения тучными клетками протеогликанов в непосредственной близости к фибробластам. Морфология образующихся коллагеновых фибрилл сильно зависит от pH среды: увеличение pH от приблизительно нейтрального (6,9-7,4) до слабощелочного (7,6-8,1) приводит к увеличению диаметра фибрилл практически на порядок. В итоге в близком соседстве с тучными клетками формируются длинные и толстые коллагеновые волокна. Кроме того, выделяемые тучными клетками протеазы способны изменять соотношение матриксных металлопротеиназ (ММР) и их тканевых ингибиторов (ТIMP).
Исходя из всего вышесказанного можно заключить, что тучные клетки играют роль не только в развитии эритематозно-воспалительных симптомов розацеа, но и способствуют разрастанию тканей, т.е. прогрессированию в фиброзные формы.
Таким образом использование соединений, регулирующих активность тучных клеток (и особенно с учетом того, что с течением заболевания их концентрация в пораженной коже увеличивается), может быть действительно перспективным направлением терапии данного состояния.
Источники:
Wang L., Wang Y.J., Hao D. et al. The Theranostics Role of Mast Cells in the Pathophysiology of Rosacea. Front Med (Lausanne) 2020; 6: 324.
Gallo R.L. et al. Mast cells are key mediators of cathelicidin-initiated skin inflammation in rosacea. J Invest Dermatol 2014; 134(11): 2728–2736.
Atiakshin D., Buchwalow I., Tiemann M. Mast cells and collagen fibrillogenesis. Histochem Cell Biol 2020;154(1):21–40.
Brown M., O’Reilly S. The immunopathogenesis of fbrosis in systemic sclerosis. Clin Exp Immunol 2019; 195:310–321.
Мастоцитоз: клинические проявления, методы диагностики и тактика ведения пациентов
Мастоцитоз – это группа заболеваний, обусловленных накоплением и пролифирацией тучных клеток в тканях. Описаны этиопатогенез и классификация мастоцитоза, клиническая картина и подходы к диагностике и лечению, включая профилактику осложнений.
Mastocitosis- is a group of the diseases, caused by accumulation and proliferation of fat cells in the cloths. Are described etiopathogenesis and the classification of Mastocitosis, clinical picture and approaches to diagnostics and treatment, including the preventive maintenance of complications.
Мастоцитоз — это группа заболеваний, обусловленных накоплением и пролиферацией тучных клеток в тканях [1]. Впервые его описали E. Nettleship и W. Tay в 1869 г. как хроническую крапивницу, оставлявшую после себя бурые пятна. В 1878 г. A. Sangster предложил для обозначения подобных высыпаний термин «пигментная крапивница». Природа этих высыпаний была выявлена в 1887 г. немецким дерматологом P. Unna в результате гистологических исследований. В 1953 г. R. Degos ввел термин «мастоцитоз».
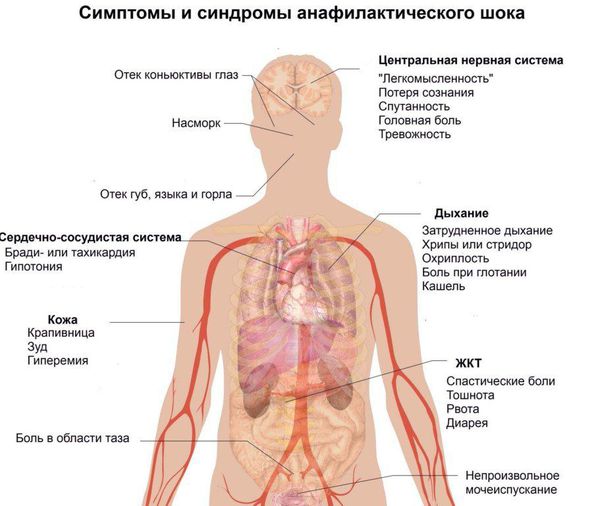
Мастоцитоз — довольно редкая болезнь. В РФ на 1000 пациентов приходится 0,12–1 случая мастоцитоза [2]. Детские дерматологи видят таких пациентов чаще. Так, в международном руководстве по дерматологии «Andrews’ Diseases of the Skin. Clinical Dermatology» указывают на соотношение 1 случай на 500 пациентов детского возраста [3]. Возможно, в РФ имеет место гиподиагностика мастоцитоза. Оба пола поражаются одинаково часто. На долю мастоцитоза у детей приходится значительная часть, причем у детей мастоцитоз, как правило, ограничивается поражением кожи, а у взрослых чаще развивается системный мастоцитоз (СМ). Знание проявлений СМ и тактики ведения таких пациентов помогает предотвратить возможные серьезные осложнения, которые могут сопровождать не только агрессивный СМ, но и кожный, не системный мастоцитоз, протекающий доброкачественно. К таким осложнениям относятся анафилаксия, крапивница и ангионевротический отек, гастроинтестинальные нарушения и др.
Биология тучных клеток и этиопатогенез мастоцитоза
Этиология болезни неизвестна. Тучные клетки были впервые описаны P. Ehrlich в 1878 г. и названы так из-за особой окраски крупных гранул. Внешний вид этих гранул привел к ошибочному мнению ученого о том, что они существуют, чтобы кормить окружающие ткани (отсюда название клеток «Mastzellen», от немецкого Mast, или «откорм» животных). В настоящее время тучные клетки рассматриваются как очень мощные клетки иммунной системы, участвующие во всех воспалительных процессах и, особенно, IgE-опосредованных механизмах.
Тучные клетки широко распространены почти во всех органах. Они близко расположены к кровеносным и лимфатическим сосудам, периферическим нервам и эпителиальным поверхностям, что позволяет им выполнять различные регуляторные, защитные функции и участвовать в воспалительных реакциях. Тучные клетки развиваются из плюрипотентных клеток-предшественников костного мозга, экспрессирующих на своей поверхности антиген CD34. Отсюда они рассеиваются в виде предшественников и подвергаются пролиферации и созреванию в определенных тканях. Нормальное развитие тучных клеток требует взаимодействия между фактором роста тучных клеток, цитокинов и рецепторов c-KIT, которые экспрессируются на тучных клетках в различных стадиях их развития. Фактор роста тучных клеток связывает белковый продукт протоонкогена c-KIT. В дополнение к стимуляции пролиферации тучных клеток, фактор их роста стимулирует разрастание меланоцитов и синтез меланина. С этим связана гиперпигментация высыпаний на коже при мастоцитозе. Тучные клетки могут быть активированы IgE-опосредованными и не-IgE-зависимыми механизмами, в результате чего высвобождаются различные химические медиаторы, которые накапливаются в секреторных гранулах; одновременно происходит синтез мембранных липидных метаболитов и воспалительных цитокинов (триптаза, гистамин, серотонин; гепарин; тромбоксан, простагландин D2, лейкотриен C4; фактор активации тромбоцитов, фактор хемотаксиса эозинофилов; интерлейкины-1, 2, 3, 4, 5, 6; а также др.) [4]. Эпизодическое высвобождение медиаторов из тучных клеток, которые подверглись чрезмерной пролиферации, приводит к широкому спектру симптомов. Такая гиперпролиферация может представлять собой реактивную гиперплазию или опухолевый процесс. Нарушения рецепторов c-KIT или избыточная продукция их лигандов, возможно, приводят к неупорядоченной клеточной пролиферации. Мутация в локусе гена c-KIT вызывает конституциональную активацию и усиление его экспрессии на тучных клетках. Считается, что именно такая клональная пролиферация играет основную роль в патогенезе мастоцитоза [5].
Известны два типа мутаций, ведущих к развитию мастоцитоза у взрослых: мутация протоонкогена с-KIT (чаще всего) и другие мутации (табл. 1). Белок этого гена — трансмембранный рецептор тирозинкиназы (CD117), лиганд которого является фактором стволовых клеток (фактор роста тучных клеток). Мутация в кодоне 816 названного протоонкогена ведет к опухолевой трансформации тучных клеток. Изредка можно обнаружить и другие мутации c-KIT [1] (табл. 1).
Другая мутация может происходить в хромосоме 4q12 в виде делеции этого участка хромосомы. Это приводит к патологическому сближению (юкстапозиции) гена рецептора альфа фактора роста, продуцируемого тромбоцитами, и гена FIP1L1. В результате слияния этих генов происходит активация гемопоэтических клеток и гиперпролиферация тучных клеток и эозинофилов. Эта же мутация обусловливает развитие гиперэозинофильного синдрома.
У детей редко наблюдаются вышеуказанные генные мутации. Заболевание, как правило, не имеет семейный характер, за исключением редких случаев аутосомно-доминантного типа наследования с пониженной экспрессивностью (табл. 1). Мастоцитоз у детей связан со спонтанными случаями цитокин-обусловленной гиперплазии тучных клеток, мутациями гена c-KIT, отличных от кодона 816, или с другими до сих пор неизвестными мутациями.
Согласно Консенсусу по стандартам и стандартизации мастоцитоза 2005 г. [1], в биоптате следует определить такие маркеры, как:
1) CD2 — T-клеточный поверхностный антиген (в норме содержится на Т-лимфоцитах, естественных киллерах, тучных клетках). Отсутствие этого антигена на тучных клетках говорит о том, что инфильтрация тучными клетками не связана с мастоцитозом;
2) CD34 — маркер адгезивной молекулы, экспрессированный на тучных клетках, эозинофилах, стволовых клетках;
3) CD25 — альфа-цепь интерлейкина-2, экспрессируется на активированных В- и Т-лимфоцитах, на некоторых опухолевых клетках, включая тучные клетки. CD25 является маркером СМ;
4) CD45 — общий лейкоцитарный антиген, присутствующий на поверхности всех представителей кроветворных рядов, кроме зрелых эритроцитов. В норме находится на поверхности тучных клеток;
5) CD117 — трансмембранный рецептор c-KIT, находится на поверхности всех тучных клеток;
6) антитела к триптазе.
.gif)
Современная классификация мастоцитоза была предложена C. Akin и D. Metcalfe, которая считается классификацией ВОЗ (2001 г.) (табл. 2) [3].
Клиника и диагностика мастоцитоза
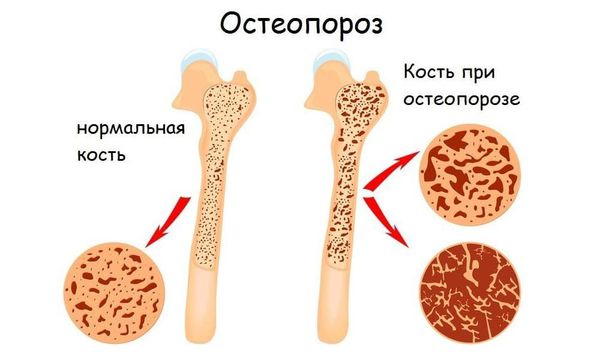
Некоторые авторы предлагают включить еще одно заболевание в классификацию мастоцитоза — «мастоцитоз костного мозга». При этом изолированном варианте мастоцитоза наблюдается невысокое содержание тучных клеток в других тканях, низкий уровень триптазы в крови и хороший прогноз. Предположить это заболевание можно в случаях необъяснимых признаков анафилаксии, остеопороза неясной этиологии, необъяснимых неврологических и конституциональных симптомов, необъяснимых язвах кишечника или хронической диарее [1].
Дифференциальный диагноз мастоцитоза очень широк и зависит от проявлений заболевания (табл. 3) [7].
Более подробно остановимся на кожной форме мастоцитоза.
Кожный мастоцитоз
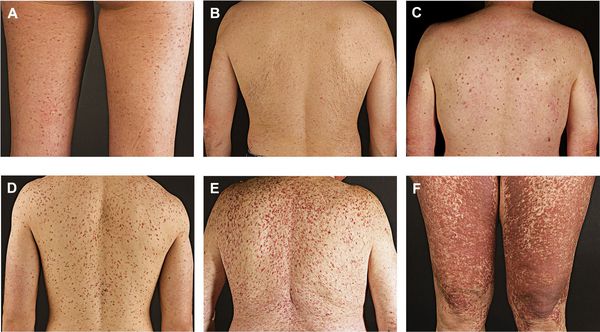
Обычно диагноз кожного мастоцитоза не вызывает затруднений у опытного дерматолога. Однако автор статьи неоднократно встречался с ошибочной диагностикой этого заболевания как у детей, так и у взрослых. Кожный мастоцитоз у детей проявляется в трех формах: солитарная мастоцитома; пигментная крапивница и диффузный кожный мастоцитоз (последний наблюдается крайне редко). Возможно сочетание этих форм у одного и того же ребенка. У детей, как правило, диагноз ставят на основании клинической картины, без гистологического исследования. Это оправдано тем, что у детей кожный мастоцитоз обычно проходит самопроизвольно в течение нескольких лет. Однако, поскольку речь идет о пролиферативном заболевании гематологической природы, всегда лучше провести гистологическое и иммуногистохимическое исследование биоптата. Особенно важно провести такой анализ в тех случаях, когда высыпания появились в возрасте после 15 лет (проявление СМ). P. Valent et al. [1] указывают на следующие критерии диагноза кожного мастоцитоза: типичные клинические проявления (главный критерий) и один или два из следующих малых критериев: 1) мономорфный инфильтрат из тучных клеток, который состоит либо из агрегатов триптаза-позитивных тучных клеток (более 15 клеток в кластере), либо — рассеянных тучных клеток (более 20 в поле зрении при большом (×40) увеличении); 2) обнаружение с-KIT-мутации в кодоне 816 в тканях биоптата из очага поражения.
P. Vaent et al. [1] предложили определять степень тяжести кожных проявлений мастоцитоза. Кроме оценки площади поражения кожи, авторы предлагают распределить тяжесть высыпаний на пять степеней, в зависимости от наличия сопутствующих симптомов, которыми могут сопровождаться проявления на коже — зуд, флашинг и образование пузырей (табл. 4).
.jpg) |
| Рис. 1. Пигментная крапивница у ребенка (заметна поверхность, напоминающая апельсиновую кожуру) |
.jpg) |
| Рис. 2. Пигментная крапивница у того же ребенка (в области правой лопатки — эрозия после вскрывшегося пузыря) |
Детский тип генерализованных высыпаний (пигментная крапивница)
Эта форма кожного мастоцитоза наблюдается в 60–90% случаев мастоцитоза у детей. В этом случае высыпания появляются в течение первых недель жизни ребенка и представляют собой розовые, зудящие, уртикарные, слегка пигментированные пятна, папулы или узлы. Высыпания имеют овальную или округлую форму, размерами от 5 до 15 мм, иногда сливаются между собой. Цвет варьирует от желто-коричневого до желто-красного (рис. 1, 2). Изредка высыпания могут быть бледно-желтого цвета (их еще называют «ксантелазмоподобные»). Образование везикул и пузырей — раннее и достаточно частое проявление заболевания. Они могут быть первым проявлением пигментной крапивницы, однако никогда не продолжаются более трех лет. В более старшем возрасте везикуляция бывает очень редко.
Обычно в начале заболевания высыпания выглядят как крапивница, с той разницей, что уртикарии более стойкие. Со временем высыпания постепенно становятся бурого цвета. При раздражении кожи в области высыпаний появляются уртикарии на эритематозном фоне или пузырьки (положительный симптом Дарье); у трети пациентов отмечается уртикарный дермографизм. Гиперпигментации остаются в течение несколько лет, пока не начинают бледнеть. Все проявления заболевания обычно проходят к половому созреванию. Редко высыпания остаются и во взрослом возрасте. Несмотря на то, что возможно системное поражение, злокачественное системное заболевание бывает крайне редко при этой форме мастоцитоза [3].
Солитарная мастоцитома
От 10% до 40% детей, больных мастоцитозом, имеют эту форму заболевания. Солитарные (одиночные) высыпания могут присутствовать при рождении или развиваться в течение первых недель жизни ребенка. Как правило, это коричневатые или розово-красные отечные папулы, которые дают образование волдыря при раздражении кожи (положительный симптом Дарье). Нередко встречаются несколько мастоцитом на коже ребенка (рис. 3). Мастоцитомы могут выглядеть также как папулы, возвышающиеся бляшки округлой или овальной формы или как опухоль. Размеры обычно менее 1 см, однако иногда могут достигать 2–3 см в диаметре. Поверхность обычно гладкая, но может иметь вид апельсиновой корки. Локализация мастоцитомы может быть любая, но чаще встречается дорсальная поверхность предплечья, поблизости от лучезапястного сустава. Отек, уртикарии, везикуляции и даже пузыри могут быть обнаружены вместе с мастоцитомой. Единичная мастоцитома может давать системные симптомы. В течение трех месяцев со дня появления первой мастоцитомы подобные высыпания могут распространяться. Мастоцитомы могут сочетаться с пигментной крапивницей у одного и того же ребенка (рис. 4). Большинство мастоцитом регрессируют спонтанно в течение десяти лет. Отдельные образования можно иссекать. Рекомендуется также защищать высыпания от механических воздействий с помощью гидроколлоидных повязок. Прогрессирование в злокачественное заболевание не встречается.
.jpg) | .jpg) |
| Рис. 3. Множественные мастоцитомы | Рис. 4. Пигментная крапивница у того же ребенка (с мастоцитомами) |
Диффузный кожный мастоцитоз
Заболевание редкое, проявляется в виде сплошной инфильтрированной поверхности кожи особенного оранжевого цвета, получившей название «home orange» (фр. «оранжевый человек»). При пальпации определяется тестоватая консистенция, иногда — лихенификация. Это обусловлено диффузной инфильтрацией дермы тучными клетками. В грудном возрасте возможны распространенные пузырные высыпания, которые ошибочно диагностируются как врожденный буллезный эпидермолиз или другие первичные пузырные дерматозы. Это явление носит название «буллезного мастоцитоза».
Клинические формы кожного мастоцитоза взрослых
Обычно кожные проявления мастоцитоза у взрослых являются частью вялотекущего (индолентного) СМ [1]. Исключение, пожалуй, составляет макулярная эруптивная персистирующая телеангиэктазия, особенно если она проявилась в детском возрасте, которая чаще всего является дерматозом без системных проявлений. Тем не менее, и в этом случае следует обследовать пациента на предмет СМ. Помимо рутинного обследования, гистологического и иммуногистохимического исследования кожи из очага поражения, следует провести исследование костного мозга, определение уровня триптазы в сыворотке крови, УЗИ органов брюшной полости и рентгеновское исследование органов грудной клетки. При подозрении на вовлечение лимфоузлов желательно использовать позитронно-эмиссионную компьютерную томографию.
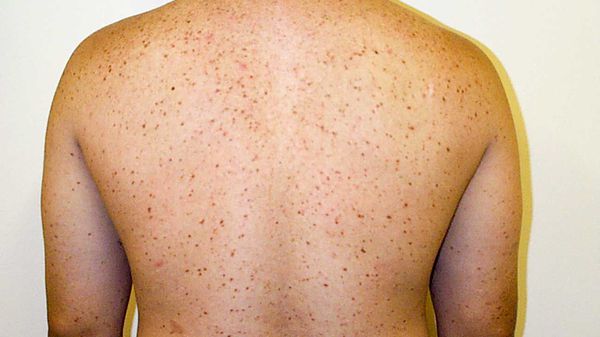
Генерализованный кожный мастоцитоз, взрослый тип
Наиболее частая кожная форма мастоцитоза у взрослых. Высыпания генерализованные, симметричные, мономорфные, представлены пятнами, папулами или узлами темно-красного, фиолетового или коричневого цвета (рис. 5, 6). Изредка они могут напоминать обычные приобретенные меланоцитарные невусы. Субъективная симптоматика отсутствует. Возможен положительный симптом Дарье.
.jpg) | .jpg) |
| Рис. 5. Генерализованный кожный макулярный мастоцитоз взрослых | Рис. 6. Генерализованный кожный макулярный мастоцитоз взрослых |
Эритродермическая форма мастоцитоза
Эритродермия, имеющая вид «гусиной кожи». В отличие от диффузного кожного мастоцитоза у детей, цвет кожи не имеет характерную оранжевую окраску и менее выражена инфильтрация. Характерны волдыри в самых различных участках тела.
.jpg) |
| Рис. 7. Телеангиэктазия макулярная эруптивная персистирующая. Множественные мелкие гиперпигментированные пятна на фоне эритемы без субъективных ощущений |
Телеангиэктазия макулярная эруптивная персистирующая
Высыпания в виде генерализованных или распространенных эритематозных пятен, которые имеют размер менее 0,5 см в диаметре, с легким красно-коричневым оттенком. Несмотря на название, телеангиэктазии при этой форме мастоцитоза почти нет или нет вообще (рис. 7). Высыпания не сопровождаются субъективными ощущениями; симптом Дарье отрицательный. В отличие от других кожных проявлений мастоцитоза у взрослых, это заболевание редко имеет отношение к СМ. Тем не менее, как и при других формах кожного мастоцитоза у взрослых, необходим скрининг с целью исключить системное поражение, включая биопсию костного мозга.
Системный мастоцитоз
Для лабораторной диагностики СМ необходимо иметь, по крайней мере, один главный и один малый критерий или 3 малых критерия из нижеследующих.
Главным критерием является густая инфильтрация тучными клетками (по 15 и более клеток) в костном мозге или другой ткани, помимо кожи.
1) атипичные тучные клетки;
2) нетипичный фенотип тучных клеток (CD25+ или CD2+);
3) уровень триптазы в крови выше чем 20 нг/мл;
4) наличие мутации в кодоне 816 c-KIT в клетках периферической крови, костного мозга или пораженных тканях [1].
Несмотря на то, что обычно у детей мастоцитоз ограничивается поражением кожи, следовало бы у каждого ребенка хотя бы однократно исследовать уровень триптазы в крови в связи с возможностью развития у них СМ. При этом следует убедиться, что в течение 4–6 недель у ребенка не было аллергической реакции немедленного типа. Если уровень триптазы в сыворотке крови будет от 20 до 100 нг/мл, без других признаков СМ, следует предположить индолентный СМ и наблюдать ребенка до пубертатного возраста с этим диагнозом. В этом случае биопсия костного мозга ребенку не требуется. Если же уровень триптазы окажется выше 100 нг/мл, необходимо провести исследование костного мозга. В тех случаях, когда нет возможности исследовать уровень триптазы в крови, решающим критерием могут быть данные УЗИ печени и селезенки: наличие увеличения печени и/или селезенки должно служить основанием для проведения исследования костного мозга. Разумеется, исследование уровня триптазы — более объективный показатель, который следует предпочесть для диагностики.
Вялотекущий (индолентный) системный мастоцитоз
Наиболее типичная форма СМ у взрослых — индолентный системный мастоцитоз. Эти пациенты не имеют проявления гематологических заболеваний, ассоциированных с СМ, а также дисфункцию органов (асцит, мальабсорбцию, цитопению, патологические переломы) или лейкемию тучных клеток. Характерны вышеописанные кожные высыпания, и иногда могут наблюдаться системные симптомы, особенно в случае воздействия триггеров, активирующих тучные клетки. Это заболевание диагностируют на основании клинических, гистологических и иммуногистохимических данных пораженной кожи, а также мониторинга уровня триптазы в сыворотке крови. На поражения органов указывают инфильтрация костного мозга, где не менее 30% составляют тучные клетки, уровень триптазы в крови более 200 нг/мл и гепатоспленомегалия [3].
Системный мастоцитоз, ассоциированный с гематологическим заболеванием (не тучных клеток)
Как правило, пациенты с СМ, ассоциированным с гематологической патологией, — пожилые люди, имеющие различную системную симптоматику (
30% случаев заболеваний СМ). Гематологическая патология может включать: истинную полицитемию, гиперэозинофильный синдром, хроническую миело- или моноцитарную лейкемию, лимфоцитарную лейкемию, первичный миелофиброз, лимфогранулематоз.
Наиболее частая сопутствующая патология — хроническая мономиелоидная лейкемия. Реже — лимфоидная неоплазия (обычно — В-клеточная, например, плазмоклеточная миелома). Обычно такие пациенты не имеют высыпаний на коже. Прогноз зависит от сопутствующего заболевания, однако наличие СМ ухудшает прогноз.
В случае СМ с эозинофилией, при которой определяется постоянное повышение количества эозинофилов в периферической крови (более 1500 в одном мкл крови), окончательный диагноз можно ставить только на основании анализа ДНК. Другие признаки имеют вспомогательное значение. Так, например, наличие гена FIP1L1/PDGFRA (два гена, претерпевшие слияние между собой) и/или делеция гена CHIC2 позволяет поставить диагноз «СМ с хронической эозинофильной лейкемией». У пациентов с клиническими признаками хронической эозинофильной лейкемии, у которых не были подтверждены вышеуказанные клональные нарушения, диагноз изменяют на «СМ с гиперэозинофильным синдромом». Оценивая клиническую картину заболевания, следует иметь в виду, что СМ с эозинофилией лишь на самом позднем этапе может дать фиброз легких и миокарда, в отличие от гиперэозинофильного синдрома [1]. Это подтверждает, насколько сложна диагностика СМ, особенно в условиях ограниченных возможностей лабораторной диагностики на периферии.
Агрессивный системный мастоцитоз
Агрессивный СМ взрослых имеет более молниеносное течение, с дисфункцией органов-мишеней вследствие инфильтрации тучными клетками (недостаточность костного мозга, дисфункция печени, гиперспленизм, патологические переломы, вовлечение желудочно-кишечного тракта с синдромом мальабсорбции и потерей веса). Эти пациенты имеют плохой прогноз.
Лейкемия тучных клеток
Лейкемия тучных клеток обнаруживается, когда атипичных тучных клеток (клетки с многодолевыми или множественными ядрами) 10% и более в периферической крови и 20% и более в костном мозге. Прогноз плохой. Продолжительность жизни таких пациентов обычно меньше одного года.
Саркома тучных клеток
Саркома тучных клеток является крайне редкой формой мастоцитоза. На сегодняшний день в мире описаны лишь единичные случаи этого заболевания. Это разрушительная саркома, состоящая из весьма нетипичных тучных клеток. В этих случаях при постановке диагноза не было найдено системное поражение. Тем не менее, была описана вторичная генерализация с вовлечением внутренних органов и кроветворной ткани. В терминальной стадии саркома тучных клеток может быть неотличима от агрессивного СМ или лейкемии тучных клеток. Прогноз у больных саркомой тучных клеток плохой.
Саркому тучных клеток не следует путать с внекожными мастоцитомами, редкими доброкачественными опухолями тучных клеток без разрушительного роста.
Профилактика системных осложнений мастоцитоза
Поскольку системные осложнения, связанные с высвобождением биологически активных веществ из тучных клеток, возможны не только у пациентов с СМ, но и при любой кожной форме, за исключением телеангиэктазии макулярной эруптивной персистирующей (если она не сочетается с СМ), такие пациенты должны придерживаться следующих правил [8]:
Лечение мастоцитоза
Кожный мастоцитоз у детей, если он не сопровождается системными симптомами, обычно не требует лечения, поскольку имеет тенденцию к самоизлечению. Здесь важны меры профилактики активации тучных клеток. В случае системных симптомов антигистаминные препараты являются основой терапии. Поскольку кожные симптомы (покраснение, зуд, крапивница) опосредованы в основном через H1-рецепторы, их можно контролировать с помощью антигистаминных препаратов. H1-антагонисты могут также облегчить спазмы желудочно-кишечного тракта. Антагонисты H2-рецепторов подавляют чрезмерную секрецию кислоты в желудке, которая является важным фактором в развитии гастрита и язвенной болезни. Хотя нет конкретных данных, какие именно антигистаминные препараты обеспечивают значительные преимущества, сочетание блокаторов Н1— и Н2-рецепторов повышает эффективность подавления эффекта гистамина. H2-антигистаминные препараты часто неэффективны в борьбе с диареей. В этом случае антихолинергические препараты или кромоны могут дать облегчение (табл. 4 и 5). Кромоны, назначенные внутрь, кроме того, снимают кожные симптомы, нарушения со стороны центральной нервной системы, уменьшают боль в животе.
Как и кожный мастоцитоз, вялотекущий СМ лечат с помощью антигистаминных препаратов.
Системные кортикостероиды могут помочь при тяжелых высыпаниях на коже, нарушениях всасывания в кишечнике или асците. Наружные кортикостероиды, особенно в виде окклюзионных повязок в течение ограниченного периода времени, или внутриочаговые инъекции кортикостероидов могут временно уменьшить количество тучных клеток и облегчить симптомы. Такие методы используют при мастоцитомах в некоторых случаях. Фотохимиотерапия (ультрафиолетовое облучение спектра А в комбинации с фотосенсибилизатором, ПУВА-терапия) приводит к снижению зуда и исчезновению высыпаний, однако после прекращения терапии симптомы возобновляются. Ингибиторы лейкотриеновых рецепторов используют для купирования зуда, однако данных об эффективности такой терапии мало. Интерферон альфа может контролировать симптомы агрессивного СМ, особенно в сочетании с системными кортикостероидами. Интерферон альфа используют также для лечения остеопороза, обусловленного СМ [7]. Относительно недавно появился ингибитор рецепторов тирзинкиназы (Иматиниба мезилат), который можно использовать при агрессивном СМ, однако в России это лекарство разрешено использовать только для лечения хронического миелолейкоза. Если имеются гематологические заболевания, пациенты должны получать соответствующее лечение.
Лечение лейкемии тучных клеток соответствует лечению острой миелоидной лейкемии, однако эффективных методов лечения пока не найдено.
Литература
Ю. Г. Халиулин, кандидат медицинских наук, доцент
ГБОУ ВПО КемГМА Минздравсоцразвития России, Кемерово

.gif)
.gif)
.gif)
.gif)