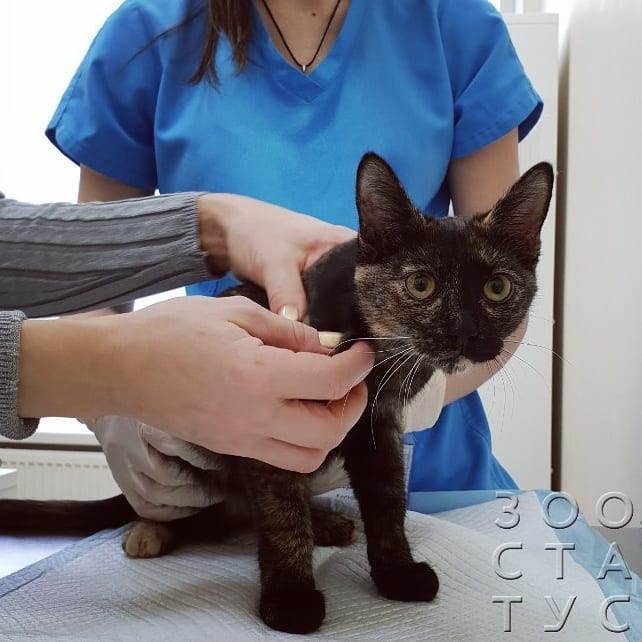
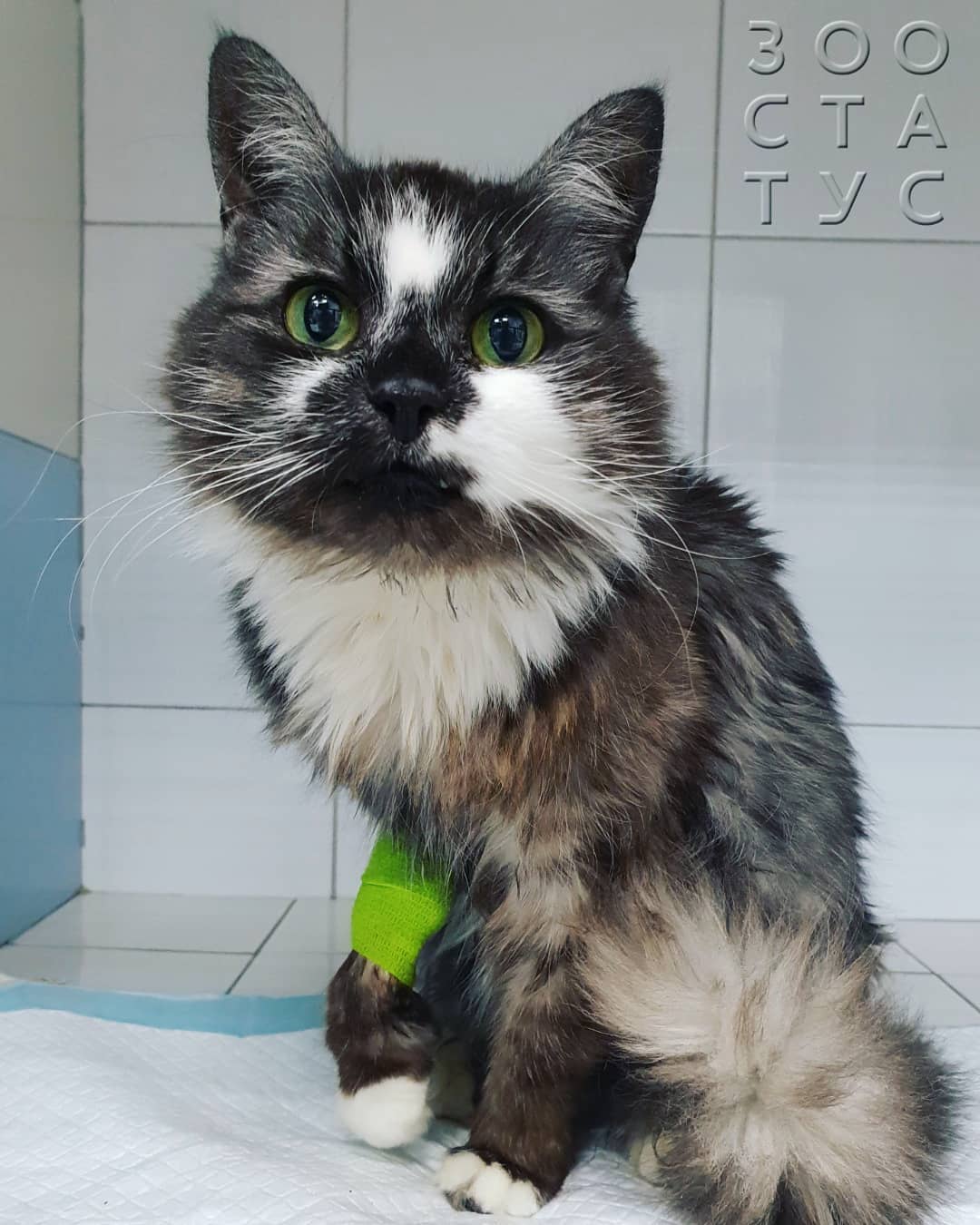
Кошка хромает на задние лапы
Хромота у кошек — это нарушение или полное отсутствие опороспособности на одну или несколько конечностей. Кошки всем известны как очень грациозные животные, но еще они очень хорошо умеют скрывать боль и дискомфорт. Часто диагностировать хромоту у кошки очень тяжело даже опытному врачу, а если хромота очевидно заметна, это свидетельствует об очень серьезной проблеме или сильной боли.
Диагностика хромоты
Для владельца поводом для внимательного наблюдения за любимцем может быть любое изменение в привычном поведении. Мы привыкли считать, что хромоту легко заметить, но кошки — особенные животные, и для них это не так. Хромающая кошка может виртуозно переносить вес тела на здоровые конечности, и внешне ее движение практически не изменится. Поэтому первыми признаками хромоты можно считать изменения в активности кошки:
При хронических патологиях подобные симптомы могут нарастать постепенно, в результате чего владельцу кажется, что все в норме, иногда это связывают с возрастными изменениями. Тем не менее, несмотря на кажущуюся безобидность, это повод показать кошку врачу и убедиться, что она не испытывает боли по какой-либо причине. Если Вы видите, что кошка хромает, подволакивает лапы, неправильно их ставит, у нее шаткая походка, тремор (дрожь) конечностей — это повод срочно обратиться к ветеринарному врачу.
Первичная диагностика хромоты заключается в очном осмотре врача, сборе анамнеза, и проведении ортопедического или неврологического осмотра. Дальнейшая диагностика будет зависеть от результатов осмотра.
Причины хромоты
Причины, по которым кошка может хромать на задние лапы, можно условно разделить на три больших группы:
К ортопедическим причинам относятся любые травмы (в результате падений с высоты, нападения других животных, ДТП и так далее). Врожденные патологии — дисплазия тазобедренных суставов, известная владельцам крупных собак, встречается и у крупных кошек, особенно у мейн-кунов, аваскулярный некроз (у собак известен как болезнь Пертеса), вывих коленных чашечек (встречается у бенгалов, абиссинцев), остеохондродисплазия шотландских кошек. Отдельно можно выделить дегенеративное заболевание суставов, остеоартроз — основная причина хромоты при дисплазии, нередко может возникать как осложнение после травм. Также проблемы могут возникнуть при несбалансированном питании — к хромоте может привести алиментарный гиперпаратиреоз, возникающий при дефиците кальция в рационе, особенно у котят. гипервитаминоз А (очень часто ассоциирован с кормлением печенью, данный продукт должен использоваться у кошек очень осторожно, лучше без консультации с диетологом не применять его вообще). Отдельную группу составляют онкологические патологии костей и суставов.
К неврологическим причинам также относятся травмы, в результате которых повреждается спинной мозг или периферические нервы. У кошек также встречается болезнь межпозвонковых дисков, некомпресионнные заболевания — фиброзно-хрящевая эмболия, новообразования спинного или головного мозга также могут проявляться как хромота. Некоторые патологии головного мозга могут проявляться нарушениями походки, атаксией, тремором. Также неврологическая симптоматика возникает при дефиците витамина В1 (тиамина) в рационе кошки (или вследствие метаболических нарушений).
Системные патологии, такие как диабет, инфекционные заболевания, дерматологические заболевания (особенно поражения подушечек лап) также могут привести к возникновению хромоты. Избыточный вес, или ожирение, также можно считать патологией, способствующей появлению хромоты и усугубляющей имеющуюся проблему, особенно врожденную. Ожирение значительно усиливает болевой синдром.
Еще одной причиной выраженной резко появившейся хромоты может быть вросший или сломанный коготь, посторонний предмет, прилипший к лапе кошки, или что-то липкое, испачкавшее подушечки.
Лечение хромоты у кошек
Лечение назначается в зависимости от диагноза и причин, вызвавших хромоту. Может быть как хирургическим (операция), так и консервативным. Очень важно, что любое лечение должно включать в себя обезболивание! Снимать болевой синдром можно как медикаментозно, так и методами физиотерапии и реабилитации. При наличии избыточного веса процесс лечения будет включать в себя его снижение.
Профилактика хромоты
Для профилактики хромоты необходимо правильное, сбалансированное кормление котят (промышленными кормами для котят, или домашним рационом, составленным совместно с ветеринарным диетологом), гигиена разведения пород, склонных к наследственным патологиям (мейн-куны, шотландцы и так далее), и внимательное отношение к питомцу, диспансеризации, чтобы на ранних стадиях заметить возникновение проблемы.
Кошка хромает на задние лапы — видео с ветеринарным реабилитологом о возможных причинах:
Первая помощь при травмах у кошек
Владельцу кошки полезно знать основные приёмы оказания доврачебной помощи.
Народное поверье утверждает, что у кошки девять жизней. Правда, это — только поверье. Специалисты американского общества ветеринарного страхования составили рейтинг причин обращения в клиники с кошками. Всевозможные раны и травмы оказались на седьмой строчке невесёлой «горячей десятки». От этих заболеваний не застрахована ни одна кошка, и владельцу полезно знать хотя бы основные правила и приёмы оказания доврачебной помощи пострадавшей питомице. О них мы поговорили с доктором ветеринарных наук, профессором Сергеем Александровичем Ягниковым.
Чаще всего домашние кошки страдают от ран, полученных в драках с соплеменниками или с собаками, а также от последствий падения с высоты. Неспециалист, основываясь только на внешних признаках повреждений, очень редко может правильно оценить истинный характер травмы и её опасность для жизни и здоровья животного. Поэтому ответственный хозяин не должен оставлять без внимания любую возникшую травму, даже если ему кажется, что кошка отделалась несколькими царапинами и чувствует себя вполне нормально.
Кошачьи раны
Чаще всего у кошек бывают кусаные рваные «боевые раны», полученные в драках с другими кошками или собаками. Самый очевидный признак таких ран — повреждение кожного покрова, которое требует соответствующей обработки. Прежде всего, рану нужно промыть дезинфицирующим средством. Для этого подойдёт обычный раствор фурацилина. Если нет готового раствора, то его можно приготовить самим, растворив две таблетки в стакане тёплой кипячёной воды. Этим раствором обрабатывают поверхность раны. По возможности нужно удалить шерстный покров вблизи повреждения, чтобы шерсть не прилипала к ране.
Когда у хозяина нет возможности немедленно доставить раненую кошку к ветврачу, то ей следует дать антибиотик. Если специального ветеринарного антибиотика у владельца под рукой не окажется, его можно заменить человеческим препаратом, например таким, как аугментин (амоксиклав). Антибиотик даётся в дозировке на 1 кг массы тела животного дважды в день. То есть «среднестатистическая» кошка, которая весит 3 кг, должна получить порядка 50 мг антибиотика за один приём. И, разумеется, животное как можно скорее нужно показать ветврачу.
Если кошка получила резаную рану, у неё началось кровотечение, то нужно поступить следующим образом: взять чистую, или лучше стерильную салфетку, приложить её к поверхности раны и забинтовать с умеренной силой. Давящий эффект позволит уменьшить кровотечение. Если повреждена крупная артерия, то её, скорее всего, придётся зашивать. Кровотечение из мелких сосудов может остановиться само, но всё равно лечение такой раны требует наблюдения специалиста.
Нередки у кошек и травмы глаз и, к сожалению, в этом случае хозяин практически ничего не может сделать сам. Повреждённый глаз нужно аккуратно промыть раствором фурацилина и срочно обратиться к врачу.
Травмы у кошек
Кошки нередко падают с высоты и получают при этом травмы. Многие обыватели склонны считать перелом конечности самой «страшной» из подобных травм, но на самом деле переломы у кошек хорошо лечатся, и животное имеет все шансы полностью восстановиться. Правда, переломы тоже бывают разными. К примеру, животное может получить внутрисуставной перелом, при котором трещина проходит по поверхности «шарнира» сустава. Такие переломы наиболее сложные, они требуют длительного лечения и иногда приводят к развитию артроза.
Очень часто после падения животное начинает волочить задние лапы. Это может быть признаком не столько переломов лап, сколько какой-либо неврологической травмы, например, перелома позвоночного столба. Он встречается у кошек довольно часто, причём чаще всего возникает на уровне последних грудных и первых поясничных позвонков. Такой перелом чреват серьёзной травмой спинного мозга и, к сожалению, прогноз в этом случае неблагоприятен.
О разрыве спинного мозга может свидетельствовать отсутствие чувства боли. Это легко проверить даже в домашних условиях. Нужно подходящим инструментом, например пинцетом, достаточно сильно сдавить кожу между пальцами задней лапы. В нормальной ситуации такая манипуляция вызовет боль — кошка станет кричать, пытаться царапаться или кусаться. В таком случае прогноз будет благоприятным. Но если животное никак не реагирует на такое причинение боли, то, по всей видимости, у него серьёзно травмирован спинной мозг. Даже если кошка при сдавливании дёргает лапой, это ещё ни о чём не говорит. Так проявляется сгибательный рефлекс, который может сохраняться даже при полном разрыве спинного мозга. При травме позвоночника лишь чувство боли можно считать благоприятным фактором, который даёт шанс на восстановление животного.
Нередко травмы, связанные с падением с большой высоты, приводят к разрыву диафрагмы (так называется перегородка между грудной и брюшной полостями). При её разрыве часть внутренних органов брюшной полости, в частности кишечник и печень, могут сместиться в грудную полость, туда, где находятся лёгкие. Внешне такое повреждение выражается в том, что у животного появляется учащённое дыхание и синюшность слизистых оболочек, потому что лёгкие теперь не могут полностью расправляться. У кошки пропадает аппетит, а из-за боли, которую вызывает травма, появляется скованность в движениях. Но точный диагноз можно поставить только с помощью рентгенографического исследования. При разрыве диафрагмы животному требуется операция, которую можно выполнить только в условиях ветклиники.
Обезболивание для кошек
Большинство травм сопровождается появлением у кошки сильной боли. Хозяин может самостоятельно снизить её, использовав обезболивающую терапию. Для этой цели хорошо подойдут специальные ветеринарные препараты кетофен или налбуфин. Зато такие популярные обезболивающие, как баралагин и анальгин, особенно в таблетированной форме, кошке лучше не давать, потому что они вызывают у животного сильное слюнотечение. В крайнем случае можно сделать инъекцию анальгина, введя внутримышечно 0,4 мл (доза на среднюю кошку).
Также при травме возможен травматический шок, одним из проявлений которого является спазм сосудов. Такой спазм очень плохо влияет на печень и почки. Снять его можно при помощи противошоковой терапии. Пострадавшему животному следует дать кортикостероидные препараты, например, преднизолон внутримышечно). Но инъекции можно рассматривать только в качестве экстренной помощи. В ветклинике противошоковую терапию продолжат при помощи капельной инфузии.
Кошка хромает на заднюю лапу
Домашние любимцы всегда активны, особенно кошки. В связи с этим, коты часто получают различные травмы, в том числе и повреждают конечности. Травмированная задняя лапа приводит к выраженной хромоте, поэтому основная задача владельца – внимательно осмотреть тазовую конечность и исключить наличие серьезных повреждений.
Возникновение хромоты у кошек спровоцировано рядом факторов, среди которых значатся ушибы, переломы и хронические патологии, поражающие костные структуры.
Постановка точного диагноза возможно только в условиях ветеринарной клиники. Специалист должен провести тщательное обследование и назначить лечение.
Чем раньше хозяин обратится в лечебницу, тем ниже риск развития серьезных осложнений и выше шанс на выздоровление. Если же патология будет запущенна, терапия будет длительней, сложнее и не всегда даст положительные результаты.
Почему кошка хромает на заднюю лапу
Причин, почему кошка хромает на заднюю лапу достаточно много. Точный диагноз способен установить ветеринарный врач. Самым распространенным фактором, провоцирующим появление хромоты у кошки внезапно, является механическая травма.
Проблемы с подвижностью тазовой конечности возникают как при серьезных повреждениях, таких как переломы и вывихи, так и при незначительных ушибах, растяжениях или занозах в подушечке лапы.
Среди основных причин, провоцирующих хромоту у питомца, выделяют следующие:
Диагностика патологических процессов
Появление специфического симптома как хромота не должно остаться без внимания владельца. Обязательно нужно посетить ветеринарного врача. На консультации у специалиста будет проведен ряд исследований, среди которых важными являются:
Для подтверждения спорного диагноза назначаются также ультразвуковое и магнитно-резонансное исследование, биопсия тканей. Могут понадобиться исследования состояния позвоночного канала (миелография) или же исследования состояния суставов (артрография).
Лечение и профилактика хромоты у кошки
После постановки диагноза и определения причины, спровоцировавшей появление хромоту у кошки, врач разрабатывает схему лечения. Если причины проявления ограничений в движении заключаются в инфекции, проникшей в сустав, назначаются лекарственные препараты, устраняющие очаг воспаления. Курс терапии включает в себя назначение противомикробных средств, противовоспалительных препаратов и витаминно-минеральных комплексов. Для борьбы с инфекцией в помощь организму назначаются иммуномодулирующие препараты.
Заболевания костных структур у кошек, сопровождающиеся воспалением, поддаются терапии. Используются нестероидные противовоспалительные средства. Дозировку и длительность лечения определяет лечащий ветеринарный врач с учетом всех особенностей животного – возраста, наличия хронических заболеваний внутренних органов. В запущенных случаях течения артритов или артрозов, разрабатывается схема терапии с кортикостероидными (гормональными) препаратами.
Примечательно, что остеомиелит у кошек, развившийся в раннем возрасте, самостоятельно проходит по мере того, как животное растет и взрослеет. Остеохондроз не лечиться, так как является хронической патологией и подлежит исключительно корректировки состояния животного. Болезненные ощущения у кошек с диагностированным остеохондрозом устраняют обезболивающими медикаментами, а также назначают противовоспалительные средства, которые животное должно принимать регулярно.
Полученные кошкой травмы конечности, спровоцировавшие хромоту, лечат от степени повреждения. Небольшие вывихи и ушибы, диагностированные у кошки, лечат при помощи наложения специальных повязок, фиксирующих место повреждения. Переломы, закрытого или открытого типа, требуют обязательного проведения хирургического вмешательства. После остеосинтеза пациенту накладывают гипс.
Болезненность и хромота, развившиеся у кошки после неудачной инъекции, требует постоянного контроля. Как правило, хромота после укола проходит самостоятельно. Если же животное продолжает хромать, специалист проводить обезболивание с последующим назначением лечения.
В целях профилактики появления хромоты у домашних питомцев, необходимо предотвратить влияние факторов, приводящих к патологии. Необходимо тщательно следить за тем, как животное проявляет свою активность, предотвращая возможные травмы при падениях с высоты.
Важную роль в предотвращении внутренних патологий, приводящих к хромоте, играет правильное питание. Достаточное количество витаминов и минералов, позволит избежать развития серьезных патологий в области костных структур и хрящевых тканей.
Кот сильно хромает на лапку
Здравствуйте, кот гуляет во дворе, вчера начал хромать, посмотрели, а там ранка, видимо подрался с котом+ лапка опухшая. Сегодня вообще на лапу не смог ставать. Кушает Хорошо, но вялый. Повезли в ветклинику, сказали что в пяточной кости что то температура 39,2. или ударился или кот укусил, укололи укол для снятия воспаления. Сказали уколоть завтра ещё и если будет храмать вести в понедельник опять в клинику. Но я забыла от волнения сказать о ране, и врач вроде и не увидел её, может паранойя. Я думаю может абсцес. Обработала перекисью и хлогексидином, лижет ранку. Добавлю фото, посмотрите пожалуйста, что сможете сказать. Очень переживаю.
Может мази прикладывать какие то.
У нас есть мазь Илон, но она для людей, можно ли её использовать для кота?
На сервисе СпросиВрача доступна консультация ветеринара по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Амоксицилин надо дней на 7,если припухлость сохраняется. Если уже отека нет, то только местно обрабатывать.
Уколы Можно заменить таблетками синулокс( это вет) или амоксиклав суспензия человеческие.
Невропатия седалищного нерва. Синдром грушевидной мышцы
Болезни периферической нервной системы — одна из наиболее частых причин инвалидизации пациентов трудоспособного возраста. В структуре этих болезней преобладающее место занимают болевые синдромы (Н. Н. Яхно, 2003; Г. Р. Табеева, 2004).
Болезни периферической нервной системы — одна из наиболее частых причин инвалидизации пациентов трудоспособного возраста. В структуре этих болезней преобладающее место занимают болевые синдромы (Н. Н. Яхно, 2003; Г. Р. Табеева, 2004). Причины развития невропатического болевого синдрома могут быть различными: сахарный диабет, паранеопластические процессы, ВИЧ, герпес, хронический алкоголизм (А. М. Вейн, 1997; И. А. Строков, А. Н. Баринов, 2002).
При поражении периферической нервной системы выделяют два типа боли: дизестезическую и трункальную. Поверхностная дизестезическая боль обычно наблюдается у пациентов с преимущественным поражением малых нервных волокон. Трункальная боль встречается при компрессии спинно-мозговых корешков и туннельных невропатиях.
У пациентов с этим видом болевого синдрома невозможно выбрать оптимальную стратегию лечения без идентификации патофизиологических механизмов. Поэтому при определении тактики терапии необходимо учитывать локализацию, характер и выраженность клинических проявлений болевого синдрома.
Под компрессионно-ишемической (туннельной) невропатией понимают невоспалительные поражения периферического нерва, развивающиеся под влиянием компрессии или ишемических воздействий.
В зоне компрессии соответствующего нерва нередко находят болезненные уплотнения или утолщения тканей, приводящие к существенному сужению костно-связочно-мышечных влагалищ, через которые проходят нервно-сосудистые стволы.
В настоящее время известно множество вариантов компрессионных невропатий. Их клиническая картина складывается из трех синдромов: вертебрального (в случаях участия одноименного фактора), неврального периферического, рефлекторно-миотонического или дистрофического. Вертебральный синдром на любом этапе обострения, и даже в стадии ремиссии, может вызывать изменения в стенках «туннеля». Миодистрофический очаг, выступающий в качестве реализующего звена, обусловливает невропатию на фоне своего клинического пика. Неврологическая картина компрессионных невропатий складывается из симптомов поражения той или иной выраженности в соответствующих мио- и дерматомах. Диагноз компрессионных невропатий ставится при наличии болей и парестезий в зоне иннервации данного нерва, двигательных и чувствительных расстройств, а также болезненности в зоне рецепторов соответствующего канала и вибрационного симптома Тинеля. При затруднениях в диагностике используются электронейромиографические исследования: определяются поражения периферического нейрона, соответствующего данному нерву, и степень уменьшения скорости проведения импульса по нерву дистальнее места его компрессии. Синдром грушевидной мышцы — самая распространенная туннельная невропатия. Патологическое напряжение грушевидной мышцы при компрессии корешка L5 или S1, а также при неудачных инъекциях лекарственных веществ ведет к сдавливанию седалищного нерва (или его ветвей при высоком отхождении) и сопровождающих его сосудов в подгрушевидном пространстве.
Для выбора правильной стратегии терапии необходимо четко знать основные клинические симптомы поражения той или иной области. Основные клинические проявления поражения нервов крестцового сплетения:
Наиболее трудны в плане диагностики поражения в области таза или выше ягодичной складки — из-за наличия соматической или гинекологической патологии у пациентов. Клинические симптомы поражения в области таза или выше ягодичной складки складываются из следующих вариантов нарушений двигательных и чувствительных функций.
Поражение седалищного нерва на уровне подгрушевидного отверстия может наблюдаться в двух вариантах:
Для компрессии седалищного нерва и идущих рядом сосудов характерны следующие клинические проявления: ощущение постоянной тяжести в ноге, боли тупого, «мозжащего» характера. При кашле и чихании усиления болей не наблюдается. Отсутствует атрофия ягодичной мускулатуры. Зона гипестезии не распространяется выше коленного сустава.
Синдром грушевидной мышцы встречается не менее чем у 50% больных дискогенным пояснично-крестцовым радикулитом. Если пациенту поставлен данный диагноз, предположение о наличии синдрома грушевидной мышцы может возникнуть при наличии упорных болей по ходу седалищного нерва, не уменьшающихся при медикаментозном лечении. Гораздо труднее определить наличие данного синдрома, если имеются только болевые ощущения в области ягодицы, носящие ограниченный характер и связанные с определенными положениями (перемещениями) таза или при ходьбе. Часто синдром грушевидной мышцы регистрируется в гинекологической практике. При синдроме грушевидной мышцы возможно:
Клиническая картина синдрома грушевидной мышцы состоит из локальных симптомов и симптомов сдавления седалищного нерва. К локальным относится ноющая, тянущая, «мозжащая» боль в ягодице, крестцово-подвздошном и тазобедренном суставах, которая усиливается при ходьбе, в положение стоя, при приведении бедра, а также в полуприседе на корточках; несколько стихает в положении лежа и сидя с разведенными ногами. При хорошем расслаблении большой ягодичной мышцы под ней прощупывается плотная и болезненная при натяжении (симптом Бонне–Бобровниковой) грушевидная мышца. При перкуссии в точке грушевидной мышцы появляется боль на задней поверхности ноги (симптом Виленкина). Клиническая картина сдавления сосудов и седалищного нерва в подгрушевидном пространстве складывается из топографо-анатомических «взаимоотношений» его больше- и малоберцовых ветвей с окружающими структурами. Боли при компрессии седалищного нерва носят тупой, «мозжащий» характер с выраженной вегетативной окраской (ощущения зябкости, жжения, одеревенения), с иррадиацией по всей ноге или преимущественно по зоне иннервации больше- и малоберцовых нервов. Провоцирующими факторами являются тепло, перемена погоды, стрессовые ситуации. Иногда снижаются ахиллов рефлекс, поверхностная чувствительность. При преимущественном вовлечении волокон, из которых формируется большеберцовый нерв, боль локализуется в задней группе мышц голени. В них появляются боли при ходьбе, при пробе Ласега. Пальпаторно отмечается болезненность в камбаловидной и икроножной мышцах. У некоторых больных сдавление нижней ягодичной артерии и сосудов самого седалищного нерва сопровождается резким переходящим спазмом сосудов ноги, приводящим к перемежающейся хромоте. Пациент вынужден при ходьбе останавливаться, садиться или ложиться. Кожа ноги при этом бледнеет. После отдыха больной может продолжать ходьбу, но вскоре у него повторяется тот же приступ. Таким образом, кроме перемежающейся хромоты при облитерирующем эндартериите существует также подгрушевидная перемежающаяся хромота. Важным диагностическим тестом является инфильтрация грушевидной мышцы новокаином с оценкой возникающих при этом положительных сдвигов. Рефлекторное напряжение в мышце и нейротрофические процессы в ней вызваны, как правило, раздражением не пятого поясничного, а первого крестцового корешка. Распознать указанный синдром помогают определенные мануальные тесты.
Поскольку болезненное натяжение грушевидной мышцы чаще всего связано с ирритацией первого крестцового корешка, целесообразно поочередно проводить новокаиновую блокаду этого корешка и новокаинизацию грушевидной мышцы. Значительное уменьшение или исчезновение болей по ходу седалищного нерва может рассматриваться как динамический тест, показывающий, что боли обусловлены компрессионным воздействием спазмированной мышцы.
Поражения седалищного нерва
Поражения седалищного нерва ниже выхода из малого таза (на уровне бедра и ниже) или в полости малого таза характеризуют следующие признаки.
Кроме вышеописанных клинических симптомов, вероятно развитие вазомоторных и трофических расстройств: повышение кожной температуры на пораженной ноге. Голень и стопа становятся холодными и цианотичными. Часто на подошве обнаруживаются гипергидроз или ангидроз, гипотрихоз, гиперкератоз. Появляются изменения цвета и формы ногтей, трофические нарушения на пятке, тыльной поверхности пальцев, наружном крае стопы, регистрируется снижение силы, а также атрофия мышц стопы и голени. Больной не может встать на носки или на пятки. Для определения начального поражения седалищного нерва можно использовать тест на определение силы полусухожильной, полуперепончатой и двуглавой мышц бедра.
Синдром седалищного нерва (ишемически-компрессионная невропатия седалищного нерва). В зависимости от уровня (высоты) поражения возможны разные варианты синдрома седалищного нерва.
Очень высокий уровень поражения (в тазу или выше ягодичной складки) характеризуется: параличом стопы и пальцев, утратой ахиллова и подошвенного рефлексов; анестезией (гипестезией) почти всей голени и стопы, кроме зоны n. sapheni; выпадением функций двуглавой мышцы бедра, полусухожильной, полуперепончатой мышц; гипестезией (анестезией) по задненаружной поверхности бедра; невозможностью вращения бедра кнаружи; наличием положительных симптомов натяжения (Ласега, Бонне); наличием вазомоторных и трофических расстройств (гипер- или гипотрихоз, гипо- или гипергидроз, изменение роста ногтей, образование трофических язв в области пятки и наружного края стопы).
Поражение на уровне подгрушевидного отверстия складывается из двух групп симптомов — поражения самой грушевидной мышцы и седалищного нерва. К первой группе симптомов относят: болезненность при пальпации верхневнутренней части большого вертела бедра (места прикрепления грушевидной мышцы к капсуле этого сочленения); болезненность при пальпации в нижней части крестцово-подвздошного сочленения; симптом Бонне (пассивное приведение бедра с ротацией его внутрь, вызывающее боли в ягодичной области, реже — в зоне иннервации седалищного нерва); болезненность при пальпации ягодицы в точке выхода седалищного нерва из-под грушевидной мышцы. Ко второй группе относятся симптомы сдавления седалищного нерва и сосудов. Болезненные ощущения при компрессии седалищного нерва характеризуются чувством постоянной тяжести в ноге, тупым, «мозжащим» характером боли, отсутствием усиления болей при кашле и чихании, а также атрофии ягодичной мускулатуры, зона гипестезии не поднимается выше коленного сустава.
Поражение на уровне бедра (ниже выхода из малого таза) и до уровня деления на мало- и большеберцовый нервы характеризуется: нарушением сгибания ноги в коленном суставе; специфической походкой; отсутствием активных движений в стопе и пальцах, которые умеренно отвисают; присоединяющейся через 2–3 нед атрофией парализованных мышц, часто маскирующей пастозность ноги; гипестезией (анестезией) по задненаружной поверхности голени, тылу стопы, подошве и пальцам; нарушением суставно-мышечной чувствительности в голеностопном суставе и в межфаланговых суставах пальцев стопы; отсутствием вибрационной чувствительности на наружной лодыжке; болезненностью по ходу седалищного нерва — в точках Валле и Гара; положительным симптомом Ласега; исчезновением ахиллова и подошвенного рефлексов.
Синдром неполного повреждения седалищного нерва характеризуется наличием болей каузалгического характера («жгучие» боли, усиливаются при опускании ноги, провоцируются легким прикосновением); резкими вазомоторными и трофическими расстройствами (первые 2–3 нед кожная температура на больной ноге на 3–5 °С выше («горячая кожа»), чем на здоровой, в дальнейшем голень и стопа становятся холодными и цианотичными). Часто на подошвенной поверхности обнаруживаются гипергидроз или ангидроз, гипотрихоз, гиперкератоз, изменения формы, цвета и темпа роста ногтей. Иногда возникают трофические язвы на пятке, наружном крае стопы, тыльной поверхности пальцев. На рентгенограммах выявляются остеопороз и декальцификация костей стопы.
Синдром начального поражения седалищного нерва может быть диагностирован путем использования тестов для определения силы полусухожильной и полуперепончатых мышц.
Синдром грушевидного, внутреннего запирательного нервов и нерва квадратной мышцы бедра. Полный синдром грушевидного, внутреннего запирательного нервов и нерва квадратной мышцы бедра характеризуется нарушением ротации бедра кнаружи. Синдром частичного поражения указанной группы нервов может диагностироваться на основании использования тестов для определения объема движений и силы обследуемого.
Синдром верхнего ягодичного нерва. Полный синдром верхнего ягодичного нерва характеризуется нарушением отведения бедра с частичным нарушением ротации последнего, затруднением поддержания вертикального положения туловища. При двустороннем параличе указанных мышц больному трудно стоять (стоит неустойчиво) и ходить (появляется так называемая «утиная походка» с переваливанием с бока на бок). Синдром частичного поражения верхнего ягодичного нерва можно выявить с помощью теста, определяющего силу ягодичных мышц. По степени снижения силы по сравнению со здоровой стороной делается заключение о частичном поражении верхнего ягодичного нерва.
Синдром нижнего ягодичного нерва. Полный синдром нижнего ягодичного нерва характеризуется затруднением разгибания ноги в тазобедренном суставе, а в положении стоя — затруднением выпрямления наклоненного таза (таз наклонен вперед, при этом в поясничном отделе позвоночника наблюдается компенсаторный лордоз). Затруднены вставание из положения сидя, подъем по лестнице, бег, прыжки. При длительном поражении указанного нерва отмечаются гипотония и гипотрофия ягодичных мышц. Синдром частичного поражения нижнего ягодичного нерва может диагностироваться с помощью теста для определения силы большой ягодичной мышцы. По степени снижения объема и силы указанного движения (и в сравнении их со здоровой стороной) делают заключение о степени нарушения функций нижнего ягодичного нерва.
Лечение
Терапия невропатии седалищного нерва требует знания этиологических и патогенетических механизмов развития заболевания. Тактика лечения зависит от тяжести и скорости прогрессирования заболевания. Патогенетическая терапия должна быть направлена на устранение патологического процесса и его отдаленных последствий. В остальных случаях лечение должно быть симптоматическим. Его цель — продление стойкой ремиссии и повышение качества жизни пациентов. Основным критерием оптимального лечебного воздействия на пациента является сочетание медикаментозных и немедикаментозных методов. Среди последних лидируют физиотерапевтические методики и методы постизометрической релаксации.
При нарушении функции мышц тазового пояса и нижней конечности рекомендуется использовать одну из техник мануальной терапии — постизометрическое расслабление (ПИР), т. е. растяжение спазмированной мышцы до ее физиологической длины после максимального напряжения. Основными принципами медикаментозной терапии поражений периферической нервной системы являются раннее начало лечения, снятие болевого синдрома, сочетание патогенетической и симптоматической терапии. Патогенетическая терапия направлена в первую очередь на борьбу с оксидантным стрессом, воздействием на микроциркуляторное русло, улучшение кровоснабжения пораженного участка, снятие признаков нейрогенного воспаления. С этой целью применяются антиоксидантные, вазоактивные и нестероидные противовоспалительные препараты (НПВП). Сложность медикаментозной терапии связана в большинстве случаев с запутанной анатомо-физиологической иерархией структур, вовлеченных в патологический процесс. Отчасти это обусловлено строением и функционированием структур пояснично-крестцового сплетения. В то же время базисным механизмом, лежащим в основе развития невропатии, является четкая корреляция между компрессией и ишемией нерва и развитием оксидантного стресса.
Оксидантный стресс — нарушение равновесия между продукцией свободных радикалов и активностью антиоксидантных систем. Развившийся дисбаланс приводит к усиленной продукции соединений (нейротрансмиттеров), выделяющихся поврежденными тканями: гистамин, серотонин, АТФ, лейкотриены, интерлейкины, простагландины, окись азота и т. д. Они приводят к развитию нейрогенного воспаления, увеличивая проницаемость сосудистой стенки, а также способствуют высвобождению тучными клетками и лейкоцитами простагландина E2, цитокинов и биогенных аминов, повышая возбудимость ноцицепторов.
В настоящее время появились клинические работы, посвященные использованию препаратов, улучшающих реологические свойства крови и эндотелийзависимые реакции стенки сосудов у пациентов с компрессионными невропатиями. Такие препараты, как производные тиоктовой кислоты (тиогамма, тиоктацид) и гинкго билоба (танакан), успешно применяются с целью уменьшения проявлений оксидантного стресса. Однако патогенетически более обосновано применение лекарственных средств, обладающих поливалентным механизмом действия (церебролизин, актовегин).
Приоритетность использования актовегина обусловлена возможностью его назначения для проведения лечебных блокад, хорошей сочетаемостью с другими лекарственными средствами. При компрессионно-ишемических невропатиях, как в острой, так и в подострой стадиях заболевания, целесообразно применение актовегина, особенно при отсутствии эффекта от других способов лечения. Назначается капельное введение 200 мг препарата в течение 5 дней, с последующим переходом на пероральное применение.
В механизмах развития заболеваний периферической нервной системы важное место занимают нарушения гемодинамики в структурах периферической нервной системы, ишемия, расстройство микроциркуляции, нарушения энергообмена в ишемизированных нейронах со снижением аэробного энергообмена, метаболизма АТФ, утилизации кислорода, глюкозы. Патологические процессы, протекающие в нервных волокнах при невропатиях, требуют коррекции вазоактивными препаратами. С целью улучшения процессов микроциркуляции и активизации процессов обмена и гликолиза у пациентов с туннельными невропатиями применяются кавинтон, галидор, трентал, инстенон.
Инстенон — комбинированный препарат нейропротекторного действия, включающий вазоактивный агент из группы пуриновых производных, влияющий на состояние восходящей ретикулярной формации и корково-подкорковые взаимоотношения, а также процессы тканевого дыхания в условиях гипоксии, физиологические механизмы ауторегуляции церебрального и системного кровотока. При невропатиях инстенон применяют внутривенно капельно 2 мл в 200 мл физиологического раствора, в течение 2 ч, 5–10 процедур на курс. Затем продолжается пероральный прием инстенона форте по 1 таблетке 3 раза в день в течение месяца. При невропатиях с симпатологическим синдромом показано применение инстенона по 2 мл внутримышечно 1 раз в сутки в течение 10 дней. При компрессионно-ишемических (туннельных) невропатиях используется аналогичная методика. Это способствует улучшению микроциркуляции и метаболизма в ишемизированном нерве. Особенно хороший эффект отмечается при сочетанном применении актовегина (капельно) и инстенона (внутримышечные инъекции или пероральное применение).
Галидор (бенциклана фумарат) — препарат, имеющий широкий спектр действия, что обусловлено блокадой фосфодиэстеразы, антисеротониновым эффектом, кальциевым антагонизмом. Галидор назначается в суточной дозе 400 мг в течение 10–14 дней.
Трентал (пентоксифиллин) применяют по 400 мг 2–3 раза в сутки внутрь или 100–300 мг внутривенно капельно в 250 мл физиологического раствора.
Назначение комбинированных препаратов, включающих большие дозы витамина В, противовоспалительных средств и гормонов, нецелесообразно.
Средствами первого ряда для снятия болевого синдрома остаются НПВП. Основной механизм действия НПВП — ингибирование циклооксигеназы (ЦОГ-1, ЦОГ-2) — ключевого фермента каскада метаболизма арахидоновой кислоты, приводящего к синтезу простагландинов, простациклинов и тромбоксанов. В связи с тем, что метаболизм ЦОГ играет главную роль в индукции боли в очаге воспаления и передаче ноцицептивной импульсации в спинной мозг, НПВП широко используются в неврологической практике. Имеются данные о том, что их принимают 300 млн пациентов (Г. Я. Шварц, 2002).
Все противовоспалительные средства оказывают собственно противовоспалительное, анальгезирующее и жаропонижающее действие, способны тормозить миграцию нейтрофилов в очаг воспаления и агрегацию тромбоцитов, а также активно связываться с белками сыворотки крови. Различия в действии НПВП носят количественный характер (Г. Я. Шварц, 2002), но именно они обусловливают выраженность терапевтического воздействия, переносимость и вероятность развития побочных эффектов у больных. Высокая гастротоксичность НПВП, коррелирующая с выраженностью их саногенетического действия, связана с неизбирательным ингибированием обеих изоформ циклооксигеназы. В связи с этим для лечения выраженных болевых синдромов, в том числе длительного, необходимы препараты, обладающие противовоспалительным и анальгезирующим действиями при минимальных гастротоксических реакциях. Наиболее известное и эффективное лекарственное средство из этой группы — ксефокам (лорноксикам).
Ксефокам — препарат с выраженным антиангинальным действием, которое достигается за счет сочетания противовоспалительного и сильного обезболивающего эффектов. Он является на сегодняшний день одним из наиболее эффективных и безопасных современных анальгетиков, что подтверждено клиническими исследованиями. Эффективность перорального применения по схеме: 1-й день — 16 и 8 мг; 2–4-й дни — 8 мг 2 раза в день, 5-й день — 8 мг/сут — при острых болях в спине достоверно доказана. Анальгетический эффект в дозе 2–16 мг 2 раза в сутки в несколько раз выше, чем у напраксена. При туннельных невропатиях рекомендуется использование препарата в дозе 16–32 мг. Курс лечения составляет не менее 5 дней при одноразовой ежедневной процедуре. Рекомендуется применение препарата ксефокам для лечения синдрома грушевидной мышцы по следующей методике: утром — внутримышечно 8 мг, вечером — 8–16 мг внутрь, в течение 5–10 дней, что позволяет добиться быстрого и точного воздействия на очаг воспаления при полном обезболивании с минимальным риском развития побочных реакций. Возможно проведение регионарных внутримышечных блокад в паравертебральную область по 8 мг на 4 мл 5% раствора глюкозы ежедневно в течение 3–8 дней. Симптоматическая терапия — метод выбора для купирования алгических проявлений. Наиболее часто для лечения туннельных невропатий используются лечебные блокады с анестетиками. Стойкий болевой синдром длительностью более 3 нед свидетельствует о хронизации процесса. Хроническая боль — сложная терапевтическая проблема, требующая индивидуального подхода.
В первую очередь необходимо исключить другие причины возникновения боли, после чего целесообразно назначение антидепрессантов.
М. В. Путилина, доктор медицинских наук, профессор
РГМУ, Москва