Кожа у новорожденного шелушится и облезает. Это нормально?
Как понять, требует ли лечения состояние кожи у ребенка после рождения

Кожа новорожденного может испугать неподготовленного родителя – на ней возможны прыщики, высыпания, пятна, и младенец одного-двух дней от роду редко выглядит как ребенок с картинки. Но если наблюдающие малыша врачи спокойны, значит, по-настоящему серьезных проблем с кожей вам удалось избежать. Чем же отличаются обычные кожные проявления у новорожденных от симптомов серьезных заболеваний?
Какое состояние кожи новорожденного не требует лечения
Здоровая детская кожа может быть сморщенной, с покраснением, сухостью и пушком. Она далека от безупречности, но это не означает, что что-то не так. Кожа ребенка приспосабливается к жизни вне матки, большинство дефектов со временем исчезают.
Например, недоношенные дети иногда имеют мягкие волосы на лице и спине. “Переношенные” дети, рожденные на сроке от 41 недели и более, часто имеют сухую, шелушащуюся кожу. И то, и другое должно исчезнуть в течение нескольких недель.
Какие кожные проявления могут заметить родители?
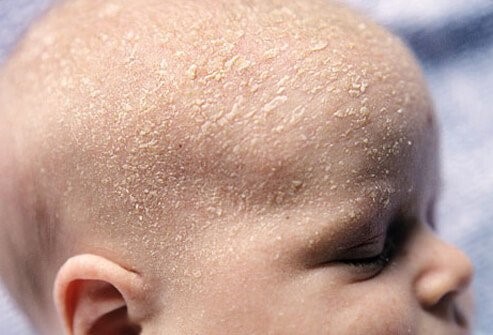
Сухая кожа новорожденного. В первые дни после рождения малышам свойственно иметь очень сухую кожу. Это связано с тем, что младенец существует в жидкой среде несколько месяцев, а после рождения клетки кожи начинают регенерироваться, что приводит к отшелушиванию старых клеток. Это не проблема и делать ничего не нужно.
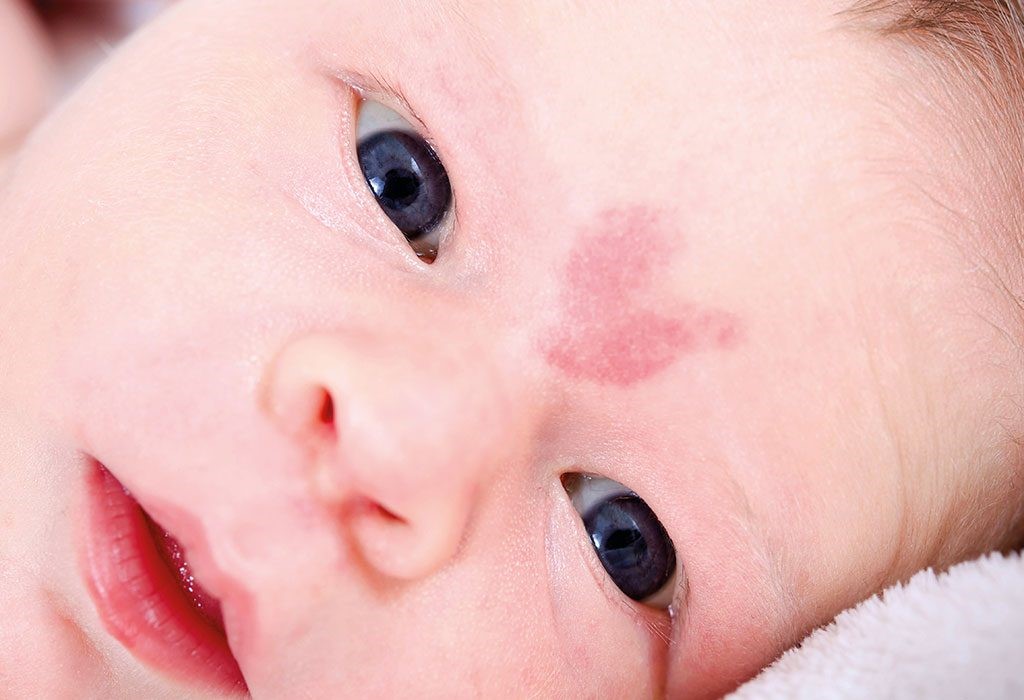
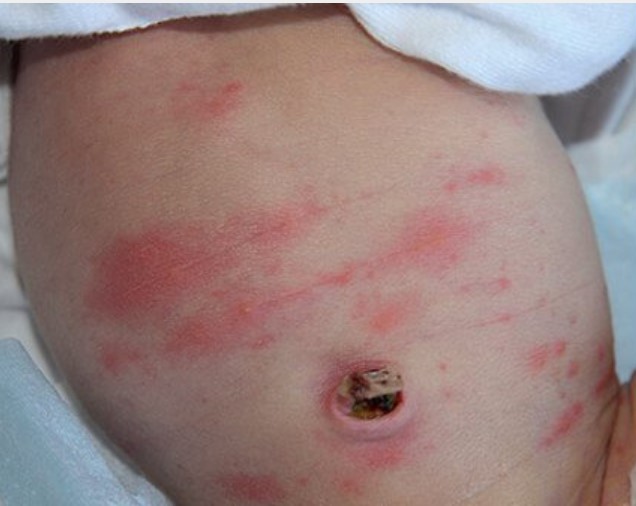
Токсическая эритема. Доброкачественное заболевание, которое поражает большинство новорожденных в первые дни и недели жизни. Более чем у половины новорожденных эта сыпь развивается обычно в течение двух-трех дней после рождения. Как правило, сыпь появляется на лице или конечностях, затем переходит на тело первоначально в виде красный пятен. Затем в более сложных случаях могут появится пустулы. Как правило, никакого лечения не требуется. Сыпь пройдет сама по себе в течение нескольких недель.
Причина токсической эритемы неизвестна. Иногда ее путают с более серьезными инфекциями кожи. Если вместе с высыпаниями есть лихорадка, необходима консультация врача.
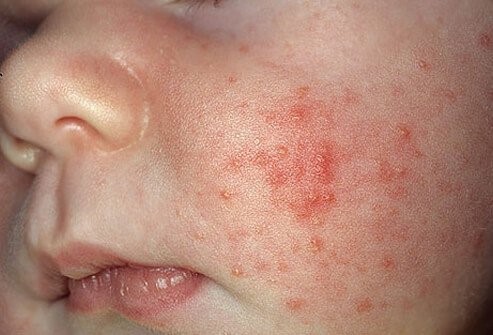
Акне новорожденных. Его еще называют неонатальным акне. Оно вызвано действием материнских гормонов эстрогенов на организм малыша. Именно эстрогены участвуют в возникновении акне у подростков. Большая разница заключается в том, что у младенцев акне проходит само по себе в течение нескольких недель и никакого лечения не требует.
Но бывают и тяжелые случаи. Если поражением кожи затронуло все лицо и волосистую часть головы – это называется цефалический пустулез и требует очного осмотра врачом и назначение 2% крема с кетоконазолом 2 раза в сутки на протяжении 14 дней.
В большинстве случаев такое состояние не требует радикального лечения, кроме мягкой гигиены при помощи специальных пенок. Для более серьезных вариантов течения необходима консультация дерматолога.
Как кожа новорожденных реагирует на неправильный уход
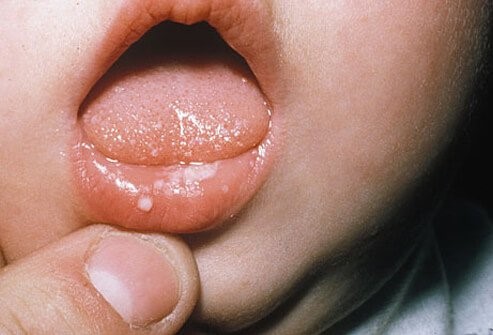
“Молочница” во рту или кандидоз оральный. Вызывается дрожжевыми грибами рода Candida albicans. Заболевание проявляется на языке и деснах в виде ярко-красных пятен с белыми вкраплениями, похожими на засохший творог. Это распространенная инфекция в младенчестве, которую провоцирует плохая гигиена полости рта, груди матери и пустышек, использование антибиотиков, но может быть и результатом нарушения работы иммунной системы. Чтобы вылечить “молочницу” у новорожденного, нужно обратиться к врачу, который назначит противогрибковые препараты.
Надо ли пользоваться детской присыпкой?
До сих пор нет единого мнения по поводу использования присыпок, содержащих тальк. Часть исследований, проведенных среди новорожденных, говорят о том, что тальк может вызвать проблемы с легкими, а кукурузный крахмал может усугубить дрожжевую опрелость, если она есть. Альтернативой может стать присыпка с экстрактом календулы, при этом порошок не будет содержать тальк. В составе такого средства – высушенная и измельченная календула и оксид цинка.
Как предотвратить и лечить опрелости? Меняйте подгузники часто и сразу же, как только ребенок помочится или испражнится. Мойте руки до и после этого. Всегда тщательно высушивайте кожу ребенка перед тем, как надеть новый подгузник. Применяйте крем на основе оксида цинка при каждой смене подгузника. Избегайте надушенных детских салфеток, особенно тех, что содержат спирт.
Как правильно купать новорожденного
Первую ванну лучше отложить до тех пор, пока не стабилизируется температура тела малыша, так как раннее купание может привести к переохлаждению. ВОЗ рекомендует отложить первую ванну на 24 часа с момента рождения. Отсроченное купание является общепринятым стандартом ухода еще и потому, что оно способствует установлению связей между родителями и младенцами и успешному грудному вскармливанию.
Vernix caseosa – защитный слой, который покрывает кожу младенца при рождении, состоит из белка, липидов, воды и отшелушенных клеток. В утробе матери он защищает кожу от околоплодных вод. После рождения толщина Vernix caseosa уменьшается, что способствует снижению рН кожи до идеального уровня. Он также оказывает антиоксидантное и противомикробное действие на кожу новорожденных, поэтому не нужно стремиться снять этот слой полностью.
Младенцы не нуждаются в ежедневной ванне с моющим средством. Достаточно просто ополоснуть кожу водой. Купание с моющим средством ежедневно может высушить кожу, тем самым создать входные ворота для проникновения инфекции.
Если вы применяете моющие средства, они должны быть без мыла, на основе синтетических моющих средств – гликозидов или экстракта кокоса, и иметь нейтральный или слабокислый рН (рН 5,5–7,0). Купания два-три раза в неделю обычно бывает достаточно. Дополнительное купание может нарушить бактериальную флору кожи и барьерную функцию кожи.
Иногда генные мутации приводят к появлению на свет детей, у которых есть патологические состояния кожи. Одни из самых распространенных, хотя и достаточно редких для общей популяции, – это буллезный эпидермолиз и ихтиоз.
Что такое буллезный эпидермолиз
Это целая группа наследственных кожных заболеваний, характеризующихся чрезмерной хрупкостью кожи и появлением на ней пузырей и ран.
Диагноз “буллезный эпидермолиз” ставится с рождения или на первом месяце жизни. При такой болезни малыш рождается уже с эрозиями на коже, пузырями, которые могут появится на любом ее участке.
Существует четыре формы буллезного эпидермолиза: простой БЭ, пограничный БЭ, дистрофический БЭ и синдром Киндлера.
Для новорожденных с буллезным эпидермолизом крайне важно бережное отношение, чтобы избежать возникновения или ухудшения ран. Эрозии или раны появляются от любого механического, термического воздействия или даже без него. Так, например, если взять малыша за подмышки, его кожа может остаться в ваших руках.
Главные принципы лечения буллезного эпидермолиза:
Регулярное купание младенцев с буллезным эпидермолизом важно для снижения риска инфекций, связанных с открытыми ранами кожи. В воду добавляется специальная соль для ванн для создания изотонической, рН-нейтральной воды, чтобы уменьшить боль. Чтобы приготовить ванну с морской водой для младенцев с буллезным эпидермолизом, на каждый литр воды добавляют пять чайных ложек соли.
Как может выглядеть врожденный ихтиоз у детей
Второе место среди генных дерматозов занимает ихтиоз. Он тоже насчитывает не одно заболевание и имеет много разных форм. Но в период новорожденности особенно значимы следующие.
Эпидермолитический ихтиоз. У новорожденных это состояние характеризуется распространенными эрозиями на коже, как и при буллезном эпидермолизе. Но при ихтиозе на фоне пузырей и эрозий есть еще и сильное шелушение кожи. Лечение малышей с ихтиозом складывается из нанесения увлажняющих средств и применения специальных перевязочных материалов, которые защитят кожу от новых ран и присоединения инфекции.
Коллодийный ребенок – это общее понятие некоторых форм ихтиоза, где такое состояние является главным при рождении. Дети, рожденные в коллоидной пленке, очень похожи друг на друга. Они появляются на свет с плотной, блестящей “кожей”.
Коллодийная пленка представляет собой целлофан-подобную структуру, которая плотно облегает кожу малыша, в результате чего кожа век и рта выворачивается наружу из-за сильного натяжения кожи. Коллодиевая мембрана проходит в течение двух-четырех недель жизни.
Младенцы с коллодиевыми мембранами подвержены риску температурной нестабильности, кожных инфекций и обезвоживания из-за чрезмерной потери воды через поврежденный кожный барьер. Таких новорожденных нужно выхаживать во влажном инкубаторе и каждые три часа наносить специальные кремы.
Чтобы способствовать родительской привязанности и грудному вскармливанию, ребенок может покидать инкубатор на короткие промежутки времени, начиная со второго дня жизни: 30 минут первоначально, затем увеличивая до 60 минут по мере роста ребенка.
Сегодня оба эти заболевания неизлечимы. В нашей стране есть фонд “Дети-бабочки”, который помогает семьям с такими детьми: оказывает социальную, психологическую, юридическую и медицинскую помощь с рождения. Врачи фонда работают 24/7, и к ним всегда можно обратиться.
Информация на сайте имеет справочный характер и не является рекомендацией для самостоятельной постановки диагноза и назначения лечения. По медицинским вопросам обязательно проконсультируйтесь с врачом.
Шелушение кожи у новорожденных
Содержание:
Подготовлено в соавторстве с врачом-дерматологом Полиной Васильевой
Нередко от консультантов в магазинах косметики можно услышать фразу: «У вас будет кожа, как у младенца». Мамы знают, что это так себе реклама, ведь она склонна к проблемам и требует постоянного ухода. Давайте поговорим об этом и обсудим, что делать, если у грудничка шелушится кожа.
Часто ли случается, что у младенца шелушится кожа?
Только вдумайтесь: за предыдущие девять месяцев ребенок ни разу не сталкивался с ситуацией, когда температура вокруг отличается от его собственной. Его кожа постоянно увлажнялась и никогда не контактировала с воздухом. Наконец, она не знала солнечного света и ни секунды не испытывала воздействия ультрафиолетового излучения. Теперь вы представляете, в какую переделку попал ваш любимый малыш, когда решил родиться 🙂
Обычно у младенца шелушится кожа, потому что ей нужно время для адаптации к жизни вне материнской утробы. Но есть и другие факторы, которые приводят к этой проблеме.
Если у новорожденного шелушится кожа, это физиологическое явление, и оно относится к норме. Такое состояние может наблюдаться примерно через сутки после рождения малыша и продолжается в течение 3–4 недель. Несмотря на то, что подобное состояние считается нормой, стоит показаться врачу для исключения врожденного ихтиоза и других кожных заболеваний.
Кроме этой причины, почему еще у новорожденного шелушится кожа?
Кожа грудничка очень нежная и тонкая. С помощью шелушения она может сообщать о самых разных проблемах — от некомфортных внешних условий, которые несложно устранить, до серьезных заболеваний, которые требуют грамотного лечения. Мы расскажем вам о самых распространенных проблемах, но при любых сомнениях рекомендуем обращаться к врачу.
Если обычная одежда должна просто не вызывать проблем с кожей, подгузники обязаны еще и позаботиться о том, чтобы эти проблемы не появились от контакта с выделениями. Покупайте для новорожденных только качественные подгузники и меняйте их не реже, чем через 3–4 часа.
Не забывайте, что даже лучший подгузник не сможет обеспечить отсутствие шелушений и покраснений, если не соблюдаются правила гигиены. При смене подгузника тщательно вытрите кожу крохи, смажьте складочки и дайте телу малыша подышать несколько минут.
Из-за сухого воздуха также высушиваются слизистые оболочки носа, что может стать причиной нарушения дыхания и сна.
В детской коже содержится большое количество влаги, в разы больше, чем у взрослого человека, но в силу целого ряда физиологических особенностей она очень легко теряет воду. Пересыхание чревато развитием разных дерматологических проблем. Кожа малыша начинает шелушиться и становится очень чувствительной к различным внешним факторам — высоким и низким температурам, пыли, механическим повреждениям, солнечным лучам и другим.
Некоторые родители очень серьезно относятся к гигиене малыша. Они покупают различные гели, шампуни, детскую пенку для ванн и множество других средств для купания. Все потом, когда ребенок подрастет! В нежном возрасте эти средства не помогают гигиене, а наоборот, могут разрушить и без того хрупкую естественную защиту кожи.
Ребенку нужно подбирать специально разработанные для детской кожи средства с хорошим составом (без парабенов, лаурилсульфата натрия, отдушек и др.).
Основная задача ухода за кожей ребенка — обеспечить ее увлажнение. Для этого используется всего два средства — детский крем и детское масло, ничего другого применять не стоит. Не забывайте тщательно смазывать все складочки на теле крохи, уделяйте особое внимание местам шелушения. И, конечно, покупайте средства только от надежных производителей и только в магазинах с репутацией.
Для увлажнения кожи важно обеспечить малышу потребление достаточного количества жидкости, особенно, если организм активно ее теряет. Например, если ребенок столкнулся с расстройством кишечника, сопровождающимся рвотой, или у него наблюдается повышенная потливость.
Ветер, холод, солнечный свет
Бывает такое, что у вас обветривается лицо? Вы когда-нибудь обгорали на солнце? А как чувствует себя ваша кожа после долгой прогулки по морозу? Теперь представьте, как все это воздействует на кожу малыша, которая в несколько раз тоньше!
Для профилактики шелушения у новорожденного защищайте открытые части его тела от ветра и прямого солнечного света. Старайтесь не гулять с ним по открытым продуваемым пространствам, выбирайте тенистую сторону улицы, используйте капюшон коляски, чтобы защитить кожу малыша. Перед тем, как начать собирать малыша на прогулку зимой, смажьте его лицо маслом или специальным кремом. В солнечные дни рекомендуется использовать крем с солнцезащитными свойствами. Убедитесь, что до выхода на улицу средство впиталось.
Если у грудничка шелушится кожа, это может быть проявлением внутренних проблем организма, наиболее частой из которых является пищевая аллергия. На этапе прикорма очень важно соблюдать правило последовательного введения продуктов. После того, как вы познакомили кроху с новым вкусом, нужно подождать несколько дней до следующего расширения меню и понаблюдать за возможными отрицательными реакциями организма. Если вы заметили, что кожа малыша стала шелушиться больше, чем прежде, скорее всего, дело в новом продукте.
Если ваш ребенок пока питается только молоком мамы, внимательно следите за своим рационом. Некоторые аллергены способны пройти все барьеры пищеварительной системы женщины и попасть в молоко, а оттуда — в организм крохи. Шелушится кожа у грудничка, и ситуация неожиданно стала хуже? Вспомните, не нарушали ли вы в последнее время диету.
Если кожа сушится из-за аллергической реакции, необходимо применение антигистаминных препаратов (конкретный препарат определяет врач). Родителям нужно позаботиться о том, чтобы ребенок не имел контакта с самыми распространенными аллергенами — шерстью животных, пылью, пыльцой растений, различными химикатами, а также на время исключить из рациона питания аллергенные продукты.
Желательно, чтобы вся одежда, непосредственно прикасающаяся к телу малыша, была натуральной. Покупайте ее только в проверенных магазинах — это гарантирует наличие необходимых гигиенических сертификатов. И научитесь уверенно отказываться от предложения бабушки-рукодельницы сшить для ребенка чудный комбинезон из своей старой юбки.
Средства для стирки
Если вы заметили, что проблемы усилились, а недавно вы как раз перешли на новое средство для стирки, больше не используйте его. А при покупке в магазине выбирайте средства, на которых написано, что они гипоаллергенные и подходят для стирки детских вещей.
При уже возникшем шелушении рекомендуется, в первую очередь, распознать реальную причину его возникновения. Если есть подозрения, что шелушение могли вызвать средства бытовой химии или личной гигиены, нужно заменить их или отменить вовсе.
Если обычная одежда должна просто не вызывать проблем с кожей, подгузники обязаны еще и позаботиться о том, чтобы эти проблемы не появились от контакта с выделениями. Покупайте для новорожденных только качественные подгузники и меняйте их не реже, чем через 3–4 часа.
Не забывайте, что даже лучший подгузник не сможет обеспечить отсутствие шелушений и покраснений, если не соблюдаются правила гигиены. При смене подгузника тщательно вытрите кожу крохи, смажьте складочки и дайте телу малыша подышать несколько минут.
Из-за сухого воздуха также высушиваются слизистые оболочки носа, что может стать причиной нарушения дыхания и сна.
В детской коже содержится большое количество влаги, в разы больше, чем у взрослого человека, но в силу целого ряда физиологических особенностей она очень легко теряет воду. Пересыхание чревато развитием разных дерматологических проблем. Кожа малыша начинает шелушиться и становится очень чувствительной к различным внешним факторам — высоким и низким температурам, пыли, механическим повреждениям, солнечным лучам и другим.
Нужно ли обращаться к врачу, если шелушится кожа у новорожденного?
В этой ситуации надо действовать так же, как и во всех других, связанных со здоровьем малыша: лучше перестраховаться и лишний раз съездить на прием к доктору, чем игнорировать свои сомнения и запустить проблему. Кроме того, есть несколько настораживающих симптомов, которые однозначно говорят о необходимости консультации со специалистом:
Малыш растет, а шелушение не становится меньше.
Кожа стала шелушиться неравномерно, на теле малыша появился один или несколько очагов, где проблема проявляется более остро.
Шелушение резко усилилось, особенно если при этом вы не вводили в прикорм новых продуктов, не надевали на малыша новую одежду, ничего не меняли в его жизни.
У грудничка не только шелушится кожа, но есть и другие симптомы кожных заболеваний — красные пятна или точки, зуд, прыщики, волдыри и прочие.
Изначально, кожа у младенцев практически не бывает сухой в силу насыщенности липидами. Но они растворяются под действием химических веществ (которые есть в стиральном порошке, в мыле, в моче), поэтому шелушение и воспаление кожных покровов у малышей встречается достаточно часто. Также сухой кожа может стать и вследствие проблем со здоровьем, а поэтому, при выраженном шелушении обязательно обратитесь ко врачу.
Что делать, если шелушится кожа у грудничка?
В первую очередь, не забывать, что обычно это — естественный этап развития, который малыш со временем перерастет. И принимать ряд мер для профилактики шелушения:
Используйте шампунь и детское мыло не чаще раза в неделю.
Не вытирайте кожу малыша после купания, а только промокните полотенцем, затем дайте ей высохнуть на воздухе.
После купания и переодевания смазывайте складочки на теле маслом.
Меняйте подгузники по необходимости, но не реже, чем каждые 3–4 часа. Вытерев кожу крохи, дайте ей подышать несколько минут.
Перед прогулкой зимой нанесите на открытые участки кожи масло, летом используйте солнцезащитный детский крем. Дайте средству впитаться до выхода на улицу.
Увлажняйте воздух в комнате малыша.
Используйте средства, предназначенные для стирки детской одежды.
Выбирайте подгузники, которые нежно заботятся о коже малыша.
И помните, что малыша не нужно «кутать», даже если вам кажется, что в помещении прохладно. Накопление лишнего тепла приводит к потливости. Даже если ребенок на ощупь сухой, это не означает, что его тело перестало испарять влагу. Перекутанные дети потеют, охлаждаются, снова потеют, снова охлаждаются, и этот процесс ведет к снижению иммунитета и различным заболеваниям. К тому же, пот увлажняет одежду, снижая ее теплозащитные свойства. Поэтому необходимо учитывать всевозможные индивидуальные особенности ребенка, а также временные ситуативные факторы, которые будут определять выбор оптимальной одежды.
Атопический дерматит у детей
Атопический дерматит — это заболевание, при котором кожа сильно зудит, становится раздраженной, красной, сухой, имеет неровности.
Атопический дерматит — распространенное кожное заболевание, входящее в группу болезней кожи, объединенных более широким термином «экзема».
Существуют и другие типы экземы: нумулярная, дисгидротическая и т. д. Тем не менее, термины «экзема» и «атопический дерматит» часто используют как синонимы.
Как правило, атопический дерматит дебютирует в младенческом возрасте (в 3–6 месяцев) и встречается у 15–20 % детей. Чаще всего его течение максимально тяжелое в первые 1–3 года жизни, по мере взросления ребенка тяжесть болезни снижается. Обычно атопический дерматит исчезает к школьному возрасту или периоду полового созревания. Однако у некоторых людей заболевание может сохраняться всю жизнь, изредка обостряясь, или проявляясь постоянно.
Каковы причины болезни?
Следует различать причину и триггеры атопического дерматита.
Причина до конца не известна современной науке, основной версией является набор генетических, иммунных и кожных изменений, в частности, дефицит кожного белка филаггрина, который отвечает за удержание влаги в коже.
Триггеры атопического дерматита весьма разнообразны, атопическая кожа чрезмерно чувствительна к раздражению, поэтому обострение могут вызвать повышенное потоотделение, жара, грубая одежда, моющие средства, сухость воздуха и т. д. Дети с атопическим дерматитом могут параллельно иметь аллергию на продукты питания, домашних или других животных, пылевых клещей, пыльцу деревьев и травы — эти аллергены также могут являться триггерами обострений.
В целом атопический дерматит имеет волнообразное течение, периоды обострений (чаще всего возникающие по неочевидным причинам или без причин) сменяются периодами ремиссии — отсюда появляется большой соблазн связывать обострения с факторами, не имеющими прямого отношения к болезни, и наоборот — приписывать лечебные свойства совершенно посторонним факторам (например, диете, которую родители начали по ошибке или от отчаяния).
Нельзя не упомянуть устоявшуюся вредную отечественную традицию называть атопический дерматит аллергическим (обычно связывая его с аллергией на белок коровьего молока) и лечить его диетами (строгая «гипоаллергенная» диета кормящей матери, и/или гидролизная/аминокислотная смесь ребенку). Действительно, если у ребенка есть непереносимость белков коровьего молока, она может усугублять или вызывать атопический дерматит, но не наоборот. Далеко не каждый ребенок с атопическим дерматитом имеет непереносимость белков коровьего молока или каких-либо других аллергенов. А значит, назначая диету, или дорогую и неприятную на вкус смесь, врач добавляет семье проблем, не помогая им. В большинстве случаев атопического дерматита выявление аллергий и исключение аллергенов не приносит никакой пользы.
Проявления атопического дерматита
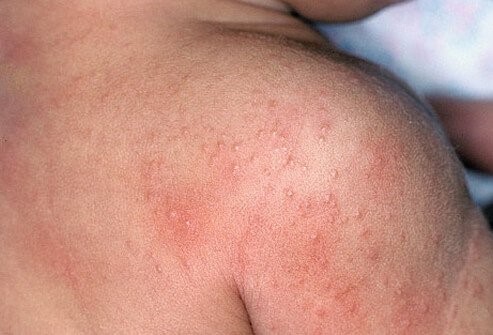
Кожные симптомы и локализация поражений различаются у детей разного возраста. Общие симптомы — появление на коже красных, сухих, зудящих пятен, которые возникают в результате воспаления. Обязательно присутствует зуд — от легкого до невыносимого, нарушающего сон и аппетит. При частом расчесывании на коже могут образовываться царапины (расчесы), мокнутия (отделение серозного экссудата через мельчайшие дефекты эпидермиса), корки или эрозии из-за вторичной инфекции. Иногда, если атопические поражения кожи, поражения от хронического зуда и вторичной инфекции длятся многие недели, могут развиваться очаги атрофии кожи (шрамы, гипопигментация/гиперпигментация, истончение или утолщение кожи).
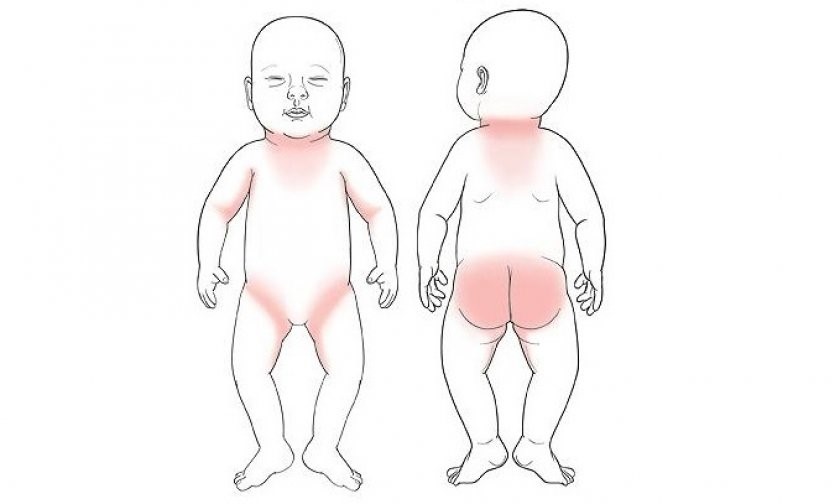
У младенцев атопический дерматит обычно поражает лицо, кожу волосистой части головы, руки и ноги. У детей старшего возраста, как правило, поражаются только локтевые сгибы, подколенные ямки и запястья. У некоторых детей с тяжелой формой болезни может поражаться все тело. Экзема вызывает сильный зуд, способный в свою очередь приводить к ряду вторичных проблем: нарушениям сна, потере веса, депрессии (у ребенка или у взрослого, который за ним ухаживает) и т. д.
Симптомы обычно ухудшаются в осенне-зимний период (этот факт принято связывать с включением центрального отопления и более суровыми внешними климатическими условиями) и улучшаются в весенне-летний период, а также на морских курортах (это принято связывать с обилием ультрафиолета и более мягкими климатическими влияниями на пораженную кожу). Обычно наиболее тяжелое течение болезни отмечается у детей в возрасте 6–18 месяцев (зимой обострения чаще и тяжелее, летом — реже и легче), затем год от года обострения все реже, протекают легче. К школе большинство детей выздоравливают или имеют проявления, не снижающие качество жизни.
Диагностика
Специального анализа или обследования для подтверждения диагноза атопический дерматит не существует, диагноз ставится клинически. Врач осмотрит сыпь, спросит о симптомах ребенка, семейном атопическом и аллергическом анамнезе. Наличие экземы у членов семьи (в детском возрасте или до сих пор) будет важным ключом к разгадке.
Врач исключит другие состояния, которые могут вызвать воспаление и зуд кожи. В случае затруднений с диагнозом или тяжелого течения болезни педиатр направит ребенка к детскому дерматологу или детскому аллергологу.
Врач может попросить исключить из рациона ребенка некоторые продукты (например, яйца, молоко, сою или орехи) на 2–3 недели, после чего снова ввести их в рацион и наблюдать за симптомами. Если диета приводит к облегчению сыпи, а провокация к ее явному обострению, это подтвердит диагноз и необходимость диеты.
Поскольку точных лабораторных методов подтверждения диагноза атопического дерматита нет, существуют критерии для стандартизации постановки клинического диагноза (самые известные — критерии Ханифина и Райки).
К большим относятся:
Пояснение каждого из этих симптомов выходит за рамки этой статьи; критерии приведены здесь для понимания того, чем руководствуется врач, выставляя диагноз атопического дерматита.
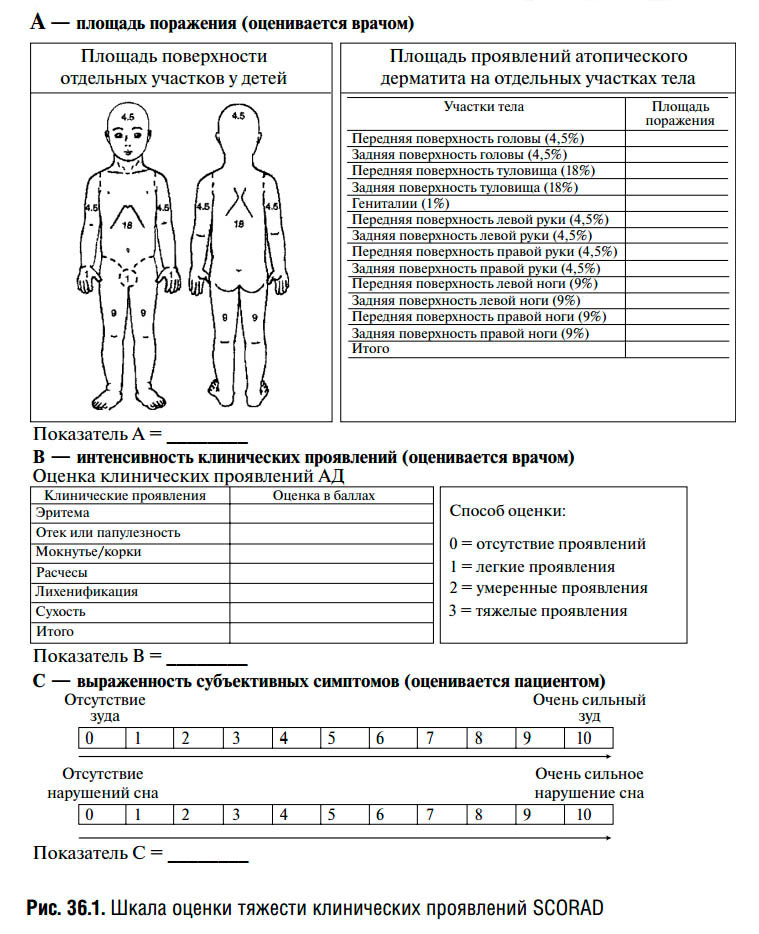
Также существуют различные шкалы оценки тяжести атопического дерматита, применяемые врачами и учеными, самой известной из них является шкала SCORAD. В этой шкале врачу необходимо отметить количество, распространенность и выраженность симптомов атопического дерматита, выразить их в баллах, суммировать баллы и на основе этой суммы выставить степень тяжести болезни.
Лечение атопического дерматита у детей
Не существует полноценного лечения атопического дерматита, то есть нет таких методов терапии, которые привели бы к полному выздоровлению (изменили долгосрочный прогноз болезни). Все существующие методы терапии изменяют лишь краткосрочный прогноз — на ближайшие месяцы.
Тем не менее, лечение необходимо:
Лечение делится на изменение быта (устранение триггеров) и лекарственные вмешательства (устранение симптомов).
Изменение быта. Что родители могут сделать сами?
Не позволяйте коже вашего ребенка становиться чрезмерно сухой, не допускайте тяжелого зуда, избегайте факторов, вызывающих обострения. Попробуйте следовать этим простым советам:
Лекарственные и немедикаментозные вмешательства. Что может предложить врач?
1. Местные (кожные) лекарства.
Основой лечения атопического дерматита являются эмоленты, они же лубриканты, они же увлажняющие местные препараты (кремы, мази, лосьоны). Поскольку сухость и зуд являются частью порочного круга прогрессирования сыпи при атопическом дерматите, на их устранение направлена первая линия терапии этого заболевания.
Эмоленты подбираются индивидуально, желательно покупать их в небольших объемах или пробниках, подбирать оптимальный вариант для кожи вашего ребенка (по качеству увлажнения, отсутствию неприятного пощипывания при нанесении, отсутствию усиления сыпи на сами эмоленты и по общей тактильной приятности для нанесения родителями). Эмолент применяется минимум 1 раз в день на все тело (оптимальное время нанесения — первые 5 минут после купания) и 2–4 раза на самые пораженные участки кожи. При серьезных обострениях с мокнутием, расчесами и корками даже самый «не щиплющий» эмолент может выраженно щипать (как спирт, который вызывает жжение на поврежденной коже, но дает лишь приятный холодок на здоровой). Если вы заметили, что ребенок беспокоится при нанесении эмолента, не мажьте самые пораженные участки в период яркого обострения, наносите его вокруг расчесанных участков. На расчесанные участки используйте местный стероид или ингибитор кальциневрина (см. ниже). Как только противовоспалительный крем уберет обострение, вы сможете снова наносить эмолент сплошным слоем на все пораженные участки, не доставляя ребенку дискомфорт.
Второй линией терапии являются топические (местные) стероиды или, в простонародье, «гормональные кремы». Они используются только для того, чтобы сбить обострение.
Педиатру часто приходится сталкиваться с двумя крайностями: чрезмерным страхом родителей перед топическими стероидами и злоупотреблением топическими стероидами. Избегайте их, они могут сильно навредить вашему ребенку.
Стероиды являются высокоэффективными препаратами, позволяющими подавлять обострение атопического дерматита, и приводить к ремиссии или значительному облегчению тяжести симптомов. Однако они должны использоваться по строгим правилам:
Третьей линией терапии являются ингибиторы кальциневрина (крем с пимекролимусом или такролимусом). Они похожи по действию на стероиды, но стероидами не являются. Ингибиторы кальциневрина лишены части недостатков стероидов (почти не вызывают периоральный дерматит, например), но имеют свои — вызывают жжение кожи, фотосенсибилизацию, значительно слабее стероидов и др. Ваш врач расскажет о них подробнее, если потребуется такое назначение.
Все виды местной терапии хорошо обобщены в короткой и простой памятке для родителей. Вы можете распечатать ее для вашего врача и попросить заполнить пустые строчки препаратами и схемами, наиболее подходящими по его мнению.
2. Системные противозудные препараты.
Антигистаминные препараты — это лекарства от аллергии. Их также можно использовать для уменьшения зуда. Наиболее полезны, когда их дают перед сном (антигистаминные препараты могут вызвать сонливость у ребенка).
3. Ванны с отбеливателем.
Атопический дерматит усугубляется избыточным ростом бактериальной флоры на коже ребенка. Регулярные ванны с разбавленным отбеливателем уменьшают количество бактерий на коже, могут облегчить тяжелое течение атопического дерматита (не используются при легкой и средней тяжести течения болезни) и снизить риск бактериальных инфекций. Их рекомендуется проводить 1–2 раза в неделю, при сильном обострении можно делать это чаще. Подробнее о ваннах с отбеливателем можно прочитать здесь.
4. Влажные обертывания.
После применения местных стероидных препаратов ребенку можно накладывать влажные повязки. Это делает лекарство более эффективным, помогая ему глубже проникать в кожу. Влажные обертывания могут быть эффективными и сами по себе. Обсудите их применение с вашим врачом и почитайте о них подробнее в нашей статье.
Регулярные посещения врача — очень важны. Врач будет следить за динамикой изменений кожи вашего ребенка, побочными эффектами от приема стероидных препаратов и инфекций. Он может изменять схему лечения от приема к приему, балансируя между вредом от болезни и побочными действиями от лекарств. Чем агрессивнее будет протекать атопический дерматит у вашего ребенка, тем более серьезные препараты врач будет назначать, и наоборот, во многих легких случаях он может порекомендовать только эмоленты и антигистамины при зуде.
Фотографируйте максимальные проявления сыпи у вашего ребенка в ожидании приема врача, так как ко дню приема сыпь может сильно измениться; фотографии помогут врачу лучше сориентироваться относительно вида и тяжести сыпи и подобрать оптимальную терапию.
Основные сведения о терапии атопического дерматита вы можете получить, послушав эту лекцию (с 31 минуты). Много дополнительных материалов по атопическому дерматиту можно найти в этом посте и комментариях к нему.