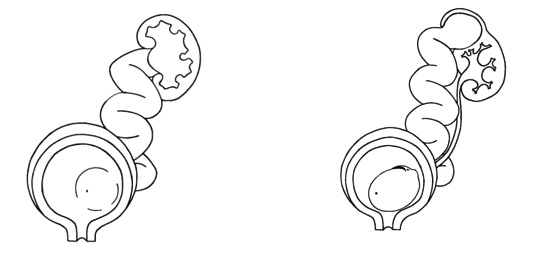
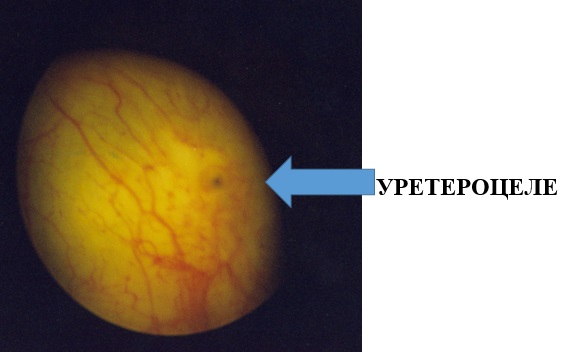
Уретероцеле
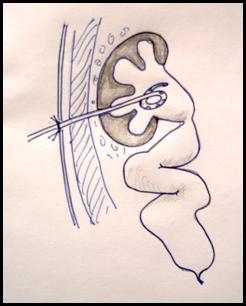
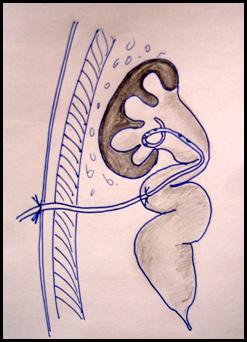
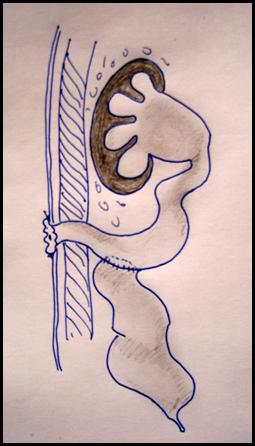
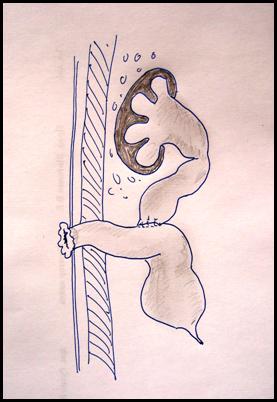
Уретероцеле — это врожденное кистозное расширение подслизистого отдела мочеточника, выбухающего в полость мочевого пузыря. В подавляющем большинстве случаев патология вызвана сужением устья мочеточника, что приводит к нарушению оттока мочи из мочеточника, перерастяжению последнего, повышению давления в чашечно-лоханочной системе почки.
Причины
Первичного уретероцеле (врожденного) — замедленное или неполное рассасывание ткани внутри мочеточника плода, приводящее к его сужению и задержке в нем мочи.
Вторичного (приобретенного) –ущемление камня (при мочекаменной болезни) в устье (отверстие мочеточника в мочевом пузыре) мочеточника.
Симптомы
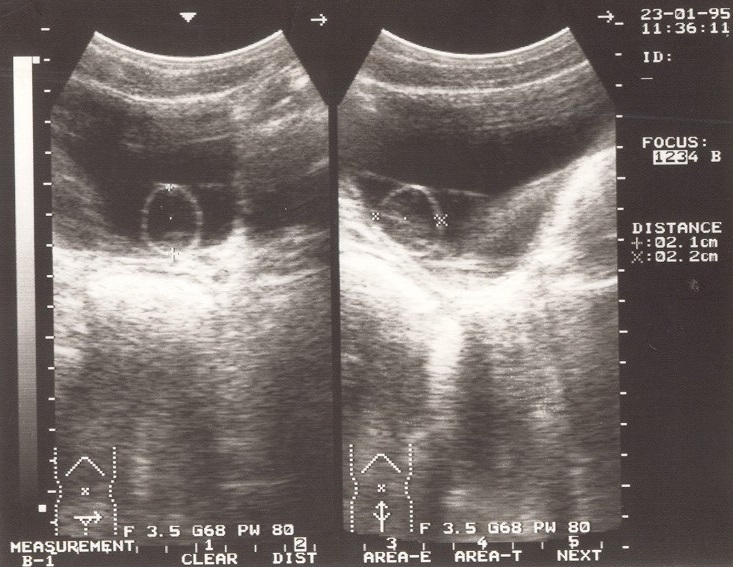
Диагностика заболевания основана на проведении внутривенной урографии, УЗИ, цистографии и цистоскопии.
Профилактика
Найти ближайшую к вам клинику
Клиника на Невской
Клиника на Ангарской
Клиника на Кубанской
Заполните форму обратной связи и наши
операторы свяжутся с Вами
Оставляя свои персональные данные, Вы даете добровольное согласие на обработку своих персональных данных. Под персональными данными понимается любая информация, относящаяся к Вам, как субъекту персональных данных (ФИО, дата рождения, город проживания, адрес, контактный номер телефона, адрес электронной почты, род занятости и пр). Ваше согласие распространяется на осуществление Общество с ограниченной ответственностью Научно-производственное объединение «Волгоградский центр профилактики болезней «ЮгМед» любых действий в отношении ваших персональных данных, которые могут понадобиться для сбора, систематизации, хранения, уточнения (обновление, изменение), обработки (например, отправки писем или совершения звонков) и т.п. с учетом действующего законодательства. Согласие на обработку персональных данных даётся без ограничения срока, но может быть отозвано Вами (достаточно сообщить об этом в Общество с ограниченной ответственностью Научно-производственное объединение «Волгоградский центр профилактики болезней «ЮгМед»). Пересылая в Общество с ограниченной ответственностью Научно-производственное объединение «Волгоградский центр профилактики болезней «ЮгМед» свои персональные данные, Вы подтверждаете, что с правами и обязанностями в соответствии с Федеральным законом «О персональных данных» ознакомлены.
Уретероцеле
Шмыров О.С., Кулаев А.В.
На сегодняшний день уретероцеле делятся на внутрипузырные, которые полностью находятся в просвете мочевого пузыря, и эктопические, нижняя часть которых располагается в шейке мочевого пузыря или в уретре. Встречается уретероцеле как единственного, так и удвоенного мочеточника. В последнем случае оно связано с мочеточником верхнего сегмента.
Клинические проявления
Клинически уретероцеле обычно проявляется классическими симптомами хронического пиелонефрита. При эктопических и крупных внутрипузырных уретероцеле изредка имеются жалобы на затрудненное мочеиспускание, вследствие закупорки шейки мочевого пузыря.
Диагностика
1. УЗИ основной скрининговый метод, позволяющий выявить уретероцеле у детей.
В проекции устья мочеточника визуализируется тонкостенное жидкостное образование на стороне поражения. Со стороны почки отмечается расширение чашечно-лоханочной системы и мочеточника.
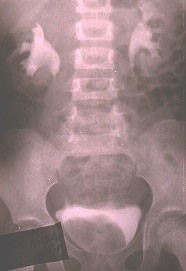
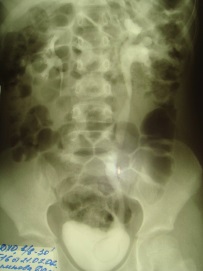
2. Эксреторная урография.
При отсутствии функции почки на рентгенограмме выявляется дефект наполнения овальной формы
При наличии функции почки дефект наполнения имеет форму кольца.
Метод исследования, при котором проводится осмотр уретры и полости мочевого пузыря, позволяющий визуализировать уретероцеле.
4. Микционная цистография
Метод исследования, позволяющий выявить наличие пузырно-мочеточникового рефлюкса, заболевания, часто встречающегося одновременно с уретероцеле.
Лечение
На сегодняшний день существует два направления лечения уретероцеле – хирургический и эндоскопический.
Хирургические вмешательства при сохранной функции почки или сегмента заключаются в иссечении уретероцеле и выполнении реконструктивной пластической операции, направленной на восстановление пассажа мочи и профилактику появления пузырно-мочеточникового рефлюкса. При отсутствии функции почки или сегмента проводятся органоуносящие операции (нефрэктомия, геминефрэктомия).
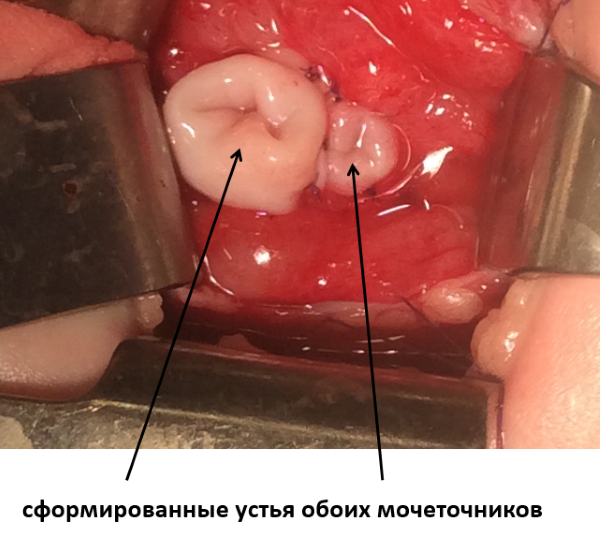
В отделении плановой хирургии и урологии-андрологии МДГКБ реконструктивные операции выполняются как открыто, так и с использованием видеоэндоскопических технологий.
Ниже представлены интраоперационная фотографии:
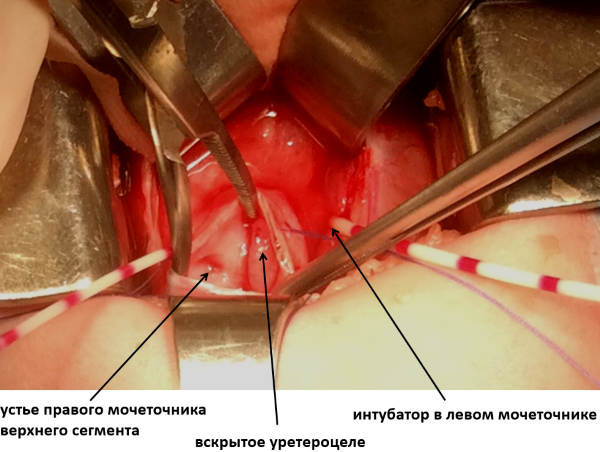
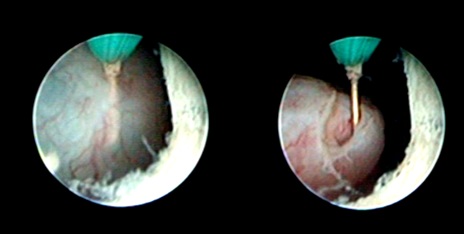
В отделении плановой хирургии и урологии – андрологии МДГКБ также используется альтернативный метод лечения уретероцеле – эндоскопическая электроинцизия уретероцеле с использованием инструментов, введенных через мочеиспускательный канал. Вмешательство направлено на создание нового устья мочеточника, форма, размеры и положение которого обеспечивают свободный отток мочи из мочеточника при наименьшем риске возникновения пузырно-мочеточникового рефлюкса.
Преимуществами метода является его малая травматичность, отсутствие необходимости дренирования верхних мочевых путей, отсутствие необходимости нахождения ребенка в реанимации после операции, кратковременный аппаратно-масочный наркоз. Длительность операции составляет приблизительно 15-20 минут.
На эндофотографии – этапы вскрытия уретероцеле.
Выбор метода лечения осуществляется лечащим врачом в зависимости от типа уретероцеле, его размером, наличия сопутствующих заболеваний.
В своевременно начатого лечения и отсутствия выраженного повреждения почки к началу лечения – прогнохз благоприятный.
Отделение ПЛАНОВОЙ ХИРУРГИИ И УРОЛОГИИ-АНДРОЛОГИИ
Морозовская детская городская клиническая больница
Москва, 2015г.
Oбструктивный мегауретер
Robert A Mevorach, MD
В 1923, Caulk обнаружил у пациента расширение мочеточника в дистальном отделе без признаков гидронефроза и назвал это состояние мегалоуретер. Тридцать лет спустя Swenson сформулировал нейрогенные причины возникновения мегаколон и мегауретера и лечил своих больных отведением мочи, выведением мочеточника на кожу, кишечной аугментацией и принудительной перистальтикой. Stephens, Nesbitt и Withycombe рекомендовали наблюдение, удвоение питьевой нагрузки и удаление патологически измененной почки с расширенным мочеточником при возникновении инфекции мочевых путей. Они разрабатывали операции и доступы с мочеточнику.
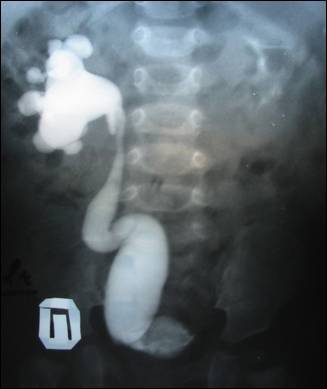
Рис.1. Ребенок 6 мес. с обструктивным мегауретером справа 2ст..
Johnston, Hendren, and Creevy предложили хирургическое лечение путем удаления дистального (суженного) участка мочеточника и имплантации его в мочевой пузырь подобно операциям при ПМР. Williams своими исследованиями доказал, что первичный мегауретер с менее выраженными проявлениями может со временем подвергаться обратному развитию и постепенному излечению с великолепными клиническими и радиологическими отдаленными результатами.
Проявления заболевания: Дети с обструктивным мегауретером могут жаловаться на боли в животе, гематурию, инфекция мочевых путей (лейкоцитурия), лихорадку неясной этиологии или пальпируемое объемное образование в животе. Наиболее часто заболевание выявляется как расширение ЧЛС при ультразвуковом обследование на ранних сроках беременности.
Патология: Термин мегауретер предполагает расширение и увеличение длины мочеточника. Мегауретер может быть первичным (врожденным) и вторичным приобретенным (стеноз устья за счет длительного стояния камня мочеточника и др.) Кроме того мегауретер может быть 1)рефлюксирующий не обструктивный и 2) нерефлюксирующий обструктивный. Очень редко встречается вариант сочетания мегауретера рефлюксирующего и обструктивного одновременно. Этот диагноз устанавливается на основании радиологических и клинических и др. исследований. В данном разделе обсуждается первичный обструктивный мегауретер. В детской практике наиболее часто используют классификацию обсруктивного мегаретера предложенную (D.Beurton 1986) (Рис.2)
Рис.2. Классификация обструктивного мегауретера (D.Beurton 1986)
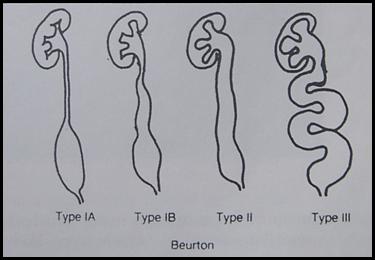 |
1(А)ст. расширение мочеточника в дистальном отделе, без расширения ЧЛС
1(В)ст. расширение мочеточника в дистальном отделе и средней трети незначительным расширением ЧЛС
2ст. выраженное расширение мочеточника на свем протяжении и дилятация чашечек.
Этиология: Причиной возникновения первичного (врожденного) обструктивного мегауретера считают структурные нарушения в мышечном слое дистального сегмента мочеточника, которые характеризуются различной степенью уменьшения или отсутствия продольных мышечных фиброзных волокон, гипертрофией или гиперплазией циркулярных фиброзно-мышечных волокон или увеличения соединительно-тканных волокон. Эти изменения определяют патологию и могут быть выражены в различной степени от минимальных проявлений до полной обструкции.
Патофизиология: Частичная обструкция в измененном дистальном сегменте мочеточника служит причиной прогрессивной дилятации (расширения) мочеточника в проксимальном направлении. Развивается так же гидронефротическое расширение (увеличение размеров лоханки и чашечек). Эти изменения наступают в случае, когда нарушается сократительная способность. Мочеточник более не в состоянии адекватно эвакуировать мочу, увеличивается внутрипочечное давление, страдает пункция почки. Полная обструкция мочеточника встречается очень редко и обычно сопровождается отсутствием функции почки.
Клиника: Ультразвуковое обследование в период беременности выявляет отклонения и наличие урогенитальных аномалий у 1:100 новорожденных; в большинстве случаев это гидронефроз. Клинические признаки первичного мегауретера, которые в меньшей степени выявляются при УЗИ плода включают следующие:
Проявления заболевания (Endications)
Диагноз устанавливается радиологически, определяется суженный дистальный мочеточниковый сегмент, впадающий в нормальное устье мочеточника. Эндоскопически проходимость мочеточника зачастую не нарушена, подслизистый туннель не сужен и легко пропускает мочеточниковый катетер при ретроградном введении. При наблюдении за перистальтикой мочеточника на флуороскопии (ЭОП) отмечается затруднение пассажа мочи и наличие феномена «стоячей» или «обратной» волны.
Сочетанные аномалии возможны следующие:
ОСОБЕННОСТИ АНАТОМИИ И ПРОТИВОПОКАЗАНИЯ
Особенности анатомии: Врожденные и приобретенные повреждения являются причиной обструкции в дистальном сегменте мочеточника и в каждом конкретном случае, усложняют и запутывают диагноз. Первичный обструктивный мегауретер может быть единственного мочеточника и при удвоении коллекторной системы.
СТАНДАРТЫ
Лабораторные анализы:
Исследования:
Диагностические методы:
Ю.Э.Рудин, Д.А.Галицкая Совершенствование техники пневмовезикоскопического доступа для коррекции врожденных пороков развития нижних мочевых путей у детей. (Обзор литературы) Ж.Экспериментальная и клиническая урология. 2020 №3. С.154-160 (№ 2250 из Перечня ВАК) doi: 10.29188/2222-8543-2020-12-3-154-160
Ю.Э. Рудин, Д.В. Марухненко, Д.А.Галицкая,Д.К.Алиев, А.Б.Вардак, Г.В.Лагутин Возможности пневмовезикоскопического доступа при коррекции патологии уретеровезикального сегмента мочеточника и мочевого пузыря у детей. Ж.Урология Scopus (№ 837 из Перечня ВАК) 2021, №1.С. 95-102
BIBLIOGRAPHY
eMedicine Journal, June 22 2001, Volume 2, Number 6
© Copyright 2001, eMedicine.com, Inc.
Методы отведения мочи (дренирования мочеточника и почки) при лечении мегауретера у детей. (из статьи Ю.Э.Рудина с соавт. 2001г.)
Показания для оперативного отведения мочи
НЕФРОСТОМИЯ
Преимущества
Недостатки
ИНТУБАЦИОННАЯ УРЕТЕРОПИЕЛОСТОМИЯ
Преимущества
Недостатки
Т-ОБРАЗНАЯ ПРЯМАЯ УРЕТЕРОКУТАНЕОСТОМИЯ
Преимущества
Недостатки
Т-ОБРАЗНАЯ ОБРАТНАЯ УРЕТЕРОКУТАНЕОСТОМИЯ
Преимущества
Недостатки
ТЕРМИНАЛЬНАЯ УРЕТЕРОКУТАНЕОСТОМИЯ
Преимущества
Недостатки
Выводы:
Терминальная уретерокутанеостомия противопоказана при мегауретере единственной почки.
Результаты лечения
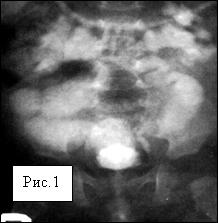 | 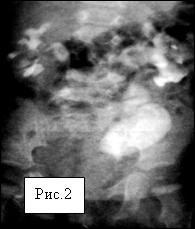 | 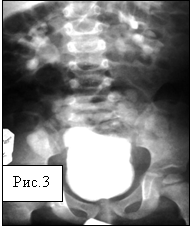 |
Рис.1. Ребенок 4 мес. с двусторонним обструктивным мегауретером.
Рис.2. Тот же ребенок на этапах лечения в возрасте 11 мес.
Рис.3. Тот же ребенок в возрасте 2 лет. Признаков мегауретера нет, ПМР не определяется – выздоровление.
Уретероцеле и уролитиаз
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Введение Уретероцеле – это аномалия развития мочевой системы, которая представляет собой локальное кистовидное расширение всех слоев терминального отдела мочеточника [1–4]. Данный вид аномалии принято относить к сочетанным порокам развития мочевых путей [5–7]. Хотя, вероятно, следует согласиться с тем, что уретероцеле является самостоятельной формой [8], которая требует квалифицированного классификационного соглашения. Проблема уретероцеле и связанных с ним осложнений (наиболее частое из которых – уролитиаз) остается до настоящего времени актуальной, поскольку обобщающие исследования отсутствуют, а отдельные фрагменты в публикациях не могут отражать всей проблемы в целом [9–15]. В выяснении вопросов этиологии и патогенеза уролитиаза исключительно важное значение придается нарушениям уродинамики верхних мочевых путей при уретероцеле. Длительная обструкция и уростаз являются идеальными условиями для камнеобразования, а присоединение мочевой инфекции приводит к ускорению этого процесса.
Уретероцеле – это аномалия развития мочевой системы, которая представляет собой локальное кистовидное расширение всех слоев терминального отдела мочеточника [1–4]. Данный вид аномалии принято относить к сочетанным порокам развития мочевых путей [5–7]. Хотя, вероятно, следует согласиться с тем, что уретероцеле является самостоятельной формой [8], которая требует квалифицированного классификационного соглашения. Проблема уретероцеле и связанных с ним осложнений (наиболее частое из которых – уролитиаз) остается до настоящего времени актуальной, поскольку обобщающие исследования отсутствуют, а отдельные фрагменты в публикациях не могут отражать всей проблемы в целом [9–15]. В выяснении вопросов этиологии и патогенеза уролитиаза исключительно важное значение придается нарушениям уродинамики верхних мочевых путей при уретероцеле. Длительная обструкция и уростаз являются идеальными условиями для камнеобразования, а присоединение мочевой инфекции приводит к ускорению этого процесса.
Сочетание уретероцеле и уролитиаза до настоящего времени остается, по сути, малоизученной проблемой. Это объясняется рядом обстоятельств. Прежде всего существует терминологическая путаница, основанная на недостаточном учете механизмов этиологии и патогенеза данного порока интрамурального отдела мочеточника. Недостаточная интерпретация данных, полученных в процессе клинического обследования пациента, в ряде случаев приводит к необоснованным выводам. И, наконец, бытующее среди клиницистов мнение о малой распространенности данной аномалии в практике врача-уролога объясняет недостаточную готовность специалистов к выработке рациональной лечебной тактики при различных формах уретероцеле.
Таким образом, к основным нерешенным вопросам можно отнести следующие. Чем определяется выбор хирургического лечения уретероцеле? Какова должна быть лечебная тактика при камнях в зависимости от вида и размеров уретероцеле? Как следует поступать при наличии уретероцеле, не содержащего камня, и одностороннем камне почки?
Материалы и методы
Под нашим наблюдением находился 51 пациент, у которых истинное уретероцеле сочеталось с уролитиазом, что составило 43,2% всех больных с данным пороком развития и 9,6% всех проявлений уролитиаза аномалийных почек. Процесс чаще носил односторонний характер (82,3%), хотя имело место и двустороннее поражение (17,7%). У подавляющего числа лиц (84,3%) уретероцеле носило ортотопический характер. Гетеротопический вариант, относящийся к верхнему сегменту удвоенной почки, имел место у 8 пациентов (15,7%). Отмечено преобладание женщин в соотношении 2,7:1,0. Средний возраст пациентов составил 41,9±2,0 лет, при этом наибольшее количество больных приходилось на возрастную группу 31–50 лет (58,8% наблюдений), что подчеркивает существенную социальную значимость этой проблемы. В анализируемую группу включены также 5 пациентов, у которых уретероцеле не содержало конкремента, однако камень был диагностирован в полой системе ипсилатеральной почки, а также 8 пациентов, у которых наблюдалось одностороннее сочетание камня почки с камнем в уретероцеле.
При наличии камней в почках и мочеточниках средний размер уретероцеле составил 20,7±1,3 мм – размеры относительно небольшие. Средняя условная площадь камня равнялась 1,4±0,2 см2. При этом камни в уретероцеле представлены у 46 пациентов (90,2%). Достаточно частым осложнением являлся множественный характер конкрементов (21,6%).
Важное значение для определения лечебной тактики и дальнейшего прогноза имеют параметры уродинамики верхних мочевых путей. Она оценивалась по 4-балльной шкале: 1 балл – отсутствие нарушения уродинамики; 2 – умеренное расширение мочеточника без расширения лоханки и чашечек и при сохранном функциональном состоянии почки; 3 – тотальная дилатация мочеточника и лоханки без расширения чашечек при сохранной более чем на 50% функциональной активности почки; 4 – нарушения уродинамики верхних мочевых путей распространяются на чашечки, а функция почки утрачена на 75%. Средние показатели, отражающие нарушения уродинамики верхних мочевых путей, соответствовали 1,6±0,2 балла.
Помимо формы и размеров уретероцеле, анатомо-функционального состояния верхних и нижних мочевых путей, а также возраста пациентов при выработке стратегии лечения оценивают степень активности хронического пиелонефрита. Если в предыдущих исследованиях, касавшихся уретероцеле, основу диагностики составляло количественное определение лейкоцитурии [8], то в настоящее время о степени активности хронического пиелонефрита судить без проведения бактериологического исследования мочи не представляется возможным. Исходная бактериурия выявлена у 23 пациентов, что составило 45,1% всех случаев сочетания уретероцеле и уролитиаза, причем превышение пороговой цифры в 105 КОЕ/мл наблюдалось у 68,2% пациентов.
В лечении сочетаний уретероцеле и уролитиаза предпочтение отдавалось эндоскопическим вмешательствам, которые выполнены 43 взрослым пациентам. При этом все манипуляции осуществлялись под обезболиванием. Преимущество отдавалось эпидуральной анестезии (25), которая при минимальном воздействии на сердечно-сосудистую и дыхательную системы обеспечивала возможность двустороннего контакта с пациентом в ходе всей манипуляции, позволяя осуществлять послеоперационное обезболивание при меньших затратах анестетика.
Результаты
Основные цели любой операции – восстановление нормальной уродинамики верхних мочевых путей с сохранением функционального состояния почки, удаление конкремента, а также профилактика возможных сопутствующих осложнений, главным из которых является развитие пузырно-мочеточникового рефлюкса.
У большинства пациентов (87,8% всех оперированных) как с ортотопическими, так и с гетеротопическими вариантами порока, осложненными уролитиазом, основными оперативными вмешательствами стали эндоскопическая перфорация (5) и рассечение стенки уретероцеле (38).
Необходимыми условиями данных операций были наличие небольших и средних размеров уретероцеле (не более 30 мм), отсутствие нарушения сократительной способности терминального отдела мочеточника, умеренное нарушение уродинамики верхних мочевых путей (не более 2 баллов), а также сохранная функция почки при отсутствии обострения пиелонефрита.
При выборе модификации эндовезикальной операции предпочтение отдавалось рассечению уретероцеле при помощи петли типа «Hook» и Ho:YAG-лазера, поскольку разрез стенки кисты получается при этом более контролируемым, а воспалительный отек тканей, как правило, – менее выраженным. Главным аргументом было то, что при этом легче осуществляется уретеролитоэкстракция камня либо его фрагментов после контактной уретеролитотрипсии.
Желая максимально снизить риск развития послеоперационных осложнений, в т. ч. пузырно-мочеточникового рефлюкса, особое внимание уделяли антирефлюксным модификациям трансуретрального рассечения уретероцеле. Полученные результаты соотносятся с литературными данными [16–19], свидетельствующими о том, что наилучшим образом задачам декомпрессии уретероцеле, восстановления нарушенной уродинамики верхних мочевых путей, удаления конкремента и профилактики пузырно-мочеточникового рефлюкса соответствует поперечная инцизия уретероцеле по типу «smiling mouth». Образующаяся при этом верхняя, флотирующая в мочевом пузыре часть передней стенки уретероцеле при повышении внутрипузырного давления выполняет роль створки клапана, препятствуя обратному току мочи в мочеточник.
Продольное рассечение стенки уретероцеле стремились выполнять по возможности из визуально определяемой зоны суженного устья мочеточника по ходу межмочеточниковой складки медиально на протяжении 5–8 мм. Дальнейшие действия определялись рядом обстоятельств. Особое внимание нами уделялось тщательной коагуляции кровеносных сосудов в области инцизии. При размерах камня до 10 мм в максимальном измерении и отсутствии вторичных воспалительных изменений со стороны стенки кисты осуществляли уретеролитоэкстракцию (7) при помощи корзинки Дормиа (1) или эндоскопических щипцов-захватов (6), стремясь захватить камень по его наименьшему диаметру. Этот прием позволяет надежно фиксировать конкремент и является методом активной профилактики его миграции проксимально по мочеточнику. Саму манипуляцию осуществляли под прямым визуальным контролем или под контролем рентгенотелевидения. Мы избегали резких, насильственных действий при извлечении конкремента, стремясь достичь цели не за счет минимизации времени манипуляции, а в соответствии с принципом «максимальная эффективность при минимуме осложнений». При несоответствии размера конкремента диаметру произведенного рассечения стенки уретероцеле считаем, что дополнительное увеличение разреза менее опасно, чем насильственное извлечение непропорционально крупного камня. Для предупреждения ятрогенной травматизации уретры, связанной с извлечением камня целиком через мочеиспускательный канал, у 15 пациентов предварительно выполняли цистолитотрипсию – механическую у женщин (9) и электрогидравлическую у мужчин (6).
Крупные камни в уретероцеле, один из размеров которых превосходил 10 мм, для осуществления простой уретеролитоэкстракции требовали более обширной инцизии уретероцеле, что повышало вероятность формирования пузырно-мочеточникового рефлюкса в послеоперационном периоде. В ряде клинических ситуаций для удаления конкремента приходилось прибегать к уретероскопии и контактной уретеролитотрипсии (19 пациентов).
При выборе конкретного способа литотрипсии мы отдавали предпочтение ультразвуковой и уретеролитотрипсии при помощи гольмиевого (Ho:YAG) лазера, отказавшись от электрогидравлического способа разрушения конкремента. Это объясняется тем, что при указанных методах камень не разрушается сразу на несколько крупных фрагментов, как при электрогидравлическом способе, создавая предпосылки для ретроградной миграции осколков с током промывной жидкости, а как бы скусывается небольшими частями, которые тотчас аспирируются [20–23].
Особую клиническую группу больных составляли пациенты, у которых имелись односторонние камни как в уретероцеле, так и в почке (8), а также пациенты с бескаменным уретероцеле небольших размеров и конкрементами в гомолатеральных почках (5). Общим для всех больных в подобной ситуации является необходимость решения двуединой задачи при составлении плана лечения: устранение обструкции мочеточника в виде уретероцеле и последующее применение дистанционной ударно-волновой литотрипсии (ДУВЛ) по поводу камней почки. При решении вопроса о способе декомпрессии неосложненного уретероцеле мы предпочитали электрорассечение стенки методу электроперфорации, поскольку считали объем последней недостаточным для будущего отхождения фрагментов камня. ДУВЛ выполняли в среднем спустя 27,5±3,2 дня. Количество сеансов на 1-го больного составило 1,33±0,44 за 1 сессию, в т. ч. у 2-х пациентов дважды.
Особая сложность возникает у пациентов с ортотопическим уретероцеле крупных размеров – более 30 см3 при значительном нарушении уродинамики (3–4 балла) верхних мочевых путей. Трансуретральная эндоскопическая операция в подобных ситуациях не оправданна ввиду того, что она не в состоянии обеспечить радикальное устранение анатомического порока и потенциально значительно повышает риск возникновения везико-ренального рефлюкса и обострения пиелонефрита. В этой связи обоснованным и единственно возможным методом лечения является уретероцистонеостомия по методике Politano – Leadbetter’а. Она была выполнена у 6 пациентов. Данная операция, технически отработанная в неосложненных условиях, при наличии конкремента в исключительных случаях может сопровождаться дополнительными сложностями. Это связано с тем, что до выполнения реконструктивно-пластической операции необходимо решить проблему удаления камня, который может мигрировать проксимально по расширенному мочеточнику. В подобных ситуациях мы разбивали оперативное вмешательство на 2 этапа. Вначале под эпидуральной анестезией выполняли трансуретральную электроинцизию стенки уретероцеле, а затем уретероскопию и уретеролитотрипсию. Следующим этапом проводилась реконструктивно-пластическая операция. Вопросы о сроках выполнения этапного лечения еще окончательно не разрешены. При неосложненном течении 1-го этапа, в условиях одного анестезиологического обеспечения считали допустимым выполнение 2-х этапов в 1 лечебную сессию.
Результаты лечения оценивались по уровню возникших осложнений и вспомогательных манипуляций, с одной стороны, а также по степени элиминации конкремента из мочеточника, с другой. Надо отметить, что осложнений, непосредственно связанных с уретеролитоэкстракцией, не отмечено ни в одном случае.
Наиболее частым осложнением ближайшего послеоперационного периода являлось развитие острого пиелонефрита (6), профилактикой которого служила адекватная антибактериальная терапия с обязательным учетом бактериологического исследования культуры мочи, полученной раздельно из почки и мочевого пузыря. Помимо этого эндоскопические операции обязательно завершались дренированием мочевого пузыря катетером Фолея 12–14 Fr. Такой подход, по нашему мнению, обеспечивает функциональный покой мочевому пузырю, улучшая процесс регенерации раневой поверхности, а также является методом активной профилактики пузырно-мочеточникового рефлюкса высокого давления и активизации пиелонефрита. Сроки послеоперационного дренирования сугубо индивидуальны, однако в наиболее общем виде мочепузырный катетер удаляли спустя 3–5 сут.
У 1 пациента после продольного рассечения стенки гетеротопического уретероцеле с последующей уретеролитоэкстракцией возник пузырно-мочеточниковый рефлюкс в верхнюю половину удвоенной почки. По нашему мнению, это связано с деформацией устья терминального отдела мочеточника на фоне нарушения его сократительной способности и выраженного нарушения уродинамики верхних мочевых путей. Отметим, что в числе прочих при этом варианте порока лечебными опциями являются как геминефруретерэктомия с трансвезикальным иссечением оболочек уретероцеле или его интраоперационной аспирацией, так и уретероцистонеостомия по антирефлюксной методике, равно как и межмочеточниковый или уретеропиелоанастомоз в сочетании с аспирацией содержимого уретероцеле и антеградной уретеролитоэкстракцией.
Наиболее тяжелое осложнение в послеоперационном периоде у больных с уретероцеле – это пузырно-мочеточниковый рефлюкс. При подозрении на его наличие первоначально выполняли ультразвуковую диагностику: сравнивались объемы верхних мочевых путей при низком внутрипузырном давлении, при напряжении мышц передней брюшной стенки в условиях порогового наполнения мочевого пузыря мочой и сразу после его произвольного опорожнения. К микционной цистоуретрографии прибегали по строгим критериям, главным образом при недостатке информации, полученной при ультразвуковом сканировании, и при решении вопроса о целесообразности выполнения реконструктивно-пластической операции.
Вспомогательные процедуры были обусловлены необходимостью послеоперационного временного дренирования почки мочеточниковым катетером (9) или стентом (1). Уровень вспомогательных процедур в пересчете на 1 пациента составил 0,25.
Полнота освобождения мочевых путей от камня, сочетающегося с уретероцеле, при выписке составила в целом 81,6%. Успешное применение ДУВЛ камней в почках в сроки до 2 мес. после устранения уретероцеле повысило этот показатель до 87,7%.
Обсуждение
Основное место в диагностике уретероцеле принадлежит обзорной и экскреторной урографии, которая позволяет получить информацию не только о наличии самого порока, топической диагностике уролитиаза, но и опосредованные данные об анатомо-функциональном состоянии почки и верхних мочевых путей. Эффективность урографии в диагностике данного порока достигает 95,8% [8]. Затруднения возникают в случае «немой» почки или одного из удвоенных сегментов. Повсеместное внедрение эхотомографии позволило повысить уровень верификации диагноза практически до 100%. В своей практике мы практически отказались от выполнения цистоскопии в качестве самостоятельного метода исследования вне зависимости от формы сочетания уролитиаза и уретероцеле, рассматривая эндоскопический осмотр мочевого пузыря как первый этап, который неразрывно сопряжен с выполнением конкретной лечебной манипуляции.
Вопрос о выборе тактики оперативного лечения уретероцеле в сочетании с уролитиазом до сих пор не имеет однозначного ответа, что во многом обусловлено наличием разнообразных форм этого порока в сочетании с различными вариантами локализации, размеров и длительности нахождения конкрементов. Немаловажное значение имеют возрастной фактор, степень выраженности уродинамических нарушений верхних мочевых путей и анатомо-функциональное состояние почек.
Развитие малоинвазивных технологий в последние десятилетия не могло не сказаться на современных способах лечения уретероцеле, осложненного уролитиазом. Однако в отличие от других форм почечных аномалий применение ДУВЛ в качестве лечения первой линии, несмотря на небольшие размеры конкрементов, лимитировано анатомическим препятствием в виде суженного устья мочеточника, вызывающего нарушение уродинамики верхних мочевых путей.
Наилучшим образом декомпрессия верхних мочевых путей и, как следствие, ликвидация уретероцеле осуществляются путем электроперфорации и электрорассечения его стенки как при ортотопическом, так и при гетеротопическом вариантах. Выполнение данных операций показано у пациентов с небольшими и средними по размеру уретероцеле (не более 30 мм), при отсутствии нарушения сократительной способности терминального отдела мочеточника, с умеренным нарушением уродинамики верхних мочевых путей, сохранной функцией почки и отсутствием обострения пиелонефрита. Эти факторы являются определяющими в профилактике послеоперационных осложнений, в т. ч. пузырно-мочеточникового рефлюкса, независимо от типа уретероцеле (орто- или гетеротопического).
Электрорассечение стенки уретероцеле и последующая уретеролитоэкстракция допустимы при сравнительно небольших размерах конкрементов, не превышающих размеры произведенной инцизии. В остальных случаях после инцизии предпочтительнее выполнять уретероскопию и контактную ультразвуковую либо уретеролитотрипсию с использованием гольмиевого лазера.
Вопрос о дренировании верхних мочевых путей после экстракции камня из уретероцеле не имеет однозначного решения. С одной стороны, проведение катетеризации предупреждает обструктивные осложнения после эндоскопического вмешательства на мочеточнике. С другой – внутреннее дренирование почки может послужить входными воротами для инфекции и способствовать формированию пузырно-мочеточникового рефлюкса.
В этой связи показания к внутреннему дренированию почки определяются следующими условиями: наличием односторонних «симптомных» камней в почках и мочеточниках; исходной бактериурией в превышающем пороговую величину диагностическом титре; местной вторичной воспалительной реакцией тканей стенок уретероцеле; выраженным нарушением уродинамики верхних мочевых путей. Всем пациентам с исходной бактериурией обоснованно проведение 7–10-дневного курса антибактериальной терапии, назначаемого за 1–2 сут до предполагаемой даты эндоскопической манипуляции. При исходно «стерильной» моче пациентам следует назначать короткий – 3–5-дневный превентивный курс лечения таблетированными формами антибиотиков из группы фторхинолонов, цефалоспоринов и защищенных аминопенициллинов (амоксициллин + клавулановая кислота) с обязательным бактериологическим исследованием культуры мочи, полученной раздельно из почки и мочевого пузыря. Такой подход соответствует современным принципам антибактериальной терапии хронического пиелонефрита и профилактики госпитальной инфекции [24, 25].