Увеличение скоростных показателей кровотока в обеих сма что это такое
Скорость кровотока по средней мозговой артерии (СМА) контрлатеральной стороны мозга при функциональной мышечной пробе должна возрастать [2, 5, 10, 11]. Такой прирост объясняли увеличением минутного объёма сердечного выброса, повышением уровня системного артериального давления, а также накоплением в крови углекислоты. Действительно, при увеличении физической нагрузки скорость кровотока по СМА становилась выше на 25-30 %, однако в дальнейшем, при превышении максимального вентиляционного порога, начинала снижаться [1, 8, 10].
С помощью метода позитронно-эмиссионного анализа показано так же стимулирующее влияние на активность мозговых структур при воздействии на ткани конечностей болевого фактора [3, 9, 12, 13]. Установлено, что при болевом воздействии на контрлатеральную конечность у обследуемых 18-35 лет реакцию увеличения скорости кровотока по СМА на 40-50 % можно в значительной степени нивелировать при применении анестетиков [6, 7], что подтверждает рефлекторный механизм наблюдающегося ускорения мозгового кровотока. У пожилых людей уменьшение скорости мозгового кровотока рассматривают как причину возрастного ограничения скорости локомоций и связывают с падением чувствительности сосудов головного мозга к углекислоте [12].
Ещё сложнее найти взаимосвязь показателей скорости мозгового кровотока и интеллектуальных способностей пожилых людей. Не менее интересен вопрос о наличии такой взаимосвязи у людей с ограниченными физическими возможностями, а также у работников физического труда и спортсменов.
Количественный анализ реакции мозговых артерий на дополнительную работу мышц во время лечения больных важен для определения возможности их ранней мобилизации, определения объема двигательной активности, перевода стационарных пациентов на амбулаторный режим лечения. Практическое значение реакции сосудов мозга при функциональной пробе в травматологии связано с рекомендацией автора метода лечения больных применять функциональное нагружение оперированной конечности с первых дней после остеосинтеза [4].
Целью настоящего исследования явилась проверка гипотезы о причине возрастного снижения скорости кровотока по СМА, возникающего как условие сохранения резерва функциональной адаптации сосудистого русла, необходимого для поддержания механизма ауторегуляции мозгового кровотока и работоспособности человека.
Материалы и методы исследования
Исследование скорости кровотока по СМА проводилось с помощью метода ультразвуковой допплеровской флоуметрии с датчиком с несущей частотой 2 МГц. При этом у больных после записи скорости мозгового кровотока в покое повторно выполняли записи при сжимании эластического эспандера правой и затем левой кистью. Для оценки работоспособности обследуемых, снижающейся у пациентов под влиянием болевого фактора, использовали психо-физиологический тест SF-36.
Обследованы 30 больных с отставанием в росте одной из нижних конечностей на величины от 2 до 15 см в возрасте от 5 до 62 лет. Исследования выполнены до и в процессе оперативного удлинения сегментов конечности по методу Илизарова. Контрольную группу составили 30 практически здоровых людей 18-60 лет.
Результаты исследования и их обсуждение
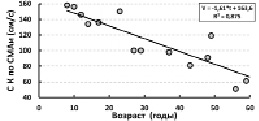
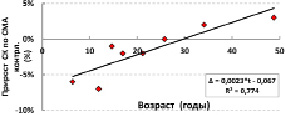
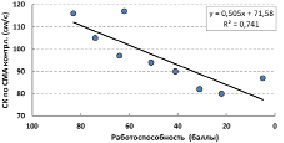
У здоровых людей с увеличением возраста (t, годы) наблюдалось снижение скорости кровотока по СМА: V = 102 – 0,48*t; R² = 0,350. Ещё более быстро происходило возрастное снижение скорости кровотока по СМА у больных с ортопедической патологией (рис. 1). Выявлено возрастное увеличение степени прироста скорости кровотока по СМА при проведении функциональной мышечной пробы (рис. 2). Следовательно, чем меньше абсолютные значения скорости кровотока, тем больше её прирост. В таком случае, возрастное снижение показателя обусловлено необходимостью сохранения резервов функциональной адаптации сосудистого русла для осуществления ауторегуляции мозгового кровотока при изменениях потребностей тканей в кислороде.
Рис. 1. Возрастная динамика скорости кровотока по СМА контрлатеральной стороны мозга у больных с отставанием одной из конечностей в продольных размерах
Рис. 2. Возрастная динамика изменения скорости кровотока по СМА при проведении функциональной мышечной пробы
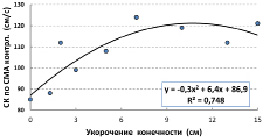
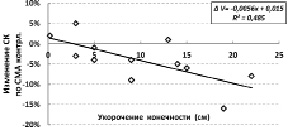
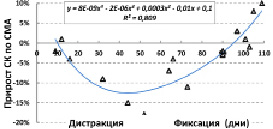
У больных с отставанием в продольном росте одной из конечностей соотношение величин скорости мозгового кровотока на контрлатеральной и ипсилатеральной сторонах зависел от тяжести заболевания. По мере увеличения тяжести патологии скорость кровотока по СМА контрлатеральной стороны возрастала (рис. 3). При этом с увеличением тяжести патологии изменение показателя скорости кровотока становились все меньше (рис. 4), то есть имелась обратная взаимосвязь величин скорости кровотока по СМА и прироста показателя при проведении функциональной мышечной пробы:
?V = – 0,0039*v + 0,38; R² = 0,739.
Рис. 3. Скорость кровотока по СМА контрлатеральной стороны от величины укорочения конечности
Рис. 4. Зависимость изменения СК по СМА контрлатеральной стороны при проведении мышечной пробы от величины укорочения конечности
Рис. 5. Влияние снижения работоспособности под действием болевого фактора на скорость кровотока по СМА контрлатеральной стороны
В процессе оперативного удлинения конечности при приобретенной патологии скорость кровотока по СМА контрлатеральной стороны не увеличивалась, а при врожденной снижалась со 113 ± 3 до 94 ± 5 см/с (p ≤ 0,01). Снижение показателя было тем более выражено, чем ниже была работоспособность, которую лимитировало действие болевого фактора (рис. 5).
В этих условиях на протяжении лечения наблюдались отрицательные значения изменения показателя мозгового кровотока при выполнении функциональной мышечной пробы (рис. 6).
Рис. 6. Динамика изменений скорости кровотока по СМА контрлатеральной стороны в процессе лечения больных
Следовательно, в условиях действия болевого фактора даже при снижении абсолютных значений скорости по СМА реакция на дополнительную соматическую афферентацию не приводило к ускорению кровоснабжения мозга. Работоспособность пациентов оказывалась существенно сниженной.
Выводы
1. Выявленное возрастное снижение скорости кровотока по средним мозговым артериям у здоровых людей и у пациентов с патологией опорно-двигательного аппарата является необходимым условием сохранения ауторегуляции мозгового кровотока.
2. При оперативном удлинении конечности, несмотря на снижение абсолютных значений скорости мозгового кровотока, не произошло сохранение резерва функционального резерва адаптации сосудистого русла мозга, выявляемого при функциональной пробе, работоспособность пациентов оказалась сниженной.
Сосудистая патология головного мозга
Проблема сосудистых заболеваний головного мозга является социально значимой. Главной причиной цереброваскулярной патологии (от начальных признаков недостаточности мозгового кровообращения до инсультов) остаются артериальная гипертензия и атеросклероз. Неврологи Юсуповской болезни диагностируют церебральную ишемию, гипоплазию ПМА и асимметрию кровотока головного мозга с помощью новейшей аппаратуры ведущих мировых производителей.
Врачи клиники неврологии применяют для лечения пациентов новейшие лекарственные препараты. При ишемии в области бассейна ПМА длительность восстановления зависит от степени нарушения кровоснабжения мозга и адекватности реабилитационных мероприятий. Специалисты клиники реабилитации для восстановления кровотока по ПМА используют физиотерапевтические процедуры, массаж, иглотерапию, нетрадиционные методы восстановительной терапии.
Асимметрия кровотока по СМА и ПМА может закончиться ишемическим инсультом. В Юсуповской больнице проводят комплексную терапию патологии, в результате которой восстанавливается кровоток и мозговая ткань получает достаточное количество питательных веществ и кислорода. Тяжёлые случаи ишемии в бассейне ПМА обсуждаются на заседании Экспертного Совета с участием профессоров и врачей высшей категории. Ведущие неврологи коллегиально вырабатывают тактику ведения пациентов с нарушением кровообращения вследствие гипоплазии ПМА. Медицинский персонал внимательно относится к пожеланиям пациентов.
Сегменты
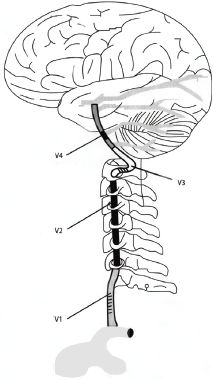
Что такое ПМА головного мозга? ПМА расшифровывается в медицине как передняя мозговая артерия. Схема кровоснабжения головного мозга довольно сложная. Кровь поступает в мозг по двум внутренним сонным и двум позвоночным артериям. Сонные артерии формируют каротидный бассейн. Они начинаются в грудной полости: правая от плечеголовного ствола, левая – от дуги аорты. Позвоночные артерии формируют вертебробазилярный бассейн. По ним кровь поступает в сосуды, обеспечивающие питание продолговатого мозга, шейного отдела спинного мозга и мозжечка. В результате слияния позвоночные артерии образуют основную базилярную артерию.
ПМА (передняя мозговая артерия) начинается у места разделения внутренней сонной артерии на концевые ветви. В начале своего пути она отдаёт ряд мелких веточек, которые проникают через переднее продырявленное вещество к базальным ядрам основания большого мозга. На уровне зрительного перекреста передняя мозговая артерия образует анастомоз (соустье) с одноимённой артерией противоположной стороны посредством передней соединительной артерии.
Гипоплазия ПМА
Причиной внезапной закупорки сосуда головного мозга часто является аномальное уменьшение его просвета. Виной тому являются не холестериновые бляшки, а гипоплазия артерии головного мозга – патологическое сужение сосуда. Заболевание наблюдается у 80% пожилых людей. У них к врождённому дефекту прибавляются возрастные изменения сосудов.
Гипоплазия ПМА – что это такое и как проявляется? Гипоплазия ПМА проявляется в недостаточном развитии правой мозговой артерии. Сосуд имеет аномальную форму. При такой патологии может нарушаться строение кровеносных сосудов, питающих внутричерепные структуры. Гипоплазия ПМА – врождённая патология, которая возникает внутриутробно. При гипоплазии ПМА нарушается питание мозжечка, ствола и затылочных долей. В результате патологии возрастает риск образования аневризмы либо развития инсульта. Гипоплазия ПМА – это опасное состояние, которому особое внимание уделяют неврологи Юсуповской больницы и нейрохирурги клиник-партнёров.
Причины, симптомы и лечение
На процесс формирования мозговых артерий, в том числе ПМА, негативно влияют следующие факторы:
Симптомы заболевания и их выраженность зависят от степени недоразвития сосуда, который питает головной мозг. У каждого пациента симптомы могут проявляться по-иному. Некоторые люди узнают о том, что у них гипоплазия ПМА, только во время медицинского осмотра. Часто заболевание протекает бессимптомно.
Гипоплазия ПМА может проявляться следующими симптомами:
Все перечисленные симптомы указывают на недостаточное мозговое кровообращение, поэтому при их возникновении обращайтесь к неврологам Юсуповской больницы. Врачи вначале проведут комплексное обследование, которое включает следующие диагностические процедуры:
Врачи сонологи используют современные ультразвуковые аппараты, совмещающие триплексный сканер и допплеровскую установку. Они позволяют визуализировать экстракраниальный и интракраниальные отделы артерий вертебрально-базилярного бассейна, выявить асимметрию кровотока по СМА и ПМА. Для определения состояния нейронов при ишемии мозга выполняют магнитно-резонансную и компьютерную томографию с помощью аппаратов премиум класса. КТ-ангиографию сосудов головного мозга в Юсуповской больнице делают на современном сканере. С помощью него получают не только пошаговые изображения сосудов головного мозга, но и их трёхмерную модель. Эти изображения могут просматриваю на мониторе компьютера, распечатывают на пленке или переносят на DVD+R диск.
Если симптомы нарушения мозгового кровообращения, вызванные дисплазией ПМА, выражены незначительно, проводят терапию лекарственными средствами, которые расширяют артерии и нормализуют мозговой кровоток. Консервативная терапия помогает снизить интенсивность головных болей и улучшить работу вестибулярного аппарата. При выявлении в аномальном сосуде тромба врач приписывает лекарства для его растворения. Нейрохирурги клиник-партнёров Юсуповской больницы проводят коррекцию патологии ПМА в случаях, когда при медикаментозном лечении отсутствует положительная динамика. Преимущественно при гипоплазии ПМА применяется методика стентирования.
Спазм сосудов головного мозга
Пожилых людей, лиц среднего и мозгового возраста часто беспокоит головная боль, шум и головокружение, повышенная утомляемость, ухудшение памяти, снижение работоспособности. Зачастую пациенты не очень серьезно относятся к таким жалобам. Между тем это могут быть признаки вазоспазма в левых мозговых артериях, СМА (средней мозговой артерии) и ПМА (передней мозговой артерии). Церебральный вазоспазм (сужение просвета артерий основания мозга после субарахноидального кровоизлияния при разрыве мешковидной аневризмы) может вторично вызвать ишемию мозга.
После разрыва аневризмы у пациента наступает временный период улучшения или стабилизации состояния до момента возникновения у него симптоматического вазоспазма. Неврологические симптомы спазма церебральных с четвёртого по четырнадцатый день после первого разрыва аневризмы. Возникшая неврологическая симптоматика соответствует ишемии мозга в специфических артериальных бассейнах. Выраженность церебрального вазоспазма определяет степень вероятности развития ишемии и инфаркта мозга.
Признаки вазоспазма в левых артериях мозга, СМА и ПМА часто возникают у тех пациентов, у которых на ранней магниторезонансной или компьютерной томографии головного мозга определялись слои свернувшейся крови толщиной 1 мм и больше в бороздах мозга или шарообразные сгустки крови размерами больше 5 мм 3 в базальных цистернах.
Локализацию и тяжесть вазоспазма в ПМА и СМА врачи Юсуповской больницы определяют с помощью магниторезонансной или компьютерной томографии. Чтобы прогноз был точным, компьютерную томографию головного мозга проводят в интервале от 24 до 96 ч после субарахноидального кровоизлияния.
Клинически выраженный церебральный вазоспазм проявляется симптоматикой, которая относится к тому или иному бассейну кровоснабжения головного мозга определённой артерии. При вовлечении ствола или основных ветвей средней мозговой артерии (СМА) у пациента развиваются следующие симптомы:
Признаки вазоспазма в левых артериях мозга, СМА и ПМА могут не быть выраженными из-за того, что в головном мозге формируется коллатеральный кровоток через сращения зон смежного мозгового кровоснабжения.
Ишемия вследствие вазоспазма ПМА проявляется абулией. Пациент находится в бодрствующем состоянии, лежит с закрытыми или открытыми глазами, с запаздыванием реагирует на инструкции. Он не может активно вести беседу, но на вопросы отвечает короткими фразами, которые произносит шёпотом, длительно пережёвывает пищу и часто удерживает её между дёснами и щекой. Все очаговые неврологические симптомы в результате церебрального вазоспазма у пациентов могут возникать внезапно, достигая максимальной выраженности в течение нескольких минут, или развиваются на протяжении нескольких дней.
Если ишемии или инфаркту подвергается вся территория мозга в бассейне СМА (средней мозговой артерии), то развивается его отёк, который может привести к повышению внутричерепного давления. Ранняя магниторезонансная или компьютерная томография головного мозга позволяют предсказать неблагоприятный исход, если обнаруживается крупный сгусток крови в сильвиевой цистерне или в просвете сильвиевой щели и второй значительный сгусток в базальной фронтальной щели, расположенной между полушариями мозга. Одновременное присутствие свернувшейся крови в этих областях сочетается с выраженным симптоматическим спазмом СМА и ПМА. В подобной ситуации поверхностные коллатерали в коре головного мозга от ПМА не в состоянии компенсировать ишемию в бассейне СМА.
Если спазм артерий головного мозга возникает на фоне субарахноидального кровоизлияния, медикаментозная профилактика и лечение неэффективно.
Поскольку у пациентов с церебральным вазоспазмом отмечается увеличение объёма крови и отёк паренхимы головного мозга, то даже незначительное увеличение внутричерепного объёма, которое происходит при воздействии вазодилататоров, может усугубить неврологические расстройства. Если у пациента установлен выраженный симптоматический церебральный вазоспазм, неврологи не назначают вазодилататоры.
Все усилия врачей направлены на увеличение мозгового перфузионного давления путём повышения среднего артериального давления. Достигается это увеличением объёма плазмы и назначением вазопрессорных препаратов (фенилэфрина, допамина). Поскольку лечение, направленное на увеличение перфузионного давления, приводит к улучшению картины неврологического статуса у некоторых больных, но высокое артериальное давление сопряжено с риском повторного кровоизлияния, при применении данного метода лечения неврологи Юсуповской больницы определяют давление церебральной перфузии и минутный сердечный выброс, проводят прямое исследование центрального венозного давления. В тяжёлых случаях у пациента измеряют внутричерепное давление и давление заклинивания лёгочной артерии.
Введение осмотического диуретика маннитола при поддержании адекватного внутрисосудистого объёма и среднего артериального давления увеличивает осмолярность сыворотки крови пациента. В тяжёлом случае для снижения внутричерепного давления используют барбитуратную кому.
Как лечить
Тонус церебральных артерий – это напряжение сосудистых стенок, которое поддерживается мышечной стенкой этих сосудов. Он является фактором, определяющим кровоснабжение тканей головного мозга. Благодаря мышечным стенкам церебральных сосудов ткани головного мозга защищаются от недостатка или переизбытка крови. При расстройствах нервной системы или заболеваниях внутренних органов тонус артерий может изменяться. Мышечная стенка артериальных сосудов спазмируется, их просвет уменьшается, как и объём крови, поступающей к нейронам. В результате гипертонуса развивается тканевая гипоксия (клетки головного мозга не получают достаточного количества кислорода и питательных веществ). Гипертонус ПМА, как и других церебральных артерий, вызывает органические и функциональные нарушения в головном мозге.
Патологический гипертонус ПМА возникает вследствие заболеваний внутренних органов, желез и метаболических нарушений. Продолжительный выраженный спазм артерий может привести к острому нарушению мозгового кровообращения (ишемическому инсульту), вследствие которого развиваются необратимые органические изменения тканей, последующая потеря двигательных функций и интеллектуальных возможностей.
К гипертонусу ПМА приводят следующие причины:
Вазоспазм ПМА проявляется следующими симптомами:
Редко в клинической картине вазоспазма ПМА наблюдается синкопальное состояние, однако особо сентиментальные люди даже от счастья могут терять сознание.
Комплексная терапия заболевания направлена на восстановление функции головного мозга и повышение работоспособности организма. Врачи Юсуповской больницы начинают лечение гипертонуса ПМА с терапии той патологии, которая вызвала повышение тонуса мозговых сосудов. Пациентам рекомендуют дозированный режим работы, отдыха, полноценный сон, ароматерапию. Следует сбалансировать питание: уменьшить употребление алкоголя, кофе и содержащих кофеин продуктов, исключить употребление тонизирующих напитков.
Перед сном рекомендуется принять тёплый душ или ванну, выпить чай из плодов шиповника или мяты с добавлением мёда. Медикаментозная терапия заключается стабилизации артериального давления, приёме фитопрепаратов, обладающих седативным эффектом. Для того чтобы пройти диагностику и лечение ишемии, гипоплазии и асимметрии кровотока ПМА головного мозга, записывайтесь на приём к неврологу, позвонив по телефону контакт центра Юсуповской больницы в любое время суток независимо от дня недели.
Головокружение, обусловленное патологией шейного отдела позвоночника
Головокружение и отоневрологические симптомы описаны при различных видах патологии в области шеи: травматических повреждениях шеи и спинного мозга [4, 5, 10], шейном остеохондрозе [2], окклюзии позвоночной артерии (ПА) [
Головокружение и отоневрологические симптомы описаны при различных видах патологии в области шеи: травматических повреждениях шеи и спинного мозга [4, 5, 10], шейном остеохондрозе [2], окклюзии позвоночной артерии (ПА) [1, 3, 12] и инсультах, обусловленных повреждениями ПА [1, 11, 13, 15], диссекции ПА, в связи с движением шеи или манипуляцией на шейном отделе позвоночника [6, 7, 8, 9, 11, 14].
Выделение вертеброгенного головокружения обусловлено распространенностью патологии среди лиц молодого возраста, тяжестью течения заболевания, разнообразием симптоматики, возникновением инсультов при манипуляциях на шее.
Отличительной особенностью вертеброгенного головокружения является острое начало, связанное с определенной позицией головы (наклон вперед, запрокидывание назад, резкий поворот в сторону и др.), часто утром, после сна. Головокружение, которое возникает в результате изменения позиции головы, может быть обусловлено как раздражением внутреннего уха, так и центральных вестибулярных структур головного мозга (ствола, мозжечка). Компрессия артерий развивается при остеофитах и боковых грыжах дисков в унковертебральных областях, передних экзостозах суставных отростков, а также при подвывихе.
Отоневрологическое обследование пациента позволяет провести точную топическую диагностику, а также дифференциальную диагностику от периферического головокружения, обусловленного другими заболеваниями: болезнью Меньера, доброкачественным пароксизмальным позиционным головокружением, вестибулярным нейронитом.
Барре (1926), впервые обративший внимание на связь отоневрологических симптомов с патологией в области шеи, описал их под названием «задний шейный симпатический синдром», указывая при этом на значение связи головы и шеи при помощи симпатической нервной системы.
Показано, что углубленное исследование ПА с учетом не только диаметра и особенностей кровотока, но и с применением функциональных проб позволяет выявить моменты, важные для дифференциальной диагностики между гемодинамически значимой и незначимой экстравазальной компрессией ПА.
Повреждающее действие экстравазальных факторов компрессии направлено, прежде всего, на ее нервное сплетение. Раздражение позвоночного нерва, повышая тонус ПА, может уменьшить скорость объемного кровотока в ней на 30% от исходной величины, на 40% в ветвях основной артерии, в частности внутреннего уха [1].
Таким образом, функциональное состояние позвоночного нерва и структурные изменения ПА являются основой для развития недостаточности кровотока в вертебрально-базилярной системе (ВБС) на экстра- и интракраниальном уровне. Как подчеркивают различные авторы, кохлеовестибулярный синдром может развиваться при недостаточности кровообращения в ВБС как в области внутреннего уха, так и в области вестибулярных ядер и проводящих путей ствола головного мозга, мозжечка.
Кроме нарушений кровоснабжения ВБС, в патогенезе вертеброгенного головокружения также играет роль нарушенная проприоцептивная нервная импульсация со стороны структур шеи. Движения в измененных остеохондрозом и спондилоартрозом суставах шейных позвонков, дисках, а также возникающее тоническое напряжение мышц способствуют развитию неадекватной афферентной импульсации и неправильной оценке вестибулярной системой информации о позиции головы, что вызывает ощущение головокружения и нарушения равновесия.
Целью проведенной на базе НЦ неврологии РАМН работы было выявление клинических особенностей и отоневрологической симптоматики у больных с вертеброгенным головокружением на фоне патологических изменений в шейном отделе позвоночника, а также сопоставление вестибулярных нарушений со структурными изменениями ПА, уровнем артериального давления, состоянием внутренних яремных вен.
Нами проведено обследование 115 больных с острой и хронической недостаточностью кровообращения в ВБС, в том числе 47 пациентов с наличием дегенеративно-дистрофических изменений в шейном отделе позвоночника, из них у 33 — дегенеративные изменения (остеохондроз), у 9 — краниовертебральная патология, аномалия Киммерли, у 4 больных аномалия вхождения ПА в канал на уровне С4, стеноз позвоночного канала — у одной больной. Возраст больных колебался от 28 до 74 лет.
Основными заболеваниями, на фоне которых развивались вестибулярные нарушения, были артериальная гипертония (АГ) в сочетании с атеросклерозом, вегетативно-сосудистая дистония, остеохондроз.
Всем больным проведено полное классическое отоневрологическое обследование, включающее исследование спонтанных и экспериментальных вестибулярных реакций (вращательная и калорическая пробы) и слуха. Исследование слухового анализатора проводилось с использованием аудиометрии и слуховых вызванных потенциалов.
Структурные изменения магистральных артерий головы (МАГ) и гемодинамические показатели кровотока по ПА и внутренней сонной артерии (ВСА) изучали с помощью ультразвукового дуплексного сканирования МАГ (ДС МАГ) с функциональными пробами, в ряде случаев при проведении спиральной компьютерной томографии (СКТ), магнитно-резонансой ангиографии.
Результаты
Отоневрологическое обследование позволило разделить больных на две группы: 45 больных с периферическим вестибулярным синдромом (ПВС) и 70 больных с центральным вестибулярным синдромом (ЦВС).
С целью выявления гемодинамических особенностей, на фоне которых развиваются ПВС и ЦВС, нами проводилось сопоставление наличия ПВС и ЦВС с состоянием кровотока по ПА по данным ДС МАГ (см. табл. на стр. 55 «Структурные изменения сосудов вертебрально-базилярной системы у больных с вертеброгенным головокружением»). Как видно из таблицы, ПВС сопровождался определенными структурными изменениями ПА — гипоплазия и асимметрия диаметров встречались наиболее часто.
ЦВС гетерогенны и развиваются у больных с вертебрально-базилярной недостаточностью на основе гипертонии, атеросклероза, диссекции ПА (спонтанной или травматической), приводящих к формированию мелких ишемических очагов в стволе головного мозга и мозжечке. Вестибулярные нарушения при центральном синдроме отличаются более тяжелым клиническим проявлением по сравнению с периферическим синдромом. При этом возможности компенсации нарушенных функций существенно снижены, вследствие непосредственного поражения вестибулярных ядер ствола. Установлено, что в патогенезе ЦВС важное значение имеет наличие у больных односторонних гемодинамически значимых стенозов и окклюзий ПА, двусторонних ее деформаций и извитостей (см. табл. на стр. 55 «Структурные изменения сосудов вертебрально-базилярной системы у больных с вертеброгенным головокружением»).
Механизм развития головокружения у пациентов с остеохондрозом шейного отдела позвоночника в 21 (45%) наблюдении обусловлен экстравазальной компрессией, которая была зарегистрирована на различных уровнях, чаще С3–С4, С5–С6 позвонков с обеих сторон. В 25 случаях (55%) была выявлена экстравазальная компрессия доминирующей ПА, причем у этой группы больных выявлялась симптоматика периферического кохлеовестибулярного синдрома на стороне компрессии. У этих же больных была выявлена гипоплазия одной ПА с другой стороны или асимметрия диаметров ПА с гемодинамическим преобладанием по одной из них.
Клинический пример
У больного 25 лет утром после сна появилось системное вращательное головокружение, тошнота, рвота, шум в левом ухе. Постепенно головокружение уменьшалось, но не исчезало несколько дней; любое изменение положения приводило к усилению головокружения, сохранялся шум в ухе.
При отоневрологическом осмотре в научно-консультативном отделении НЦ неврологии РАМН у больного выявлялась симптоматика со стороны левого мостомозжечкового угла: снижен роговичный рефлекс справа и чувствительность слизистой полости носа и полости рта (V пара черепно-мозговых нервов (ЧМН)), снижены вкусовые ощущения на передних 2/3 языка справа (VII пара ЧМН), односторонний спонтанный нистагм вправо. При проведении вращательной пробы отмечается асимметрия по лабиринту с раздражением справа и нейросенсорная тугоухость I степени.
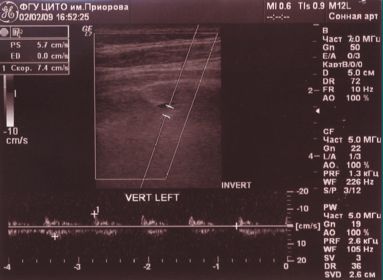
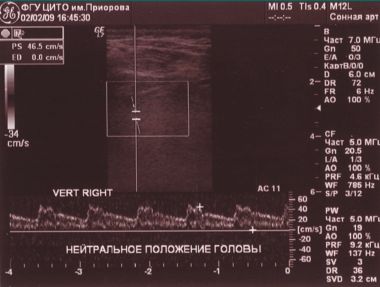
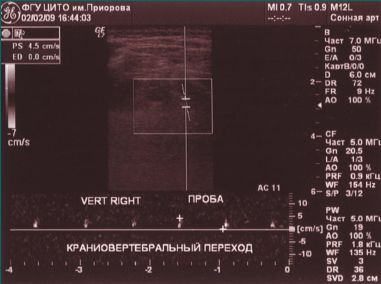
Обоняние — не нарушено, в позе Ромберга — неустойчив, отклоняется влево, пальценосовую пробу выполняет с обеих сторон. При проведении ДС МАГ — диаметр левой ПА — 1,6 мм (гипоплазия), артерии проходимы, входят в канал на уровне С6 позвонка, имеют прямолинейный ход и стабильные показатели линейной скорости кровотока (ЛСК): справа 34 см/с, слева регистрируется низкоамплитудный кровоток в сегменте V3 — 7,4 см/с периферического типа (рис. 2).
При проведении функциональных проб на уровне краниовертебрального перехода кровоток по правой ПА не регистрируется (рис. 3, 4).
На рентгенограмме шейного отдела позвоночника выявлены изменения в виде смещения вперед позвонков С2–С4 по типу лестничных, определяется вариант Киммерли. Таким образом, головокружение и шум в ухе возникли у больного в результате недостаточности кровоснабжения в конечных артериях ВБС, обусловленной наличием структурных и гемодинамических изменений в ПА. Важным в этом клиническом случае является подтверждение снижения кровотока по ПА при дуплексном ультразвуковом исследовании, позволяющем выявить снижение кровотока при выполнении функциональных проб.
Периферическое головокружение (ПГ) может быть обусловлено болезнью Меньера, вирусным поражением вестибулярного ганглия и доброкачественным позиционным головокружением. В основе диагностики ПГ ишемической природы основное значение принадлежит результатам отоневрологического обследования, при котором выявляется не только симптоматика поражения внутреннего уха, но и других ЧМН, кровоснабжение которых осуществляется артериями ВБС.
Важное значение имеет сопоставление результатов отоневрологического обследования с результатами ДС ПА, которое проводится с применением функциональных проб, а также оценка состояния внутренних яремных вен на шее.
Дифференциальная диагностика
Своеобразие кохлеовестибулярных синдромов составляет основу дифференциальной диагностики заболеваний внутреннего уха и ретролабиринтной патологии (см. табл. на стр. 55 «Дифференциальная диагностика вестибулярных синдромов при болезни Меньера, центральном вестибулярном синдроме, периферическом вестибулярном синдроме и доброкачественном пароксизмальном позиционном головокружении»).
Лечение вертеброгенного вестибулярного головокружения
Терапия цервикального синдрома включает снятие болевого синдрома и мышечного напряжения. С этой целью рекомендованы нестероидные противовоспалительные препараты (НПВП), которые оказывают выраженное противовоспалительное и противоотечное действие. Массаж шейно-воротниковой зоны возможен только после уточнения структурных и гемодинамических изменений в магистральных сосудах головы.
Терапия вестибулярных нарушений включает вестибулолитические средства, которые назначаются до получения стойкого положительного эффекта, в среднем 2–3 месяца и более. Предпочтение отдается бетагистину гидрохлориду (Бетасерк), который обладает двойным механизмом действия: улучшает кровообращение внутреннего уха в ВБС, а также компенсаторные возможности вестибулярных ядер ствола головного мозга. Бетасерк обладает прямым стимулирующим действием на гистаминовые Н1-рецепторы внутреннего уха и опосредованное — на Н3-рецепторы вестибулярных ядер, нормализуя трансмиттерную передачу в нейронах медиальных ядер ствола головного мозга. Бетасерк нормализует нарушения вестибулярного аппарата, уменьшая выраженность головокружения, уменьшает шум в ушах, улучшает слух. Бетасерк назначают по 24 мг 2 раза в день после еды в течение нескольких месяцев. Препарат в дозе 48 мг в сутки эффективно уменьшает головокружение, практически не имеет противопоказаний, хорошо переносится пожилыми пациентами. Из побочных действий возможны легкие желудочно-кишечные расстройства, обычно быстро проходящие. Важное преимущество препарата — отсутствие седативного эффекта.