анапластическая астроцитома grade 3 головного мозга что это такое
Анапластическая астроцитома
Содержание:
Анапластическая астроцитома относится к глиальному ряду опухолей головного мозга высокой степени злокачественности.
Более злокачественной является глиобластома.
Анапластическая астроцитома. Прогноз
Если при самой злокачественной глиоме — глиобластоме средняя продолжительность жизни при условии комплексного лечения (операция+химия+облучение) составляет около года, то при анапластической астроцитоме живут около 1.5-2 лет после начала лечения. Не исключено, что анапластическая астроцитома и глиобластома являются стадиями одного процесса — озлокачествлением со временем анапластической астроцитомы и превращение ее в глиобластому.
Прогноз для жизни зависит от многих факторов — локализации, размеров и возраста пациента. Более доброкачественное течение у молодых пациентов.
Лечение анапластической астроцитомы
Золотым стандартом в настоящее время является оперативное лечение (зона ответственности нейрохирурга). В данной ситуации необходимо соблюсти баланс между стремлением к наиболее радикальному удалению опухоли и нанесением травмы мозгу с инвалидизацией пациента. Для сохранения важнейших анатомических образований головного мозга, а именно пирамидного тракта используются новейшие диагностические разработки — МРТ-трактография, позволяющая определить инвазию опухолью или только дислокацию важнейших трактов.
Операция по удалению анапластической астроцитомы
Необходимо максимально удалить объем опухоли, при этом не разрушив важнейшие центры мозга — прецентральную извилину, зону речи и прочие. Для контроля полноты удаления опухоли помогают препараты 5-АЛК (Аласенс). Операция проводится под микроскопом с использованием УЗ-дезинтегратора. Иногда проводится аппликация стенок опухоли цитостатиками — Глиадел, напр. (не зарегистрирован в России). С учетом природы опухоли она растет инфильтративно — не имеет четко выраженных границ, и даже в зоне визуально здорового мозга, в отеке, находятся злокачественные клетки.
МРТ головного мозга с контрастным усилением.
Опухоль левой затылочной доли головного мозга (до операции беспокоило выпадение поля зрения справа).
Выполнена операция — КПТЧ в затылочной области слева, удаление опухоли.
МРТ головного мозга после операции с контрастным усилением. Опухоль удалена, накопления контраста нет.
После операции сохраняется выпадение полей зрения (утраченный и уничтоженный опухолью головной мозг не вернешь).
Яркий пример гомонимной гемианопсии — проба с полотенцем — пациент не может разделить пополам натянутое полотенце.
Парезов в конечностях нет. По заживлении раны планируется выписка с направлением к радиологу и химиотерапевту.
К сожалению данные опухоли имеют тенденцию к продолженному росту (или рецидиву).
Автор статьи: врач-нейрохирург Воробьев Антон Викторович Рамка вокруг текста
Анапластическая астроцитома grade 3 головного мозга что это такое
а) Терминология:
1. Сокращения:
• Анапластическая астроцитома (АА)
2. Синонимы:
• Астроцитома III степени злокачественности по классификации ВОЗ (grade III), злокачественная астроцитома, астроцитома высокой степени злокачественности
3. Определение:
• Злокачественная астроцитома, характеризующаяся диффузным инфильтративным ростом, анаплазией и значительным пролиферативным потенциалом
2. КТ при анапластической астроцитоме:
• Бесконтрастная КТ:
о Слабо-определяемое гиподенсное объемное образование
о Редко Са++ и кровоизлияние
• КТ с контрастированием:
о Большинство не контрастируются
о Контрастирование часто фрагментарное, гетерогенное
о При кольцевом контрастировании следует предполагать прогрессию малигнизации до мультиформной глиобластомы (МТБ)
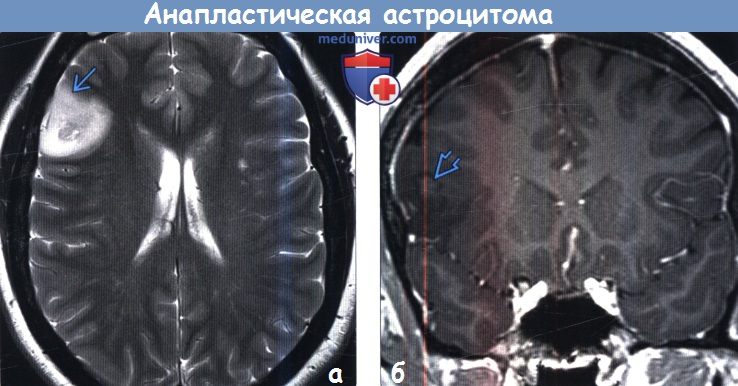
(б) МРТ, постконтрастное Т1-ВИ, корональный срез: у этой же пациентки внутри объемного образования визуализируется участок контрастирования,. Характер контрастирования анапластической астроцитомы вариабелен: от отсутствия контрастирования до фрагментарного или узлового контрастирования. Большинство АА не накапливают контраст.
3. МРТ при анапластической астроцитоме:
• Т1-ВИ:
о Объемное образование в БВ со смешанным сигналом: от изо-интенсивного до гипоинтенсивного
о Возможно вовлечение и «растяжение» вышележащей коры
о Са++, кровоизлияние, кистозный компонент визуализируются редко
• Т2-ВИ:
о Гетерогенно гиперинтенсивный сигнал
о Образование может выглядеть отграниченным, однако инфильтрирует соседние структуры головного мозга
о Возможно вовлечение и «растяжение» вышележащей коры
о Редко выявляемые выраженные участки потери сигнала за счет эффекта потока являются признаком прогрессии до МГБ
• FLAIR:
о Гетерогенно гиперинтенсивный сигнал
• ДВИ:
о Характерно отсутствие ограничения диффузии
• Постконтрастное Т1-ВИ:
о Контрастирование обычно отсутствует
о Менее часто: фрагментарное, узловое, гомогенное, неоднородное контрастирование
о Кольцевое контрастирование подозрительно на глиобластому (МГБ)
• МР-спектроскопия:
о Увеличение соотношения холин/креатин, уменьшение пика NAA
• Т2-взвешенное изображение с динамическим контрастированием:
о Увеличение максимального rCBV по сравнению с астроцитомой низкой степени злокачественности
о Увеличение проницаемости по сравнению с астроцитомой низкой степени злокачественности
• Диффузионно-тензорная визуализация (DTI) трактов БВ полезна для планирования оперативного вмешательства
5. Рекомендации по визуализации:
• Советы по протоколу исследования:
о МРТ с контрастным усилением:
о Полезны МР-спектроскопия, МР-перфузия, DTI
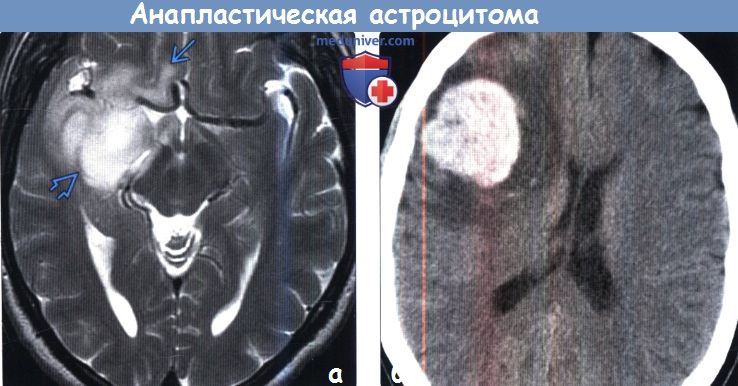
(б) Бесконтрастная КТ, аксиальный срез: в правой лобной доле визуализируется объемное образование с геморрагическим компонентом, гиподенсной перифокальной зоной и масс-эффектом. Геморрагический компонент может наблюдаться как при анапластической астроцитоме, так и при МГБ, но более характерен для МГБ (grade IV).
в) Дифференциальная диагностика анапластической астроцитомы:
1. Диффузная астроцитома низкой степени злокачественности:
• Локальное или диффузно распространенное объемное образование
• Типично отсутствие контрастирования объемного образования
• Может быть неотличима от анапластической астроцитомы (АА) без биопсии
2. Мультиформная глиобластома (МГБ):
• Некротическое ядро, краевое контрастирование в 95% случаев
• Протяженные зоны повышения сигнала на T2-B1/I/FLAIR
• Геморрагический компонент отмечается редко
3. Церебрит:
• Гиперинтенсивный сигнал на Т2-ВИ, фрагментарный характер контрастирования
• Характерно ограничение диффузии
4. Ишемический инсульт:
• Соответствие бассейну кровоснабжения (СМА, ПМА, ЗМА)
• Ограничение диффузии в остром/подостром периоде
• Часто клиновидная форма, вовлечение СВ и БВ
• Гиральный характер контрастирования в подострой стадии ишемического инсульта
5. Олигодендроглиома:
• Объемное образование в структуре коры, характеризующееся вариабельным контрастированием
• Часто Са++
• Может быть неотличима от АА
6. Эпилептический статус:
• Судорожные приступы могут стать причиной изменения сигнальных характеристик и контрастирования мозговой ткани
• Наличие судорожных приступов в анамнезе
• Может требоваться наблюдение в динамике
7. Герпетический энцефалит:
• Ограничен лимбической системой, височными долями
• Часто: продукты распада крови, контрастирование
• Характерно острое начало
1. Общие характеристики анапластической астроцитомы:
• Этиология:
о Развивается из клеток-предшественников, дифференцирующихся в астроциты
о Обычно развивается из (диффузной) астроцитомы низкой степени злокачественности (grade II) (75%):
— Развитие АА из астроцитомы низкой степени злокачественности (диффузной) связано с множественными генетическими нарушениями
о Может возникать de novo
• Генетика:
о Могут наблюдаться мутации ТР53 и потеря гетерозиготности на локусе 1 7р
— Избыточная экспрессия р53 неблагоприятна
о Аномалии генов, регулирующих клеточный цикл
о Потеря гетерозиготности: локусы хромосом 10q, 19q, 22q
о Делеция 6q (30%) о В большинстве случаев IDHK+)
о Часто метилирование MGMT
• Биологически агрессивная астроцитома характеризуется атипией клеток и митотической активностью:
о Свойственна тенденция к прогрессии в МГБ
2. Стадирование и классификация анапластической астроцитомы:
• Степень злокачественности III по классификации ВОЗ (grade III)
• Промежуточное положение между астроцитомой низкой степени злокачественности (диффузной) (grade II) и МГБ (grade IV)
3. Макроскопические и хирургические особенности:
• Инфильтрирующее окружающие структуры объемное образование
• Часто «растягивает» пораженные структуры без их выраженной деструкции
• АА может казаться отграниченной от окружающих тканей, однако она всегда инфильтрирует прилежащие ткани мозга
• Кистозный, геморрагический компонент выявляются редко
4. Микроскопия:
• Характеризуются увеличенной целлюлярностью, отмечается митотическая активность, отчетливая атипия ядер
• Высокое отношение ядро/цитоплазма
• Ядерный/цитоплазматический плеоморфизм
• Отсутствие некроза или микроваскулярной пролиферации (наличие = grade IV)
• Иммуногистохимия: часто GFAP(+)
• KI-67 (MIB-1): 5-10% (индекс пролиферации)
д) Клиническая картина:
1. Проявления анапластической астроцитомы:
• Наиболее частые признаки/симптомы:
о Выраженное ухудшение состояния у пациентов с астроцитомой grade II
о Зависит от локализации:
— Часто судорожный синдром, очаговые неврологические симптомы
— Возможна головная боль, сонливость
— Увеличение внутричерепного давления
— Личностные и поведенческие изменения
2. Демография:
• Возраст:
о Встречается в любом возрасте, наиболее часто в промежутке 40-50 лет
• Пол:
о М:Ж= 1,6:1
• Эпидемиология:
о 1/3 астроцитом О 25% глиом
о Диффузно-инфильтративные глиомы, включая глиомы grade II, III, IV составляют > 60% всех первичных опухолей
4. Лечение:
• Резекция с адъювантной лучевой терапией и химиотерпией (темозоломид)
е) Диагностическая памятка:
1. Обратите внимание:
• Анапластическая астроцитома (АА) может имитировать другие опухоли, в особенности диффузные астроцитомы с низкой степенью злокачественности (grade II)
• Схожие заболевания неопухолевой природы, такие как церебрит, могут быть отдифференцированы при учете анамнеза
• Гистологические и визуализационные характеристики АА варьируют в пределах спектра изменений, характерных для астроцитомы низкой степени злокачественности и МГБ
2. Советы по интерпретации изображений:
• АА обычно являются полушарными объемными образованиями, не накапливающими контраст
• При обнаружении новых участков контрастирования подозревайте злокачественную трансформацию
ж) Список литературы:
Редактор: Искандер Милевски. Дата публикации: 27.3.2019
Анапластическая астроцитома grade 3 головного мозга что это такое
Анапластическая астроцитома, как уже было сказано выше, относится к опухолям средней степени злокачественности. Она встречается несколько реже, чем другие глиомы высокой и низкой степени злокачественности. Вероятно, это отчасти связано с несовершенством критериев, используемых для диагностики анапластической астроцитомы по сравнению с критериями глиобластомы (анаплазия без некроза в образце ткани). Даже применение этих критериев ведет к переоценке частоты встречаемости анапластической астроцитомы из-за особенностей забора образцов методом субтотальной резекции или стереотаксической биопсии для гистологического исследования.
Выяснено, что до 30% опухолей, расцененных первоначально как анапластические астроцитомы, впоследствии оказываются новообразованиями более высокого класса (глиобластомами). Проведено несколько проспективных исследований анапластических астроцитом. Опухоль обычно манифестирует на пятом десятилетии жизни. Часто неврологическая симптоматика появляется задолго до установления диагноза (один год и более). Благоприятными прогностическими факторами являются молодой возраст больного и минимальный неврологический дефицит. Проведение хирургического вмешательства обычно не влияет на продолжительность жизни больного, т. к. опухоль имеет диффузный инфильтративный рост.
К сожалению, в большинстве случаев диагноз новообразования устанавливается уже на поздних стадиях.
Лечение анапластической астроцитомы, как и лечение глиобластомы, требует мультидисциплинарного подхода.

Хирургическое лечение анапластической астроцитомы и кортикостероиды. Хирургическое лечение показано, если: 1) диагноз анапластической глиомы не уточнен; 2) есть основания думать, что циторедукция (т. е. уменьшение массы опухоли) приведет к положительному результату и 3) есть неотложные показания к оперативному вмешательству. Как уже было сказано выше, проведение хирургического вмешательства не влияет на продолжительность жизни больных. Кортикостероиды показаны при наличии признаков повышения внутричерепного давления. Обычно назначается дексаметазон в начальной дозировке 4 мг 4 раза в сутки с увеличением дозы до появления положительного эффекта. Дозы более 32 мг редко оказываются эффективными.
После лучевой терапии необходимо подобрать минимальную эффективную дозу кортикостероидов из-за множества побочных эффектов этих средств.
Лучевая терапия анапластической астроцитомы — очень важный метод в лечении больных анапластической астроцитомой. Рекомендуемая курсовая доза составляет 6 000 кГр при суточной дозе 180-200 кГр. Не менее эффективным методом, чем облучение всего мозга, является фокальное облучение 4500 кГр с захватом зоны 3 см вокруг опухоли, в том числе 1500 кГр на область опухоли и 1,5 см вокруг нее.
Химиотерапия анапластической астроцитомы. Для лечения анапластической астроцитомы используется как вспомогательная (адъювантная), так и курсовая химиотерапия. Адьювантная химиотерапия, назначаемая примерно через 2 недели после завершения облучения, предусматривает использование комбинированной схемы: прокарбазин — 60 мг/м2 внутрь на 8—21 дни, CCNU (ломустин) — ПО мг/м2, внутрь в первый день, винкристин — 1,4 мг/м2 в/в на 8 и 29 дни. Лечение повторяют каждые 6—8 недель в течение одного года или при развитии рецидива опухоли. Для лечения рецидива опухоли рекомендован BCNU (кармустин) в дозе 250 мг/м2 каждые 6—8 недель до прекращения прогрессирования опухоли.
В период приема перечисленных препаратов необходимо проводить лабораторные исследования для контроля побочных эффектов. Другие методы лечения находятся в стадии апробации. Часто назначают консультацию нейроонколога. После завершения лучевой терапии и перед каждым курсом химиотерапии необходимо проводить — МРТ- или КТ-исследование.
Прогноз анапластической астроцитомы. Средняя выживаемость больных анапластической астроцитомой составляет более трех лет при условии комбинированного лечения — хирургического, химиотерапии и облучения. Обычно рецидивы опухоли появляются через 2,5 года, и при дальнейшем прогрессировании средняя выживаемость составляет 8 месяцев. Наилучший прогноз у пациентов в возрасте моложе 40 лет. Очень редко больные старше 60 лет хорошо реагируют на комплексное лечение, часто выраженные побочные эффекты вынуждают прервать курс. Решая вопрос о выборе метода лечения (особенно это касается химиотерапии), врач должен учесть все особенности клинического течения заболевания, а также получить согласие больного.
Публикации в СМИ
Астроцитомы
Астроцитомы — большая и наиболее частая группа первичных опухолей ЦНС, различающихся по локализации, половому и возрастному распределению, характеру роста, степени злокачественности и клиническому течению. Все астроцитомы имеют «астроглиальное» происхождение. Заболеваемость: 5–7:100 000 населения в развитых странах.
Различают ряд клинико–патологических групп астроцитом.
Диффузно–инфильтративная астроцитома. Это понятие объединяет несколько типов опухолей разной степени злокачественности.
• Анапластическая астроцитома (ВОЗ–3) составляет 20-30% всех астроцитом мозга, пик встречаемости 40–45 лет, мужчины/женщины —1.8:1; располагаются чаще всего супратенториально в больших полушариях мозга. На настоящий момент доминирующей является точка зрения, что анапластическая астроцитома является результатом злокачественной трансформации диффузной астроцитомы. Её патоморфология характеризуется признаками диффузной инфильтративной астроцитомы с выраженной анаплазией и высоким пролиферативным потенциалом. Клиническая картина во многом аналогична диффузной астроцитоме, но чаще встречаются признаки повышенного ВЧД, отмечается более быстрая прогрессия неврологической симптоматики. Диагностика: опухоли не имеют характерной КТ и/или МРТ семиотики и часто могут выглядеть как диффузная астроцитома или глиобластома. Лечение: на настоящий момент стандартным алгоритмом лечения является комбинированное лечение (операция, лучевая терапия, полихимиотерапия). Прогноз. Средняя продолжительность жизни после операции и адъювантного лечения составляет около 3 лет. На клиническое течение заболевания основное влияние оказывает трансформация в глиобластому, которая наблюдается обычно через 2 года после установки диагноза. Клиническими благоприятными прогностическими факторами являются молодой возраст, «тотальное удаление» опухоли и хороший предоперационный клинический статус пациента. Наличие олигодендроглиального компонента в опухоли может увеличить выживаемость до >7 лет.
Глиобластома (ГБМ) и её варианты (ВОЗ–4). Является наиболее злокачественной из астроцитом и составляет около 50% всех астроцитом мозга, пик встречаемости 50–60 лет, мужчины/женщины — 1.5:1; располагается чаще всего супратенториально в больших полушариях мозга. Различают первичную (чаще) и вторичную ГБМ (как результат малигнизации диффузной или анапластической астроцитомы). Её патоморфология характеризуется признаками диффузной инфильтративной астроцитомы с выраженной анаплазией, высоким пролиферативным потенциалом, признаками пролиферации эндотелия и/или некрозами. Клиническая картина. Для первичной ГБМ характерен короткий анамнез, в котором доминируют неспецифические неврологические симптомы и быстро прогрессирующая внутричерепная гипертензия. У вторичной ГБМ клиника во многом аналогична анапластической астроцитоме. Диагностика. Опухоль имеют характерную КТ и МРТ семиотику, дифференциальную диагностику обычно проводят с метастазом и абсцессом. Характерным является инвазивный рост опухоли по длинным проводникам (ГБМ в виде «бабочки» при прорастании через мозолистое тело). Лечение. На настоящий момент стандартным алгоритмом лечения является комбинированное лечение (операция и лучевая терапия, роль полихимиотерапии в увеличении выживаемости при ГБМ на настоящий момент достоверно не доказана, и необходимость её проведения рассматривается только в тех случаях, когда все остальные методы лечения проведены и оказались неэффективными («терапия отчаяния»). Прогноз. Средняя продолжительность жизни после операции и адъювантного лечения составляет около 1 года. Клинические благоприятные прогностические факторы аналогичны таковым при анапластической астроцитоме.
Кроме типичной мультиформной глиобластомы, выделяют следующие её гистологические варианты • Гигантоклеточная глиобластома характеризуется большим количеством гигантских уродливых многоядерных клеток • Глиосаркома — двухкомпонентная злокачественная опухоль с очагами как глиальной, так и мезенхимальной дифференцировки.
Плеоморфная ксантоастроцитома — редкая опухоль (менее 1% всех астроцитом), занимает промежуточную позицию в ряду «злокачественности» из-за своего двойственного поведения (ВОЗ–2). В ряде случаев опухоль является хорошо отграниченной и медленно растущей с благоприятным прогнозом. В тоже время описаны случаи её злокачественной трансформации с неблагоприятным прогнозом. Клиническая картина. Чаще всего опухоль встречается в молодом возрасте и проявляется эписиндромом. Характерной является поверхностная субкортикальная локализация и тенденция к вовлечению в патологической процесс прилежащих оболочек мозга («менинго-церебральный» объёмный процесс). Диагностика: КТ/МРТ. Лечение хирургическое, цель операции — «тотальное удаление» опухоли, что часто достижимо. Прогноз. 5–летняя выживаемость составляет 81%, 10 — 70%. Независимым прогностическим фактором является повышенная (более 5 митозов в поле высокого увеличения) митотическая активность. Большинство опухолей с агрессивным течением характеризуется этим показателем.
Сокращения. ГБМ — глиобластома
МКБ-10 • D43 Новообразование неопределённого или неизвестного характера головного мозга и ЦНС • C71 Злокачественное новообразование головного мозга
Приложение. Генетические аспекты • При астроцитомах зарегистрировано 2 типа повреждаемых генов: •• доминантно наследуемые онкогены, белковые продукты гена ускоряют рост клеток; типичное повреждение — увеличение дозы гена за счет амплификации или активирующей мутации •• супрессоры опухолевого роста, белковые продукты гена тормозят рост клеток; типичное повреждение — физическая потеря гена или инактивирующая мутация • Мутации: •• ген TP53 (*191170, 17p13.1, Â ) •• MDM2 (164585, 12q14.3–12q15, Â ) •• CDKN1A (*116899, 6p, Â ) •• CDKN2A и CDKN2B (9p21) •• CDK4 и CDK6 (12q13–14) •• EGFR (*131550, 7, Â ).
Код вставки на сайт
Астроцитомы
Астроцитомы — большая и наиболее частая группа первичных опухолей ЦНС, различающихся по локализации, половому и возрастному распределению, характеру роста, степени злокачественности и клиническому течению. Все астроцитомы имеют «астроглиальное» происхождение. Заболеваемость: 5–7:100 000 населения в развитых странах.
Различают ряд клинико–патологических групп астроцитом.
Диффузно–инфильтративная астроцитома. Это понятие объединяет несколько типов опухолей разной степени злокачественности.
• Анапластическая астроцитома (ВОЗ–3) составляет 20-30% всех астроцитом мозга, пик встречаемости 40–45 лет, мужчины/женщины —1.8:1; располагаются чаще всего супратенториально в больших полушариях мозга. На настоящий момент доминирующей является точка зрения, что анапластическая астроцитома является результатом злокачественной трансформации диффузной астроцитомы. Её патоморфология характеризуется признаками диффузной инфильтративной астроцитомы с выраженной анаплазией и высоким пролиферативным потенциалом. Клиническая картина во многом аналогична диффузной астроцитоме, но чаще встречаются признаки повышенного ВЧД, отмечается более быстрая прогрессия неврологической симптоматики. Диагностика: опухоли не имеют характерной КТ и/или МРТ семиотики и часто могут выглядеть как диффузная астроцитома или глиобластома. Лечение: на настоящий момент стандартным алгоритмом лечения является комбинированное лечение (операция, лучевая терапия, полихимиотерапия). Прогноз. Средняя продолжительность жизни после операции и адъювантного лечения составляет около 3 лет. На клиническое течение заболевания основное влияние оказывает трансформация в глиобластому, которая наблюдается обычно через 2 года после установки диагноза. Клиническими благоприятными прогностическими факторами являются молодой возраст, «тотальное удаление» опухоли и хороший предоперационный клинический статус пациента. Наличие олигодендроглиального компонента в опухоли может увеличить выживаемость до >7 лет.
Глиобластома (ГБМ) и её варианты (ВОЗ–4). Является наиболее злокачественной из астроцитом и составляет около 50% всех астроцитом мозга, пик встречаемости 50–60 лет, мужчины/женщины — 1.5:1; располагается чаще всего супратенториально в больших полушариях мозга. Различают первичную (чаще) и вторичную ГБМ (как результат малигнизации диффузной или анапластической астроцитомы). Её патоморфология характеризуется признаками диффузной инфильтративной астроцитомы с выраженной анаплазией, высоким пролиферативным потенциалом, признаками пролиферации эндотелия и/или некрозами. Клиническая картина. Для первичной ГБМ характерен короткий анамнез, в котором доминируют неспецифические неврологические симптомы и быстро прогрессирующая внутричерепная гипертензия. У вторичной ГБМ клиника во многом аналогична анапластической астроцитоме. Диагностика. Опухоль имеют характерную КТ и МРТ семиотику, дифференциальную диагностику обычно проводят с метастазом и абсцессом. Характерным является инвазивный рост опухоли по длинным проводникам (ГБМ в виде «бабочки» при прорастании через мозолистое тело). Лечение. На настоящий момент стандартным алгоритмом лечения является комбинированное лечение (операция и лучевая терапия, роль полихимиотерапии в увеличении выживаемости при ГБМ на настоящий момент достоверно не доказана, и необходимость её проведения рассматривается только в тех случаях, когда все остальные методы лечения проведены и оказались неэффективными («терапия отчаяния»). Прогноз. Средняя продолжительность жизни после операции и адъювантного лечения составляет около 1 года. Клинические благоприятные прогностические факторы аналогичны таковым при анапластической астроцитоме.
Кроме типичной мультиформной глиобластомы, выделяют следующие её гистологические варианты • Гигантоклеточная глиобластома характеризуется большим количеством гигантских уродливых многоядерных клеток • Глиосаркома — двухкомпонентная злокачественная опухоль с очагами как глиальной, так и мезенхимальной дифференцировки.
Плеоморфная ксантоастроцитома — редкая опухоль (менее 1% всех астроцитом), занимает промежуточную позицию в ряду «злокачественности» из-за своего двойственного поведения (ВОЗ–2). В ряде случаев опухоль является хорошо отграниченной и медленно растущей с благоприятным прогнозом. В тоже время описаны случаи её злокачественной трансформации с неблагоприятным прогнозом. Клиническая картина. Чаще всего опухоль встречается в молодом возрасте и проявляется эписиндромом. Характерной является поверхностная субкортикальная локализация и тенденция к вовлечению в патологической процесс прилежащих оболочек мозга («менинго-церебральный» объёмный процесс). Диагностика: КТ/МРТ. Лечение хирургическое, цель операции — «тотальное удаление» опухоли, что часто достижимо. Прогноз. 5–летняя выживаемость составляет 81%, 10 — 70%. Независимым прогностическим фактором является повышенная (более 5 митозов в поле высокого увеличения) митотическая активность. Большинство опухолей с агрессивным течением характеризуется этим показателем.
Сокращения. ГБМ — глиобластома
МКБ-10 • D43 Новообразование неопределённого или неизвестного характера головного мозга и ЦНС • C71 Злокачественное новообразование головного мозга
Приложение. Генетические аспекты • При астроцитомах зарегистрировано 2 типа повреждаемых генов: •• доминантно наследуемые онкогены, белковые продукты гена ускоряют рост клеток; типичное повреждение — увеличение дозы гена за счет амплификации или активирующей мутации •• супрессоры опухолевого роста, белковые продукты гена тормозят рост клеток; типичное повреждение — физическая потеря гена или инактивирующая мутация • Мутации: •• ген TP53 (*191170, 17p13.1, Â ) •• MDM2 (164585, 12q14.3–12q15, Â ) •• CDKN1A (*116899, 6p, Â ) •• CDKN2A и CDKN2B (9p21) •• CDK4 и CDK6 (12q13–14) •• EGFR (*131550, 7, Â ).







