Болезнь Куру
Болезнь Куру (в переводе с местного языка слово означает «дрожание») является заболеванием прионной природы, случаи описания которой относят к группе каннибалов Новой Гвинеи – племени форе.
Прионы – мельчайшие белковые структуры (их выработка кодируется 20й хромосомой), которые содержатся в организме человека и в норме при определенных условиях могут вызывать хронические инфекции нейродегенеративного характера.
Причиной, вызывающей заболевание является поедание головного мозга больных людей. Шаманы племени аборигенов Новой Гвинеи считали причиной сглаз чужих шаманов. Именно изучение данной патологии привело к формированию теории прионных болезней. За открытие инфекционного возбудителя Карлтон Гайдушек в 1976 году получил Нобелевскую премию по медицине.
Симптомы
Клиническая картина болезни Куру складывается из следующих симптомов:
Патоморфологически болезнь Куру проявляется в демиелинизации, гибели нейронов, скоплении лейкоцитов и мононуклеарных клеток в головном мозге.
Так как каннибализм в настоящее время ликвидирован, а иных механизмов передачи возбудителей не выявлено, заболевание может представлять сугубо историческое значение.
По мнению некоторых учёных, «медленные» вирусы — одно из самых страшных явлений нашей реальности. На них не действует ни один из ядов. Они не гибнут даже при облучении и сверхвысоких температурах, от которых погибает всё живое.
По размерам «медленные» вирусы в 10 раз меньше, чем обычный самый маленький вирус. Эти внутренние диверсанты ведут себя по-особенному: подрывают организм медленно и постепенно, а вызываемые ими заболевания более похожи на износ и саморазрушение, нежели на болезнь.
В наши дни учёные не знают, как бороться с коварными «медленными» вирусами. Они могут только с благоговением говорить об этих новооткрытых вирусах как о «самом загадочном и волнующем объекте медицины наших дней».
В 1932 году в горах Новой Гвинеи было обнаружено ранее неизвестное науке папуасское племя форе. Это стало поистине бесценным подарком для этнографов и антропологов, которые теперь на «живом материале» могли изучать особенности жизни примитивных племён.
Некоторые из их обрядов просто шокировали цивилизованную публику, особенно христианских священников, которые рискнули сунуться к этим мелким людоедам в 1949 году с проповедями о любви к ближнему своему.
Папуасы и без священников очень любили ближних своих. Правда, с гастрономической точки зрения. Особенной популярностью у этих каннибалов пользовалось ритуальное поедание мозга умершего родственника. Причём в этом обряде главными участниками являлись женщины и дети.
Папуасы искренне верили, что съев мозг своего почившего родича, они приобретут его ум, а также прочие достоинства и добродетели.Сей обряд очевидцы описывают так:
«Женщины и девушки голыми руками расчленяют трупы умерших. Отделив мозг и мышцы, закладывают их голыми руками в специально приготовленные бамбуковые цилиндры, которые затем недолго держат на раскалённых камнях в вырытых в земле ямах. Проходит немного времени, и женщины и дети начинают толпиться вокруг очагов в нетерпеливом ожидании, когда откроют, наконец, цилиндры, извлекут содержимое и начнётся пиршество».
Один из тогдашних работников миссии однажды увидел маленькую девочку, которая была явно больна:
«Она сильно дрожала, а голова её спазматически покачивалась из стороны в сторону. Мне сказали, что она жертва колдовства и что эта дрожь будет продолжаться вплоть до самой её смерти. До самой смерти она не сможет есть. Через несколько недель она должна погибнуть».
Но если бы всё было исключительно в колдовском сглазе. Разумеется, официальная медицина в лице американского врача Карлтона Гайдушека не поверила в порчу. Гайдушек появился среди племени форе в 1957 году. Он первым дал научное описание куру, с которой европейские врачи ранее никогда не сталкивались. Вначале у больных нарушается координация движений, походка становится неустойчивой. Возникает головная боль, насморк, кашель, повышается температура.
У некоторых больных на последних стадиях возникал неконтролируемый смех или неожиданно появлялась кривоватая улыбка. Данный симптом позволил некоторым «поэтам» назвать куру «смеющейся» болезнью.
Наблюдая за обречёнными больными, Гайдушек предположил, что это заболевание в первую очередь поражает головной мозг. Вскрытие подтвердило его догадку: у больных куру мозг деградировал в течение нескольких месяцев, превращаясь в губчатую массу. Спасти несчастных не могло ни одно современное лекарство: ни антибиотики, ни сульфонамиды, ни гормоны.
Врач терялся в догадках. Пролить свет не смогли даже отправленные для исследования в Америку образцы тканей. Да, анализы показали, что при куру наблюдается разрушение нервных клеток мозжечка. Но почему это происходит? В чём причина? Какая-то инфекция?
НЕ ЕШЬ БЛИЖНЕГО СВОЕГО
По размерам «медленные» вирусы в 10 раз меньше, чем обычный самый маленький вирус. Эти внутренние диверсанты ведут себя по-особенному: подрывают организм медленно и постепенно, а вызываемые ими заболевания более похожи на износ и саморазрушение, нежели на болезнь.
В наши дни учёные не знают, как бороться с коварными «медленными» вирусами. Они могут только с благоговением говорить об этих новооткрытых вирусах как о «самом загадочном и волнующем объекте медицины наших дней».
Вымирание добрых каннибалов
13 января 1967 года было опубликовано сообщение о том, что возбудитель смертельной болезни, поразившей людоедов форе, усиливается в организме каждого следующего поколения пациентов.
Это было окончательное доказательство инфекционной природы заболевания, вызванного не микроорганизмом, не паразитом и не вирусом, а полезным белком, который по неведомой причине стал патогенным. Через 15 лет такие белки назовут прионами.
Загадочная болезнь куру
Эпидемия охватила нагорье, выбивая в первую очередь женщин и детей. К 1956 году почти четверть женского населения на земле форе вымерла от этой дрожи. Народу форе грозило исчезновение. А это были довольно симпатичные люди, весьма дружелюбные. Правда, людоеды. На глазах у Гайдушека они готовили человеческое мясо и внутренности, и поедали тела целиком, кроме костей и желчного пузыря.
Так они поступали со своими умершими, прямо на поминках. Считалось, что ум и таланты усопшего перейдут к людям, которые питались его останками, а его дух встанет на защиту деревни. Форе очень гордились своей добротой и тем, что людоедство у них тоже доброе. Они приуныли, когда власти Австралии, которая тогда контролировала эту страну, запретили каннибализм. Но была надежда, что белые пришельцы научатся лечить проклятую трясучку.
Гайдушек поселился среди форе, на средства австралийского департамента здравоохранения и свои сбережения открыл больницу, и принялся изучать смертельную дрожь. Поскольку он лечил туземцев от сифилиса и дизентерии, ему позволялось всё — даже вскрывать тела жертв куру и отсылать их органы на анализ в Америку.
Странная инфекция куру: антибиотики её не берут вовсе. Ни температуры, ни воспаления. Возбудителя или хотя бы антител в крови и тканях не видать. Правда, один человек заметил кое-что необычное.
Он видел мозг Ленина
То был главный невропатолог Национального института нервных болезней США Игорь Клатцо (1916-2007). Родился в Петербурге, по национальности поляк, при немцах был одним из командиров подпольной польской Армии Крайовой (АК) в Вильнюсе. Когда вместе с Красной армией аковцы выбили вермахт из Вильно, Клатцо снова оказался в подполье, теперь уже антисоветском. Уцелел потому, что готовил Нюренбергский процесс, освидетельствуя поляков, угнанных в Германию на принудительные работы. И так толково это делал, что его заметил знаменитый немецкий невролог Оскар Фогт. Он взял Клатцо в ученики и показал ему свою уникальную коллекцию препаратов мозга. Там находились, например, срезы мозга Ленина, который Фогт изучал по просьбе советского правительства, разыскивая в нём признаки гениальности.
Так вот, препарируя мозжечок женщины форе, похожий на губку из-за гибели нейронов, Клатцо вспомнил, что уже видел нечто подобное в коллекции Фогта: мозг умершего от редкой болезни Крейцфельдта-Якоба. Сейчас она знаменита на весь мир как «коровье бешенство», а тогда было описано только 20 случаев. Клатцо послал препарат мозжечка форе на медицинскую выставку в Лондон. Там его заметил английский ветеринар Билл Хадлоу, и тут же написал, что эта губчатая энцефалопатия — один в один известная с 1732 года скрейпи — болезнь овец, передающаяся козам. Хадлоу предложил Гайдушеку заразить обезьян, покормив их мозгом умерших от куру людей. Гайдушек так и поступил с пятью шимпанзе. А также с десятками цыплят, мышей, крыс, морских свинок. Всё безрезультатно. Оставалось думать, что куру — наследственное заболевание.
Дело в каннибализме
Для проверки этой гипотезы из Австралии приехали антропологи, семья Гласс — Роберт и Ширли. Супруги нарисовали генеалогические древа больных и убедились, что не все они родственники. К тому же раньше 1910 года люди не знали никакого куру. Когда супруги Гласс выяснили это, их брак стал распадаться прямо на глазах аборигенов. Молодые люди не выдержали испытания трудными бытовыми условиями в чужой среде. Женщины форе, видя, как страдает Ширли, прониклись к ней жалостью. Если Гайдушека туземцы боялись, считая великим колдуном, то миссис Гласс оказалась обычной, не очень счастливой девушкой. И это вызвало доверие.
Пошли откровенные разговоры. Рассказы о том, как было раньше, при каннибализме. Женщины объяснили, что мясо забирали себе взрослые мужчины, а остальным доставались мозг и внутренности. И самое важное: после запрета умерших порой всё-таки ели тайком. Но в последние 4 года (1959-1963) ни одного случая не было. За это женщины ручались.
С тех пор случаев куру поубавилось, и среди больных не стало маленьких детей. Выходит, дело всё же в людоедстве: дрожь поражает тех, кому доставался мозг. Тут Гайдушека осенило — необязательно заражение происходит в желудке. Руками, которыми раскладывали сырые мозги по бамбуковым трубочкам, женщины потом чесались, тёрли свои глаза, царапины и укусы, ласкали детей.
Чтобы не гадать, кашицу из мозжечка умерших от куру ввели двум шимпанзе прямо в мозг. Ветеринар Хадлоу предупредил, что инфекция может иметь длинный инкубационный период. Через 21 месяц у самки по имени Жоржетта обнаружились симптомы куру. Мозжечок Жоржетты вызвал болезнь у следующего поколения всего за год, к январю 67-го. Настоящий пассаж, как в производстве вакцин. Но что же это за возбудитель?
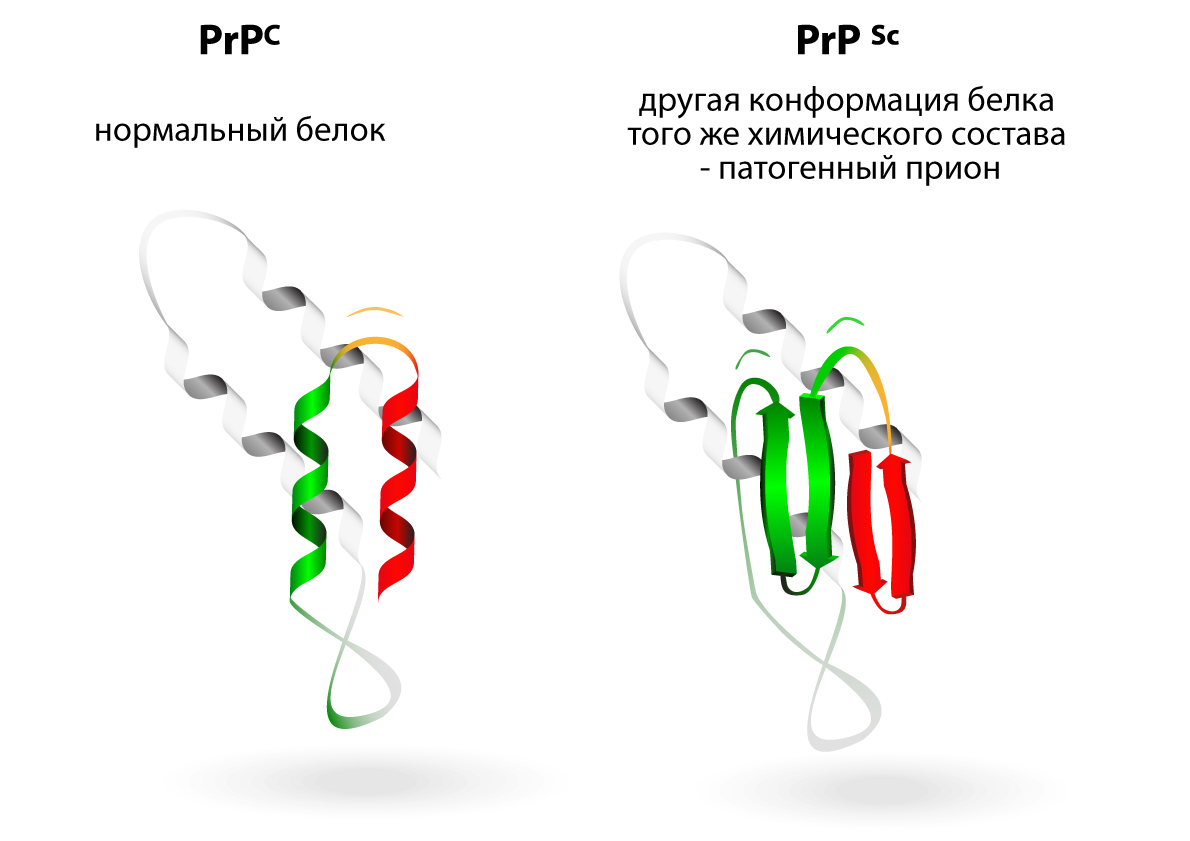
Нормальный, необходимый для жизни белок (слева), который вырабатывает наш организм, при неизменном химическом составе может превратиться в прион (справа). Прионы убивают нервные клетки, с которыми находятся в контакте, и пространство, некогда занятое нейронами, заполняется глией. Пораженная ткань мозга напоминает губку, поэтому болезни этого семейства называются «трансмиссивными губкообразными энцефалопатиями».
Смелый Гайдушек
Как-то раз ещё во времена каннибализма Гайдушек пробрался на кухню людоедов и незаметно засунул максимальный термометр в бамбуковую трубочку, в которой томился на огне мозг умершего от куру. Прибор показал, что за всё время приготовления температура не поднималась выше 95 градусов. Для гибели вируса хватило бы и 85, но возбудителю куру такая температура была нипочём.
Гайдушек смело предположил, что куру вызывает патогенная частица, невидимая в тогдашний электронный микроскоп. Мало того, он догадался, что возбудители скрейпи и «коровьего бешенства» — разновидности той же частицы. Её выделили только в 1982 году и дали ей название «прион». Это вариант «штатного» белка, производство которого запрограммировано в нашей хромосоме № 20. Он становится прионом, когда его молекула при том же химическом составе меняет свою форму.
Существует наследственная предрасположенность к куру, а у болезни Крейцфельдта-Якоба имеется наследственная форма. Не какой-то хромосомный сбой, а настоящее инфекционное заболевание передаётся от бабушки к внучке. В 1967 году большинство не могло такого даже представить. Но Гайдушек совмещал храбрость с богатой фантазией. Недаром его любимым писателем был Гоголь, и живя среди каннибалов, он перед сном читал «Вечера на хуторе близ Диканьки».
Болезнь человека при поедании мозга
Красноярский государственнвый медицинский университет им. проф. В.Ф. Войно-Ясенецкого Минздрава России
История трансмиссивных спонгиоформных энцефалопатий человека: от куру до нового варианта болезни Крейтцфельдта-Якоба
Журнал: Журнал неврологии и психиатрии им. С.С. Корсакова. 2014;114(1): 58-70
Шнайдер Н. А. История трансмиссивных спонгиоформных энцефалопатий человека: от куру до нового варианта болезни Крейтцфельдта-Якоба. Журнал неврологии и психиатрии им. С.С. Корсакова. 2014;114(1):58-70.
Shnaĭder N A. Hystory of humam transmissible spongioform encephalopaties from kuru to new variant of Creutzfeldt-Jakob disease. Zhurnal Nevrologii i Psikhiatrii imeni S.S. Korsakova. 2014;114(1):58-70.
Красноярский государственнвый медицинский университет им. проф. В.Ф. Войно-Ясенецкого Минздрава России
Красноярский государственнвый медицинский университет им. проф. В.Ф. Войно-Ясенецкого Минздрава России
История изучения трансмиссивных спонгиоформных (губчатых) энцефалопатий (ТСЭ) человека полна загадок, даже к настоящему времени далеких от разрешения. Интерес к ТСЭ не ослабевает как среди ученых-исследователей, эпидемиологов, так и среди практикующих врачей 6. В 2013 г. исполняется 90-летний юбилей лауреата Нобелевской премии, ученого и практикующего врача Д.К. Гайдушека (D.C. Gajdusek), внесшего существенный вклад в изучение ТСЭ у человека на примере эпидемии болезни куру у папуасов племени Южного Форе на островах Папуа Новая Гвинея. Эпидемия бычьей спонгиоформной энцефалопатии (БСЭ) в Великобритании, начавшаяся в 1986 г. и затронувшая более 200 000 голов крупного рогатого скота, оставляет после себя вспышки нового варианта болезни Крейтцфельдта-Якоба (нвБКЯ) вследствие инфицирования аномальным прионом тканей центральной нервной системы (ЦНС) и лимфоидной ткани. В настоящее время убедительно показаны параллели между поражением головного мозга человека при куру и нвБКЯ, включая длительный инкубационный период, высокую чувствительность к необычному инфекционному агенту (аномальному приону) детей и людей молодого возраста, непрерывно прогрессирующий тип течения с момента дебюта клинических симптомов и фатальный исход [2].
Хотя в среднем регистрируется только 10-15 случаев заболевания в год с момента первого появления нвБКЯ в 1994 г., его будущие эпидемиологические показатели и географическое распределение (особенно в странах, куда импортируют инфицированных животных или продукты из тканей инфицированного крупного рогатого скота, включая лекарственные препараты) пока не могут быть предсказаны. Возможность того, что большое число практически здоровых лиц могут быть инфицированы, и в настоящее заболевание находится на стадии инкубационного периода, вызывает обеспокоенность по поводу ятрогенной передачи через медицинские инструменты при хирургических вмешательствах, медицинских диагностических процедурах, подборе контактных линз, использовании донорских тканей, крови, лекарственных средств из крови и органов крупного рогатого скота. Правительственные учреждения во многих странах продолжают внедрять новые меры по минимизации этого риска, что объясняет актуальность рассматриваемой проблемы здравоохранения в течение многих лет [7].
Скрепи
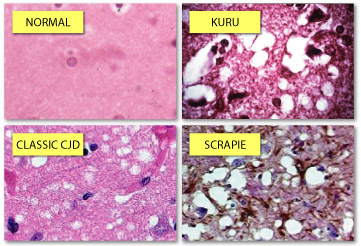
Открытие прионов тесно связано с историей открытия и становления учения о медленных инфекциях, когда в 1954 г. исландский вирусолог B. Sigurdsson изложил результаты своих многолетних исследований массового поражения смертельным заболеванием овец, завезенных в 1933 г. из Германии на остров Исландия для развития каракулеводства. Среди изученных B. Sigurdsson заболеваний овец была подробно исследована давно и хорошо знакомая во многих странах болезнь этих животных, известная под названием скрепи («почесуха»), полностью отвечавшая всем четырем характеристикам медленных инфекций [8, 9]. B. Sigurdsson впервые предложил использовать термин «медленный вирус» в качестве этиологического фактора скрепи. Полагают, что скрепи впервые возникла где-то в Европе в конце средневековья. Какими бы ни были исторические истоки этого заболевания среди животных, мы знаем, что в XVIII веке оно было достаточно распространено в Англии и Германии. Появление этого заболевания в Англии, вероятно, началось с ввоза овец испанского мериноса, которые хоть и были очень восприимчивы к скрепи, но имели шерсть исключительного качества [10]. Таким образом, скрепи известна с 1732 г., а название болезни «почесуха» связано с тем, что больные животные конвульсивно чешутся о камни, скалы, деревья или заборы [11]. Болезнь поражает ЦНС овец, вызывая ощущение непереносимого зуда. В процессе развития болезни появляются и другие симптомы (рис. 1): чмоканье губами, странная походка, и, в конце концов, все завершается судорогами и смертью. 


Как и для других ТСЭ, для куру характерен длительный инкубационный период, составляющий годы и даже десятилетия, прежде чем у инфицированного человека появятся развернутые клинические симптомы. В связи с тем что преимущественно поражается мозжечок, обычно первыми симптомами заболевания являются неустойчивая походка (мозжечковая атаксия), тремор и невнятная речь (дизартрия). В отличие от других ТСЭ явления деменции негрубые, но в качестве характерного симптома выделяется неустойчивость настроения с беспричинным смехом. По мере прогрессирования болезни у пациентов развиваются грубые расстройства координации движений с невозможностью самостоятельного передвижения, вставания, нарушениями глотания. Больные папуасы умирали в коматозном состоянии через 6-12 мес от появления первых клинических симптомов куру [18, 19].
Успешная передача заболевания в эксперименте сначала шимпанзе, а позднее и низшим обезьянам доказала инфекционную природу куру, D. Gajdusek был ответственным за проведение этих испытаний на шимпанзе. Он определил болезнь куру как медленную вирусную нейроинфекцию с аномально длительным инкубационным периодом [24, 25]. Так, в настоящее время принято считать, что инкубационный период болезни куру у людей варьирует в пределах от 2 лет и менее до 23 лет и более [21]. В 1959 г. W. Hadlow [26] выдвинул предположение, что куру, напоминающая скрепи по характеру повреждений тканей головного мозга, также вызывается «медленными вирусными инфекциями».
Для патоморфологического исследования были взяты головной мозг, лимфоретикулярные ткани и внутренние органы. Cпонгиоз, синаптическое отложение PrP Sc и бляшки были выявлены как на уровне лобной коры и подкоркового серого вещества больших полушарий (преимущественно в области хвостатого ядра и таламуса), так и на уровне коры и подкоркового серого вещества (преимущественно зубчатого ядра и оливы) мозжечка. При этом в мозжечке преобладали выраженное синаптическое отложение PrP Sc и фибриллярный глиоз. В то же время авторы не нашли никаких доказательств прионной колонизации лимфоретикулярных тканей при болезни куру, что согласуется с отрицательными результатами биопсии небной миндалины в предыдущем сообщении о пациенте с болезнью куру [31].
Очень скоро было выявлено большое сходство между эпидемиологий, клиническими проявлениями и патоморфологической картиной при куру, БКЯ у человека, скрепи у овец, БСЭ у крупного рогатого скота, на основании чего в настоящее время стало очевидным, что ТСЭ могут поражать не только животных, но и людей. Так, особенности клинического течения, включая непрерывно прогрессирующий мозжечковый синдром, патоморфологические изменения (возникновение куру-подобных бляшек в мозге инфицированного человека), позволяют констатировать, что ятрогенная БКЯ весьма напоминает куру и является следствием внешнего влияния на прионы ЦНС, в отличие от семейной БКЯ. Другими словами, характер нейропатологических изменений при куру и ятрогенной БКЯ, вероятнее всего, определяется периферическими путями передачи инфекции, включая пероральный (пищевой или «диетический») и парентеральный (вакцинация, использование лекарственных средств животного происхождения, донорских тканей, переливание крови и др.) [34]. Таким образом, вышеперечисленные симптомы куру и патоморфологические изменения вещества головного мозга в той или иной мере характерны для всех ТСЭ, включая нвБКЯ, поскольку последний демонстрирует поразительное сходство с куру в отношении клинической симптоматики и повреждения органов (в основном, головного мозга).
Прион
Массовый характер ТСЭ естественно ставил вопрос об этиологии этого заболевания, а начавшиеся энергичные поиски в этом направлении вскоре принесли свои плоды. Начиная с первых сообщений B. Sigurdsson (1953) и работ D. Gajdusek (1957), накапливались данные об особой группе медленных инфекций человека и животных, патоморфология которых весьма существенно отличалась выраженным своеобразием, проявляющимся только в поражении ЦНС, где на основе первично-дегенеративных процессов развивается характерная картина формирования так называемого губкообразного состояния (status spongiosus, англ.) серого и/или белого вещества головного, а иногда и спинного, мозга, что может сопровождаться образованием амилоидных бляшек и выраженным глиозом. Подобное своеобразие патоморфологической картины определило и первичное (и до сих пор используемое) название всей группы этих необычных страданий как «трансмиссивные спонгиоформные (губкообразные) энцефалопатии» (ТСЭ). Именно трансмиссивность губкообразных изменений только в ЦНС и является их патогномоничным признаком.
В 1974 г. американский биохимик S. Prusiner получает звание доцента кафедры неврологии на медицинском факультете университета Калифорнии (Сан-Франциско) и организует лабораторию по изучению скрепи. Ученый предполагал, что после выделения и очистки возбудитель скрепи окажется просто очень небольшим вирусом, поэтому был серьезно озадачен, когда оказалось, что полученные препараты содержат в основном белок и практически не содержат нуклеиновых кислот. На протяжении 8 лет в лаборатории продолжали накапливаться данные о том, что только белок является единственным и необходимым компонентом возбудителя скрепи [35]. Суть работы S. Prusiner заключалась в том, что гомогенаты тканей мозга больных животных подвергались различным методам разделения (как правило, проверялись различные, уже известные в вирусологии, методики очистки инфекционных агентов), после чего уровень инфекционности разных фракций определялся при помощи заражения мышей. Все попытки амплифицировать возбудителя в культурах клеток терпели неудачу, поэтому приходилось продолжать длительные и дорогостоящие эксперименты на животных. Препараты с самой высокой степенью очистки содержали в 20-50 раз больше белка, чем нуклеиновых кислот. Высокоочищенные препараты возбудителя скрепи проявляли поразительную устойчивость к воздействию на них разнообразных агентов, разрушающих или модифицирующих нуклеиновые кислоты. Трансфекция нуклеиновых кислот, в небольшом количестве обнаруженных в препарате, в эмбриональные фибробласты мышей не привела к амплификации этого агента в культуре клеток. Эксперименты по заражению мышей полученными нуклеиновыми кислотами путем введения их в селезенку также не дали положительного результата. Таким образом, складывалось впечатление, что нуклеиновые кислоты, в небольшом количестве содержащиеся в препарате, не были необходимы для размножения возбудителя скрепи. Напротив, инфекционность полученных препаратов значительно снижалась под воздействием соединений денатурирующих (SDS, гуанидин тиоционат, мочевина), химически модифицирующих (диэтил пирокарбонат) или гидролизующих белки (трипсин, протеиназа К), что указывало на несомненную важность выделенного белка в жизненном цикле «необычного вируса».
Публикация статьи S. Prusiner вызвала бурю негодования. Основная масса вирусологов отнеслись к полученным результатам с недоверием, а некоторые исследователи скрепи и БКЯ были откровенно разгневаны. Тем не менее нуклеиновую кислоту «вируса скрепи» так никому и не удавалось обнаружить. По признанию S. Prusiner, в тот момент он сам сильнее всех верил в то, что нуклеиновая кислота вскоре будет обнаружена и термин «прион» исчезнет так же, как появился. Однако в 1984 г. коллективу его лаборатории удалось получить полностью очищенный белок возбудителя скрепи, названный PrP (англ. prion protein; прионный белок), и описать его физико-химические свойства [37]. В 1985 г. другой группой ученых в цитоплазме клеток были обнаружены мРНК, кодирующие PrP, при этом было показано, что уровень экспрессии PrP в здоровых и больных клетках не отличается. В этом же году в лаборатории S. Prusiner обнаруживают ген, кодирующий белок PrP (PRNP) [38], а в 1986 г. расшифровывают его последовательность [39]. В 1994-1995 гг. в лаборатории C. Weissmann было продемонстрировано, что мыши, лишенные гена PRNP, устойчивы к заражению скрепи [40]. За открытие прионов в 1997 г. S. Prusiner получил Нобелевскую премию. Впоследствии было показано, что PrP Sc прочно ассоциирован с прионными заболеваниями и образует в нервных тканях в ходе развития ТСЭ амилоидные фибриллы наподобие тех, которые образует пептид β-амилоида 1-42 при развитии болезни Альцгеймера. Таким образом, «медленные вирусные инфекции» оказались особой экзотической формой амилоидных заболеваний [41].
БСЭ («коровье бешенство»)
Важным событием в истории изучения прионных заболеваний было распространение БСЭ или «коровьего бешенства» в Великобритании, где эпидемия была зарегистрирована впервые в 1992-1993 гг., а к 2001 г. охватила несколько европейских государств, поскольку экспорт мяса из Великобритании во многие страны своевременно не был прекращен [42]. Заболевшие коровы начинали себя странно вести (см. рис. 1, б): не ориентировались в пространстве, имели нарушения координации движений и вскоре умирали. При вскрытии мозг животных был подобен губке, поэтому болезнь и назвали БСЭ. Заболевание связывают с использованием «прионизированной» костной муки в кормах и премиксах, изготовленной из туш павших или заболевших овец, возможно, и не имевших явных признаков скрепи [43]. Пик заболевания пришелся на 1992 г., болезнь поражала ежегодно десятки тысяч животных и привела к кризису сельского хозяйства Великобритании. С введением санитарных мер число больных животных в Великобритании резко снизилось, но БСЭ стали регистрировать в других странах. В 1986-2001 гг. более 98% случаев БСЭ зарегистрированных по всему миру было в Великобритании, где БСЭ была впервые описана. В это же время список европейских стран, где зарегистрирован по крайней мере один местный случай БСЭ, увеличился с 4 в 1993 г. до 8 и 18 в 1998 и 2001 гг. соответственно. В 2001-2003 гг. 3 страны за пределами Европы (Канада, Япония, Израиль) сообщили о первых местных случаях БСЭ [1].
По данным отчета Европейской комиссии (European Commission Health and Consumers Directorate-General, 2009), в 2008 г. в общей сложности были исследованы в рамках мониторинга БСЭ 10 051 735 голов крупного рогатого скота, 465 278 овец и 152 037 коз, положительные тесты получены у 125 коров, 1936 овец и 1214 коз; 1 557 871 голов крупного рогатого скота составили группу риска по БСЭ. Кроме того, 1105 животных были протестированы в рамках выбраковки животных с эпидемиологическим заключением по БСЭ, 93% положительных случаев по БСЭ были обнаружены во время проведения активного мониторинга крупного рогатого скота (тестирование риска БСЭ у здоровых забитых животных), и 7% случаев БСЭ были обнаружены при пассивном наблюдении за животными. Инфицированные животные и животные из группы риска ежегодно забиваются, их мясо уничтожается с целью минимизации распространенности БСЭ среди животных и снижения риска нвБКЯ среди людей. Проспективная целевая программа мониторинга БСЭ среди животных позволила снизить число инфицированных людей к 2008 г. К сожалению, в Российской Федерации подобного рода исследования, мониторинг животных и целевые профилактические мероприятия не проводятся глобально, а сведения о выявлении новых случаев БСЭ не предоставляются в единый всемирный регистр ВОЗ. Это в свою очередь не позволяет оценить реальную эпидемиологическую обстано