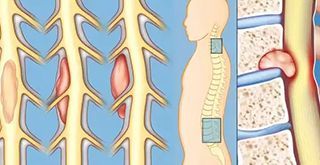
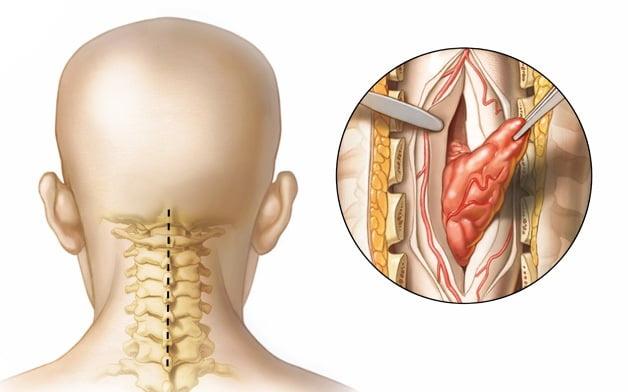
экстрамедуллярные и интрамедуллярные опухоли спинного мозга
Экстрамедуллярные и интрамедуллярные опухоли спинного мозга
Такое явление, как боли в спине, известно многим. Как правило, оно является последствием принятия чрезмерных нагрузок, а также растяжений или изменений в организме, появляющихся с возрастом. Однако, встречаются и такие случаи, когда причиной боли является спинальная опухоль. Они бывают двух видов:
Спинальная опухоль представляет собой добро- или злокачественное новообразование, которое появляется и развивается в следующих анатомических структурах:
Экстрамедуральные опухоли
Экстрамедуральная опухоль спинного мозга представляет собой новообразование, расположенное вне структур спинного мозга, и происходящее из
Данный вид опухолей принято делить на:
Экстрамедуллярные опухоли вызывая сдавление спинного мозга или корешков приводят к появлению следующих симптомов:
Интрамедуллярные опухоли
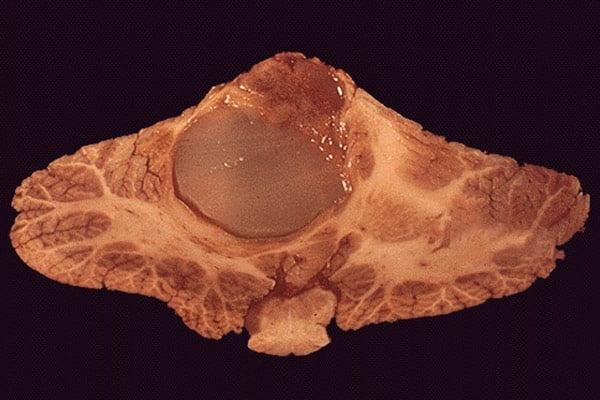
Интрамедуллярные опухоли спинного мозга характеризуются локализацией непосредственно в веществе спинного мозга. В большинстве случаев они имеют доброкачественную природу, однако их хирургическое удаление весьма затруднено. В зависимости от отдела позвоночника, в котором развивается интрамедуллярная опухоль, её симптоматика может включать в себя следующее:
Диагностика
Пройти курс лечения и диагностику экстрамедуллярных и интрамедуллярных опухолей спинного мозга можно в многопрофильной клинике ЦЭЛТ. Симптоматика спинальных опухолей схожа с клиническими проявлениями более распространённых патологий, поэтому наши особое внимание специалисты уделяют правильной постановке диагноза. Для этого ими проводятся комплексные диагностические исследования, которые помимо осмотра у специалиста и сбора анамнеза включают в себя следующее:
Лечение
В клинике ЦЭЛТ успешно проводятся операции по удалению спинальных опухолей. При назначении хирургического вмешательства наши специалисты учитывают целый ряд факторов, начиная с возраста и состояния здоровья больного и заканчивая разновидностью новообразования и особенностями её развития.
Проведение операции направлено на удаление опухоли с минимальным риском повреждения окружающих тканей и поражения нервов. Наши нейрохирурги располагают современными инструментами и оборудованием, позволяющем им получить доступ даже к тем опухолям, которые раньше были недоступны. Во время проведения операции наши специалисты имеют возможность провести исследование нервов при помощи электродов, что сводит к минимуму неврологические поражения. Мощные микроскопы дают возможность отличить опухоль от здоровых тканей. Иногда используется ультразвуковой аспиратор, который позволяет разрушить новообразование при помощи ультразвука. После проведения операции может применяться лучевая терапия, позволяющая избавиться от остатков тканей, которые было невозможно удалить в процессе операции. Помимо этого, её используют для лечения неоперабельных новообразований.
Экстрамедуллярные опухоли спинного мозга
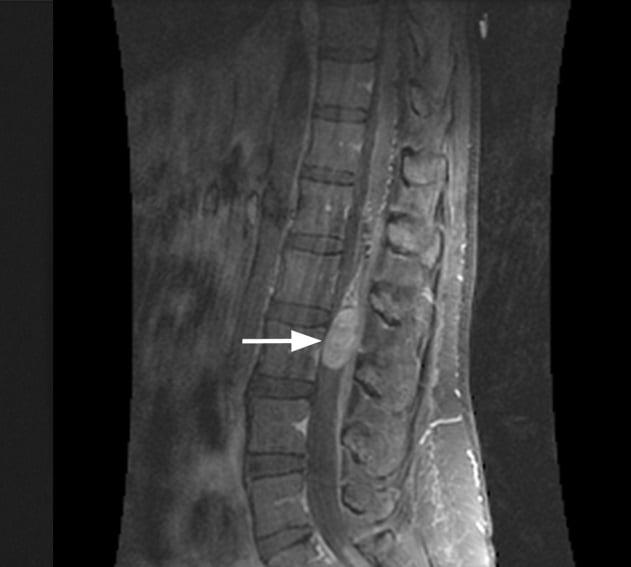
Экстрамедуллярные опухоли — спинальные новообразования, не прорастающие в спинной мозг, а локализующиеся около него. Могут располагаться над и под твердой мозговой оболочкой. Обычно экстрамедуллярные опухоли начинаются с признаков поражения спинального корешка, потом происходит сдавление спинного мозга с поражением половины, а затем всего его поперечника. Скорость развития клиники зависит от вида опухоли. В диагностике наиболее информативна МРТ, при невозможности её проведения — КТ-миелография. Лечение хирургическое — радикальное удаление. В случае злокачественных новообразований проводится химио- и радиотерапия.
МКБ-10
Общие сведения
Экстрамедуллярные опухоли берут свое начало в структурах, окружающих спинной мозг. Это могут быть сосуды, оболочки спинного мозга, параспинальная клетчатка, спинномозговые нервные корешки. В структуре опухолей спинного мозга экстрамедуллярные опухоли занимают до 80%, тогда как на интрамедуллярные новообразования приходится всего 20%. Экстрамедуллярные опухоли могут возникать в любом возрасте. В отдельных случаях (метастазирование, болезнь Гиппеля-Линдау, болезнь Реклингаузена) они имеют множественный характер.
В большинстве своем экстрамедуллярные опухоли имеют доброкачественный характер, однако и в таких случаях они представляют серьезную опасность, поскольку по мере роста приводят к нарастающему сдавлению спинного мозга с развитием в нем необратимых дегенеративных изменений. Это обуславливает большую актуальность вопросов своевременной диагностики и удаления экстрамедуллярных новообразований в современной неврологии, нейрохирургии и онкологии.
Классификация
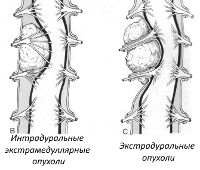
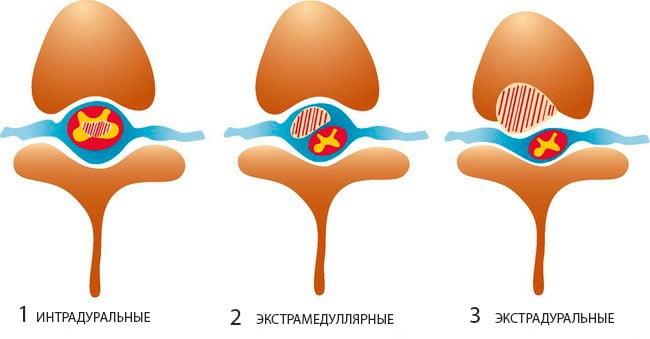
В зависимости от расположения экстрамедуллярные опухоли разделяют на шейные, грудные, пояснично-крестцовые и опухоли конского хвоста. По отношению к твердой оболочке спинного мозга в клинической неврологии различают субдуральные (интрадуральные) и эпидуральные новообразования. У взрослых первые составляют до 65% спинномозговых опухолей, а вторые — 15%.
По своему характеру экстрамедуллярные опухоли могут быть добро- и злокачественными. По этиологии выделяют первичные и вторичные (метастатическими) новообразования. Вторичные образования — это метастазы злокачественных опухолей другой локализации, чаще рака простаты, рака молочной железы, рака матки и гипернефромы. Они всегда злокачественные.
Виды экстрамедуллярных опухолей
Клиническое значение имеет классификация экстрамедуллярных опухолей по виду. Так, среди субдуральных образований более часто встречаются менингиомы, невриномы и нейрофибромы. В совокупности они занимают около 80% опухолей экстрамедуллярной локализации. Эпидуральные новообразования могут быть представлены гемангиомой, липомой, хондромой, остеомой, хондробластомой. Предположительно определить вид опухоли можно при помощи методов нейровизуализации, однако точно его установить позволяет лишь гистологическое исследование.
Симптомы экстрамедуллярных опухолей
Симптоматика манифестирует корешковым синдромом — острой или подострой болью, иногда в виде «прострелов», ограничивающейся зоной иннервации отдельного корешка. В этой же области наблюдаются корешковые нарушения чувствительности (гипестезия, парестезия, онемение) и снижение силы мышц. Экстрамеддулярные опухоли шейного отдела проявляются симптомами шейного радикулита, новообразования грудного отдела манифестируют признаками грудного радикулита и т. д.
Корешковая стадия в зависимости от вида опухоли может продолжаться в диапазоне от нескольких месяцев (при злокачественном процессе) до 3-5 лет (при доброкачественном новообразовании). В этот период пациент может проходить лечение у терапевта, невролога, вертебролога по поводу остеохондроза позвоночника или плексита, а при локализации опухоли в грудном отделе — по поводу острого холецистита, панкреатита, стенокардии.
По мере увеличения размера экстрамедуллярные опухоли вызывают компрессию спинного мозга, что обуславливает последовательное возникновение следующих 2 стадий: половинного и полного поперечного поражения спинного мозга. Поражение половины поперечника проявляется клинически синдромом Броун-Секара — диссоциированными расстройствами моторных и сенсорных функций. На пораженной стороне тела ниже уровня опухоли возникает парез по центральному типу (слабость мышц с гипертонусом и гиперрефлексией), нарушение глубокой чувствительности, а на другой стороне — поверхностная гипестезия (снижение чувствительности к боли и температурному воздействию).
Полное поражение поперечника приводит к появлению симметричного неврологического дефицита. На уровне поражения отмечаются симптомы периферического пареза (мышечная слабость с гипорефлексией, мышечной гипотонией и атрофиями), ниже его — центральный парез с выпадением всех видов сенсорного восприятия, расстройством тазовых функций, вегетативными и трофическими нарушениями.
Диагностика
Раннее выявление экстрамедуллярных опухолей затруднено из-за их «маскировки» симптоматикой обычного радикулита или соматических заболеваний. Заподозрить опухолевый процесс позволяет отсутствие улучшения от проводимого лечения. Способы диагностики:
Точно судить о доброкачественности опухоли и ее виде позволяет гистологическое исследование её тканей, забор которых, как правило, производится интраоперационно.
Лечение экстрамедуллярных опухолей
Наиболее эффективный способ лечения опухолей экстрамедуллярной локализации — их радикальное хирургическое удаление. Операционным доступом к опухоли служит ламинэктомия. Вмешательство проводится нейрохирургом с минимальным затрагиванием спинного мозга для избежания его травматизации. Удаление интрадуральных новообразований является более сложным процессом, поскольку требует разреза твердой оболочки и манипуляций непосредственно вблизи спинного мозга. Если опухоль имеет 2 составляющие, то вначале резецируют экстрадуральная её часть. При гистологически подтвержденном злокачественном характере опухоли хирургическое лечение дополняется лучевой терапией.
Противопоказанием к операции могут выступать множественные метастатические опухоли и распространенные злокачественные поражения. В таких случаях проводятся паллиативные вмешательства, направленные на купирование болевого синдрома (перерезка спинального корешка) и декомпрессию позвоночного канала (ламинэктомия, фасетэктомия). Назначается химиотерапия и радиологическое лечение.
Прогноз
В прогностическом плане экстрамедуллярные опухоли более благоприятны, чем интрамедуллярные. Своевременное хирургическое лечение с применением микрохирургической техники, как правило, дает хороший результат с быстрым регрессом болевого синдрома и неврологического дефицита. Среди постоперационных осложнений встречаются ликворея, спинальный арахноидит и менингит, нестабильность позвоночника. Чем позднее начато лечение, тем больше вероятность остаточного неврологического дефицита в виде парезов и сенсорных расстройств. Самый неблагоприятный прогноз имеют метастатические поражения и первичные злокачественные новообразования.
Экстрамедуллярные и интрамедуллярные опухоли спинного мозга
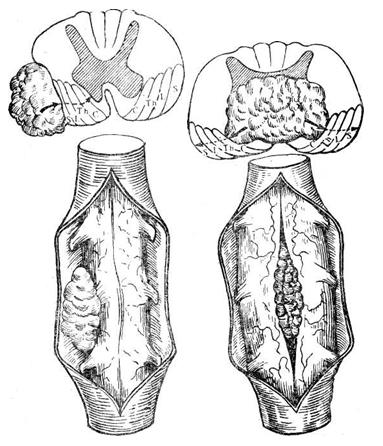
Различают экстрамедуллярные (внемозговые) и интрамедуллярные (внутримозговые) опухоли спинного мозга.
Экстрамедуллярные опухоли — менингеомы и неври-номы — встречаются значительно чаще, чем интрамедуллярные. Последние обычно являются эпендимомами, реже — астроцитомами и олигодендроглиомами.
Наряду с первичными опухолями спинного мозга бывают и вторичные, метастатические. Они, как правило, располагаются снаружи от твердой мозговой оболочки, т. е. экстрадурально.
Опухоли спинного мозга по сравнению с опухолями головного мозга характеризуются в целом большей доброкачественностью. Кроме того, различны условия их существования, так как позвоночный канал располагает относительно большим резервным пространством.
Помимо особенностей расположения опухолей по отношению к спинному мозгу — экстра- и интрамедуллярно, для клиники имеет значение, находятся ли они лате-рально, вентрально или дорсально.
Симптоматика включает в себя оболочечно-корешковые, сегментарные и проводниковые расстройства.
Экстрамедуллярные опухоли обычно дебютируют оболочечно-корешковыми симптомами соответственно уровню расположения опухоли. При корешковой боли она часто имеет опоясывающий латерализованный характер, нередко длительно (иногда годы) проходит под диагнозом радикулита или межреберной невралгии. В отличие от случаев с неврологическими проявлениями остеохондроза позвоночника, боль, как правило, усиливается в положении больных лежа. Им обычно лучше сидеть, чем лежать.
Характерна болезненность при пальпации остистого отростка позвонка на уровне локализации опухоли. Может быть положителен симптом ликворного толчка — появление или усиление боли при кашле, чихании, иногда при резком нагибании головы. В последнем случае, в отличие от признака Лермитта, это действительно боль, а не вызываемые пригибанием головы распространяющиеся вдоль позвоночника парестезии, как это бывает у больных с PC.
Оболочечно-корешковые явления могут быть и проявлением интрамедуллярных опухолей, но обычно на более поздних стадиях роста опухоли; кроме того, при них боль часто имеет жгучий оттенок.
Поскольку в наружных частях спинного мозга проходят проводящие пути, по мере роста экстрамедуллярной опухоли к корешково-оболочечным симптомам присоединяются симптомы сдавления спинного мозга. Обычно это проводниковые симптомы.
Экстрамедуллярные опухоли в типичных случаях на начальном этапе, как указывалось выше, характеризуются опоясывающей болью, на следующем этапе — симптомами одностороннего сдавления спинного мозга и на заключительном — двусторонней его компрессией.
Стадия одностороннего сдавления чаще начинает проявляться болью и парестезиями в конечностях на стороне расположения опухоли.
С учетом эксцентрического расположения проводников в спинном мозге становится понятным, что вначале боль и парестезии возникают в самых дистальных отделах. По мере роста опухоли и нарастания компрессии сдавливаются и более глубокие проводники, в результате чего уровень боли и парестезии постепенно продвигается вверх, и в конечном счете он может достигнуть уровня расположения опухоли. Сдавливается также и кортикоспинальный путь, что субъективно ощущается слабостью соответствующей конечности, а объективно — пирамидной симптоматикой: повышением мышечного тонуса и рефлексов, появлением патологических рефлексов и т. д..
Распределение проводниковых расстройств своеобразно: на стороне расположения опухоли ниже уровня поражения возникает пирамидная симптоматика и нарушение глубокой чувствительности. Поверхностная чувствительность страдает на противоположной стороне — синдром Броун-Секара.
Чаще всего подобная ситуация обнаруживается при невриномах грудного отдела спинного мозга, развивающихся из заднего корешка.
Опухоли спинного мозга: симптомы, виды и перспективы лечения злокачественных новообразований
Опухоли спинного мозга (ОСМ) – это патологические новообразования злокачественной и доброкачественной природы, локализирующиеся в области спинного мозга. Коварность подобных патологий в том, что они могут долгое время развиваться, клинически себя особо не проявляя, пока опухоль серьезно не увеличится в размерах. Еще одной проблемой является тот факт, что симптомы спинального новообразования легко спутать с другими неврологическими заболеваниями.
В такой медицинской дисциплине, как неврология, классификация опухолей спинного мозга и позвоночника по анатомическому расположению представлена двумя основными видами.
Кроме того, патогенез может быть первичным или вторичным. Первичные внемозговые и внутримозговые неблагополучные изменения генетического клеточного аппарата изначально зарождаются и развиваются в позвоночнике. В структуре всех новообразований ЦНС спинномозговая неоплазия первичного типа по частоте развития занимает 10%. Вторичного типа новообразованные ткани представляют собой дочерние атипичные образования в позвоночнике, которые являются метастазами злокачественного очага, исходящими из совершенно другого органа или системы. Такие метастазы могут давать рак легких (75% случаев), молочной железы, простаты, щитовидной железы, причем они проникают в основном в грудной отдел позвоночника. Научная презентация по спинальной хирургии содержит информацию, что на каждые 100 тыс. населения приходится примерно 5 случаев метастатических онкопатологий спинного мозга.
Если брать статистику в целом по онкологии, то на долю ОСМ доброкачественного и злокачественного происхождения приходится всего 1%-2%, что не так уж и много. Однако серьезное отношение к собственному здоровью для любого человека не будет лишним, поскольку рак в запущенной стадии сопряжен высокими рисками летальных исходов. С доброкачественными опухолями дело обстоит не так критично. Конечно, если клинические рекомендации, полученные у врача, выполняются беспрекословно и, что немаловажно, своевременно.
Статистика свидетельствует о ежегодном увеличении процента заболеваемости ОСМ, хоть и незначительном. При этом такой диагноз ставят не только взрослым людям любого пола, но и даже грудничкам. У младенцев подобная картина начинает развиваться зачастую еще на этапах внутриутробного развития, и здесь важно не упустить момент, обнаружить врожденную патологию сразу после родов или на самой ее ранней стадии, своевременно предприняв соответствующие терапевтические меры. Спинальную опухоль у новорожденного удалят или проведут другие лечебные мероприятия. Быстрое реагирование со стороны родителей и врачей, грамотно подобранная тактика лечения в преобладающем количестве случаев помогают достичь выздоровления малыша.
Утешает, что онкология спинного мозга у совсем маленьких детей – большая редкость. В пожилом возрасте она тоже возникает не так уж и часто. Основная категория пациентов – это люди 20-50 лет, что примечательно 85% составляют лица среднего возраста. Согласно статистике, в списке взрослых больных доброкачественными патологиями женский пол немного доминирует, мужчин же больше с метастатирующими формами. Пик подобных заболеваний в детском возрасте припадает на школьные годы (в 3 раза чаще, чем в дошкольные годы), причем в большей мере подвержены им мальчики.
Симптомы и диагностика опухолей
Симптоматика зависит в первую очередь от этиологии ОСМ и тяжести патогенеза. Стоит сказать, что на начальном этапе многие серьезные морфологические нарушения протекают латентно или несильно выражено, другими словами, человек может долгое время не подозревать, что в его организме активизирует опасный процесс. И это больше всего вызывает тревогу, потому как отсутствие симптомов тормозит своевременное обращение к специалисту. Таким образом, лечение опухолей спинного мозга наиболее эффективно на самых ранних стадиях развития опухоли.
Новообразование не срезе ткани.
В МКБ 10 злокачественным новообразованиям спинного мозга присвоен код С72, доброкачественным – D33.4. Для обеих форм ведущим признаком выступает болевой синдром ввиду сдавливания и повреждения важнейшей структуры центральной нервной системы. Выраженность и характер болезненных ощущений весьма вариабельны. Агрессия боли напрямую связана с классом аномальных клеток, особенностями локализации опухоли, ее размерами и пр. Так, боль может быть как легкой и умеренной интенсивности, так и жутко невыносимой. Перечислим все возможные проявления, которые внесены в симптоматический перечень:
Не упускайте из виду даже незначительный дискомфорт в любом отделе спины! Для своего спокойствия, не откладывайте на завтра поход в больницу, учитывайте тот факт, что клиническая картина при опухолях СМ может походить на тот же остеохондроз или межпозвоночную грыжу. Полагаться на случай рискованно, только дифференциальная диагностика поможет распознать, каким заболеванием вызван тот или иной симптом.
Интрамедуллярная опухоль спинного мозга
Интрамедуллярные (внутримозговые) опухоли в общей классификации ОСМ составляют в среднем 18%. Их преимущественно представляют первичные новообразования из структурных компонентов нервной ткани мозга (глиом). Такой вариант происхождения, встречаемость которого по некоторым данным равна примерно 95%, называют глиальным. Рассмотрим самые распространенные новообразования интрамедуллярного ряда.
Первые клинические признаки интрамедуллярной опухоли в 70% выражаются локальной болью, затем она иррадиирует в нижние или верхние конечности. С течением времени атипичное образование ведет к выраженному неврологическому дефициту: к недостаточной подвижности, мышечной и суставной слабости ног или рук, усилению или сокращению тактильных ощущений, онемениям и к другим расстройствам, связанным с повреждением спинного мозга. Без надлежащей терапии наблюдается прогрессирование неврологических отклонений и существенное угнетение качества жизни человека.
Важная информация! На сегодняшний день хирургическое лечение – это общепринятый стандарт в терапии интрамедуллярной группы опухолей, которые в большинстве своем относятся к потенциально излечимым. Современные нейровизуализационные средства и оперативные тактики дают возможность четко спланировать ход операции и выполнить манипуляции по принципу максимально безопасного радикального удаления подобного новообразования – с сохранением участков высокой функциональной значимости. Известно, что чем раньше будет реализовано вмешательство, тем больше у пациента шансов на благополучное физическое восстановление и значительное увеличение продолжительности жизни.
Сегодня немногие клиники берутся оперировать интрамедуллярную опухоль, считая ее неудачно расположенной, а потому предлагают лишь безоперационное лечение и стандартную декомпрессию, что зачастую не оправдывает себя. Хотя страны, где превосходно развиты современные высокие технологии в области нейрохирургии, отлично владеют продуктивными, с доказанной эффективностью методиками удаления и такой сложной разновидности опухолей.
Среди наиболее преуспевающих государств в плане продуктивного лечения позвоночных онкопатологий любого типа и тяжести стоит выделить Чехию. Почему мы не говорим о Германии или Израиле? Безусловно, в этих двух государствах на высочайшем уровне проводят высокотехнологичные операции, но стоимость на них высока.
Чешские клиники известны повсеместно своей специализацией в данном направлении, ничуть не меньшей, чем германские и израильские медучреждения, но только в Чехии цены на оперативные вмешательства по поводу спинномозговых опухолей в 2 раза меньше. При этом всегда в эту приемлемую стоимость (на 50% ниже) клинические центры Чехии включают и полный реабилитационный уход после процедуры удаления, а не просто услуги хирурга, как это делает основная часть медучреждений Германии или Израиля.
Сравнительный анализ
Принимая во внимание официальные данные, которыми располагает современная неврология, о распространенности опухолей в этих двух жизненно важных отделах ЦНС, сделаем следующий вывод: головной мозг (ГМ) примерно в 4-5 раз чаще поражает грозная онкология, нежели спинной. Так, среди всех онкопатий, которые возможны в организме, ОГМ составляют 6%-8%, а ОСМ – 2% и менее. Традиционно по месту расположения новообразования мозга головы делят точно так же, как и спинальные, – по анатомическому отношению к самому мозгу и его твердой оболочке.
Большинство разновидностей опухолей обоих компонентов центральной нервной системы совпадает по биологическому виду, характеризуется примерно аналогичными морфологическими признаками, стадийностью. Например, к таким сравнительно общим по гистогенетическим параметрам патологиям спинномозгового и головномозгового отделов относят астроцитомы, олигодендроглиомы, эпендиомы и гемангиобластомы, рассмотренные нами в предыдущей главе.
И даже лечение предполагает применение примерно идентичных принципов: оперативный подход практически всегда стоит на первом месте, он направлен на тотальное или субтотальное удаление опухолевой ткани. Лучевая терапия преимущественно выступает в качестве паллиативной помощи. Стоит заметить, что при диагнозе «опухоль головного мозга» болезнь протекает в более агрессивном виде, при этом первые признаки (приступообразная головная боль, тошнота, периодические обмороки, заторможенность и пр.) проявляются, как правило, уже на начальных стадиях. Прогноз подобных заболеваний и СМ, и ГМ прямо связан с гистологической структурой, локализацией и стадией новообразования.
Экстрамедуллярный тип
Такие новообразования, которым в медицине дано название «экстрамедуллярные», концентрируются не внутри спинномозгового компонента, а в непосредственной близости с ним. Проще говоря, они берут свое начало в структурах, которые окружают СМ (развиваются из мозговой оболочки, нервных корешков, жировой клетчатки и прочих тканей, проходящих рядом).
Экстрамедуллярные ОСМ могут иметь экстрадуральную (31,5%) или интрадуральную (68,5%) локализацию. Экстрамедуллярно-экстрадуральный вид отличается крупными размерами и преобладанием злокачественных форм, в свою очередь злокачественный очаг прогрессирует довольно интенсивными темпами и преимущественно распознается как вторичное (метастатическое) образование. Экстрамедуллярно-интрадуральный тип патологии, он же самый распространенный, характеризуется преобладанием первичных неврином (40%) и менингиом (25%).
Другие экстрамедуллярные новообразования с интрадуральным сосредоточением (ангиомы, липомы, метастазы и пр.) встречаются намного реже.
Симптомы опухолей спинного мозга
Точно определить, какая именно разновидность опухоли имеет место быть и в чем ее особенности, невозможно только на основании жалоб, обычного осмотра или рентгена. Чтобы разработать верный алгоритм лечебных действий борьбы с имеющимся новообразованием, неврологи и нейрохирурги используют параклинические методы, исключительно в комплексе, а не выборочно взятые. Они представлены многочисленными лабораторными и инструментальными способами исследований. Сугубо их комплексное сочетание позволит внести ясность и объективность в клиническую картину, поставить точный диагноз и достигнуть положительного результата в лечении пациента. Но о диагностике мы поговорим немного позже, сейчас же сориентируем относительно основных клинических этапов опухолей спинного мозга.
Мы предлагаем ознакомиться со стадиями развития экстрамедуллярных ОСМ, так как именно они лидируют по частоте развития. Итак, условно патогенез принято классифицировать на 1-ю, 2-ю и 3-ю стадии, которые не всегда могут быть четко различимыми, рассмотрим их.
Нужно знать! Тотальное поражение поперечника, помимо полной потери подвижности конечностей, чрезвычайно опасно, особенно если очаг располагается в шейной или грудной зоне. Такой вариант событий может предельно нарушить функции сердца и легких, вплоть до внезапного фатального исхода ввиду их отказа. Отметим, что приблизительно 65%-70% спинномозговых неоплазий имеют отношение к грудной и шейной части позвоночника. Большинство ОСМ экстрадурального вида, в том числе и самые распространенные, полностью операбельны. И на первых двух стадиях их хирургическое иссечение внушает максимальные надежды на полное излечение недуга.
Доброкачественное образование
Доброкачественные спинальные новообразования, как правило, увеличиваются в размерах медленно. Кроме того, они имеют отчетливые контуры на фоне окружающих непатологических структур, благодаря чему полностью устранять их хирургическим путем гораздо проще. Многих интересует такой момент: изменяет ли форму такая патология, может ли стать злокачественной по истечении лет? В целом, по своей природе такие опухоли практически не склонны к озлокачествлению и распространению метастазов по организму, как в близко располагающиеся ткани позвоночной системы, так и в отдаленные участки, то есть внутренние органы (легкие, желудочно-кишечный тракт, печень и пр.).
Но это не повод смириться с болезнью! Доброкачественная опухоль спинного мозга может принести немало страданий, негативно отразиться на трудоспособности, сделать человека инвалидом и на порядок сократить годы жизни, если ее вовремя не ликвидировать. И все это происходит потому, что даже неагрессивное образование «живет» и, хоть и не быстрыми темпами, но растет, что оказывает сильное компрессионное воздействие на окружающие ткани, как и на сам спинной мозг. Таким образом, постепенно растущая опухолевая субстанция угнетает кровоснабжение, порядком нарушает морфологию, в итоге, приводит к атрофии жизненно значимых структур и к ряду очень серьезных последствий.
Поражение шейного отдела спинного мозга
Возникать опухоль может как в верхнешейном, так и нижнешейном отделе. Коварные процессы в данной зоне протекают особенно тяжело. При поражениях шейной части позвоночного столба отмечается ранний корешковый синдром, проявляющийся стреляющими болями в затылке. Когда верхний полюс новообразования сосредоточен в полости черепа, а нижний – в спинномозговом канале, наблюдается внутричерепная гипертензия. Шейные ОСМ провоцируют нарушение функций дыхания (диспноэ) из-за паралича диафрагмальной зоны грудного отдела, опухоли зачастую вызывают повреждение языкоглоточного, подъязычного и блуждающего нерва с нарушением глотательных, речевых и дыхательных функций. Более того, распространенными явлениями при подобном расположении болезни являются:
Шейный отдел позвоночника.
Патологии, находящиеся в шейном отделе, способствуют снижению остроты зрения и слуха, появлению проблем с памятью и концентрацией внимания, возникновению тяжелых расстройств со стороны вестибулярного аппарата.
Диагностика опухолей спинного мозга и принципы лечения
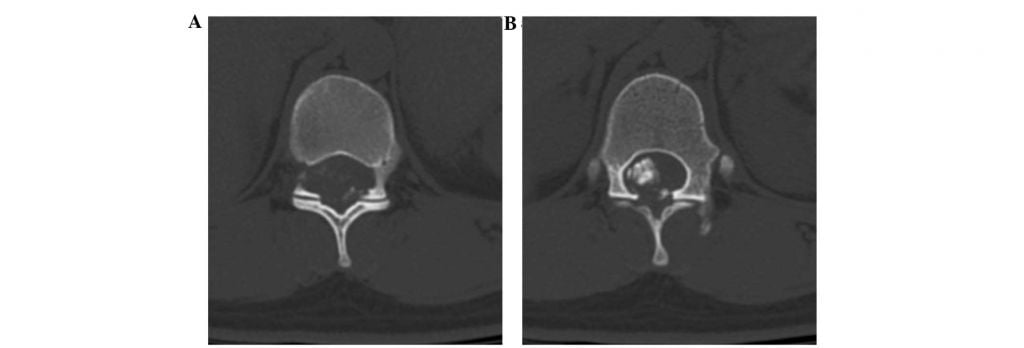
Принцип обследования при подозрении на ОСМ, о чем говорят изначально признаки и симптомы, не ограничивается одной только рентгенографией, в ряде случаев она не несет особой информативной ценности. Правильная диагностика предполагает многокомплексное исследование организма, включающего:
Мы перечислили стандартный спектр диагностических мер, однако, на каких точно видах исследований будет построена нейродиагностика, решает исключительно специалист в индивидуальном порядке. Что касается лечения, базовая тактика при подобной медицинской проблеме – хирургическая резекция спинной опухоли. При доброкачественной инкапсулированной ОСМ (менингиоме, шванноме и пр.) благополучно выполняется полнообъемное удаление, без применения облучения. Такие новообразования, как глиомы, тотально не могут быть удалены, а потому их резецируют частично, а после используют рентгенотерапию.
Если очаг вторичный или расположен в трудноступном месте, возможно, первостепенным лечением будет лучевая терапия, однако в некоторых случаях может быть предпринята тактика радикального удаления с последующим проведением курсов рентгенотерапии. Химиотерапию используют по крайней необходимости и только в комбинации с лучевым методом лечения, так как только одно ее применение при ОСМ не приносит успеха.
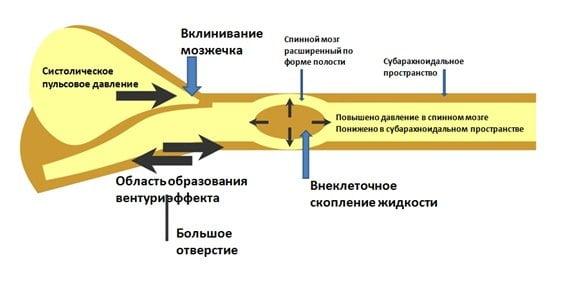
Сирингомиелический синдром при опухоли
Клинико-патоморфологический синдром, который называют сирингомиелическим, – частое последствие спинальных новообразований. Он характеризуется образованием специфических полостей в спинном мозге, которые заполняются спинальной жидкостью. Выражается синдром выпадением болевой и температурной чувствительности на отдельных участках тела, что становится причиной частых безболезненных ожогов и травматических повреждений. Также к нему относят амиотрофию, спастические парезы конечностей, двигательную дисфункцию и пр.
Регресс такого осложнения возможен исключительно после устранения главной причины, вследствие которой он, собственно, и развился. В нашем случае, чтобы стабилизировать ликвороциркуляцию, а, следовательно, и победить подобного типа функциональные расстройства, нужно в первую очередь решать основную проблему – оперировать спинную опухоль и производить дренирование образовавшихся полостей. Большинство прооперированных пациентов быстро отмечают заметные улучшения. Нарастает сила и объем движений в конечностях, утихает боль, восстанавливаются рефлексы, не стягивает ноги после удаления основного источника – аномального разрастания в позвоночнике.
Реабилитация после удаления новообразований
После произведенной хирургии пациенты нуждаются в очень тщательном реабилитационном уходе и постоянном контроле со стороны опытных врачей. Начинается реабилитация в нейрохирургическом стационаре, а после больному следует продолжить восстановление в специализированном медучреждении (центре реабилитации, санатории). Подобные операции относятся к вмешательствам повышенной сложности, поэтому после них, чтобы избежать осложнений и достичь максимально возможного восстановления ранее угнетенных функций, следует строго соблюдать назначенную схему послеоперационного лечения. В нее входят лечебные мероприятия, нацеленные на:
Все эти цели достигаются при помощи специальной медикаментозной терапии, использования в период реабилитации ортопедических приспособлений (бандажа, воротника), лечебной гимнастики, физиотерапевтических процедур, занятий на специализированных тренажерах. Качественная реабилитация и соблюдение всех мер профилактики помогут в короткие сроки вернуться к нормальной жизни, а также свести до предельного минимума все риски, связанные с появлением рецидивов заболевания в будущем.