эндоваскулярные операции на головном мозге
«Бомбу замедленного действия» представляют собой аневризмы сосудов головного мозга, а именно выпячивание истонченного участка стенки кровеносного сосуда. Разрыв аневризмы представляет угрозу для жизни в виде геморрагического инсульта или субарахноидального кровоизлияния. Проявляется резкой, внезапно начавшейся, головной болью (кинжальной), так проявляется спазм сосудов реагирующих на излившуюся кровь
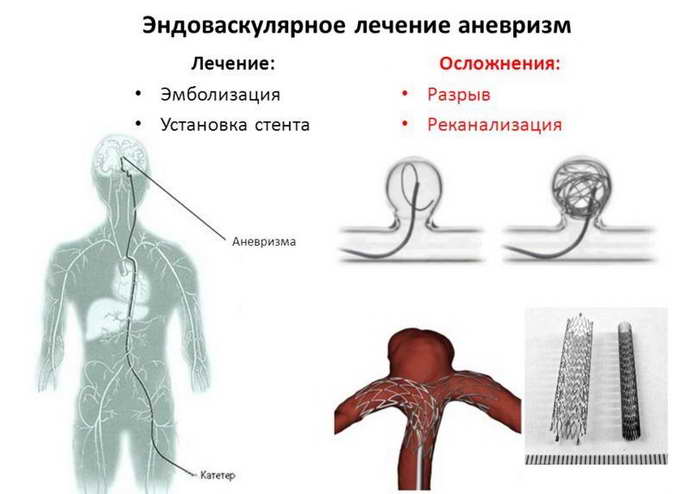
Хирургическая операция является единственным эффективным методом лечения аневризмы сосудов головного мозга. Получив результаты обследований пациента, врач принимает решение о тактике проведения операции. Так как, последствия разрыва аневризмы сосудов головного мозга часто носят летальный характер, проведение оперативного вмешательства может сохранить жизнь пациенту. Оперативное лечение возможно провести как «открытым», так и малоинвазивным способом в зависимости от показаний. «Открытые» операции требуют трепанации черепа, долгой микрохирургической операции и клипирования аневризмы – исключения ее из кровотока.
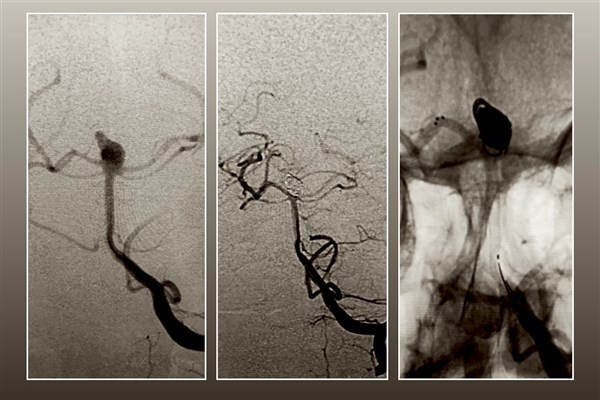
«Современные технологии эндоваскулярной нейрохирургии дают возможность делать эти операции без трепанации черепа. Через бедренную артерию по всему организму мы проводим специальные катетеры, заходим в аневризму и устанавливаем в нее специальные спирали, после чего аневризма «выключается» (атрофируется) из кровотока и таким образом исчезает риск кровоизлияния», – поясняет заведующая отделением рентгенхирургических методов диагностики и лечения Татьяна Леонидовна Дашибалова.
Бескровные операции – не новинка для бурятских нейрохирургов и рентгенхирургов, в Республиканской клинической больнице им. Н.А.Семашко их выполняют около 8 лет. Однако существуют аневризмы, которые невозможно оперировать открытым методом, в этом случае приходит на помощь метод эндоваскулярной окклюзии (эмболизации). Для передачи бесценного практического опыта в РКБ на один день из Новосибирска приехал один самых известных нейрохирургов России, к.м.н., Виталий Сергеевич Киселев, работающий в ФГБУ «Федеральный центр нейрохирургии». Врачи-рентгенхирурги Арюна Цыденова и Зоригто Балханов с участием Виталия Киселева успешно выполнили эндоваскулярные операции у 5 пациентов со сложными аневризмами. Одному из пациентов был установлен специальный поток перенаправляющий стент с эмболизацией полости аневризмы.
С раннего утра и до позднего вечера в операционной кипела работа. Пристально вглядываясь в мониторы, команда врачей и медсестер устраняла опасные аневризмы. Все манипуляции проводятся под рентген-телевизионным контролем под большим увеличением. Сначала хирург делает прокол в области передней поверхности бедра вблизи паховой связки для доступа к бедренной артерии, в артерию устанавливается интродьюсер – небольшая эластичная трубочка с клапаном, через которую затем проводятся все остальные инструменты, не травмируя стенку артерии. После этого вводится специальный катетер – более длинная и узкая трубочка со специфической конфигурацией её кончика – проводится при помощи проводника в интересующие артерии, через катетер доставляют контрастное вещество, которое хорошо визуализируется под рентгеновским излучением, проводится трехмерная ангиография с компьютерной реконструкцией изображения в объеме, находится аневризма. Далее в полость аневризмы также с помощью проводника вводят микрокатетер.
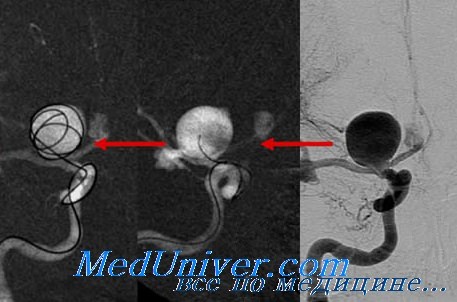
На втором шаге, как только кончик микрокатетера окажется в полости аневризмы, из микрокатетера высвобождается микроспираль, которая изменяет свою форму, и в виде беспорядочного мотка проволоки занимает собой полость аневризмы. При больших размерах аневризмы может понадобиться несколько спиралей. Заполненная проволочной спиралью аневризма выключается из кровотока и постепенно зарастает соединительной тканью, то есть, исключается возможность ее разрыва.
На заключительном этапе инструменты последовательно извлекаются из сосудистого русла, область пункции бедренной артерии ушивается специальным устройством. Сутки после вмешательства пациент наблюдается в реанимации.
Ежегодно в России примерно у 15 человек из каждых 100 тысяч происходит разрыв аневризмы (выпячивания стенки сосудов мозга), и около 15% таких больных погибает, не успевая доехать до больницы. У половины пациентов кровоизлияние повторяется в течение последующих шести месяцев — в этом случае смертность достигает 70%. И хотя частота таких аномалий высока — их можно диагностировать с помощью МРТ в сосудистом режиме, КТ с контрастированием, а благодаря современным технологиям пациент возвращается домой уже через пару дней после операции.
Стентирование сосудов головного мозга
Автор материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
В центре эндоваскулярной хирургии проф. Капранова проводится стентирование сосудов головного мозга. Данная операция является малоинвазивной. Она позволяет эффективно восстановить кровоток и избежать таких опасных последствий, как ишемическая атака и инсульт. Вмешательство проводится опытнейшими специалистами в выбранной вами клинике.
Актуальность операции
В кровоснабжении головного мозга активно участвуют внутренние сонные артерии (сосуды). Отложение на них атеросклеротических бляшек чрезвычайно опасно. Оно может привести к таким тяжелым последствиям, как инсульт, ишемическая атака.
Ждать усиления головных болей, головокружений и иных признаков, являющихся предвестниками тяжелых патологий, не следует. Важно начать лечение вовремя.
Показания к вмешательству
Также операция проводится пациентам, уже перенесшим операцию по удалению бляшек, но столкнувшимся с рецидивом сужения артериального просвета.
Стентирование не проводится, если отмечены:
Также операция не назначается при кровоизлияниях в мозг, которые произошли в течение 2-х последних месяцев, при нарушениях сердечного ритма.
| Вид вмешательства | Стоимость |
| Стентирование сосудов головного мозга | 300.000 — 450.000 руб. |
Как проводится подготовка к операции?
Схема лечения, тактика проведения операции на сосудах всегда подбираются индивидуально. Для постановки точного диагноза, определения стадии развития патологии проводится ряд обследований:
Перед операцией также назначается прием аспирина. Он позволяет снизить свертываемость крови.
Операция проводится под местной анестезией. Пациент подключается к следящей аппаратуре. Она контролирует артериальное давление, частоту сокращений сердца. В процессе операции врач общается с пациентом. Это позволяет контролировать все функции мозга.
Место проведения вмешательства обезболивается. Для уменьшения свертываемости крови вводится специальный препарат. Через бедренный сосуд (артерию) вводится катетер. На конце он имеет надувающийся баллончик. Конец катетера достигает места сужения сосуда. Благодаря этому артериальный просвет расширяется. При этом пациент не испытывает боли. Баллончик устанавливается. Затем он расширяется. После этого устанавливается и сам стент. В сжатом виде он вводится в просвет сосуда с помощью второго катетера. После достижения стентом расширенного баллончиком места он расслабляется и в дальнейшем играет роль артериальной стенки. Чтобы стент прочно закрепился, баллончик еще раз надувается. После этого катетер удаляется.
Стентирование длится обычно около 2-х часов.
Что происходит после операции?
Хирург зашивает место введения инструментов. Это предотвращает кровотечение. На несколько часов накладывается давящая повязка. После этого пациент переводится в палату интенсивной терапии. Здесь осуществляется контроль над головным мозгом, работой сосудов, пульсом, давлением.
Конечно, стентирование не дает 100% эффективности. Тем не менее, оно позволяет восстановить нормальную работу мозга, сосудов, доставляющих к нему кровь с питательными веществами в большом количестве случаев.
Около 20% пациентов сталкиваются с рецидивами. Но сегодня стентирование – методика, которая постоянно совершенствуется.
Возможно ли возникновение осложнений?
В некоторых случаях, да!
Основные достоинства представленной методики
Особенности вмешательства у профессора Капранова
Профессор С.А. Капранов и его коллеги, работающие на нескольких клинических базах, являются немногочисленными высококвалифицированными специалистами в России, обладающими опытом успешного проведения такой операции
При осуществлении вмешательств они используют новейшие модели стентов. Каждый год специалисты центра проводят сотни таких операций. Их высокая эффективность доказана клинически.
Вас интересуют цены?
Окончательная стоимость операции зависит от ряда факторов:
Даже при минимальной стоимости вы получаете полноценную профессиональную помощь.
Хотите попасть на прием к опытному врачу в связи с проблемами с сосудами?
Записывайтесь! Вы сами сможете выбрать клинику и определить условия лечения.
Клиника интервенционной кардиологии и эндоваскулярной хирургии

Оснащение клиники
На базе клиники развернута 21 койка для больных, нуждающихся в эндоваскулярных вмешательствах. Операции проводятся на новейшем ангиографическом комплексе Philips Allura Xper FD20, позволяющим проводить вмешательства на любых сосудах с минимальным использованием рентгеновского излучения. Особенность нашего оборудования заключается в мощном программном комплексе, позволяющем решать сложные диагностические задачи. Это возможность построения 3-х мерного изображения, определения степени перфузии тканей.
В клинике имеется все необходимое оборудование для проведения операций на сердце и периферических сосудах. Для лечения пациентов с кардиогенным шоком имеется балонный контрпульсатор. Аппарат оборудован специальной измерительной линией для измерения внутриартериального давления и давления в полостях сердца, что позволяет лечить пациентов с постэмболической гипертензией.
 В клинике готовы к любым неожиданностям
В клинике готовы к любым неожиданностям
Помимо рентгеноперационной развернута малая операционная с полным хирургическим набором, которая позволяет справиться с любым осложнением рентгенэндоваскулярного вмешательства, развернув открытую операцию. В штате клиники неизменно присутствует сосудистый хирург, который участвует в гибридных операциях и справляется с осложнениями внутрисосудистых доступов.
Поскольку клиника работает в режиме экстренной помощи, она разделена на несколько четырехместных палат, в которых каждая койка оснащена подводкой кислорода и мониторами. Одна палата выделена под блок интенсивной терапии, где сконцентрировано дыхательная и реанимационная аппаратура и куда помещаются пациенты после сложных эндоваскулярных вмешательств по поводу инфаркта миокарда. Все палаты оборудованы санитарными комнатами и душем, телевизором и WI-FI.
 Опытный персонал и идеальная организация лечебного процесса
Опытный персонал и идеальная организация лечебного процесса
Контрольные замеры времени подачи пациентов в операционную со скорой помощи показали, что наша клиника является лидером по этому показателю среди всех подобных учреждений Московской области. Правильная организация и опытный персонал, уникальное мастерство наших эндоваскулярных хирургов и опыт наших кардиологов позволяет удерживать самый низкий в области показатель летальности при лечении инфаркта миокарда.
Для профилактики осложнений нашими реаниматологами и эндоваскулярными хирургами применяются методы хирургического и медикаментозного удаления тромбов. Нередко мы используем интраоперационный тромболизис и тромбэктомию. Ежегодно в клинике выполняется около 1000 вмешательств при инфаркте миокарда.
Возглавляет хирургическую службу клиники опытный эндоваскулярный хирург Деркач Владислав Валерьевич, кардиологическое отделение заведующий Калибабчук Игорь Антонович.
Диагностика и лечение в клинике
Клиника оснащена необходимой лабораторной диагностической аппаратурой, позволяющей выялять инфаркт в течении считанных минут после поступления пациента. Выполняются ЭКГ и ЭХО кардиография, производится забор всех необходимых анализов. В штате работают кардиологи и специалисты функциональной диагностики, что позволяет провести полноценные обследования и послеоперационное лечение больных.
В 2016 году на базе отделения РХМДиЛ ИСЦ впервые в России пациентке с окклюзией подколенной артерии установлен сосудистый каркас SUPERA
В 2017 году внедрены методы имплантации порт-систем для химиотерапии под контролем рентгеноскопии, операции на сонных и подвздошных артериях лучевым доступом, операции на бедренно-подколенном сегменте плечевым доступом.
Клинический случай в практике эндоваскулярного нейрохирурга
Аронов М.С.
Представлены описания наиболее частых операций, выполняемых при сосудистых патологиях головного мозга
Рис 5. Непростая аневризма развилки основной артерии. Аневризма с широкой шейкой, вблизи которой 4 важные артерии берут своё начало. 3 недели назад пациент перенёс кровоизлияние, в области купола аневризмы расположен дивертикул, наиболее опасный участок с точки зрения развития кровоизлияния. Аневризма выключена из кровотока эндоваскулярно. Проведена окклюзия аневризмы микроспиралями со стент-ассистенцией. Операция длилась полтора часа, через пункцию правой бедренной артерии. Аневризма больше не функционирует, риск кровоизлияния ликвидирован.
Рис 7. Окклюзия аневризмы развилки основной артерии микроспиралями со стент-ассистенцией.
Рис 8. Ангиопластика средней мозговой артерии по поводу симптомного критического стеноза.
Рис 9. Окклюзия гигантской аневризмы развилки основной артерии микроспиралями со стент-ассистенцией
Рис 10. Ангиопластика и стентирование экстракраниальных отделов внутренней сонной артерии по поводу критических стенозов с обеих сторон, с применением дистальной противоэмболической защиты
Рис 11. Окклюзия крупной аневризмы внутренней сонной артерии микроспиралями со стент-ассистенцией
Рис 12. Аневризма средней мозговой артерии, выключенная из кровотока эндоваскулярным методом в холодном периоде
Рис 13. Мужчина 46 лет, поступил на третьи сутки субарахноидального кровоизлияния, наступившего вследствие разрыва аневризмы передней соединительной артерии. Аневризма выключена из кровотока эндоваскулярным методом в день поступления в стационар. Пациент вскоре был благополучно выписан домой.
Эндоваскулярные операции на головном мозге
С момента появления эндоваскулярной методики выключения аневризм началась конкуренция между внутрисосудистой хирургией и микрохирургией, однако оба этих метода имеют свои достоинства и недостатки, и они могут прекрасно дополнять друг друга. Вопрос о выборе метода лечения аневризм дискутабелен и зависит от множества факторов, таких как тяжесть состояния больного, анатомические особенности аневризмы и ее локализация, наличие гематомы или вентрикулярного кровоизлияния, сроков поступления больного в специализированный стационар.
Кроме медицинских факторов, необходимо принимать во внимание технические и материальные возможности клиники, наличие в ней нейрохирургов, владеющих навыком микрохирургии аневризм, и эндоваскулярных хирургов с достаточной степенью подготовки.
При выборе тактики лечения во главе угла должна быть безопасность операции для пациента: так, при отсутствии надлежащего опыта, оборудования и инструментария риск эндоваскулярной операции, несмотря на ее минимальную инвазивность, может быть значительно больше микрохирургической операции, произведенной опытным хирургом!
Также нельзя проводить эндоваскулярные операции в клинике, где нет экстренной нейрохирургической службы, особенно это касается пациентов в остром периоде разрыва аневризм, так как периодически возникает необходимость в экстренной хирургии при интраоперационном разрыве аневризм.
В настоящий момент основной проблемой является выбор тактики лечения у пациентов с аневризмами сосудов ВББ, которые составляют 5-10% от всех внутричерепных аневризм. Актуальность вопроса объясняется труднодоступностью и сложностью выполнения прямых вмешательств по поводу аневризм этой локализации. Кроме того, по данным ISUIA, вероятность разрыва аневризмы сосудов ВББ в 1,3-1,5 раза превышает аналогичный суммарный показатель (за 5 лет) у больных с аневризмами передних отделов артериального круга большого мозга (АКБМ). Причем чем больше размер аневризмы, тем больше вероятность ее разрыва.
Первый опыт проведения прямых вмешательств по поводу аневризм сосудов ВББ показал крайне неудовлетворительные результаты. От 30 до 50% больных умирали от расстройств кровообращения в стволе мозга или интраопе-рационного разрыва аневризмы. В связи с тем, что вмешательство на аневризме представляло значительные трудности, ряд авторов предпочитали не выполнять открытое вмешательство, а перевязывать или клипировать одну или обе позвоночные артерии. В эпоху до начала использования микрохирургической техники благоприятные исходы таких операций не превышали 5-10% [С. G. Drake и соавт.].
С развитием технической базы нейрохирургии и достижений нейроанестезиологии и нейрореаниматологии ситуация в значительной степени изменилась. Были разработаны методики вмешательств на фоне остановки кровообращения, гипотермии и защиты мозга барбитуратами. По данным С. G. Drake и соавт., которые в 1996 г. анализировали результаты хирургического лечения у 1767 больных с аневризмами ВББ, общая летальность составила 6,6%, неудовлетворительные результаты развились у 9,6% пациентов. Наибольшее количество неудовлетворительных результатов отмечено в группе больных с большими и гигантскими аневризмами — 17,2 и 30,5% соответственно и 9,6% — при аневризмах небольшого размера.
Несмотря на успехи микрохирургии в хирургии аневризм ВББ, эндоваскулярные вмешательства при данной локализации аневризм, а также при аневризмах пара- и инфраклиноидного отделов ВСА являются менее травматичными, позволяют добиться лучшего функционального результата, сохранить трудоспособность пациента.
Как ранее нами упоминалось, результаты исследований ISAT были подвергнуты критике нейрохирургами, имеющими большой опыт микрохирургии аневризм, из-за предвзятости ряда условий исследования и прежде всего из-за выбора аневризм, наиболее подходящих для эндоваскулярного, а не прямого хирургического вмешательства.
Больным в тяжелом состоянии, обусловленном выраженным вазоспазмом, микрохирургическая операция, как правило, противопоказана, так как результаты ее сопоставимы, или даже хуже, чем результаты естественного течения заболевания. Эндоваскулярная операция у больных в тяжелом состоянии (тяжесть состояния III-V степени по Hunt-Hess) наоборот, может быть выполнена, так как она дает возможность проведения химической или баллонной ангиопластики для лечения вазоспазма, и позволяют нетравматично выключить аневризму из кровотока.
Даже частичное выключение аневризмы из кровотока позволяет предотвратить повторное кровоизлияние в остром периоде, риск которого достигает 26%, и в последующем, при компенсации состояния больного аневризма может быть выключена тотально эндоваскулярно или микрохирургически.
Наиболее сложной остается проблема лечения гигантских фузиформных и расслаивающих аневризм. Во многих случаях при этой патологии проведение эндоваскулярных реконструктивных операций невозможно. До настоящего времени в хирургии фузиформных аневризм базилярной артерии используют методики дистальной окклюзии одной или обеих позвоночных артерий (ПА). Однако эти операции опасны развитием грозных ишемических осложнений, которые заранее предусмотреть крайне сложно. Несомненно, что подобные хирургические вмешательства следует проводить только при наличии адекватного коллатерального кровотока по ЗСА из бассейна ВСА.
В тех случаях, когда коллатеральное кровообращение оказывается недостаточным, перед окклюзией ПА возможно создание широкоп-росветных анастозомов между НСА и участком Р ЗМА. Существенный прорыв в решении этой проблемы произошел после появления перенаправляющих поток стентов. В настоящий момент накапливается значительный опыт в применении этого эндоваскулярного инструментария. Радикальность при гигантских и фузиформных аневризмах составила 95-98%. При использовании спиралей, даже в сочетании со стент-ассистенцией, не удавалось достичь такого результата.
При накоплении клинического опыта и изучении отдаленных результатов был выявлен новый тип отдаленных геморрагических осложнений: после тромбоза крупных и гигантских аневризм выделяется большое количество протеолитических ферментов, происходит постепенный лизис как тромба, так и аневризматической стенки, что в сочетании с терапией антикоагулянтами может приводить к отсроченным кровоизлияниям.
В ряде наблюдений такие кровоизлияния были фатальными. Ведется поиск путей профилактики отсроченных кровоизлияний после установки перенаправляющих поток стентов, изучается эффективность сочетанного применения этих стентов со спиралями, либо телескопического стентирования двумя перенаправляющими поток стентами.
Учитывая наш опыт и данные литературы, возможно определить следующие рекомендации по выбору тактики хирургического лечения церебральных аневризм.
Мешотчатые аневризмы передних отделов артериального круга большого мозга у больных в компенсированном состоянии (тяжесть состояния I—II степени по классификации Hunt-Hess) независимо от сроков кровоизлияния могут быть оперированы как с использованием микрохирургической техники, так и эндоваскулярно.
У больных в тяжелом состоянии (тяжесть состояния III—IV степени по классификации Hunt-Hess) предпочтительнее эмболизация с проведением химической или баллонной ангиопластики. При наличии внутримозговой гематомы, вызывающей дислокацию, после проведения эндоваскулярной операции необходимо удалить гематомы, а при наличии вентрикулярного кровоизлияния показано наложение вентрикулярного дренажа. Проведение микрохирургического вмешательства (клипирования аневризмы) должно сопровождаться удалением гематомы и установкой наружного вентрикулярного дренажа. После прямого или эндоваскулярного вмешательства при необходимости устанавливают датчик для измерения внутричерепного давления.
При аневризмах ВББ и аневризмах инфра- и параклиноидного отдела ВСА предпочтительнее эндовазальный метод.
При неразорвавшихся аневризмах можно использовать как прямой микрохирургический, так и эндовазальный метод. Выбор метода операции определяется анатомическими особенностями аневризмы, ее локализацией и доступностью для прямого вмешательства, опытом хирурга, пожеланием пациента. У пациентов пожилого возраста предпочтение следует отдать эндовазальному методу.
При гигантских, фузиформных, диссекционных и расслаивающих аневризмах показана установка перенаправляющего поток стента.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021


 Опытный персонал и идеальная организация лечебного процесса
Опытный персонал и идеальная организация лечебного процесса