тренировки при синдроме грушевидной мышцы
ЛФК при синдроме Пириформис
Лечебная физкультура является отличным средством для лечения мышечно-тонического спазма и устранения синдрома грушевидной мышцы. Важно, чтобы упражнения подбирал знающий эту патологию специалист по ЛФК. Путем выполнения одних и тех же движений пациент улучшает работу связок и подвижность суставов, оптимизирует кровоток и восстанавливает ткани, укрепляет и расслабляет мышечные волокна.
Основные упражнения и тренировки при синдроме грушевидной мышцы:
Во время занятий используется такой вспомогательный инвентарь, как эластичная лента, теннисные мячи, ролы, пенные валики. Для положительного результата надо следовать рекомендациям врача. Наиболее эффективные упражнения вы можете найти здесь.
Боль во время ЛФК – стоит ли бояться?
Многие пациенты бояться делать упражнения из-за усиления болезненных ощущений. Но эксперты считают, что физические упражнения в начале терапии вполне могут вызывать большой дискомфорт. Только через боль можно вылечиться в данном случае. Конечно, если причиной боли является именно спазмированная грушевидная мышца, а не массивная грыжа межпозвоночного диска. Врачи напоминают, что ощущения могут быть болезненными, но не сопровождаться невыносимой болью. При появлении острой боли занятия надо прекратить. Если вы уверены, что такая реакция связана именно со спазмом мышцы (например, при фасциальном фитнесе с помощью рола или мячика при обнаружении триггерных точек), надо запомнить этот участок и обрабатывать его аккуратно, постепенно приближаясь к эпицентру боли. В проблемных ситуациях лучше обратиться за консультацией к врачу.
Примерные упражнения для расслабления грушевидной мышцы
Главные советы по ЛФК
Заключение
Лечение синдрома грушевидной мышцы может занять от нескольких недель до месяцев. Если боль сохраняется в течение трех-шести месяцев, это говорит о переходе процесса в хронический. Чтобы не допустить этого, в дополнение к обезболивающим препаратам, физиотерапии и мануальной терапии больные могут работать с расслаблением мышцы самостоятельно в домашних условиях. Правильно подобранный и регулярно выполняемый комплекс простых упражнений на растяжку поможет сохранять грушевидную мышцу дома расслабленной. Только принимая активное участие в лечении синдрома можно вернуться к жизни без изнуряющей боли.
ДЛЯ СВЯЗИ С НАМИ
Чтобы получить полную информацию о видах лечения и профилактике заболеваний ортопедии, ревматологии или неврологии, пожалуйста, обратитесь к нам:





Синдром грушевидной мышцы: упражнения
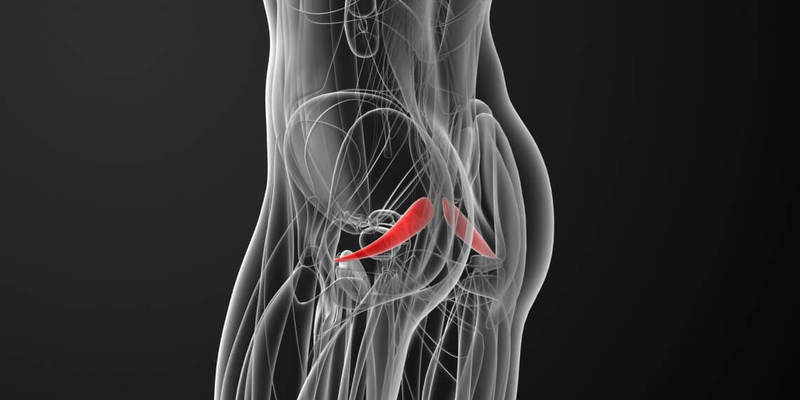
Синдром грушевидной мышцы — очень неприятное состояние организма, при котором человек ощущает сильную боль в районе ягодицы и задней поверхности ноги (бедра). Диагностировать синдром непросто, для этого необходимо хорошее знание анатомии и клинических тестов на укорочение мышц ягодицы.
Причиной такой боли является сама мышца, которая укорачивается в длину и утолщается, из-за чего может раздражать (ущемлять) седалищный нерв и вызывать острую боль.
Врачи часто расходятся во мнении, как именно лечить такое состояние и какие лекарства использовать. Как практик, скажу, что истинный синдром грушевидной мышцы можно устранить за 1-2 сеанса с помощью ПИР (постизометрической релаксации) и глубокого продавливания пораженных мышц, не используя медикаментов вовсе. А упражнения необходимы для закрепления полученного результата. Более того, этими упражнениями можно вылечить «грушевидку» самостоятельно (хоть и не так быстро).
Одежда должна быть свободной, обувь желательно снять. Все упражнения (особенно первые дни) выполнять плавно и постепенно. Помните важный принцип: «Слабую боль терпи, сильную — не допускай».
Делайте эти упражнения ежедневно, не менее 2 недель.
Растяжение ягодиц
Лежа на спине, ноги согнуты в коленях. Положите правую лодыжку на левое колено. Обхватите левое бедро и подтяните к груди. Вы почувствуете растяжение вдоль ягодицы и наружной поверхности бедра. Удерживайте достигнутое положение 15-30 секунд. Затем повторите упражнение с другой ногой. 3 повторения на каждую ногу.
Растяжение задней поверхности ног
Поставьте пятку одной ноги на небольшую табуретку, ногу держите прямо. Наклоняйтесь вперед, пока не почувствуете легкое напряжение в задней поверхности бедра. Важно растягивать именно ногу, а не спину. Удерживайте растяжку 15-30 секунд. Повторить 3 раза.
Отведение ноги с эспандером
Встаньте у двери, здоровой стороной к ней. Прикрепите конец эспандера за лодыжку пораженной ноги, а другой конец за дверь либо другой неподвижный предмет на уровне лодыжки. Отведите прямую ногу в сторону, затем вернитесь в исходное положение. 2 подхода по 15 повторений. Для усиления эффективности упражнения, постепенно отодвигайтесь дальше от двери.
Планка
Лежа на животе, обопритесь на локти на уровне плеч. Поднимите бедра с пола, балансируя на предплечьях. Важно чтобы ваши бедра и плечи были на одной линии. Постарайтесь удержаться в таком положении 15 секунд. Затем плавно опуститесь на пол и расслабьтесь. На первых этапах можно упростить упражнение, опираясь о пол коленями вместо пальцев ног. Постепенно увеличивайте время удержания планки до 1 минуты.
Боковая планка
Лежа на боку. Голень, бедра и плечи на одной линии. Обопритесь на локте прямо под вашим плечом. Поднимите бедра с пола, балансируя на локте. Постарайтесь удержать это положение 15 секунд. Затем медленно опустите бедра на пол. Поменяйте стороны и повторите упражнение. На первых этапах упражнение можно упростить, согнув колени и бедра к груди.
Растяжение мышц бедра
Лежа на спине, подушка под бедрами. Согните ногу в колене на больной стороне и напрягите мышцы живота. Поднимите согнутую ногу от пола примерно на 15 сантиметров. Вторая нога прямо. Удерживайте 5 секунд. Затем опустите ногу и расслабьтесь. 2 подхода по 15 повторений.
Включение грушевидной мышцы
Лежа на здоровом боку, слегка согнув ноги в коленных и тазобедренных суставах. Пятки вместе. Медленно поднимите верхнюю ногу к потолку и удерживайте 2 секунды. Затем плавно опустите ногу. 2 подхода по 15 повторений.
Синдром грушевидной мышцы
Синдром грушевидной мышцы — локальный болевой синдром ягодичной области, связанный с напряжением грушевидной мышцы. Обычно боль постоянная, тянущего и ноющего характера, усиливающиеся при движении, ходьбе, приседании, приведении бедра. Со временем может появиться ишиалгия — боль по ходу седалищного нерва, прострелы и покалывания от ягодиц до пяток.
Синдром грушевидной мышцы бывает самостоятельным, связанным с перегрузкой, растяжением, травмой, спазмами. Например, часто встречается у спортсменов-бегунов, особенно при беге с препятствиями.
Также синдром может быть следствием межпозвонковых грыж поясничного отдела позвоночника. Это связано с тем, что именно в поясничном отделе начинаются нервы, обеспечивающие иннервацию грушевидной мышцы.
Грыже сопутствуют дегенеративно-дистрофические изменения, которые вторично влекут за собой рефлекторные миофасциальные синдромы и напряжение грушевидной мышцы.
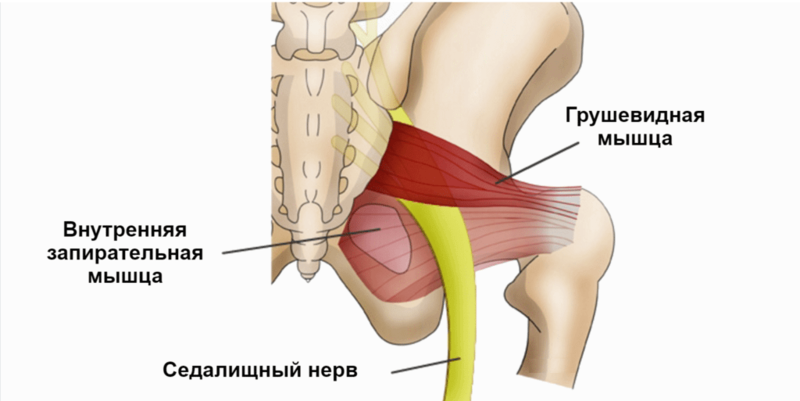
Грушевидная мышца входит в комплекс глубоких мышц ягодичной области. Вместе с другими мышцами она формирует ложе седалищного нерва. То есть нерв, как в кармане, проходит между этими мышцами, поэтому при их спазме есть риск защемления седалищного нерва. Так возникает ишиалгия на фоне синдрома грушевидной мышцы, и боль начинает отдавать из ягодичной области в ногу.
Диагностика синдрома грушевидной мышцы заключается в осмотре, пальпации и выполнении специальных провокационных тестов: наклона вперёд с выпрямленными ногами, пассивного поворота бедра внутрь и других.
Общепринятое лечение синдрома грушевидной мышцы включает несколько направлений. В основе лежит медикаментозная терапия с применением противовоспалительных препаратов в сочетании с миорелаксантами.
Для снятия боли возможно назначение блокад или внутримышечных инъекций обезболивающих препаратов.
Как правило, одновременно назначают специальный глубокий массаж, чтобы снять спазм. Дополнительно могут применяться методы мануальной терапии, иглоукалывание, плазмолифтинг.
Позже назначают гимнастику, но чтобы влияние гимнастики при синдроме грушевидной мышцы было ощутимым, она должна быть очень дифференцированной, правильно подобранной. Наиболее эффективна при этом синдроме кинезитерапия по методу доктора Бубновского.
При первом же обращении пациента в Центр доктора Бубновского врач-кинезитерапевт проводит полное миофасциальное тестирование. Часто перенапряжение грушевидной мышцы бывает связано с недостаточной активностью мышц голени или несогласованной работой цепочки мышц от ягодиц до стопы. Миофасциальная диагностика позволяет выявить эти нарушения и впоследствии составить грамотную комплексную программу.
Для выполнения упражнений используется многофункциональный силовой тренажер — блочный тренажер Бубновского. Он позволяет максимально точно воздействовать на грушевидную мышцу. В процесс занятий включены специальные элементы силовых растяжек через блоки тренажера, что позволяет включить работу мышцы в фазе сокращения и расслабления одновременно. В этот момент происходит сбалансированная работа мышц без осевой провокации, что усиливает тканевое питание, приводящее к ускорению процессов восстановления и расслаблению спазмированных мышц.
Дополнительно может назначаться физиотерапия, массаж, сауна и криотерапия. Кинезитерапевтическое лечение в Центре доктора Бубновского обеспечивает полное восстановление и избавление от боли.
Синдром грушевидной мышцы: 10 упражнений, которые помогут
Эти упражнения успешно могут применяться для восстановления нормального функционирования поясничного отдела позвоночника, укрепления паравертебрального корсета, улучшения координации различных сегментов позвоночного столба и вытяжения спазмированной грушевидной мышцы.
В некоторых случаях причиной защемления седалищного нерва является спазм m.piriformis. Заболевание носит название — синдром грушевидной мышцы. Грушевидная мышца (m.piriformis) крепиться к крестцу и бедренной кости, и, как и любая мышца, она может укорачиваться и напрягаться. Грушевидная мышца проходит под ягодичной мышцей и над седалищным нервом. Её функцией является удержание колена и стопы развернутыми вперед при ходьбе, а также она принимает скромное участие в отведении бедра.
О заболевании седалищного нерва
Защемление спазмированной грушевидной мышцей седалищного нерва может привести к его воспалению, что связано с распространением боли по задней стороне одноименной ноги.
Боль обычно возникает: от тяжелой работы, чрезмерных занятий в тренажерном зале, длительного бега, продолжительного сидения, а также от различных травм и ранений.
Отмечается локальная болезненность при глубокой пальпации по центру ягодицы с воспроизведением онемения, парастезии (ощущения онемения, чувства покалывания, ползания мурашек) в голени, в стопе и ягодице в зоне иннервации седалищного нерва.
Блокада грушевидной мышцы новокаином значительно облегчает состояние. Положителен симптом Бонне – усиление болевого синдрома в положении лежа на животе при приведении согнутой в коленном суставе ноги (В.Ф. Кузнецов, 2004).
Подтвердить синдром грушевидной мышцы можно по симптоматике, а также при помощи МТР (томография может показать истощенную или перенапряженную грушевидную мышцу), есть еще новый метод нейровизуализации.
Что является причиной синдрома грушевидной мышцы?
Как упражнения могут помочь?
Следует отметить, что эти упражнения носят вспомогательный характер. Необходимо получить комплексное лечение у невролога и использовать упражнения только, как важное дополнение.
Мануальная терапия, в частности ПИР (пост изометрическая релаксация) может помочь расслабить спазмированную мышцу.
Наверняка положителен массаж пораженной ягодицы, или самомассаж при помощи перекатов на теннисном шарике.
Упражнения при синдроме грушевидной мышцы
Отмечу, что все упражнения нужно делать медленно и внимательно, если есть возможность обязательно посетите занятия квалифицированного инструктора, чтобы было понятно, как выполнять упражнения. Дыхание должно быть спокойным и медленным, без задержек. Дышать нужно носом.
Не делайте упражнения при больных коленях, тазобедренных суставах, после операций, при которых запрещены физические упражнения, при беременности.
Следует добавить, что защемление седалищного нерва может провоцироваться «замыканием» нервных корешков на уровне поясничных позвонков.
Упражнение 1
Держать спину прямой! Плечевой пояс параллельно полу. Смотреть прямо за левое плечо. Не должно быть никаких болевых ощущений.
Для лучшего вытяжения грушевидной мышцы ступню согнутой ноги можно переставить за колено прямой.
Возможно несколько положений левой руки:
Выполняйте тот вариант, в котором можно расслабиться.
Выполните положение, поменяв ноги и руки, в другую сторону.
Хорошим подспорьем в практике буде зеркало. Если есть возможность, то делайте упражнение перед зеркалом.
Упражнение 3
Эти упражнения успешно могут применяться для восстановления нормального функционирования поясничного отдела позвоночника, укрепления паравертебрального корсета, улучшения координации различных сегментов позвоночного столба и вытяжения спазмированной грушевидной мышцы (Musculus piriformis).
Обратите внимание на то, чтобы не было болезненных ощущений в коленях, тазобедренных суставах, животе и спине.
Аналогичное упражнение, только с фиксацией положения отведенных коленей на 10-15 спокойных и глубоких дыханий. Данный вариант подходит для вытяжения подвздошно-поясничной мышцы.
Если удержание отведенных коленей связано с дискомфортом, то подставьте под них стопку книг или другой подобный предмет. Выпрямление верхней ноги в сторону и расположение ее на полу или на опоре будет способствовать вытяжению грушевидной мышцы, что можно использовать при защемлении седалищного нерва пириформисом.
Для вытяжения грушевидной мышцы упражнение со скрученными ногами. Вытянувшись лечь на спину, согнуть ноги в коленях, правую ногу «обернуть» левой ногой. На выдохе направить ноги в правую сторону и задержаться в комфортном положении на 10-15 спокойных и глубоких дыханий. С вдохом поднять ноги в исходное положение, поменять перекрест ног (теперь правая нога заходит на левую) и выполнить аналогичное скручивание в другую сторону.
Упражнение 4
Упражнение сложное, особенно для новичков.
При выполнении упражнения происходит диагональное вытяжение грушевидной мышцы.
Упражнение 5
Тоже сложное упражнение и для его выполнения нужно приготовить два стула. Поставить стулья так, чтобы на один можно было положить ладонь, а на другой пальцы вытянутой ноги.
При выполнении упражнения происходит вытяжение грушевидной мышцы в горизонтальной плоскости.
Упражнение 6
В результате выполнения этого упражнения вытягиваются мышцы ягодиц, в том числе piriformis.
Упражнение 7
Упражнение пятка к колену.
В результате выполнения этого упражнения вытягиваются мышцы ягодиц, в том числе piriformis.
Возможные варианты упражнения пятка к колену — сидя на стуле и лежа на спине.
Упражнение 8
Упражнение ремешок на стопу нога в сторону. Приготовьте ремешок (можно взять полотенце, ремень или галстук).
Упражнение 9
Приготовить стопку книг или др. предмет.
Упражнение 10
Продолжительность упражнения начинайте с 5 минут и завершайте комплекс упражнений расслаблением на 15-20 минут.
Рекомендации
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:
Синдром грушевидной мышцы
Синдром грушевидной мышцы (СГМ) – патологическое состояние, которое характеризуется сильными болевыми ощущениями в ягодице и/или бедре. Некоторые подходы классической медицины рассматривают СГМ как периферический неврит ветвей седалищного нерва, связанный с чрезмерным напряжением грушевидной мышцы. Часто патологию называют ягодичным синдромом и экстраспинальной радикулопатией седалищного нерва. У женщин данное состояние диагностируют в 6 раз чаще, чем у мужчин.
По механизму развития синдром грушевидной мышцы представляет собой компрессионно-ишемическую невропатию. В 80% случаев патология является вторичной и связана с рефлекторным тоническим сокращением мышц. Примерно половина случаев синдрома грушевидной мышцы наблюдается у пациентов с дискогенным поясничным радикулитом.
Причины возникновения синдрома грушевидной мышцы
Причиной синдрома могут быть различные патологические изменения грушевидной мышцы – повреждения, воспалительные процессы, фиброзные изменения, спазмы и увеличение объема мышцы. Иногда к болезни приводят внутримышечные инъекции, вызывающие абсцессы и образование инфильтрата.
Основные этиологические факторы СГМ:
• Травмы. Синдром грушевидной мышцы может быть связан с перерастяжением мышц, надрывом мышечных волокон, фиброзом. В последнем случае грушевидная мышца укорачивается и утолщается.
• Посттравматические гематомы и воспалительные процессы – миозит, сакроилеит, цистит, простатит, эндометриоз, аденома предстательной железы.
• Вертеброгенные патологии. В эту группу входят спондилоартроз, остеохондрозы, межпозвонковая грыжа в поясничном отделе, спинальные и позвоночные опухоли. В результате раздражения волокон крестцового сплетения и спинальных корешков возникает рефлекторный спазм.
• Перегрузка мышц, связанная с длительным вынужденным положением пояснично-тазового сегмента. Повышенные нагрузки происходят в тех случаях, когда при радикулопатии пациент пытается принять анталгическую позу (положение тела, при котором боли минимальны). Привести к нарушению могут различные виды спорта, включая тяжелую атлетику и бег.
• Онкологические заболевания тканей крестцовой области и проксимального отдела бедренной кости. Они вызывают анатомические изменения структур. Неоплазии могут вызвать спазм грушевидной мышцы.
• Асимметрия, которая наблюдается при укорочении ноги или сколиозе.
Иногда ампутация бедра может вводить мышцу в постоянное спастическое состояние, при котором возникают фантомные боли.
Механизм развития синдрома
Грушевидная мышца (Musculus piriformis ) крепится узким концом к большому вертелу бедренной кости, а широким – к крестцу. Она задействуется в наружной ротации и во время внутреннего отведения бедра, проходит через большое седалищное отверстие. Через это отверстие также проходят нижний ягодичный, седалищный, половой и задний кожный нервы, ягодичные артерии и вены. Это делает синдром грушевидной мышцы заболеванием, требующим комплексного системного подхода. Стойкое сокращение грушевидной мышцы уменьшает размеры подгрушевидного отверстия. Это приводит к сдавливанию проходящих сосудов и нервов, в первую очередь – седалищного. Компрессия ухудшает кровоснабжение нервного ствола, являясь дополнительной патогенетической составляющей ишиалгии.
Остеопатия предлагает альтернативу классической медицине и дополняет ее, расширяя представления о заболевании. Решение проблемы с грушевидной мышцей могут предложить остеопаты клиники «Качество жизни». Болевые ощущения, не имеющие четкой локализации, часто возникают в результате спазма мышечно-связочного аппарата, причины которых весьма разнообразны. При сокращении мышцы сдвигают со своего места внутренние органы, нарушают их работу и вызывают боли. Это связано с натяжением, сдавливанием и перекручиванием нервных, кровеносных и лимфатических коммуникаций.
Классификация синдрома грушевидной мышцы
Синдром грушевидной мышцы имеет всего две формы:
• Первичную, возникающую при непосредственном поражении. Первичный СГМ случается в результате травм, миозита, избыточного напряжения.
• Вторичную. Это результат продолжительной патологической импульсации из крестцового или поясничного отдела позвоночника, крестцово-подвздошного сочленения, малого таза. Вторичный СГМ формируется при новообразованиях в позвоночнике, тазовых органах и тазобедренном суставе.
Причиной первичного синдрома грушевидной мышцы являются анатомические факторы, вариации которых могут быть связаны с разделением грушевидной мышцы или седалищного нерва, а также с аномальным развитием этого нерва. Среди пациентов с этим нарушением менее 15% случаев обусловлены первичными причинами. Классическая медицина не располагает точными данными, касающимися распространения СГМ, и не предлагает доказательств связи нарушения с аномалиями седалищного нерва или другими типами ишиаса.
Возникновение вторичного синдрома грушевидной мышцы связано с действием отягчающих факторов, в том числе макро- и микротравм, длительным накоплением ишемии и существованием локальной ишемии.
• Развитию синдрома грушевидной мышцы чаще всего (примерно в половине всех случаев) способствует травма ягодиц, которая воспаляет мягкие ткани и вызывает спазм мышц. В конечном итоге это вызывает сдавливание нерва.
• Спазмы могут быть связаны с укорочением мышц, вызванным изменениями биомеханики ноги и пояснично-крестцового отдела. Это вызывает сдавливание или раздражение седалищного нерва. Когда грушевидный мускул перестает нормально сокращаться, это может вызвать различные симптомы в зоне иннервации седалищного нерва, в том числе боли в ягодичной зоне и/или задней поверхности бедра, голени и латеральной поверхности стопы. Микротравмы могут вызвать чрезмерная работа, например, долгая ходьба или бег на длительные дистанции, а также прямая компрессия.
Остеопаты работают с первопричиной нарушения, устраняя проблемы, которые вызвали развитие СГМ.
Роль спазмов в патогенезе синдрома грушевидной мышцы
Спазм является защитной реакцией организма в виде устойчивого напряжения и сокращения мышц. Он возникает как ответ на угрозы, связанные с физическими воздействиями (ударами, болью) или психическим напряжением (страхом, тревогой). Когда угроза проходит, напряжение постепенно спадает, тонус мышц и связок восстанавливается. Однако так происходит далеко не всегда.
Если мышца напряжена постоянно, это приводит к сдавливанию сосудов кровеносной и лимфатической системы, потому ткани недополучают в нужном объеме кислород и питательные вещества. В результате развивается их гипоксия и снижается местный иммунитет, что приводит к хроническим воспалениям. При постоянном напряжении в течение нескольких недель развивается фиброз – уплотнение ткани, которое обычно сопровождается сильной болью. Но даже на этой стадии ситуация еще поправима: остеопат, проработав с мочеполовой системой, пояснично-тазовым регионом, твердой мозговой оболочкой, устранит спазмы мышц и связок, возвратит им исходный тонус. Однако при очень длительном спазмировании (более года) начинаются необратимые процессы рубцевания ткани, в результате чего происходит окостенение (кальцификация) мышцы или связки. Если учесть, что спазм может быть вызван даже визитом к гинекологу, не говоря о родах или абортах, масштабы этой проблемы у женщин поражают.
Роль этой мышцы в обеспечении нормальной жизнедеятельности организма женщины большая. Спазмы и фиброзные явления часто вызывают тупые ноющие боли разной локализации:
• крестцовые;
• поясничные;
• ягодичные.
Часто они усиливаются во время приседания на корточки. Кроме того, спазмы могут быть дополнительным фактором риска развития целого ряда других патологий – в частности, геморроя и артроза тазобедренного сустава.
Спазмы и фиброз мышцы могут также вызвать трудности во время родов. Это связано с тем, что родовой канал плотно прилегает к крестцу, поэтому сокращения Musculus piriformis играют важную роль при рождении ребенка, подталкивая и поворачивая головку плода. Если же мышца фиброзирована, головка плода долго стоит в одном положении. Это чревато повреждениями мягких тканей и рядом других осложнений.
С другой стороны Musculus piriformis сама травмируется во время родов, что может вызвать фиброз в послеродовом периоде. Поэтому каждая женщина должна до и после родов посетить остеопата. Напряжение легко определяется при обследовании. Остеопатические техники мягко и безболезненно ликвидируют спазм, а врачи ЛФК обучат пациентку правильной технике упражнений на укрепление бедер, спины, ягодиц и пресса, нормализацию положения пояснично-тазового региона.
Симптомы
Примерно в 70% сначала происходит поражение ягодично-крестцовой зоны. Боли носят постоянный характер, часто тянущие и ноющие. Они усиливаются во время ходьбы, приседаний, приведении бедра. Для снижения дискомфорта пациенту приходится разводить ноги в стороны. Со временем к симптомам добавляются боли по ходу седалищного нерва – ишиалгии. Появляются прострелы, идущие от стопы до ягодиц. В зоне локализации СГМ снижается болевая чувствительность и возникает жжение.
Постепенно развивается гипотония мускулатуры стопы и голени. При тотальной компрессии нервных волокон может развиться «болтающаяся стопа». К основным проявлениям добавляется перемежающаяся хромота, являющаяся следствием сдавливания сосудов. Это же нарушение приводит к снижению температуры ноги, бледности кожных покровов и онемению пальцев.
Возможные риски и осложнения синдрома грушевидной мышцы
Постоянная изматывающая боль снижает трудоспособности пациента. Она может привести к:
• эмоциональной лабильности;
• бессоннице;
• повышенной утомляемости.
Периферические парезы голени и стопы, вызванные синдромом, развивают атрофию мышцы. При длительном протекании синдрома изменения становятся необратимыми. Стойкие парезы приводят к инвалидизации. Возможен также вторичный спазм мускулатуры тазового дна. Это становится причиной неприятных ощущений при мочеиспускании, диспареунии (боль во время полового акта) у женщин.
Остеопатическое лечение
Остеопатическое лечение не просто воздействует на больное место, а лечит весь организм в целом, врач «прослушивает тело руками». Все органы и системы постоянно пульсируют, а спазмы и напряжения искажают картину, характерную для организма здорового человека. Величина этих пульсаций ничтожна, но доступна чутким рукам остеопата.
Исследовав эти микропульсации, врач определяет причину синдрома и устраняет напряжение мускулатуры. Мышечные ткани и связки растягиваются и расслабляются, а врач при помощи мягких движений смещает органы и ткани, чтобы вернуть их в нормальное анатомическое положение.
Особую роль в остеопатическом лечении играет остеопатическая коррекция костей, мускулатуры и связок таза, а также пояснично-крестцового отдела позвоночника. Мягкая мышечно-фасциальная релаксация Musculus piriformis быстро восстанавливает нормальное состояние и устраняет причину синдрома – компрессию седалищного нерва и сосудов. В особо тяжелых случаях программа лечения дополняется лекарственной медикаментозной блокадой ГМ.
ЛФК в программе лечения
После снятия острого болевого синдрома результаты остеопатического лечения закрепляют при помощи лечебной физкультуры. Это позволяет избежать повторного обострения синдрома. Упражнения выполняются под руководством инструктора. Программа включает выполнение специальных комплексов, направленных на укрепление:
• мышечного корсета поясницы;
• ягодиц;
• нижних конечностей.
Также проводится работа с другими отделами опорно-двигательного аппарата.
Лечение СГМ направлено не на купирование симптомов, а на устранение первопричины синдрома. Поэтому любое обезболивание без лечения провоцирующего фактора бессмысленно. Упражнения, которые назначаются пациентам, направлены на полноценное расслабление мышечно-связочной системы, а также на активацию антагонистов в движении пояснично-крестцового отдела
Заключение
Остеопатическое лечение безопасно и безболезненно, оно не имеет противопоказаний, разрешено взрослым и детям, беременным женщинам и спортсменам. В отличие от других лечебных подходов, остеопатическая коррекция не борется с симптомами, а избавляет пациента от источника болей, устраняет первопричину синдрома грушевидной мышцы. Для этого используются пальпация и техники мануального воздействия на мышечно-связочный аппарат, суставы, нервы, соединительную ткань, сосуды и капилляры, а также внутренние органы. Остеопатическое лечение ускоряет выздоровление, повышает эффективность лечебных, реабилитационных или профилактических программ. Оно может применяться как в качестве монометода, так и в составе схем комплексной терапии.
При появлении первых же признаков СГМ необходимо проконсультироваться со специалистом, поскольку в случае игнорирования заболевание чревато нежелательными последствиями – ограничением подвижности пояснично-крестцового отдела, остеохондрозом, парезами и постоянными болями. При прогрессировании этих факторов возможно развитие межпозвонковой грыжи.