туберкулез в головном мозге на мрт
МРТ при туберкулезе
Магнитно-резонансная томография часто используется как средство для диагностики туберкулеза. Своевременное выявление такой болезни имеет решающее значение в успешности ее лечения.
Первоначально при подозрении на туберкулез пациента отправляют делать рентген. Далее может использоваться магнитно-резонансная или компьютерная форма томографии. Они позволяют точно установить расположение очага патологии, оценить степень развития и опасности воспалительного процесса.
Многие врачи отмечают, что именно применение МРТ и КТ сегодня позволят получить наиболее точные данные о состоянии пациента. При этом магнитно-резонансная томография максимально безопасна, и ее можно периодически проводить с целью отслеживания динамики лечения туберкулеза.
Компьютерная томография отличается большими возможностями при точном определении формы туберкулеза. МРТ отлично показывает себя, когда нужно конкретизировать диагноз и установить, что симптомы не вызваны другими видами болезней.
Стоит также помнить о том, что туберкулез может поражать не только легкие. Ему оказываются подвержены и другие внутренние органы – печень, костные структуры, мозг и другие. Использование современных методов диагностики направлено на то, чтобы установить локализацию основного поражения, понять, насколько тяжело протекает процесс.
В этом материале мы рассмотрим, чем поможет МРТ при диагностировании туберкулеза, чем отличается этот метод.
Симптомы туберкулеза
Существует большое количество различных признаков того, что организм человека оказался поражен туберкулезом. Но рекомендацию о прохождении МРТ выдает врач. Именно он скажет, какой орган нужно обследовать, требуется ли использовать дополнительное контрастное усиление.
Среди основных признаков заражения туберкулезом есть такие, как:
Предварительные методы диагностики
Описанные выше проявления могут сопровождать и другие виды заболеваний. Потому очень большое значение имеет применение дифференциальной диагностики.
В случае с туберкулезом, используется несколько основных средств:
Применение комплекса анализов, сбор мокроты, крови и мочи помогает установить, что у пациента действительно развивается туберкулез.
После того, как анализы дали положительный результат, можно использовать МРТ. Оно помогает установить локализацию очагов поражения, а также проверить состояние других внутренних органов.
Для чего используется МРТ при туберкулезе
Медики рекомендуют использовать такое средство диагностики специально для того, чтобы добиться нескольких основных результатов:
Также магнитно-резонансная томография оказывается одним из наиболее эффективных средств в том случае, если нужно установить вид туберкулеза у пациента.
Цели проведения МРТ при туберкулезе
Существует сразу несколько целей выполнения магнитной томографии:
Многие врачи отмечают, что периодическое проведение обследований на аппарате МРТ позволяет избежать появления рецидивов. Таким образом, здоровье пациента оказывается под контролем.
Наш оператор перезвонит вам в течении 20 мин
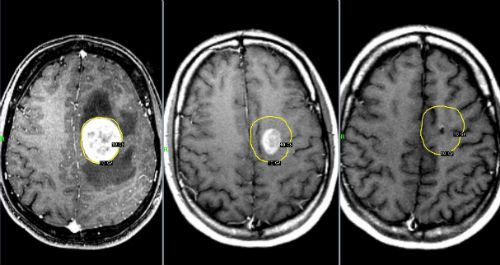
Туберкулома головного мозга
Описание и причины туберкуломы головного мозга

Палочные возбудители проникают в область головного мозга по кровеносному руслу или лимфатическим путям из ранее зараженных областей организма. Около 8% случаев остается с не выявленным перво-очаговым заболеванием. Предрасположенность детского организма к данному виду аномалии объясняется несформировавшимся иммунным барьером, препятствующим проникновению патогенов. Процесс усугубляется наличием ВИЧ, диабетического синдрома, эндокринным дисбалансом.
После первичного проникновения агрессивных бактерий в оболочки мозга происходит их капсулирование в изолированной грануле, где протекает генерализованный воспалительный биопроцесс. В 70% случаев обнаруживается единичное образование. Четверть случаев составляют множественные небольшие новообразования у основного очага. Самым распространенным местом локализации инфекции является задняя черепная ямка. При этом поражаются мозжечковые структуры. При прогрессирующем росте гранулы перекрываются ликворные пути, что ведет к развитию гидроцефалии. При распространении аномалии на полушарные зоны проявляется эпилептическая симптоматика.
Внутри капсулы находится пораженная мозговая ткань, заменяющаяся со временем соединительной, обнаруживаются неспецифические клетки, к завершающей стадии отмирающие и образующие участок некроза. В некоторых случаях внутри фокуса находится жидкостная субстанция.
Посредством длительного аппаратного исследования методом томографирования удалось классифицировать виды патологии, определить их преимущественное строение, физические и химические показатели:
Признаки заболевания
В связи с ограниченностью поражения на первых этапах болезнь может протекать без явных характерных показателей, пока образование не начинает увеличиваться в объемах. Когда новообразование начинает расти, появляются типичные признаки, присущие всем опухолевым пред-процессам во внутричерепной области. Симптомы неврологического расстройства могут нарастать периодами, сменяясь временем угасания. Некоторые пациенты переживают менингеальные признаки, характеризующиеся нарастанием температуры тела, инфекционными проявлениями в виде болезненности, тошноты и слабости. Основные симптомы проявляются спустя 1-3 месяца после поражения.
При явной фазе увеличивается внутричерепное давление, могут проявиться нарушения зрительного восприятия, болезненность становится постоянной. Нарастает объем цереброспинальной жидкости в мозговых полостях, может возникнуть эпилептический синдром. Психические реакции изменяются в сторону расстройства, меняются поведенческие ответы, снижается уровень интеллектуальных способностей. При поражении мозжечковой зоны появляется координационное расстройство, шаткость походки, безэмоциональность речи.
Диагностические методы
До внедрения аппаратной визуализации диагностирование туберкуломы было затруднено, так как симптоматика не имеет специфических проявлений. Часто форму патологии выявляли только при хирургическом вмешательстве. В настоящее время спектр диагностических манипуляций расширен:
Запись на все виды процедуры проводится по телефону единой консультационной службы. Номер телефона размещен в верхней части страницы. Операторы центра предоставят полную информацию о процедуре, забронируют время в выбранную клинику, сориентируют в ценах. Консультирование и запись проводятся бесплатно.
Восстановительные меры
До момента обнаружения химических соединений, подавляющих деятельность туберкулезных мио-бактерий, инструментальное изъятие новообразования заканчивалось большим процентом смертей пациентов. Это объясняется обширным выбросом патогенных элементов на сопредельные здоровые ткани в процессе резекции и удаления основной туберкуломы. Впоследствии происходило обширное рецидивирующее заражение. При внедрении химиопрепаратов смертность значительно снизилась.
В лечении заболевания пациент проходит несколько этапов:
Прогноз и профилактические рекомендации
Если диагностирование произведено корректно, а лечение наступило своевременно, 75% больных восстанавливаются после хирургического вмешательства. Тяжелый прогноз имеют ситуации множественного поражения мозга гранулемами разной локализации. Профилактические меры заключаются в предотвращении заболеваемости туберкулезом среди населения, вакцинация, качественный мониторинг состояния пациентов, перенесших бактериальную аномалию.
Источники информации:
Туберкулез в головном мозге на мрт
а) Определения:
• Заражение кислотоустойчивой палочкой Mycobacterium tuberculosis
• Туберкулез ЦНС практически всегда является следствием гематогенного распространении инфекции (часто при туберкулезе легких):
о Одним из проявлений является туберкулезный менингит (ТБМ)
о Локализованный паренхиматозный инфекционный очаг: туберкулема (часто), туберкулезный абсцесс (редко)
1. Общие характеристики туберкулеза головного мозга:
• Лучший диагностический критерий:
о Базилярный менингит + внемозговой туберкулез (легочный)
о Сочетание менингита с поражением мозговой паренхимы позволяет с высокой вероятностью предположить туберкулез
• Локализация:
о Менингит (базальные цистерны > поверхностные борозды)
о Туберкулемы:
— Обычно в мозговой паренхиме: наиболее часто локализуются супратенториально
— Могут встречаться туберкулемы твердой мозговой оболочки
• Размеры:
о Варьируют от 1 мм до 6 см
о Туберкулезный абсцесс: обычно > 3 см
• Морфология:
о ТБМ: плотный экссудат на уровне основания мозга
о Туберкулема: объемное образование округлой или овальной формы:
— Одиночное или множественные (более часто)
о Туберкулезный абсцесс: крупное одиночное образование, часто многокамерное
• Ассоциированные изменения:
о Костные очаги наиболее часто встречаются в позвоночнике: туберкулезный спондилит (болезнь Потта)
о Менее частая локализация: кости свода черепа (± твердая мозговая оболочка), ухо и сосцевидный отросток
о Туберкулезный шейный лимфаденит
— Объемное образование, представляющее собой конгломерат шейных лимфатических узлов
2. КТ признаки туберкулеза головного мозга:
• Бесконтрастная КТ:
о ТБМ: на ранней стадии может наблюдаться нормальная картина (10-15% случаев):
— Экссудат с плотностью от изоденсной до гиперденсной обусловливает нечеткость границ ликвор-содержащих пространств, заполняет базальные цистерны и борозды
о Туберкулема:
— Округлое или дольчатое узловое/объемное образование с плотностью от гиподенсной до гиперденсной и перифокальным отеком от умеренного до выраженного
— Са++ наблюдается нечасто (приблизительно в 20% случаев)
• КТ с контрастированием:
о ТБМ: интенсивное контрастирование мозговых оболочек на уровне основания головного мозга
о Туберкулема: солидный или кольцевой характер накопления контрастного вещества:
— Симптом «мишени»: центральный участок накопления контраста + кольцевое контрастирование периферии образования
о Туберкулезный абсцесс: кольцевой характер контрастирования с многокамерной структурой
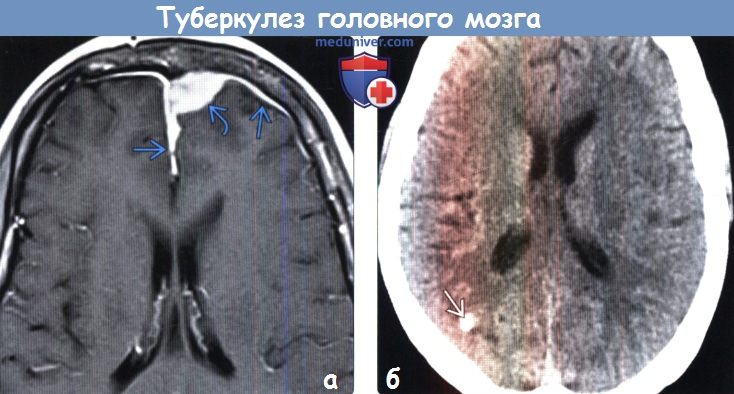
(б) Бесконтрастная КТ, аксиальный срез: определяется кальцифицированная туберкулезная гранулема после успешного лечения.
3. МРТ признаки туберкулеза головного мозга:
• Т1-ВИ:
о ТБМ: экссудат изоинтенсивен или гиперинтенсивен по отношению к СМЖ
о Туберкулема:
— Гранулема без казеозного некроза: гипоинтенсивный по отношению к мозговой ткани сигнал
— Гранулема с казеозным некрозом:
Солидное ядро: гипоинтенсивное или изоинтенсивное
Некротическое ядро: снижение интенсивности сигнала в центральной части
Может наблюдаться ободок гиперинтенсивного сигнала (парамагнитный компонент)
• Т2-ВИ:
о ТБМ: экссудат изоинтенсивен или гиперинтенсивен по отношению к СМЖ; могут наблюдаться гипоинтенсивные узелок-ки(редко)
о Туберкулема:
— Гранулема без казеозного некроза: гиперинтенсивный по отношению к мозговой ткани сигнал
— Гранулема с казеозным некрозом: гипоинтенсивный ободок:
Солидная центральная часть: обычно гипоинтенсивный сигнал
Некротическая центральная часть: гиперинтенсивный сигнал
— Часто наблюдается перифокальный отек
о Туберкулезный абсцесс: гиперинтенсивное образование с гипоинтенсивным ободком и выраженным вазогенным отеком
• FLAIR:
о ТБМ: повышение интенсивности сигнала от базальных цистерн, борозд
о Туберкулема и туберкулезный абсцесс: схожие изменения с Т2-ВИ
• ДВИ:
о Может наблюдаться повышение интенсивности сигнала от центральной части туберкулемы
о Ограничение диффузии в области туберкулезного абсцесса о Полезно в выявлении осложнений (инсульт, церебрит)
• Постконтрастные Т1-ВИ:
о ТБМ: интенсивное контрастирование мозговых оболочек, в особенности на уровне основания головного мозга; может иметь узловой характер:
— Точечный/линейный характер контрастирования базальных ганглиев = васкулит
— Редко: вентрикулит, воспаление сосудистого сплетения
— Редко: пахименингит с контрастированием и утолщением твердой мозговой оболочки (может имитировать менингиому)
о Туберкулемы:
— Гранулема без казеозного некроза: узловой гомогенный характер накопления контраста
— Гранулема с казеозным некрозом: ободок контрастного усиления по периферии образования:
Может наблюдаться снижение интенсивности сигнала от некротического ядра
о Кольцевой характер контрастирования с многокамерной структурой
• МР-ангиография:
о Может наблюдаться сужение, неравномерность и окклюзия просвета сосудов
• МР-спектроскопия:
о Повышение пиков липидов и лактата, отсутствие пиков аминокислот в туберкулезном абсцесса:
— Липиды при 0,9 ppm, 1,3 ppm, 2,0 ppm, 2,8 ppm
• Осложнения: гидроцефалия, ишемия
• Хронические изменения: атрофия, Са++, хроническая ишемия
4. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о МРТ с получением FLAIR-изображений, ДВИ, постконтрастных Т1-ВИ, ± МР-ангиография, МР-спектроскопия
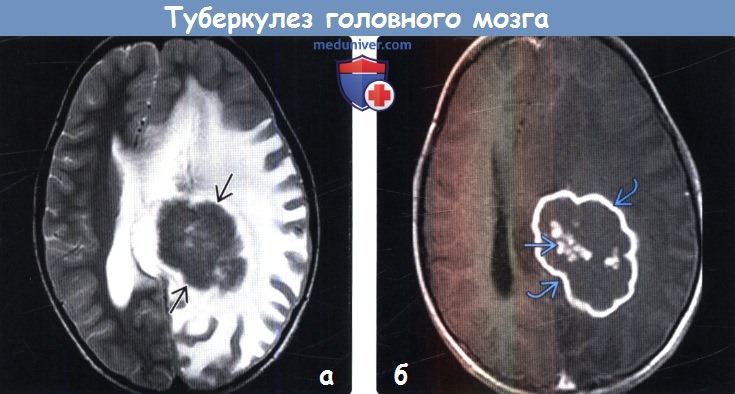
(б) МРТ, постконтрастное Т1-ВИ, аксиальный срез: у этого же пациента определяется кольцевой характер накопления контрастного вещества с точечным очаговым его накоплением в центральных отделах образования. На рутинных МР-последовательностях гигантские туберкулемы могут имитировать новообразования ЦНС.
в) Дифференциальная диагностика туберкулеза головного мозга:
1. Менингит:
• Инфекционный менингит (бактериальный, грибковый, вирусный, паразитарный):
о Кокцидиомикоз, криптококкоз часто имеют базальную локализацию
• Карциноматозный менингит (первичная опухоль в ЦНС или других органах) или лимфома
2. Нейросаркоидоз:
• Характерно контрастирование лептоменинкс и/или твердой мозговой оболочки
• Редко приводит к появлению узлов в мозговой паренхиме
3. Абсцесс:
• Другие гранулемы, паразиты (нейроцистицеркоз), бактериальная инфекция
• При гнойном абсцессе более выражен перифокальный отек, в диагностике полезна МР-спектроскопия
4. Новообразование:
• Первичные или метастатические опухоли могут быть неотличимы от туберкулеза
• Толстая стенка, с узловым характером контрастирования, вариабельные значения коэффициента диффузии
1. Общие характеристики туберкулеза головного мозга:
• Этиология:
о Туберкулез ЦНС практически всегда имеет вторичный характер (часто при туберкулезе легких; редко при туберкулезе ЖКТ или мочевыводящих путей):
— Гиперемия и воспаление распространяются на мозговые оболочки
— Возможно поражение периваскулярных пространств, что обусловливает развитие васкулита
о Патофизиология ТБМ:
— Проникновение через сосудистую стенку при гематогенном распространении
— Разрыв субэпендимальных или субпиальных гранулем с из-литием содержимого в СМЖ
о Патофизиология туберкулемы:
— Гематогенное распространение возбудителя (поражения локализуются на границе серого и белого вещества)
— Распространение менингита в мозговую паренхиму через корковые вены или мелкие пенетрирующие артерии
о Поражение артерий происходит либо напрямую за счет экссудата в базальных отделах, либо опосредованно реактивным артериитом (до 40% пациентов):
— Инфекция вызывает спазм артерий, что приводит к развитию тромбоза и инфаркта
— Наиболее часто поражаются лентикулостриарные артерии, СМА, таламоперфорирующие артерии
— Инфаркты наиболее часто локализуются в базальных ганглиях, коре больших полушарий, мосту, мозжечке
2. Макроскопические и хирургические особенности:
• ТБМ: плотный желатиноподобный экссудат в цистернах
• Туберкулема: солидное ядро без казеозного некроза или некротическое ядро с казеозным некрозом:
о Редко прогрессирует с формированием туберкулезного абсцесса:
— Дольчатое объемное образование столстым ободком, встречается в мозговой паренхиме, субарахноидальном пространстве, твердой мозговой оболочке
• Туберкулезный абсцесс: инкапсулированное скопление гноя с большим количеством жизнеспособных туберкулезных палочек
3. Микроскопия:
• ТБМ: воспалительные клетки, хрупкие неокапилляры:
о Казеозный некроз, хронические гранулемы, эндартериит, периваскулярные воспалительные изменения
• Туберкулема:
о Стадия ранней инкапсуляции: фибробласты в периферических отделах, эпителиоидные клетки, гигантские клетки Лангерганса, лимфоциты
о Стадия поздней инкапсуляции: зрелые туберкулемы состоят из толстого слоя коллагена, центрального расплавленного вещества, подвергшегося казеозному некрозу
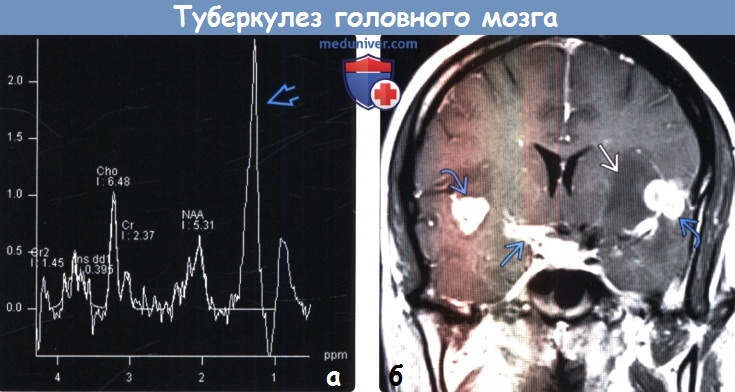
(б) МРТ, постконтрастное Т1-ВИ, корональный срез: у пациента с туберкулезным менингитом определяются базил-лярный менингит с локализацией экссудата вокруг СМА, а также контрастируемые туберку-лемы, прилегающие к сильвиевым бороздам. Обратите внимание на слабый гипоинтенсивный сигнал от базальных ганглиев слева, обусловленный артерии-том/ишемией.
д) Клиническая картина:
1. Проявления туберкулеза головного мозга:
• Наиболее частые признаки/симптомы:
о Варьируют отлегкого менингита без очаговой неврологической симптоматики до комы
о ТБМ: лихорадка, спутанность сознания, головная боль, летаргия, менингизм
о Туберкулема: судорожные приступы, повышение внутричерепного давления, отек диска зрительного нерва
• Клинический профиль:
о ЛП: повышение содержания белков, плеоцитоз (лимфоцитарный), снижение содержания глюкозы, отсутствие возбудителей:
— Изменения в СМЖ при изначальной ЛП наблюдаются в 40% случаев
— Микобактерии растут медленно, для получения культуры требуется 6-8 недель
— Для подтверждения диагноза туберкулез в раннем периоде может быть полезна ПЦР
о Кожная проба на туберкулез может дать отрицательный результат, в особенности на ранней стадии заболевания
о Часто наблюдается повышение скорости оседания эритроцитов
2. Демография:
• Возраст:
о Возникает в любом возрасте, но чаще между первым и третьим десятилетиями жизни
• Эпидемиология:
о Во всем мире: 8-10 млн случаев ежегодно
о Повторно возникающее инфекционное заболевание (иммиграция из эндемичных регионов, СПИД, штаммы с лекарственной устойчивостью)
о Туберкулез ЦНС: 1 % от всех случаев туберкулеза, 10-15% от всех случаев внелегочного туберкулеза
3. Течение и прогноз:
• Долгосрочная заболеваемость в 80% случаев: задержка умственного развития, паралич, судорожные приступы, ригидность мышц, нарушения речи и зрения
• Смертность среди пациентов составляет 25-30%; выше среди пациентов со СПИД
• Осложнения: гидроцефалия (в 70% случаев), инсульт (до 40% случаев), нейропатии черепных нервов (часто ЧН III, ЧН IV, ЧН VI), свищ
• Разрешение туберкулем может длиться от нескольких месяцев до лет
4. Лечение:
• При отсутствии лечения ТБМ может приводить к смерти в течение 4-8 недель
• Необходима комбинированная терапия: изониазид, рифампицин, пиразинамид, ± этамбутол или стрептомицин
• Несмотря на проводимую терапию возможно прогрессирование очага поражения или увеличение его размеров
• При гидроцефалии обычно необходимо отведение СМЖ
е) Диагностическая памятка:
1. Обратите внимание:
• Туберкулез часто имитирует другие заболевания, такие как новообразования
2. Совет по интерпретации изображений:
• Сочетание менингита и очагов поражения мозговой паренхимы характерно для туберкулеза
ж) Список литературы:
Редактор: Искандер Милевски. Дата публикации: 15.4.2019
Туберкулез
С появлением антибиотиков человеку удалось взять под контроль такое распространенное и опасное инфекционное заболевание, как туберкулез (старое название – чахотка). Тем не менее оно продолжает оставаться в списке глобальных угроз человечеству и в XXI веке.
В России каждый год регистрируется все меньше новых случаев болезни, и уровень смертности от нее продолжает снижаться. Однако ситуация все еще сложная. ВОЗ сообщает, что за 2018 год в РФ заболели туберкулезом 79 тысяч, а умерли – 10 тысяч человек. Мало того, инфекция бросает новый вызов человечеству: появились особые формы заболевания, стойкие к существующим лекарствам. В России число таких случаев достигает 9 %. По этому показателю она занимает третье место в мире после Индии и Китая. Необходимое лечение в стране получают 99 % всех больных туберкулезом, однако полностью излечиваются только 69 %. Сложная ситуация наблюдается также в Азербайджане, Беларуси, Казахстане, Кыргызстане, Молдове, Таджикистане, Узбекистане, Украине.
Что такое туберкулез, возбудитель болезни
Стадии заболевания
Существует три стадии развития туберкулеза:
Также различают открытую и закрытую формы. В первом случае болезнь явно выражена, бактерии легко обнаруживаются в мокроте, каловых массах, а сам больной представляет опасность для окружающих в плане инфицирования. Закрытая форма неопасна для окружающих. Чаще всего встречается туберкулез легких, но эта инфекция может также поражать кости, суставы, мочеполовую систему, кишечник, брюшину, мозговые оболочки, ЦНС, периферические лимфоузлы, кожу (золотуха).
Первичное инфицирование
Заражение происходит, когда бактериям удается пройти сквозь защитные барьеры и проникнуть глубоко в легкие. Если верхние дыхательные пути здоровые и работают правильно, им удается задержать и вывести со слизью большую часть палочек Коха и других опасных бактерий. В теории для инфицирования людей со слабым иммунитетом достаточно одной палочки, но для более стойких организмов все же требуется многоразовый контакт.
Далее бактерии поглощаются альвеолярными макрофагами. Необезвреженные возбудители начинают воспроизводиться, возникает локальное воспаление в области проникновения инфекции. Через ближайшие лимфоузлы зараженные макрофаги попадают в кровь, проникая в другие органы. Но если у человека сформирован хотя бы частичный иммунитет, распространение через кровоток маловероятно.
Латентная инфекция
Через три недели активного роста бактерий примерно в 95 % случаев, иммунная система подавляет их рост и размножение. Тогда очаги с микробами в пораженных органах превращаются в эпителиоидные гранулемы. В них туберкулезные палочки могут жить много лет, человек при этом чувствует себя вполне здоровым, клинических проявлений болезни также не наблюдается. Если иммунитет достаточно сильный, инфекция так и остается в неактивной форме. Считается, что у почти одной трети населения мира присутствует латентный туберкулез, но эти люди не представляют угрозу для окружающих, потому что не выделяют бактерии. Однако сбои в работе иммунной системы могут привести к обострению процесса. Бывает, что первичное поражение начинает прогрессировать сразу. В группе риска – маленькие дети и лица с очень слабым иммунитетом.
Активная стадия
Туберкулез у взрослых людей переходит в активную фазу в течение двух лет с момента заражения, но нередко он проявляется и через десятилетия. Этому способствует снижение клеточного иммунитета. Больше всего в этой связи уязвимы люди с ВИЧ инфекцией, не получающие антиретровирусной терапии. Также в группе риска находится еще ряд пациентов:
Фактором риска также считается курение и недостаточное питание, поэтому эта инфекция нередко встречается у лиц, ведущих асоциальный образ жизни. При отсутствии лечения ткани поврежденного болезнью органа распадаются, образуются множественные каверны (изолированные полости в легких).
Как передается туберкулез
Главным источником инфекции являются люди с болезнью в открытой форме. Пути передачи возбудителя:
Симптомы, клинические проявления
На ранних стадиях туберкулез протекает практически бессимптомно. По мере его развития состояние больного ухудшается, однако специфическая симптоматика не наблюдается. Клинические признаки – повышенная усталость, слабость, резкое снижение веса без видимых на то причин, температура 37-38 °С, не спадающая продолжительное время, ночная потливость. Лицо становится бледным, а на щеках появляется румянец. У детей туберкулез прогрессирует намного быстрее, чем у взрослых, в силу неразвитой иммунной системы.
Легочную форму туберкулеза сопровождает кашель. Вначале он несильный, но со временем его интенсивность возрастает. Если он продолжается больше трех недель, следует немедленно обратиться к врачу. Кашель вначале сухой, приступообразный, особенно ночью и утром. Позже начинает выделяться желто-зеленая мокрота, а на стадии каверн наблюдается кровохаркание.
При туберкулезе мозговых оболочек и головного мозга к симптомам общей интоксикации добавляются расстройства сна, головные боли, интенсивность которых постепенно усиливается. Затем проявляется ригидность затылочных мышц, симптомы Кернига и Брудзинского, неврологические расстройства.
Симптоматика туберкулеза органов пищеварения схожа с другими болезнями этого отдела: диспепсия, боль в животе, позже – кровь в кале. Поражение костей и суставов проявляет себя так же, как и артриты, почек – имеет симптомы нефрита: боль в спине, кровь в моче. При туберкулезе кожи наблюдаются плотные узелки под эпидермисом, которые увеличиваются и прорываются с выделением творожистой массы.
Диагностика туберкулеза
Из-за того, что болезнь на начальных стадиях не проявляет себя, особое внимание уделяют профилактическим обследованиям. Для этого взрослые каждый год проходят флюорографию грудной клетки, а детям делают пробу Манту (туберкулиновую) или диаскинтест, направленные на выявление степени инфицированности организма туберкулезной палочкой и реактивность тканей. Есть также альтернативные исследования крови: T-SPOT тест и квантиферон-тест. Рентгенография позволяет выявить инфекцию не только в легких, а и в других органах. В случае необходимости проводят КТ.
Но окончательный диагноз ставят по итогам исследования биологических сред. Делают посев мокроты, промывных вод бронхов и желудка, а также масс, отделяемых от кожи. В отдельных случаях выполняют бронхоскопию с биопсией, а также биопсию лимфоузлов.
Лечение туберкулеза, прогнозы
При своевременной диагностике и правильной терапии болезнь излечима. Но на пораженных участках могут оставаться рубцы и инкапсулированные очаги, в которых бактерии пребывают в неактивном состоянии. При снижении иммунитета возможен рецидив, поэтому все пациенты должны находиться на диспансерном учете и регулярно обследоваться. При этом туберкулиновая проба будет давать положительный результат даже после полного излечения.
При отсутствии терапии смертность от туберкулеза составляет 50 %.
Туберкулез при беременности
Беременность может активировать дремавший в организме возбудитель туберкулеза, при этом чаще всего заболевание протекает более остро. Применяемые сегодня для лечения туберкулеза антибиотики в принципе не вызывают отклонений в развитии плода, однако принимать их на ранних сроках все равно не рекомендуется. Врачам, лечащим туберкулез, приходится подбирать щадящую терапию. Течение беременности осложняется туберкулезной интоксикацией, поэтому ребенок нередко рождается с малым весом и раньше срока. Если болезнь проявляется на ранних сроках беременности впервые, и мать ранее не получала лечения, младенец появляется на свет с врожденным туберкулезом. Кормление грудью разрешается, если у матери болезнь находится в неактивной стадии. Планирование беременности целесообразно не раньше, чем через 2-3 года после выздоровления.
Резистентный туберкулез
Для терапии туберкулеза применяют антибактериальные препараты. Но микобактерии обладают свойством быстро мутировать и образовывать множество генотипов с устойчивостью к некоторым медикаментам. Поэтому пациентам назначают одновременно несколько разных лекарственных средств.
Различают первично-резистентный и вторично-резистентный туберкулез. Первый возникает, когда устойчивый к антибиотикам штамм находят у больных, ранее вообще не принимавших специфические средства. Второй проявляется у пациентов, либо прервавших терапию самостоятельно, либо проходящих неправильно спланированный курс лечения.
Микобактерии могут быть нечувствительными к одному лекарственному средству, но случается и полирезистентный туберкулез, при котором штамм устойчив сразу к нескольким препаратам. ВОЗ сообщат, что 490 тыс. больных туберкулезом в мире имеют форму с множественной медикаментозной устойчивостью.
Для предотвращения развития резистентности больным назначают не меньше двух препаратов, а на первом этапе – даже четырех. Важно также полностью завершить назначенный курс лечения, ни в коем случае не пропускать прием лекарств.
Профилактика
Профилактика туберкулеза начинается еще в грудном возрасте. На 4-й день жизни ребенка ему делают прививку БЦЖ, представляющую собой ослабленный штамм микобактерий. Поскольку возбудители очень активны в отношении детей, очень важно выработать иммунитет как можно раньше. Для недоношенных младенцев разработан более слабый вариант вакцины – БЦЖ-М. В норме в месте укола появляется бугорок, а потом пузырек с желтоватой жидкостью, который позже лопается и покрывается коркой. Вакцина не защищает от туберкулеза полностью, однако позволяет избежать внелегочной инфекции у детей.
Важно также вести здоровый образ жизни, хорошо питаться, не курить, регулярно проходить обследования. Туберкулезом может заболеть любой человек, даже из вполне благополучных слоев общества. Запускают механизм развития болезни сбои в работе иммунной системы.
