угревая болезнь в практике врача дерматокосметолога майорова шаповалов ахтямов
Угревая болезнь в практике врача дерматокосметолога майорова шаповалов ахтямов
MedBooks|Медкниги запись закреплена
Майорова А.В., Шаповалов В.С., Ахтямов С.Н. Угревая болезнь в практике врача-дерматокосметолога
Год выпуска: 2005
Автор: А.В. Майорова, B.C. Шаповалов, С.Н. Ахтямов
Жанр: Дерматокосметология
Формат: DjVu
Качество: Отсканированные страницы
Описание: Практическое пособие «Угревая болезнь в практике врача-дерматокосметолога» состоит из трех частей. Первая часть книги, основаная, часть подготовлена коллективом авторов — известных специалистов, имеющих богатый клинический опыт в лечении больных с угервой болезнью. Особое внимание в книге уделено систематизации препаратов, представленных сегодня на отечественном рынке, и подходов, которые зарекомендовали себя как наиболее эффективные. Вторая часть книги включает тематическую подборку статей, которые были опубликованы в журнале «Косметика и медицина» за период 2002-2005 гг. Третья часть книги представляет собой каталог сертифицированных профессиональных косметических средств и программ, рекомендованных для использования в салонах красоты, косметологических клиниках и дерматологических учреждениях в качестве профилактических и вспомогательных средств для лечения угревой болезни.
Угревая болезнь в практике врача дерматокосметолога майорова шаповалов ахтямов
журналы, книги, видео по косметологии запись закреплена
Угревая болезнь в практике врача-дерматокосметолога, 2005 г.
А.В. Майорова, B.C. Шаповалов, С.Н. Ахтямов
Содержание книги:
САЛЬНЫЕ ЖЕЛЕЗЫ
Локализация сальных желез
Сально-волосяной фолликул
Строение сальной железы
Секреторный отдел сальной железы
Выводной проток сальной железы
Кровоснабжение и иннервация сальных желез
Секрет сальных желез
Состав
Основные функции секрета сальных желез
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ УГРЕВОЙ БОЛЕЗНИ
Влияние нарушений в составе и продукции секрета сальных желез на развитие угревой болезни
Нарушение кератинизации фолликулярного канала
Механизмы комедонообразования
Роль P. acnes в развитии воспалительной реакции
Изменения гормонального статуса у больных с угревой болезнью
Источник андрогенов в организме
Гормональная регуляция выработки кожного сала
Синдром гиперандрогении у женщин
Синдром гиперандрогении у мужчин
Разновидности гиперандрогении
Генетические факторы в этиологии угревой болезни
Экзо- и эндогенные факторы
КЛАССИФИКАЦИЯ УГРЕВОЙ БОЛЕЗНИ
Клинические параметры для диагностики угревой болезни
Формы течения
Морфологические элементы при угревой болезни
Клинические проявления угревой болезни, наиболее часто встречающиеся в клинической практике врача
ЛЕЧЕНИЕ УГРЕВОЙ БОЛЕЗНИ
Лечение легкой формы угревой болезни
Косметический уход в домашних условиях
1. Очищение кожи
2. Локальное нанесение препаратов на воспалительные элементы
3. Применение фармацевтических препаратов для наружного лечения
Препараты, содержащие ретиноиды
Препараты, содержащие бензоила пероксид
Препараты, содержащие азелаиновую кислоту
Препараты, содержащие антибиотики
Препараты, содержащие гиалуронат цинка
Препараты, содержащие метронидазол
Другие средства для наружного применения
4. Защита кожи
Профессиональное лечение с использованием косметологических методов
Системная терапия
Другие методы
Лечение среднетяжелой формы угревой болезни
Косметический уход в домашних условиях
1. Очищение кожи
2. Локальное нанесение препаратов на воспалительные элементы
3. Применение фармацевтических препаратов для наружного лечения
4. Защита кожи
Профессиональное лечение с использованием косметологических методов
Системная терапия
1. Антибиотики для перорального применения
Группа тетрациклинов
Группа макролидов
2. Гормональная терапия
3. Энзимотерапия
4. Антигомотоксикологическая терапия
Лечение тяжелой формы угревой болезни
Косметический уход в домашних условиях
1. Очищение кожи
2. Локальное нанесение препаратов на воспалительные элементы
3. Применение фармацевтических препаратов для наружного лечения
4. Защита кожи
Профессиональное лечение с использованием косметологических методов
Системная терапия
ПОСТАКНЕ
Косметический уход в домашних условиях
Профессиональное лечение с помощью косметологических методов
1. Удаление комедонов
2. Коррекция поствоспалительных пятен
3. Коррекция нарушения пигментации
4. Коррекция поствоспалительных атрофических, гипертрофических и келоидных рубцовых изменений
АКНЕ: патогенез и современные методы лечения
Угревую болезнь (акне) относят к числу часто встречающихся в практике врача-дерматолога заболеваний кожи. Дебют заболевания обычно проявляется у девочек в возрасте от 12 до 14 лет, у мальчиков — в 14–15 лет.
Угревую болезнь (акне) относят к числу часто встречающихся в практике врача-дерматолога заболеваний кожи. Дебют заболевания обычно проявляется у девочек в возрасте от 12 до 14 лет, у мальчиков — в 14–15 лет. В этом возрасте возможны два варианта течения заболевания — «физиологические» акне и «клинические» акне, наблюдаемые у 15% пациентов, которые требуют назначения лечения. У 7% пациентов возможно развитие поздних акне, возникающих после 40 лет [1, 3, 5].
Угревая болезнь нередко является одним из осложнений жирной или смешанной форм себореи. У значительной части больных угревая болезнь склонна к хроническому течению, частым рецидивам и нередко оказывается резистентной к проводимой терапии.
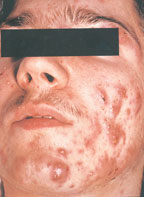
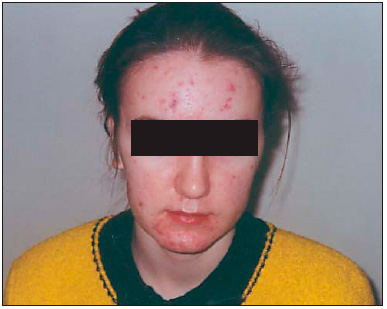
Патоморфологически вульгарные угри представляют собой гнойное воспаление сальной железы и перигландулярной ткани. Принято различать несколько клинических разновидностей этого заболевания. К более легким и относительно благоприятно протекающим формам относят вульгарные или юношеские, папулезные и пустулезные угри. Они легче поддаются лечению и обычно не оставляют после себя грубых рубцовых изменений на коже. Напротив, индуративные, сливные, флегмонозные и конглобатные угри в связи с резистентностью к проводимой терапии, частыми рецидивами и возникновением при этих формах грубых косметических дефектов представляют для врача и больного сложную медицинскую и социально-психологическую проблему [3].
Психоэмоциональные расстройства выявляются у 40–50% пациентов с угревой болезнью, ведущим является нозогенная депрессия невротического уровня, чаще протекающая по астено-тревожному и тревожному типам. Наибольшая частота психоэмоциональных расстройств наблюдается при II–III степени тяжести акне, при этом характерна обратная зависимость выраженности психоэмоциональных расстройств от степени тяжести и длительности болезни [2].
Поэтому важным для практического врача является ранняя диагностика, правильная клиническая оценка, своевременное назначение эффективных и безопасных препаратов в зависимости от клинической формы заболевания, что позволяет избежать состояния дисморфофобии, неудач в лечении и улучшить качество жизни больных.
Патогенез акне является мультифакторным. На сегодняшний день выделяют четыре ведущих фактора в этиологии заболевания: фолликулярный гиперкератоз, увеличение количества Propionibacterium acnes, изменение продукции кожного сала и воспаление.
Начальным этапом формирования заболевания является появление микрокомедонов, которые в дальнейшем колонизируются Propionibacterium acnes. Микрокомедоны являются результатом развития двух процессов — гиперпролиферации кератиноцитов акроворонки волосяного фолликула и избыточной продукции кожного сала, что в сочетании приводит к закупорке фолликула и формированию открытых и закрытых комедонов. Для кератиноцитов характерно увеличение тонофиламентов и десмосом, повышенное количество кератинов К6 и К16 [9].
Propionibacterium acnes являются анаэробными резидентными представителями микрофлоры кожи человека, способными проявлять свои патогенные свойства только в определенных условиях. Propionibacterium acnes участвуют в развитии воспаления в очаге заболевания, способствуя освобождению хемотаксических факторов и цитокинов, а также превращению триглицеридов кожного сала в свободные жирные кислоты.
В механизме развития акне важными являются следующие компоненты патогенеза — относительный недостаток линолевой кислоты, действие андрогенов и свободных жирных кислот. На продукцию кожного сала огромное влияние оказывают андрогены, которые в большом количестве начинают поступать в кожу в пубертатном периоде, определенное значение имеет гормон роста, инсулиноподобный фактор роста и вещества, активирующие образование пероксисом [8].
Мишенями действия половых гормонов в коже являются эпидермис, волосяные фолликулы, сальные железы, фибробласты. На продукцию кожного сала влияют гормоны тестикулярного или овариального (свободный тестостерон) и надпочечникового (дегидроэпиандростерон, андростендион) происхождения. Подобное действие оказывает и предшественник тестостерона, эстрогенов и адренокортикостероидов — прогестерон, обладающий андрогенным и антиэстрогенным воздействием на секрецию сальных желез. Этим объясняется повышение салоотделения и усиление образования акне в предменструальный период.
Важное значение имеет не только повышение уровня андрогенов, но и повышенная чувствительность клеток-мишеней, в частности клеток сальной железы, к андрогенам, циркулирующим в крови.
В патогенезе угрей важная роль отводится дефициту цинка, который регистрируется у 80% больных. На фоне цинкдефицитного состояния возрастает темп экскреции кожного сала, а тяжесть течения болезни коррелирует со степенью снижения цинка в организме больного. Цинк снижает активность 5a-редуктазы, что способствует нормализации соотношения гормонов и ведет к уменьшению салоотделения.
Наружная терапия является первой линией лечения акне у новорожденных, в детском возрасте, при дебюте акне и юношеских угрях. Назначение только наружной терапии показано при легких воспалительных и невоспалительных формах акне, невоспалительных формах акне средней тяжести. Во всех остальных случаях назначается комбинированная терапия с системными препаратами.
Препараты для наружной терапии назначаются длительно, минимальный курс лечения составляет 3 мес, после окончания курса необходимо назначение лекарственных средств с профилактической целью для предотвращения обострения заболевания.
В 2002 г. разработаны рекомендации и алгоритм патогенетического лечения различных форм акне (XX Всемирный конгресс по дерматологии, Париж, 2002), в которых препаратами первого выбора врача при лечении акне являются местные ретиноиды. Топические ретиноиды влияют на процессы ороговения (кератинизацию и десквамацию), снижают салоотделение, усиливают пролиферацию эпителиоцитов кожи и обладают определенным противовоспалительным действием. Наиболее перспективным является адапален (дифферин), обладающий хорошей переносимостью, отсутствием фотосенсибилизирующего действия, высокой эффективностью при комедональных и папуло-пустулезных акне [6]. Адапален применяется после очищения кожи 1 раз в сут на ночь, стойкое клиническое улучшение наблюдается через 3 мес, в поддерживающем режиме препарат наносят 2–3 раза в неделю.
Бензоила пероксид (базирон АС, окси-5, окси-10) после нанесения на кожу приводит к освобождению активных форм кислорода, уменьшению синтеза свободных жирных кислот и образования микрокомедонов. Препарат обладает выраженным влиянием на P. acnes, St. epidermidis, Malassezia furfur и снижает риск развития резистентности при комбинировании с антибиотиками. Выпускается бензоил пероксид в виде геля 2,5 –10% и 5–10% лосьона. Бензоил пероксид наносят на кожу 2–3 раза в день в течение 1–3 мес. Побочными эффектами препарата являются раздражающее действие, особенно при применении высоких концентраций, а также повышение фоточувствительности за счет истончения рогового слоя. Препарат способен обесцвечивать волосы, поэтому рекомендуется его применение при сочетании акне и гипертрихоза. Противопоказанием является повышенная чувствительность к компонентам препарата.
Широко применяется для наружного лечения акне азелаиновая кислота (скинорен), обладающая способностью нормализовать процессы кератинизации фолликула, антимикробным и противовоспалительным действием, способная уменьшать пигментацию кожи [6]. Препарат выпускают в виде 20% крема и 15% геля. Наносят его на всю поверхность лица или другие пораженные участки кожи утром и вечером, лечение продолжают до достижения терапевтического эффекта. Специфических противопоказаний к препарату нет.
Топические антибиотики. Назначение показано при папуло-пустулезных акне легкой и средней тяжести в комбинации с топическими ретиноидами или бензоил пероксидом. Среди антибиотиков для наружного применения на первом месте стоят эритромицин, клиндамицин, фузидиевая кислота. Монотерапия местными антибиотиками не даст желательного эффекта, так как не оказывает достаточного влияния на основные патогенетические факторы, кроме колонизации P. acnes.
Эритромицин выпускается в комбинации с препаратом цинка (зинерит). Лосьон наносят на кожу 2 раза в день в течение 12 нед. Побочное действие — сухость, жжение, дерматит.
Клиндамицин выпускается в виде 1% геля или лосьона, который при нанесении на кожу гидролизуется в выводных протоках сальных желез. Несмотря на минимальное всасывание, препарат может вызывать нарушения со стороны желудочно-кишечного тракта, аллергические реакции. Наносят препарат 1–2 раза в день в течение 3 мес.
Фузидиевая кислота выпускается для наружного применения в виде 2% крема (фуцидин), обладает способностью хорошо проникать через неповрежденную кожу и оказывает выраженное бактерицидное действие [7]. Крем применяют 2 раза в день в течение 7 дней. Не отмечено системного действия препарата и индивидуальной непереносимости.
Местные формы антибиотиков обычно хорошо переносятся, аллергический контактный дерматит развивается редко. Длительное наружное применение антибиотиков может привести к развитию бактериальной резистентности P. acnes.
α-гидроксикислоты (АНА) — яблочная, тартаровая, цитрусовая, молочная, гликолевая — обладают комедолитическим свойством. При концентрации АНА 30–70% (гликолевый пилинг) лечение проводится утром 1 раз в день, в вечернее время назначают ретиноиды. Препараты с концентрацией кислоты 10–15% (эксфолиак, крем 10; эксфолиак, крем 15) назначают пациентам с акне ежедневно в течение 8 нед. При низких концентрациях АНА лекарственные средства назначаются в межрецидивный период и для профилактики осложнений угревой болезни (рубцов и пигментации).
β-гидроксикислоты — салициловая кислота, резорцин — влияют на фолликулярный гиперкератоз, так как являются слабыми кератолитиками и обладают противовоспалительными свойствами. Применяются в различных лекарственных формах, чаще — растворах (салициловая кислота 0,5%–5%, резорцин 1–3%).
Гиалуроновая кислота в сочетании с цинком (куриозин, гель) используется как профилактическое средство после разрешения клинических проявлений акне. Гиалуроновая кислота способствует формированию косметических рубцов. Препарат наносят 2 раза в сут до достижения клинического эффекта. Побочными реакциями являются жжение, чувство стягивания кожи, легкая гиперемия, которые самостоятельно исчезают при продолжении терапии.
Системная терапия акне показана для лечения больных с акне средней или тяжелой формы, особенно в случаях образования рубцов, дисхромий или значительных психосоциальных расстройств. Системная терапия может быть необходима при непереносимости или неэффективности местного лечения.
Наиболее эффективным препаратом для лечения акне среднетяжелой и тяжелой форм является изотретиноин (роаккутан), который при системном применении вызывает длительные ремиссии или излечение у большинства больных. Препарат является ретиноидом, рекомендуемым для системного применения, влияет на процессы дифференцировки и кератинизации клеток эпидермиса, в том числе сальных желез, обладает выраженным себостатическим и противовоспалительным действием. Оптимальная суточная доза изотретиноина составляет 0,5–1,0 мг на 1 кг массы тела больного. Стандартная начальная терапевтическая доза 0,5 мг/кг. Обычные сроки лечения составляют 4–8 мес. После достижения выраженного терапевтического эффекта (чаще к концу 2-го месяца) начальная суточная доза снижается (с 1,0 до 0,5 мг/кг; с 0,5 до 0,2–0,3 мг/кг) и используется до излечения пациента. При флегмонозных и конглобатных угрях снижение суточной дозы целесообразно проводить в более поздние сроки (через 3–4 мес после начала лечения) [3].
Роаккутан обладает тератогенным действием, что ограничивает его применение для женщин детородного возраста. До начала лечения обязательно исключается беременность, пациентки должны использовать эффективные контрацептивные средства за 1 мес до начала лечения, весь период лечения и в течение 1 мес после его прекращения.
Побочные реакции при приеме роаккутана многообразны и касаются различных органов и систем (сухость кожи и слизистых, хейлит, конъюнктивит, носовые кровотечения, ретиноидный дерматит, фотосенсибилизация кожи, мышечная скованность, гиперостоз, повышение активности трансаминаз, липидов крови и др.), кроме тератогенного эффекта остальные побочные реакции являются дозозависимыми. До начала и в процессе лечения необходим тщательный контроль состояния пациента. Пациенты с почечной и печеночной недостаточностью, сахарным диабетом, склонностью к нарушению обмена веществ (гиперлипидемия) не должны получать лечение этим препаратом.
Системные антибиотики. Наиболее часто применяют эритромицин и тетрациклин. Лечение антибиотиками проводят длительно, 6–8 нед и дольше. Назначаются дозы с 1 г в сутки циклами по 5–10 дней без перерывов, но со снижением суточной дозы в каждом последующем цикле на 0,1–0,2 г, доводя постепенно суточную дозу до 0,1–0,2 г [3]. Одновременно с антибиотиками необходимо назначать противогрибковые препараты для профилактики кандидозов и препараты цинка (сульфат или окись цинка 0,02–0,05 — 2–3 раза в день после еды). Противопоказаниями для назначения системных антибиотиков являются индивидуальная непереносимость, беременность и кормление грудью, наличие сопутствующих грибковых поражений кожи и слизистых, тяжелые заболевания печени и почек, лейкопении.
Оральные контрацептивы (диане-35) обладают фармакологическим действием, связанным с блокированием рецепторов андрогенов и уменьшением их эндогенного синтеза. В результате тормозится секреция сальных желез. Диане-35 содержит 2 мг ципротерона ацетата и 35 мкг этинилэстрадиола. Препарат назначают только женщинам, с 5-го дня менструального цикла ежедневно 1 драже в сутки в течение 21 дня, затем — 7-дневный перерыв. Противопоказаниями для назначения препарата являются беременность и лактация, тяжелые заболевания печени, тромбоэмболические процессы, сахарный диабет, нарушения липидного обмена, гипертоническая болезнь.
По степени влияния на основные факторы патогенеза действие препаратов проявляется так, что ретиноиды являются самыми эффективными средствами для контроля гиперкератинизации фолликула и предотвращения развития микрокомедонов. В меньшей степени на этот процесс влияют бензоил пероксид, азелаиновая и салициловая кислота. По влиянию на P. acnes на первом месте стоит бензоил пероксид, затем антибиотики и азелаиновая кислота и в меньшей степени изотретиноин. Уменьшению секреции кожного сала способствуют ретиноиды и гормональные препараты. Менее всего современные лекарственные средства влияют на процесс воспаления в области угревых элементов [8].
Ни один из современных методов лечения угрей не может гарантировать отсутствие рецидивов заболевания в будущем. Поэтому при достижении клинического выздоровления каждому пациенту следует рекомендовать комплекс лечебно-профилактических мероприятий, которые могут быть разделены на рекомендации по уходу за кожей и общие.
Среди общих рекомендаций важными являются санация очагов хронической инфекции, обследование органов желудочно-кишечного тракта и эндокринной системы, общее закаливание организма.
Диета с ограничением шоколада, кофе, углеводов, алкоголя должна рекомендоваться в тех случаях, когда употребление в пищу этих продуктов приводит к усилению жирности кожи лица и обострению заболевания.
Развитие акне не связано с недостаточностью ухода за кожей лица, как это часто считают пациенты, начиная лечение заболевания с посещения косметолога. В то же время выполнение ежедневных очищающих процедур косметического характера показано при любой тяжести заболевания. Рекомендуется ежедневное очищение кожи с использованием различных моющих средств, поддерживающих нейтральный или кислый рН кожи и обладающих антибактериальным действием. Пациент должен знать о необходимости исключения косметических средств, вызывающих закупорку протоков сальных желез (мази, жирные кремы), и скрабов.
Таким образом, располагая широким выбором средств для лечения акне и косметической продукцией для ухода за кожей, склонной к угревой болезни, врач в процессе лечения может переходить от направленного воздействия на одни механизмы патогенеза к препаратам, влияющим на его другие компоненты. При этом самым важным является регулярная коррекция назначенного лечения и длительное динамическое, диспансерное наблюдение за пациентом, даже после достижения клинической ремиссии.
Литература
И. Г. Сергеева, кандидат медицинских наук
Ю. М. Криницына, доктор медицинских наук
Новосибирский государственный университет, Новосибирск
Патогенетическое обоснование местной терапии акне в подростковом возрасте
Л.П. Мазитова, Л.К. Асламазян, Л.Л. Квачахия, Л.С. Намазова
Научный центр здоровья детей РАМН, Москва
В статье рассматриваются различные виды угревой болезни, патогенетические механизмы, а также современные методы ее лечения. Представлены результаты клинического исследования, свидетельствующие о высокой эффективности комбинированной терапии топическими препаратами адапаленом и бензоила пероксидом при угревой болезни у подростков.
Ключевые слова: акне, угревая болезнь, местная терапия, дети.
PATHOGENETIC JUSTIFICATION FOR THE LOCAL ACNE TREATMENT IN THE JUVENILE AGE
L.P. Mazitova, L.K. Aslamazian, L.L. Kvachakhia, L.S. Namazova
Scientific Center of Children’s Health, Russian Academy of Medical Sciences, Moscow
The authors review the pathogenesis of the comedone and its treatment methods. They provide the data on the high effectiveness of the combined therapy by the topical medications: adapalene (differin) and benzoyl peroxide (basiron ac) in the event of comedone among the teenagers.
Key words: acne, comedone, local treatment, children.
Высокая частота распространения акне (угрей) у подростков (среди европейцев — до 80%), возможность развития депрессии вследствие формирования существенных косметических дефектов, недостаточное знание врачами патогенеза этого заболевания обуславливают актуальность проблемы и необходимость совершенствования методов терапии 1. В практике дерматолога акне выявляют у каждого третьего подростка и каждого десятого взрослого.
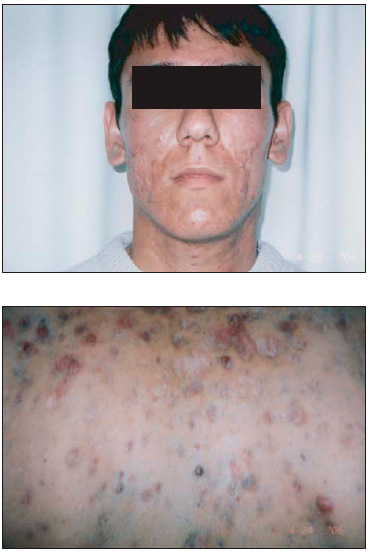
В соответствии с МКБ-10 различают детские, юношеские, конглобатные и келлоидные угри.
Рис. 1. Конглобатные угри
Рис. 2. Келлоидные угри
В последние годы акне рассматривают как одно из клинических проявлений синдрома гиперандрогенной дерматопатии наряду с такими ее проявлениями как жирная себорея, гирсутизм, андрогенное выпадение волос 7.
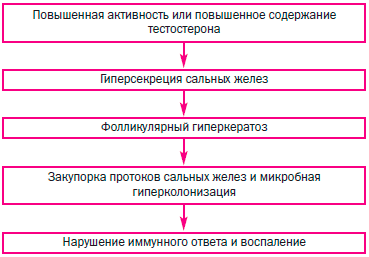
Патогенетический механизм развития акне включает несколько стадий и представлен на рис. 3. Воздействие андрогенных гормонов повышает активность сальных желез, что значительно увеличивает количество продуцируемого ими кожного сала, высвобождение которого из протока сальной железы значительно замедляется. Происходит резкое сгущение секрета сальной железы и образование пробки, закрывающий просвет устья сального протока с последующим образованием фолликуллярного гиперкератоза. Закупорка протока сальных желез создает анаэробные условия — хороший фон для чрезмерной микробной колонизации, нарушения иммунного ответа и последующего воспаления [8, 9].
Рис. 3. Патогенетический механизм угревой болезни
Для эффективного лечения угревой болезни у подростков необходимы адекватное обследование и правильный выбор лекарственных препаратов. В любом случае, дерматолог должен вести таких пациентов совместно с эндокринологом.
Лечение акне у подростков во многих случаях представляет сложную задачу, а использование различных косметических методов и средств, особенно при тяжелых формах болезни, приводит лишь к непродолжительной клинической ремиссии и исключительно редко — к излечению. Сложные патогенетические механизмы и причинные факторы развития акне обусловливают необходимость индивидуального выбора и рационального применения методов лечения.
Базовыми препаратами лечения акне у подростков являются топические ретиноиды в сочетании с антисептиками. При легких и среднетяжелых формах акне правильный подбор топических препаратов дает возможность получить хороший терапевтический эффект без применения системных лекарственных средств. Грамотное использование топических ретиноидов с антисептиками быстро приводит к регрессу элементов и длительной клинической ремиссии.
В настоящее время существует три поколения ретиноидов. К первому поколению относят третиноин (трансретиноевую кислоту) и изотретиноин (13-цисретиноевую кислоту). Ко второму поколению относят ретиноиды, молекулы, которых содержат ароматическое кольцо; препараты данной группы при лечении акне не используют, но широко применяют при псориазе и кератодермиях. Наконец, третье поколение составляют препараты, содержащие полиароматические кольца. Представителем нового класса ретиноидов является адапален (Дифферин), широко и эффективно применяемый при лечении угревой болезни у подростков.
Обладая мощным комедонолитическим действием, адапален не только хорошо разрушает уже существующие комедоны, но и препятствует образованию новых. Кроме того, препарат, ингибируя миграцию лейкоцитов в очаг воспаления и метаболизм арахидоновой кислоты по липооксигеназному типу, оказывает выраженное противовоспалительное действие. Адапален — селективный топический ретиноид, осуществляющий свои эффекты только через ядерные 7-рецепторы эпителиоцитов верхних слоев эпидермиса, что делает невозможным развитие системных побочных эффектов.
В 2002 г. Международным экспертным советом по проблемам угревой болезни, в состав которого входят ведущие дерматологи из различных стран мира, в том числе и из России, был разработан алгоритм лечения акне. Согласно международному алгоритму препаратами первого выбора в наружном лечении угрей при легкой и средней степени тяжести являются местные ретиноиды в сочетании с антимикробными средствами [10].
Топические антимикробные средства значительно снижают микробную колонизацию и обладают выраженным противовоспалительным действием. К препаратам первого выбора из этой группы относят 5% гель бензоила пероксида (Базирон АС), обладающий мощным антимикробным действием, причем развития устойчивости микроорганизмов к препарату не происходит. Кроме того, бензоила пероксид обладает выраженным кератолитическим действием, а за счет комплекса акриловый кополимер/глицерин увлажняет, смягчает кожу и адсорбирует избыток кожного сала. Важным фактором является его отбеливающее действие, так как при разрешении элементов при акне очень часто остаются гиперпигментированные пятна 12.
Использование адапалена в сочетании с бензоила пероксидом в настоящее время является одним из наиболее эффективных методов терапии легких и среднетяжелых форм акне у подростков.
В отделении детей с болезнями кожи НИИ профилактической медицины и восстановительного лечения Научного центра здоровья детей РАМН была изучена клиническая эффективность и переносимость комбинированного использования адапалена и бензоила пероксида при угревой болезни у подростков.
Группу наблюдения составили 242 подростка 12-17 лет, страдающие легкой и среднетяжелой формами акне. Из них девочек было 109, мальчиков — 133. У 151 подростка отмечалась легкая форма заболевания, у 91 — среднетяжелая. Длительность заболевания на момент начала наблюдение варьировала от 2 мес до 7 лет.
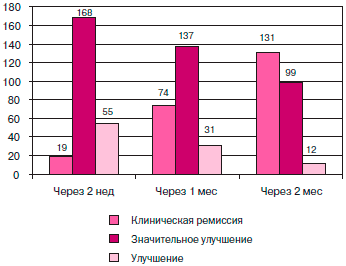
Лечение включало комбинированную терапию топическими препаратами адапален и бензоила пероксид и традиционный уход за кожей. Ежедневно на ночь после предварительного очищения кожи на проблемные зоны наносился гель адапален, утром — гель бензоила пероксид. Клиническую эффективность определяли через 2 нед, 1 и 2 мес от начала лечения (рис. 4).
Рис. 4. Эффективность лечения акне у подростков при комбинированном применении топических препаратов адапален и бензоила пероксид
Эффективность проводимой терапии оценивали следующим образом: клиническая ремиссия — полное исчезновение всех элементов на коже; значительное улучшение — регресс элементов на 40-50%; улучшение — регресс элементов на 20-30%. Через 2 нед ремиссия была достигнута у 19 больных, через 3 мес — у 74, через 2 мес — у 131. Отсутствие эффекта не было отмечено ни у одного пациента. За время наблюдения побочные явления не были выявлены ни у одного подростка. Переносимость препаратов была хорошей.
Таким образом, комбинированное лечение угревой болезни у подростков топическими препаратами Дифферин и бензоила пероксидом является патогенетически обоснованным и высокоэффективным методом терапии легких и среднетяжелых форм акне у подростков.