чем сводить синяки после уколов
Чем сводить синяки после уколов
Поэтому на сегодняшний день отсутствуют и стандарт лечения кровоподтеков и специальные лекарственные средства, предназначенные для лечения кожи и других мягких тканей в области кровоподтеков [4, 5].
В то же время, в судебной медицине кровоподтеки традиционно рассматриваются как бесспорные следы травм и повреждений мягких тканей [1,8].
Цель исследования – исследовать взаимосвязь между кровоподтеком и локальным воспалением кожи при механических повреждениях.
Материалы и методы исследования
В клинических условиях проведено исследование динамики цвета и локальной температуры кожи после внутрикожных, подкожных и внутривенных инъекций растворов лекарственных средств у взрослых пациентов и искусственных кровоизлияний и кровоподтеках у 2-х здоровых добровольцев. С помощью фото и видеосъемки в видимом и в инфракрасном спектрах излучения тканей проведено исследование динамики цвета и локальной температуры кожи в местах кровоизлияний, кровоподтеков и закрытых повреждений мягких тканей. Температура регистрировалась с помощью тепловизора марки Thermo Tracer TH9100XX (NEC, USA) в диапазоне температур +25 – +36°C по общепринятой методике [9,10]. Мониторинг цвета и температуры кожи проводился у них в области оголенного предплечья, бедра и спины. Все исследования на живых людях были проведены внутри помещений при рассеянном искусственном освещении и температуре воздуха +25°С.
Проведено 3 серии наблюдений. Первая серия наблюдений включала 60 пациентов (40 мужчин и 20 женщин терапевтического отделения и 20 родильниц родильного дома), у которых кровоподтеки возникали случайно после выполнения плановых внутривенных, подкожных и внутрикожных инъекций в области предплечий. Вторая серия наблюдений включала двух взрослых здоровых добровольцев в возрасте 21 и 24 лет и одного взрослого пациента в возрасте 52 лет, находящегося 2 часа в состоянии комы вследствие повреждений внутренних органов, несовместимых с жизнью. Кровоподтеки в этой серии вызывались путем внутрикожных инъекций по 0,1 мл их собственной венозной крови. Третья серия наблюдений включала двух добровольцев, которым в коже предплечий производились щипки кожи пальцами рук. При этом кожа прищипывалась пальцами рук в 4-х местах на расстоянии около 8 см друг от друга вплоть до кровоизлияния и появления яркого красного цвета из-за пропитывания кожи добровольцев кровью.
Статистическая обработка результатов была проведена с помощью программы BIOSTAT по общепринятой методике.
Результаты исследования и их обсуждение
Полученные результаты выявили наличие существенной разницы в динамике цвета и температуры кожи при кровоподтеках, вызванных пропитыванием кожи кровью до и после значительного повреждения мягких тканей. Показано, что при госпитальном лечении пациентов терапевтических отделений и родильных домов в городе Ижевске врачи ежедневно назначают пациентам в виде инъекций до 30 растворов лекарственных средств, многие из которых вводятся 3 раза в день. Подсчитано, что из всех лекарств, назначаемых врачами, 79 % лекарств вводится путем внутривенных инъекций и около 19 % – путем внутримышечных инъекций. Установлено, что в первый день госпитального лечения кожа пациентов в традиционных местах инъекций выглядит здоровой до первой инъекции у 97 % пациентов, а к концу госпитального лечения выглядит поврежденной у 100 % пациентов. При этом в местах инъекций на коже появляются участки воспалений и кровоподтеков различной величины и количества, вызванные проколами инъекционными иглами и различными колото-инфильтративными повреждениями кожи и подкожно-жировой клетчатки. Причем в день выписки пациентов из лечебных учреждений после госпитального лечения кровоподтеки в местах инъекций встречаются практически у каждого второго пациента.
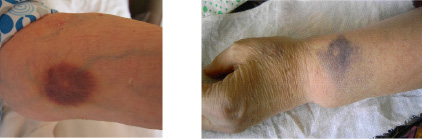
Установлено, что кровоподтеки у пациентов возникают чаще всего из-за проколов кровеносных сосудов, возникающих при введении в них инъекционных игл и внутрисосудистых катетеров. При этом выявленные нами постинъекционные кровоподтеки являлись по сути дела синяками в 2/3 случаев, поскольку кожа в их области имела синий или темно-вишневый цвет (рис. 1).
Рис. 1. Цвет кожи в предплечьях пациенток через 5 часов (1) и 5 дней (2) после внутривенных инъекций лекарственных средств
При исследовании динамики цвета и температуры кожи в области кровоподтеков у добровольцев и у одного пациента, находящегося в коме, удалось установить следующее. Оказалось, что в области кровоподтеков, вызванных инъекционным введением в кожу или под кожу венозной крови или кровоизлиянием из подкожной вены при прокалывании ее инъекционной иглой, кожа приобретает синий цвет, но ее температура остается нормальной.
С другой стороны, при исследовании у добровольцев динамики цвета и температуры кожи в области кровоподтеков, вызванных значительным повреждением мягких тканей, удалось установить, что кожа приобретает ярко красный цвет и нагревается.
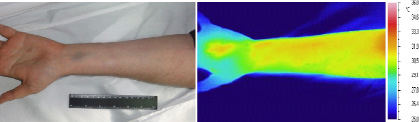
В частности, в результате исследования динамики цвета и температуры кожи у добровольцев установлено, что на месте кровоизлияний, вызванных проколами подкожных вен и внутрикожными инъекциями собственной венозной крови, кожа тут же приобретает синий цвет. Однако температура кожи в области кровоподтека остается нормальной и достоверно не отличается от температуры соседних участков, в которых кожа сохраняет естественный нормальный цвет (рис. 2).
Рис. 2. Предплечье добровольца через 10 минут после внутрикожной инъекции 0,5 мл его венозной крови в видимом (1) и в инфракрасном (2) диапазоне спектра излучения тканей
Иными словами, пропитывание кожи венозной кровью ведет к формированию «холодный» кровоподтек синего цвета. Кожа в области такого синяка с первых минут имеет синий цвет и сохраняет обычную температуру.
Аналогичные данные получены нами у добровольцев и у одного пациента после внутрикожных и подкожных инъекций их собственной венозной крови. Указанные исследования были проведены у добровольцев в области предплечий, а у пациента – в области бедра. Полученные нами данные показали, что синяки обычно имеют округлую форму и быстро увеличиваются в своих размерах. В частности, через 10 минут после инъекционного прокола вены в области предплечья синяки представляли собой пятна в форме эллипсов, расположенных своими длинными осями параллельно оси предплечья. При этом пятна синяков имели максимальную длину 9,2 ± 0,4 см и ширину 8,3 ± 0,2 см (Р ≤ 0,05, n = 5). Через 10 минут после внутрикожных инъекций 0,5 мл крови в области предплечья участки кожи синего цвета также имели форму эллипсов, расположенных параллельно оси предплечья, с максимальным значением длины 10,7 ± 0,5 см и ширины 9,7 ± 0,4 см (Р ≤ 0,05, n = 5).
Через 10 минут после 4-х внутрикожных инъекций по 0,1 мл венозной крови в бедро у пациента, находящегося в коме, кровоподтеки также имели синий цвет. Однако синяки имели форму кругов с величиной диаметра 0,9 ± 0,01 см (Р ≤ 0,05, n = 4). Причем, кожа в области всех этих кровоподтеков сохраняла обычную температуру с первой минуты и вплоть до полного исчезновения синяков.
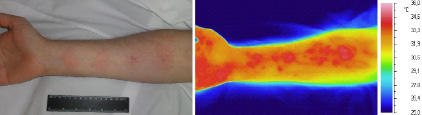
Совершенно иная динамика температуры оказалась при кровоподтеках, вызванных существенным механическим повреждением кожи и подкожно-жировой клетчатки. Кожа в области кровоподтеков, образованных щипками, теряла естественную окраску и приобретала ярко красный цвет. Кроме этого, температура кожи в области кровоподтека повышалась. В частности, через 2 и 5 минут после прищипывания кожи пальцами рук температура кожи в центре кровоподтеков превышала температуру кожи в здоровых участков на 1,23 ± 0,07°С и 3,65 ± 0,10°С (Р ≤ 005, n = 8) соответственно. Затем температура в зонах локальной гипертермии оставалась на этом уровне без существенных изменений в течение 30–60 минут (рис. 3).
Однако выраженная локальная гипертермия сохранялась в области закрытых повреждений мягких тканей недолго. Через 60 минут температура в области кровоподтеков, вызванных щипками кожи начинала медленно уменьшаться, приближаясь к нормальным значениям через 2 часа.
Другими словами, после внутрикожных инъекций или излияний в кожу венозной крови из проколотых вен появлялись синяки, поэтому казалось, что в области предплечья имеются ушибы мягких тканей. на глаз были четко видны кровоподтеки синего или темно-вишневого цвета и казалось, что они являются следствием повреждений кожи, подкожно-жировой клетчатки и других мягких тканей, поскольку кровоподтеки традиционно считаются в народе доказательством травм. Однако изображение этих участков на экране тепловизора показывало обратное, а именно – отсутствие участков локальной гипертермии
Рис. 3. Вид предплечья добровольца через 45 минут после прищипывания кожи пальцами рук в 4-х местах в видимом (1) и инфракрасном диапазонах спектра излучения тканей (2)
Парадоксально, но – факт. Наши результаты доказывают, что наличие кровоподтека не является однозначным диагностическим симптомом повреждения мягких тканей и критерием размера, выраженности и даже наличия их «ушиба твердым тупым предметом». Более того, кровоподтек (как и кровоизлияние) не относится к симптомам локального воспаления. Иными словами, кровоподтек и локальное воспаление – это два совершенно самостоятельных и независящих друг от друга процесса. Симптомами воспаления являются локальная гиперемия, гипертермия, припухлость, болезненность и нарушение функции воспаленного участка ткани. Поэтому отсутствие локальной гипертермии в области кровоподтека, вызванного инъекцией венозной крови, доказывает отсутствие симптомов раздражения, локального воспаления и, следовательно, отсутствие повреждения мягких тканей.
Следовательно, собственная венозная кровь является безопасным средством для внутрикожных инъекций. Инъекции собственной венозной крови внутрь кожи и под кожу не оказывают местное раздражающее действие.
Выражаю благодарность профессору РАЕ Касаткину Антону Александровичу и студентам Ижевской государственной медицинской академии Черновой Лейсан Вячеславовне, Фишеру Евгению Леонидовичу и Насырову Марату Ринатовичу за помощь в проведении научных исследований.
Как быстро избавиться от шишек после уколов (2021-11-30 22:16:14)
Как быстро избавиться от шишек после уколов
В уколах вообще мало приятного. А если после курса лечения в месте инъекций еще и шишки остаются, становится еще неприятнее. Ведь уплотнение болит, отравляет жизнь. Расскажем, чем оно может быть опасно и как не допустить осложнений.
Медицинское название шишек от уколов — постинъекционный инфильтрат. Это ответ нашего организма на травматизацию и введение препарата. Главные причины появления шишек — несоблюдение гигиены, нарушение техники выполнения, аллергия.
Почему появляются шишки после уколов
Чаще всего такие последствия возникают после внутримышечных инъекций, обычно в ягодичной области — просто потому, что инъекции туда делают чаще. Для сравнения: лишь четверть случаев приходится на плечо.
Причин тому может быть много:
— сниженный иммунитет;
— перенапряженные мышцы;
— большое количество инъекций в одно и то же место;
— слишком короткая или тупая игла;
— попадание в нерв или сосуд;
— привычка массировать место прокола;
— маслянистый состав препарата, который долго рассасывается.
Вообще масляные растворы не рекомендуется вводить в мышцу, лучше внутривенно.
Чем опасны шишки
Если после укола вы почувствовали уплотнение на место прокола, нужно внимательно мониторить ситуацию, ведь обычный синяк или шишка могут обернуться абсцессом. Нередко бывает так, что в течение 7–10 дней гематома после инъекции не рассосалась, а к уплотнению присоединились сильная боль, отек, покраснение, повышение температуры. В этом случае не обойтись без помощи специалиста.
Лечат гнойный нарыв мазями, а в тяжелых случаях — хирургическим путем. При серьезном глубоком нагноении и симптомах общей интоксикации не обойтись без антибиотиков, иммуномодуляторов и комплекса витаминов. Поэтому чем раньше вы обратитесь к врачу, тем лучше.
Как избавиться от шишек после укола
Если шишка не болит и беспокоит лишь уплотнение, возможно, помогут мази. А вот если процесс затягивается, но явных улучшений нет, показан курс физиотерапии — УВЧ или светотерапия. Обычно через 5–7 процедур шишки полностью рассасываются. Конечно, перед любыми манипуляциями необходимо проконсультироваться с врачом, в противном случае можно не помочь, а навредить себе.
Народные способы
Из поколения в поколение передаются «бабушкины» рецепты против шишек от уколов: капустный лист, натертый картофель, алоэ, теплый творог… Но чудес ждать не стоит, как и скорого выздоровления, — кому-то помогает народная мудрость, а кому-то нет. Врачи не против полезных свойств овощей и растений, но призывают перед использованием методов нетрадиционной медицины убедиться, нет ли у вас аллергии на тот же мед.
Что касается йодной сетки, волшебные свойства, приписываемые ей, достаточно спорны. Некоторые препараты при взаимодействии с йодом могут давать непредсказуемую реакцию. Помимо этого, йод может вести себя агрессивно на коже и оставить ожог.
Абсолютные противопоказания к применению йода:
— повышенная температура тела,
— беременность,
— возраст до трех лет.
Здравый смысл
Поможет вернуть здоровье холод, покой и диета. Для того чтобы быстро избавится от последствий неудачной инъекции, необходимо соблюдать правила ухода за кожей, периодически прикладывать холод к месту укола, наносить рассасывающие и противовоспалительные препараты. Какие именно — подскажет врач. Одни мази способны лечить и старые, и новые уплотнения. Другие, за счет антибактериального действия, можно применять в виде повязок и компрессов на ночь. Третьи, несмотря на специфический запах, быстро помогают избавиться от инфекции и повышают местный иммунитет.
Чего категорически нельзя делать
В первую очередь нужно напрочь забыть два действия — греть и разминать места уколов. Необходимо воздержаться от горячих ванн и массажа на эту зону, а летом — прятаться от активного солнца. Почему? Да потому что высокая температура усиливает кровообращение, процесс нагноения может активизироваться, инфильтрат опухает еще больше и возникает абсцесс. Избыток углеводов мешает процессу восстановления так же, как и алкоголь.
Не стоит пускать все на самотек: заметили шишку — обратитесь к специалисту за консультацией и назначением, ведь справиться со «свежим» образованием гораздо проще, чем с запущенной ситуацией. Часто на приеме можно встретить пациентов, которые показывают уплотнения многолетней давности. Здесь на помощь приходят противофиброзные препараты, их ферменты способны свести шишку на нет уже после одного–трех уколов.
Подробнее
Подробнее
Медицинский лекторий
«ДомоденТ» — это многопрофильная клиника, которая оказывает все виды стоматологических и лор-услуг для жителей г. Домодедово и Московской области.
Промышленный холдинг Evers Group Rus – это компания производитель инновационных и традиционных медицинских изделий, входит в число лидеров отечественного рынка фармпредприятий.
Нова Клиник — сеть специализированных центров репродукции и генетики человека в Москве, где проводится полный комплекс диагностических и лечебных мероприятий, направленных на преодоление бесплодия.
Сахарный диабет и ожирение. Новый взгляд на проблему.
Кофе будет работать эффективнее, если пить его правильно
5 главных мифов о витамине С
Гормоны и избыточный вес
«Я беспокоюсь из-за всего»: как перестать тревожиться, если у вас тревожное расстройство
О каких проблемах со здоровьем можно узнать по внешним признакам?
Рацион долгожителей: простые правила средиземноморской диеты
Сладость с изюминкой: что нужно знать о пользе горького шоколада
В России усиливают контроль за антибактериальными препаратами в животноводстве
20 причин для начала занятий ЛФК
Названы опасные для детей комнатные растения
Диетолог Леонов: грамотное употребление соды очищает организм и снимает воспаление в горле
Как провести детоксикацию организма с помощью дыхания
Если в анализе крови очень много лимфоцитов
Диетолог назвал шампанское самым неподходящим напитком для праздника
Администрация Московского района г.Минска
Тел. (+375 17) 260-63-96,
факс +375 17 368-14-07
Осложнения, возникающие при неправильном выполнении инъекций, их профилактика
Показания, противопоказания для внутривенного струйного введения лекарственных средств.
1) заболевания, при которых необходимо обеспечить быстрый терапевтический эффект;
2) введение лекарственных веществ, которые при подкожных, внутримышечных введениях вызывают раздражение или омертвение тканей.
Осложнения, возникающие при внутривенном струйном введении лекарственных средств и меры по их профилактике.
1) образование гематомы (кровоизлияние под кожу) при неумелой пункции вены;
2) тромбофлебит, флебит (воспаление вены с образованием тромба или без него) при нарушении правил асептики;
3) сепсис (общее инфекционное заболевание) при грубейших нарушениях правил асептики;
4) воздушная эмболия при нарушении техники введения лекарственного вещества;
5) анафилактический шок при аллергической реакции на данное лекарственное вещество.
6) заражение вирусным гепатитом, ВИЧ-инфекцией, вследствие несоблюдения правил асептики и антисептики.
Гематома (кровоизлияние под кожу) также может возникнуть во время неудачно проведенной венепункции. Под кожей при этом появляется багровое пятно, так как игла проколола обе стенки вены. Следует прекратить инъекцию и прижать место пункции на несколько минут ватой, смоченной спиртом. Назначенную больному внутривенную инъекцию в этом случае делают в другую вену, а на область гематомы следует сразу положить холод, на вторые сутки — местный согревающий (полуспиртовой) компресс.
Тромбофлебит— воспаление вены с образованием в ней тромба — наблюдается при частых венепункциях одной и той же вены или при использовании недостаточно острых игл. Признаками тромбофлебита являются боль, гиперемия кожи и образование инфильтрата по ходу вены. Температура тела может быть субфебрильной.
Лечение этого осложнения производится только по назначению врача.
Профилактика заключается в чередовании различных вен для инъекций и применении достаточно острых игл.
Сепсис(общее инфекционное заболевание) может возникнуть при грубейших нарушениях правил асептики во время инъекций или вливаний, а также при использовании нестерильных растворов.
Воздушная эмболияпри внутривенных инъекциях и вливаниях является таким же тяжелым осложнением, как масляная. Признаки воздушной эмболии те же, что и масляной, но появляются они очень быстро (в течение минуты), так как локтевая вена крупная и анатомически расположена близко от легочных сосудов.
Профилактика воздушной эмболии также проста: перед внутривенной инъекцией следует полностью вытеснить воздух из шприца или системы для капельного вливания. При заполнении системы для капельного вливания необходимо внимательно осмотреть прозрачные трубки системы одноразового использования и проследить за током жидкости через контрольное стекло многоразовой системы. Следует убедиться, что воздуха в системе нет, и только тогда начинать вливание. Иглу для инъекции подсоединяют к системе только при открытом зажиме.
Аллергические реакциина введение того или иного лекарственного препарата путем инъекции могут протекать в виде крапивницы, острого насморка, острого конъюнктивита, отека Квинке, анафилактического шока.
При крапивнице быстро появляются на коже эритематозные высыпания, варьирующие по форме, величине, расположению. Часто они сопровождаются зудом, могут сохраняться от нескольких часов до суток, а затем исчезают, не оставляя никаких следов.
Самая грозная форма аллергической реакции — анафилактический шок. Это острая генерализованная немедленная аллергическая реакция, в результате которой выделяются медиаторы, вызывающие угрожающие для жизни нарушения деятельности жизненно важных органов и систем. Симптомы шока многообразны: внезапная слабость, падение артериального давления, ярко выраженный кожный зуд, чувство жара во всем теле, одышка, сухой кашель, чувство сдавления грудной клетки, ринорея, головокружение, снижение зрения, потеря слуха, озноб, боль в сердце, боль в животе, тошнота, рвота, позывы к мочеиспусканию и дефекации, потеря сознания. Симптомы могут появляться в различных сочетаниях. Чем быстрее развивается шок, тем хуже прогноз для пострадавшего.
О развитии у больного аллергической реакции на введение лекарственного средства следует немедленно сообщить врачу и приступить к оказанию экстренной помощи. Чтобы не терять время на поиски нужных для оказания неотложной помощи лекарственных средств <фактор времени в данном случае может оказаться решающим!), в процедурном кабинете, а также у участковой медицинской сестры, выполняющей инъекции на дому, всегда должен быть в наличии противошоковый набор.
К отдаленным осложнениям, которые возникают через 2— 4 месяца после инъекции при несоблюдении правил асептики, можно отнести вирусный гепатит В (сывороточный гепатит) — инфекционное заболевание, инкубационный период которого длится 2—6 месяцев, а также ВИЧ-инфекцию, при которой инкубационный период очень длительный.
Профилактика осложнений:
С целью предупреждения гнойных осложнений необходимо исполнять инъекции стерильными шприцами и иглами, использовать антисептические и дезинфицирующие средства для обработки рук, мест предполагаемой инъекции, ампул (флаконов) лекарственных инъекционных форм, соблюдать правила асептики при разведении препарата, заборе его из ампулы (флакона) и введении в назначенную область, применять стерильные растворы для разведения препаратов, выдерживать сроки реализации растворов и режим их хранения после разведения.
Тщательная подготовка мест инъекции снижает вероятность инфицирования.
Использование стерильной фиксирующей повязки после выполнения внутривенной инъекции предотвращает попадание микроорганизмов под кожу.
Предупредить повреждение сосудов, плечевого седалищного нерва и надкостницы помогает знание их расположения в месте инъекции, соизмерение длины инъекционной иглы с толщиной подкожно-жирового слоя.
Избежать возникновения гематомы можно, если после введения иглы произвести контроль ее положения (при выполнении подкожных и внутримышечных инъекций убедиться в отсутствии крови в шприце; при выполнении внутривенной инъекции пунктируются только хорошо прощупываемые вены, что позволяет избежать прокола задней стенки сосуда).
Для предупреждения возникновения инфильтратов необходимо изучить инструкцию по применению препарата (подкожное применение препарата, предназначенного для внутримышечного введения, может привести к развитию инфильтрата; причиной инфильтратов также могут быть частые инъекции в одно и то же место.)
Во избежание поломки иглы при введении в ткань следует оставлять снаружи не менее 1/3 ее длины, обеспечить фиксацию иглы и места инъекции.
Воздушная эмболия предупреждается отсутствием воздуха в шприце или системе в процессе выполнения инъекции.
а) поверхностные вены локтевого сгиба,
б) поверхностные вены предплечья,
в) поверхностные вены кисти,
г) поверхностные вены области голеностопного сустава.
Наиболее часто для венепункции используют поверхностные вены верхних конечностей, особенно вены передней локтевой области, так как они многочисленны, легкодоступны и их пункция вызывает минимальный дискомфорт для пациента. К ним относятся: промежуточная вена локтя; латеральная подкожная вена руки (головная вена); медиальная подкожная вена руки. Чаще других используется промежуточная вена локтя, так как она, располагается близко к поверхности кожи и легко пальпируется. Пястные вены в большинстве случаев хорошо визуализируются и легко пальпируются, однако их пункция противопоказана при сниженном тургоре кожи и истощенной подкожной клетчатке. Чаще всего используют вены локтевой ямки, поскольку они имеют большой диаметр, лежат поверхностно и сравнительно мало смещаются, а также поверхностные вены кисти, предплечья, реже вены нижних конечностей. Теоретически, внутривенная инъекция может быть произведена в любую из вен человеческого организма.
В зависимости от того, насколько чётко вена просматривается под кожей и пальпируется (прощупывается), выделяют три типа вен:
– Хорошо контурированная вена. Вена хорошо просматривается, чётко выступает над кожей, объёмна. Хорошо видны боковые и передняя стенки. При пальпации прощупывается почти вся окружность вены, за исключением внутренней стенки.
– Слабо контурированная вена. Очень хорошо просматривается и пальпируется только передняя стенка сосуда, вена не выступает над кожей.
– Не контурированная вена. Вена не просматривается, и очень плохо пальпируется, или вена вообще не просматривается и не пальпируется.
По степени фиксации вены в подкожной клетчатке выделяют следующие варианты:
– Фиксированная вена — вена смещается по плоскости незначительно, переместить её на расстояние ширины сосуда практически невозможно.
– Скользящая вена — вена легко смещается в подкожной клетчатке по плоскости, её можно сместить на расстояние больше её диаметра. При этом нижняя стенка такой вены, как правило, не фиксируется.
По выраженности стенки можно выделить следующие типы:
– Толстостенная вена — вена толстая, плотная.
– Тонкостенная вена — вена с тонкой, легко ранимой стенкой.
Следует избегать венепункции при наличии: признаков фиброза вен; гематомы/отека; местного очага инфекции/воспаления.
Не пунктируют вену в месте сосудистого доступа; месте шунта или сосудистого трансплантата.