Флемоклав солютаб и супракс солютаб в чем разница
ТОП-15 препаратов при цистите
Цистит – воспаление мочевого пузыря. Сопровождается частыми позывами и наличием дискомфорта в процессе мочеиспускания. Как правило, возникает на фоне бактериальной инфекции, но может также быть следствием повреждения или раздражения мочевого пузыря. Страдают как мужчины, так и женщины, причем последние, в силу анатомического строения, обычно сталкиваются с данным заболеванием значительно чаще.
Функции мочевого пузыря полностью определяют его структуру и положение в организме. Орган расположен в нижней части таза в забрюшинном пространстве за лобковой областью.
Классификация препаратов
Причины развития
Многие считают цистит исключительно женской болезнью, но данное мнение ошибочно. В силу анатомических особенностей, у мужчин данное заболевание развивается гораздо реже – что составляет примерно 5% случаев.
Среди предрасполагающих факторов следует выделить общее снижение иммунитета, нарушение процессов кровоснабжения из-за малоподвижного образа жизни. Также не стоит забывать о соблюдении личной гигиены и о том, что опорожнять мочевой пузырь нужно вовремя. Чаще всего заболевание возникает в весенний период.
Рейтинг препаратов от цистита
Как правило, цистит, вызванный бактериальной инфекцией, лечится с помощью антибиотиков, назначенных врачом. При легких формах заболевания специалист может назначить симптоматическое лечение, направленное на улучшение общего самочувствия. Своевременная медикаментозная терапия помогает исключить развитие осложнений.
Мы предлагаем ТОП эффективных препаратов от цистита, которые отличаются спектром действия. Рейтинг основан на эффективности и безопасности лекарственных средств. За основу взяты проведенные исследования и отзывы покупателей.
№1 – «Канефрон Н» (Бионорика СЕ, Германия)
Фитопрепарат, который назначается при заболеваниях мочевыводящих путей и почек. Таблетки, покрытые оболочкой, разработаны на основе корней любистока лекарственного, листьев розмарина и травы золототысячника обыкновенного.
Лучший препарат от цистита оказывает мочегонное, противовоспалительное, спазмолитическое и противомикробное действие. Используется в комплексной терапии лечения хронических инфекций мочевого пузыря.
Каждый, кто хоть раз сталкивался с приемом антибиотиков, знает, что это мощные препараты, которые не назначают просто так. Мы поговорим о препарате Супракс, созданного на основе цефалоспоринов 3 поколения.
Показания
Супракс предназначен для лечения инфекционно-воспалительных процессов, вызванных бактериями, которые чувствительны к цефиксиму. Поэтому перед началом приема необходимо сдать анализы на определение возбудителя инфекции.
Таким образом, Супракс применяют при следующих заболеваниях:
Противопоказания
Антибиотик имеет ряд противопоказаний, среди них:
Побочные эффекты
Во время терапевтического лечения Супракс может вызвать следующие побочные эффекты:
Обычно данные побочные реакции не проявляются достаточно ярко и слабо выражены. Поэтому в большинстве случаев не требуют прекращения лечения.
Как принимать Супракс
Согласно инструкции по применению, Супракс принимают 1 раз в день внутрь вне зависимости от приема пищи.
Как правильно пить Супракс
Капсулы для приема внутрь
Суспензия для приема внутрь
Чтобы правильно приготовить суспензию, встряхните гранулы во флаконе, постепенно влейте в него 40 мл прохладной воды, каждый раз тщательно взбалтывая до образования однородной суспензии. Если приготовление во флаконе невозможно, то стоит использовать стеклянную либо эмалированную посуду. Для полного растворения гранул, стоит дать постоять получившемуся раствору около пяти минут. Суспензию Супракс можно не хранить в холодильнике.
Продолжительность курса терапии зависит от диагноза, тяжести течения заболевания, наличия осложнений и особенностей организма пациента. Ее определяет лечащий врач. В среднем лечение длится 7-10 дней.
Стоит отметить, что при продолжительном приеме Супракса у пациента может возникнуть хроническая диарея и последующее развитие тяжелого колита.
Также, на фоне приема лекарственного средства могут наблюдаться головокружения или приступы сильной головной боли. Лучше воздерживаться от управления автомобилем, сложной техникой, требующей немедленного реагирования или концентрации.
Супракс во время беременности и ГВ
Прием Супракса во время беременности назначается только при наличии угрозы жизни матери. Причем это возможно только во втором и третьем триместрах. В первом триместре прием Супракса может вызвать аномалии или врожденные уродства у плода.
Супракс при беременности
В период лактации Супракс противопоказан. Если препарат все-таки назначен, необходимо перевести ребенка на искусственное вскармливание.
Аналоги Супракса
Знаете, чем именно Супракс лучше аналогов? Он применяется для лечения агрессивных возбудителей, и достаточно эффективно. И все это амбулаторно! Также препарат может применяться постепенно, то есть у врача есть возможность назначить ступенчатую терапию. Это необходимо при довольно серьезных случаях. Лечение начинают с парентеральных форм цефалоспоринов 3 поколения, а через 2-3 дня, когда состояние пациента улучшилось, переходят на пероральный прием Супракса.
Аналогичным терапевтическим эффектом с капсулами Супракс обладают следующие препараты:
Синонимами (препаратам, имеющими в составе то же действующее вещество) являются:
Помните, что заменять один препарат другим может только лечащий врач, который учитывает не только тяжесть состояния пациента, характер течения болезни, но и противопоказания и возможные побочные эффекты.
Супракс/Панцеф
В основе данных антибиотиков одно и то же активное вещество. Если ориентироваться на отзывы пациентов, то при приеме Панцефа организм реже проявляет негативные реакции в виде побочных эффектов.
Супракс/Сумамед
Сумамед в своей основе содержит азитромицин, который обладает более широким антимикробным действием. Сумамед назначают детям, он вызывает меньше побочных эффектов и продолжительность курса меньше.
Супракс/Амоксиклав
В отличие от Амоксиклава Супракс лучше переносится и реже вызывает дисбактериоз и другие расстройства ЖКТ.
Дополнительная информация о препарате
Итак, цефалоспорины – антибиотики, которые характеризуются широким спектром воздействия, они отличаются высокой бактерицидностью и невосприимчивостью к бета-лактамазам (ферментам бактерий, которые разрушают антибиотик, в результате чего его действие становится неэффективным). В общем, в каком-то смысле, цефалоспорины эффективнее пенициллинов. И вот в основе Супракса как раз цефалоспорины третьего поколения. И это первый такой антибиотик, который можно принимать внутрь. В основе Супракса – цефиксим. Цефиксим влияет на клеточную стенку патогена, угнетая ее образование.
Супракс угнетает жизнедеятельность стрептококков, гемофильной, кишечной палочки, протей, сальмонеллы, цитробактера и гонококков. Однако Супракс бессилен перед синегнойной палочкой, большинством стафилококков, энтеробактеров и листерий. Что касается приема препарата, то еда никак не влияет на его биодоступность. Да, удлиняет период достижения максимального содержания в крови и только. Супракс еще хорош тем, что принимать его нужно один раз за день. Это связано с временем полувыведения препарата из организма. Он выводится долго. С мочой выходит около 50% лекарства. И это здорово, потому что это эффективно помогает при лечении инфекций мочевыводящих путей. Однако с диуретиками его лучше не принимать, так как вывод лекарства замедляется. Вообще Супракс отлично проникает к месту инфекции. Основными очагами инфекции, с которыми взаимодействует Супракс, являются полость среднего уха, придаточные пазухи носа, миндалины, легкие, желчные пути. Если ориентироваться на отзывы пациентов о приеме Супракса, то они отмечают незначительное угнетение миклофлоры кишечника. Вы можете найти Супракс в двух лекарственных формах, которые ориентированы на разные возрастные группы: капсулы по 400 мг для взрослых пациентов и гранулы для приготовления суспензии с клубничным вкусом 100 мг/5 мл – 60 мл для детей.
Антибиотики в арсенале участкового педиатра для лечения болезней органов дыхания
Хотя диагностика и лечение респираторной патологии у детей занимают ведущее место в работе педиатра, антибактериальная терапия требуется практически всего 6–8% больным этой категории — в основном с отитом, синуситом, стрептококковой ангиной, л
Хотя диагностика и лечение респираторной патологии у детей занимают ведущее место в работе педиатра, антибактериальная терапия требуется практически всего 6–8% больным этой категории — в основном с отитом, синуситом, стрептококковой ангиной, лимфаденитом, пневмонией, а также при бронхитах, вызванных только микоплазмой и хламидиями. К сожалению, и у нас, и за рубежом далеко не изжито избыточное применение этих препаратов — их применяют подчас у 30–80% детей с острыми респираторными вирусными инфекциями (ОРВИ). Не принося пользы, такая практика повышает риск развития устойчивости флоры и побочных явлений, дезориентируя к тому же врача: не получив эффекта от антибиотика при вирусной инфекции, врач переходит на резервные препараты, которые также не дают эффекта. Поэтому основной вопрос — показаны ли антибиотики данному больному? — решать положительно следует при только доказанной (или вероятной тяжелой) бактериальной инфекции. И хотя доказать бактериальную природу острых респираторных заболеваний (ОРЗ) удается редко, накопленные данные позволяют врачу с высокой вероятностью не только выявить таких детей, но и очертить круг вероятных возбудителей и их чувствительность к антибиотикам. В табл. 1 представлены формы респираторной патологии, при которых показано и не показано назначение антибиотика, а также симптомокомплекс, позволяющий заподозрить пневмонию в отсутствие четких физикальных данных, и значения маркеров воспаления, при которых введение антибиотика оправдано.
В табл. 2 представлены основные возбудители бактериальных ОРЗ; очевидно, что спектр возбудителей ОРЗ у детей невелик, что облегчает выбор препарата, который действует на вероятных возбудителей конкретного заболевания. Эти данные для антибиотиков, которые следует применять в амбулаторных условиях, приведены в табл. 3.
К счастью, резистентность к пенициллину циркулирующих среди населения России пневмококков (менее 10% штаммов) во много раз ниже, чем, например, в странах Юго-Запада Европы (40–50%). Но следует учитывать, что среди детей в детских дошкольных учреждениях (ДДУ) и особенно в интернатах 50–60% выделенных штаммов пневмококков устойчивы к пенициллину. Пневмококки сохраняют 100-процентную чувствительность к амоксициллину (а также к цефтриаксону), но устойчивы к ко-тримоксазолу, тетрациклину, гентамицину и другим аминогликозидам. Устойчивость пневмококков к пенициллинам не связана с выработкой лактамазы (она обусловлена потерей пенициллин-связывающих белков), поэтому применение ингибитор-защищенных пенициллинов не повышает эффективности лечения. Устойчивость пневмококков к макролидам растет быстрее (до 15–20% штаммов в некоторых регионах), в меньшей степени она растет к 16-членным макролидам: джозамицину, мидекамицину, спирамицину.
Haеmophilus influenzae (как бескапсульные, так и типа b) в России чувствительны к амоксициллину, доксициклину, цефалоспоринам 2 и 3 поколений, всем аминогликозидам. Но эти возбудители не чувствительны к пенициллину, цефалексину, цефазолину, большинству макролидов — кроме азитромицина (его применение при отитах и синуситах ограничено низкой его концентрацией в соответствующих полостях).
Под влиянием лечения H. influenzae вырабатывает лактамазы, инактивирующие лактамные препараты (в т. ч. пенициллин и амоксициллин), поэтому у детей, леченных ранее (а также у детей из ДДУ), применяются с начала лечения амоксициллин/клавуланат или цефуроксим аксетил.
Бета-гемолитический стрептококк группы А (БГСА) чувствителен ко всем антибиотикам, кроме аминогликозидов, однако в ряде регионов частота устойчивых к макролидам штаммов может достигать 15%. Moraxella catarrhalis, способная продуцировать лактамазу, выделяемая обычно у леченых ранее детей, чувствительна к макролидам, цефалоспоринам, аминогликозидам, но резистентна к амоксициллину.
Золотистый стафилококк редко вызывает «амбулаторные» формы поражения дыхательных путей (гнойный синусит, шейный лимфаденит); он, как правило, не чувствителен к пенициллинам, есть и штаммы, резистентные к цефалексину и амоксициллину/клавуланату, а его чувствительность к макролидам быстро снижается, если лечение длится более 5–7 дней. Препаратами выбора является цефалексин внутрь, а при более тяжелых формах — оксациллин (парентерально), а в случае устойчивости к нему — ванкомицин.
В амбулаторной практике назначают препараты первого выбора, если нет оснований предполагать наличие лекарственной устойчивости (табл. 4). При подавляющем большинстве форм эффективны оральные формы пенициллинов, цефалоспоринов первого-второго поколений и макролидов, их надежнее всего вводить в детской лекарственной форме — гранулах, диспергируемых таблетках Солютаб или сиропе, позволяющей точное дозирование.
Наиболее используемый препарат первого выбора — амоксициллин (Флемоксин Солютаб и др.), на него приходится (по весу) 1/3 всех выпускаемых в мире антибиотиков. Его биодоступность выше, чем у ампициллина внутрь, что вытеснило последний из арсенала педиатра. Другие препараты первого выбора: феноксиметилпенициллин (сироп Оспен) и цефалексин используют только для лечения стрептококкового тонзиллита, а макролиды — «атипичных» инфекций (микоплазмоз и хламидиоз), а также для лечения кокковых инфекций у больных с аллергией на пенициллины.
С препаратов второго выбора начинают лечение только в случае предшествующей (за последние 2–3 месяца) терапии антибиотиками, а также при внутрибольничной инфекции (у ребенка, заболевшего через 1–3 суток после выписки из стационара). Наиболее используемый препарат — амоксициллин/клавуланат — Амоксиклав, Аугментин, Флемоклав Солютаб), эффективный как против пневмо- и стрептококков, так и гемофильной палочки и моракселл. Цефалоспорины второго поколения (цефуроксим аксетил — Зиннат, который намного активнее цефаклора в отношении пневмо- и стрептококков) также эффективны как препараты второго выбора. Используются возрастные дозировки, однако для амоксициллина/клавуланата и Зинната в ряде инструкций указаны заниженные (20–30 мг/кг/сут) дозы, которые могут оказаться недостаточными (см. наблюдение) — они не должны быть ниже 45–50 мг/кг/сут.
Средства третьего выбора (резервные, обычно парентеральные) применяют только в случаях полирезистентности, обычно в условиях стационара.
Не используют при респираторной патологии ко-тримоксазол и тетрациклин ввиду роста устойчивости к ним пневмотропной флоры, а также оральные цефалоспорины третьего поколения — цефтибутен (Цедекс) и цефиксим (Супракс), которые могут быть недостаточно активными в отношении кокковой флоры, в частности, пневмококков.
Оральные антибиотики не используют при тяжелых острых процессах. К ним относится гнойный синусит (протекает с отеком щеки или окологлазной клетчатки), он часто требует оперативного вмешательства, лимфаденит с признаками гнойного воспаления (спаянность с гиперемированной кожей, флюктуация). У детей с крупом важно исключить эпиглоттит — бактериальное воспаление надгортанника, также вызывающее инспираторный стридор как при вирусном крупе, но с фебрильной температурой, интоксикацией, болями при глотании при отсутствии лающего кашля, дисфонии. Для эпиглоттита характерно усиление диспноэ в положении на спине, нейтрофильный лейкоцитоз, он требует ранней интубации для профилактики асфиксии. Эти заболевания, как и осложненная плевритом и деструкцией пневмония, требуют госпитализации, перед которой следует ввести парентерально препарат широкого спектра — цефтриаксон (80 мг/кг), который должен быть в укладке скорой и неотложной помощи и у каждого участкового врача.
В остальных случаях используются оральные препараты (табл. 4). При подозрении на острый средний отит (или его диагностике при отоскопии) адекватно назначение амоксициллина в дозе 50 мг/кг/сут, или амоксициллина/клавуланата в той же дозе (преодоление устойчивости некапсульного гемофилюса и моракселл), или, у леченного недавно ребенка, в дозе 80–100 мг/кг/сут амоксициллина для преодоления возможной сниженной чувствительности пневмококков в полости среднего уха. В последнем случае желательно использовать Аугментина или Флемоклава Солютаб с соотношением амоксициллина и клавулановой кислоты 7:1. Срок лечения — 10 дней у детей до двух лет и 7 дней — у старших.
Та же лечебная тактика эффективна при негнойном бактериальном синусите, который диагностируют на второй-третьей неделе ОРЗ при сохранении заложенности носа, часто также лихорадки, болей в проекциях пазух.
Большие сложности возникают при лечении острого тонзиллита, который лишь в 30% случаев вызывается БГСА, а в остальных — аденовирусом или вирусом Эпштейна–Барр (инфекционный мононуклеоз). Для них одинаково характерны острое начало, лихорадка с ознобом или без, боль в горле при глотании, гиперемия, отечность миндалин, часто также язычка и мягкого неба, гнойный детрит в лакунах, налеты, увеличение лимфоузлов (без нагноения). Стрептококковый тонзиллит отличается от вирусного отсутствием кашля и катара, конъюнктивита, болезненностью лимфоузлов и падением температуры через 24–48 ч после назначения антибиотика. Аденовирусный тонзиллит отличают конъюнктивит и назофарингит, мононуклеоз — назофарингит, увеличение печени и селезенки, появление в крови широкоплазменных лимфоцитов. Положительный высев делает диагноз БГСА-инфекции бесспорным, как и повышение антистрептолизина-О (АСЛ-О), поэтому во всех случаях острого тонзиллита показаны такие исследования.
При доказанном стрептококковом тонзиллите, как и при неясности этиологического диагноза (особенно у детей старше 6 лет и в весеннее время), назначают один из пенициллинов, цефалексин или макролид, которые приводят к падению температуры через 14–36 часов, подтверждая диагноз стрептококкового тонзиллита; в этих случаях лечение следует продолжить до 10 дней (для азитромицина — в дозе 12 мг/кг/сут — 5 дней). При отсутствии эффекта антибиотик можно отменить, оставив лишь симптоматическое лечение.
При поражении нижних дыхательных путей (его признаки — тахипноэ или диспноэ, наличие хрипов, укорочение перкуторного звука) важно дифференцировать вирусный бронхит от пневмонии, в подавляющем большинстве случаев — бактериальной.
Вирусный бронхит — самую частую форму поражения нижних дыхательных путей (75–300 на 1000 детей) — важно дифференцировать с бактериальной пневмонией, частота которой существенно ниже (4–15 на 1000 детей). Это тем более важно, что осложнение вирусного бронхита, в т. ч. бронхиолита у грудных детей, бактериальной пневмонией наблюдается крайне редко. Против пневмонии говорит субфебрильная температура (исключение — хламидийные формы в первые месяцы жизни, при которых ведущий симптом — тахипное) или если фебрильная поначалу температура в течение 1–3 дней снижается до субфебрильной. Типичное для бронхита обилие хрипов или признаки обструкции наблюдаются лишь при «атипичной» микоплазменной пневмонии — при этом они асимметричны и нередко сопровождаются укорочением перкуторного звука. Асимметрия хрипов наблюдается и при вызванном микоплазмой бронхите, что является показанием для рентгенографии. Для типичной (пневмококковой, гемофилюсной) пневмонии хрипы если и есть, то локальные, часто на фоне жесткого или ослабленного дыхания над участком легкого, нередко с укорочением перкуторного звука (наблюдение). К сожалению, эти локальные признаки определяются далеко не у всех больных пневмонией.
Таким образом, на основании физикальных данных обычно нетрудно исключить типичную пневмонию и назначить симптоматическую терапию вирусного бронхита. При подозрении на пневмонию (при отсутствии угрожающих симптомов) стартовый препарат — амоксициллин 50 мг/кг/сут, а у недавно леченых детей амоксициллин/клавуланат 50 мг/кг/сут или цефуроксим аксетил — 40–60 мг/кг/сут, которые, как правило, дают быстрый эффект. Отсутствие эффекта обычно указывает на «атипичную» этиологию пневмонии и требует смены препарата на макролид.
Инфекцию микоплазмой, обусловливающей у детей старше 5 лет около половины всех пневмоний (между пневмонией и бронхитом при неплотном легочном инфильтрате трудно провести грань), следует заподозрить при стойкой (5–10 дней) высокой температуре, обычно с нерезким токсикозом (не вызывающим сильной тревоги родителей), с необильными катаральными симптомами и конъюнктивитом, с обильными, мелкопузырчатыми (как у грудных детей с бронхиолитом) хрипами, но выслушиваемыми асимметрично. Характерный признак — отсутствие эффекта от назначения амоксициллина и других лактамных препаратов; назначение любого макролида в возрастной дозе приводит в течение 1–3 дней к апирексии и уменьшению явлений бронхита.
Участковые педиатры часто неверно интерпретируют симптомы этих двух видов пневмоний, назначая при более «шумных» (сопровождающихся обилием хрипов) атипичных пневмониях «более сильные» цефалоспорины, не дающие эффекта, а при типичных пневмониях с минимумом хрипов — «более слабые» макролиды. В ряде случаев типичной пневмонии макролиды дают быстрый эффект, однако вследствие роста устойчивости пневмококка они могут не давать эффекта. Поэтому следует стремиться делать стартовые назначения соответственно более вероятной форме пневмонии. Полагаться при этом на выявление, например, антител к микоплазме не надежно, т. к. на первой неделе IgM-антител может еще не быть, а ПЦР может выявлять антиген у носителей.
Для подтверждения или исключения бактериальной инфекции обычно используются так называемые маркеры бактериального воспаления — уровни лейкоцитоза, С-реактивного белка, в последнее время — также прокальцитонина. Нередко приходится видеть ребенка с ОРВИ без видимых бактериальных очагов, который получает антибиотики только потому, что у него выявлен лейкоцитоз порядка 10–15×10 9 /л. У большинства таких больных ОРВИ течет гладко без применения антибиотиков. Доказано, что только лейкоцитоз > 15×10 9 /л, абсолютное число нейтрофилов > 10×10 9 /л и/или палочкоядерных > 1,5×10 9 /л (а также С-реактивный белок (СРБ) > 30 мг/л и прокальцитонин > 2 нг/мл) более или менее надежно указывают на возможность бактериальной инфекции, тогда как более низкие цифры встречаются при вирусных инфекциях достаточно часто. Так, у детей с ОРВИ, бронхитом, крупом лейкоцитоз 10–15×10 9 /л встречается у 1/3, СРБ 15–30 мг/л — у 1/4 больных. При тонзиллитах, вызванных аденовирусами и вирусом Эпштейна–Барр, у 1/3 детей лейкоцитоз лежит в пределах 10–15×10 9 /л, а 1/3 — выше 15×10 9 /л, уровни СРБ 30–60 мг/л выявляются у 1/4 детей, а у 1/3 — выше 60 мг/л.
Следует учитывать и то, что при бактериальных инфекциях лейкоцитоз наблюдается далеко не всегда: так, при гнойном отите и типичной пневмонии у 40% больных лейкоцитоз не превышает 15´109/л, а при катаральном отите и атипичной пневмонии — у 90%.
Литература
В. К. Таточенко, доктор медицинских наук, профессор
НЦЗД РАМН, Москва
Наблюдение
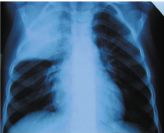
Настя К. 4,5 лет поступила на 4-й день болезни, сопровождавшейся температурой 39 °C, кашлем. Две дозы Флемоклава Солютаба по 15 мг/кг эффекта не дали.
При поступлении: навязчивый кашель, покраснение правой щеки, укорочение над правым легким сверху, хрипов нет. Кровь: Л — 31,6 ´ 109/л, п/я — 29%, с/я 57%, СОЭ 36 мм/час, СРБ 60 мг/л, ПКТ 10 нг/мл.
Доза Флемоклава Солютаба 45 мг/кг привела к падению Т° к концу дня, быстрому улучшению состояния и нормализации картины в легких через 2 недели. Курс лечения — 5 дней.
Диагноз: крупозная пневмония
Что лучше ФЛЕМОКЛАВ СОЛЮТАБ или СУПРАКС СОЛЮТАБ — Сравнение лекарств
Флемоксин Солютаб и Супракс – это полусинтетические антибиотики, обладающие широким спектром воздействия. Хотя они относятся к одной терапевтической группе, между ними много различий. Поэтому назначать такие препараты должен только врач, учитывая особенности организма больного.

Флемоксин Солютаб и Супракс – это полусинтетические антибиотики, обладающие широким спектром воздействия.
Флемоксин
Терапевтический эффект от Флемоксина объясняется амоксициллином, который относится к антибиотикам пенициллинового ряда. Он нарушает биосинтез пептидогликана, из которого состоит клеточная стенка бактерий, что приводит к гибели патогенного агента.
Амоксициллин отличается широким спектром действия и проявляет активность в отношении грамположительных и грамотрицательных микроорганизмов, таких как:
Амоксициллин проявляет меньшую активность по отношению к следующим патогенным агентам:
К амоксициллину устойчивы бактерии, которые вырабатывают пенициллиназу, псевдомонады, серрации.
В продаже лекарственное средство бывает в дозах 125, 250, 500 и 1000 мг.
Кроме лечебного компонента в состав таблеток входят формообразующие ингредиенты:
Супракс
В качестве терапевтического компонента Супракс содержит цефиксим, который относится к цефалоспоринам III поколения. При контакте с микроорганизмом, он подавляет биосинтез его клеточной стенки, что становится причиной гибели бактерии.
Антибиотик проявляет активность в отношении микробов, которые вырабатывают β-лактамазы. Попадая в организм человека, он может вызывать гибель следующих видов грамположительных и грамотрицательных патогенных агентов:
В условиях лаборатории цефиксим показал активность в отношение следующих бактерий:
К цефиксиму устойчивы большинство видов стафилококков, в том числе метициллин-резистентные штаммы, псевдомонады, клостридии, энтеробактерии, бактероиды.
Супракс выпускается в нескольких лекарственных формах:
Кроме этого, в продаже имеется Супракс Солютаб, который выпускается в растворимых таблетках.



Что общего между ними
Кроме того, что Супракс и Флемоксин относятся к антибиотиком у них имеются следующие сходства:
Характеристика Амоксиклава
Амоксиклав представляет собой антибиотик группы пенициллинов с ингибитором бета-лактамаз. Выпускают препарат в форме таблеток, порошка для суспензий и лиофилизированного порошка инъекций. Основными компонентами препарата являются амоксициллин и клавулановая кислота. Сочетание этих веществ позволяет уничтожить штаммы бактерий, которые устойчивы к амоксициллину.
Амоксиклав эффективно справляется со следующими бактериями:
Выпускают препарат в форме таблеток, порошка для суспензий и лиофилизированного порошка инъекций.
Попав в организм, препарат распределяется в легких, миндалинах, синовиальной, плевральной жидкости, жировой и мышечной ткани, предстательной железе, среднем ухе, пазухах носа.
Антибиотик назначают для лечения многих инфекционных заболеваний:
Кроме того, назначают препарат и при сахарном диабете. Это заболевание часто осложняется присоединяющейся инфекцией. Антибиотик помогает справиться с патологическими очагами в организме.
Прием антибактериального средства запрещен в следующих случаях:


Нельзя принимать Амоксиклав в том случае, если в истории болезни имеются сведения о нарушении функции печени, вызванном приемом такого медикамента. При беременности возможно использование антибиотика, если ожидаемая польза для женщины превышает возможный вред для ребенка.
Прием Амоксиклава вызывает следующие побочные реакции со стороны многих систем:
Могут развиться аллергические реакции: крапивница, зуд, эритематозная сыпь, анафилактический шок, многоформная экссудативная эритема, острый генерализованный экзантематозный пустулез, эксфолиативный дерматит.
Производитель Амоксиклава — LEK d.d., Словения. Аналоги препарата: Арлет, Кламосар, Флемоклав Солютаб, Экоклав, Медоклав, Рапиклав.




Сравнение и чем они отличаются
Несмотря на то, что Супракс и Флемоксин относятся к антибиотикам между ними имеется немало отличий:
Что из них, когда и для кого лучше
Что лучше Супракс или Флемоксин должен решать врач в зависимости от чувствительности возбудителя к антибиотику, возраста больного, наличия у него сопутствующих заболеваний, ответа организма пациента на антибиотикотерапию.
Эти препараты можно приобрести строго по рецепту, поэтому самолечение ими недопустимо.
Фармацевтические компании выпускают большое разнообразие лекарственных препаратов с антибактериальной активностью. Поэтому пациентов и родителей волнует, что лучше: Супракс или Флемоксин Солютаб? Выбор лечебного средства напрямую зависит от индивидуальных особенностей состояния и анамнеза больного.
Возможные побочные эффекты
Нельзя точно сказать, какой медикамент оказывает меньше побочных действий, Сумамед или Супракс. Перечнем с указанием нежелательных эффектов обладают оба лечебных средства. Отмечаются следующие неблагоприятные действия на организм:







Особенности Флемоксина Солютаб
Фармакологический эффект от приема Флемоксина напрямую зависит от амоксициллина, который выступает антибиотиком пенициллинового ряда. Препарат воздействует на биосинтез патогенной бактерии, в результате чего происходит разрушение клеточной оболочки и немедленная гибель. Форма выпуска всего одна – таблетки.
Стоит отметить, что Флемоксин не активен в отношении патогенных возбудителей, которые вырабатывают лактамазу. К основным показаниям относятся:
Перед употреблением лекарственного средства важно учитывать ряд противопоказаний: бронхиальная астма, беременность и лактация, аллергический диатез, ОРВИ, почечная и печеночная дисфункция, онкология кровеносной системы, инфекционный мононуклеоз. Возможно возникновение нежелательных реакций: приступы тошноты, желтуха, высыпания, расстройство сна, стоматит, кандидоз слизистых оболочек, проблемы с дыханием.
Отзывы пациентов
Ирина, 28 лет, Красноярск: «Старший сын заболел ОРВИ, которая сопровождалась насморком и кашлем. На фоне этого на шее опухли лимфоузлы. Врач назначил антибиотик Супракс, который быстро помог. Вечером ребенок выпил необходимую дозу препарата, а утром лимфоузлы болели не так сильно и не увеличивались. Насморк и кашель стали проходить. На следующий день лимфоузлы совсем перестали болеть, а другие симптомы практически исчезли. Единственное неудобство — «упаковка» препарата, т. к. мерной ложкой нельзя правильно отмерить нужную дозу».
Анастасия, 43 года, Владивосток: «Муж сильно простудился, заболело горло, появился кашель. Принимал различные препараты, но самочувствие не улучшалось. Врач через неделю назначил антибиотик Амоксиклав. Эффект от таблеток наступил быстро, и через 4 дня от болезни не осталось и следа».
Сравнение лекарственных средств
Сравнительная характеристика двух антибиотических препаратов основывается на их сходстве, а также некоторых существенных различиях, поскольку лекарственные средства относятся к разным фармакологическим группам.
Сходство лекарства
Если сравнивать эти два лекарственных препарата, они окажутся аналогичными только по лечебному эффекту. Терапевтическое воздействие достигается тем, что активное соединение проникает в оболочку патогенной бактерии, угнетает все процессы ее жизнедеятельности, что, в конечном итоге, приводит к гибели болезнетворной клетки.
Еще одно сходство заключается в том, что оба препарата выпускаются в таблетированной форме. Также и Супракс, и Флемоксин могут назначаться во время беременности, однако для этого должны быть рекомендации лечащего врача.
Разница препаратов
Есть несколько существенных различий в двух антибиотических средствах. Супракс производится фармацевтическими компаниями в двух формах выпуска: в таблетках и суспензии. Первая, как правило, назначается взрослым пациентам, а вторая – детям. Флемоксин реализуется исключительно в таблетках. Также препараты относятся к разным фармакологическим группам: Супракс – из группы цефалоспоринов, Флемоксин относится к пенициллиновому ряду.
Что лучше Супракс или Флемоксин Солютаб зависит от индивидуальных особенностей пациента, его возраста, перенесенных и имеющихся заболеваний. Лекарственные средства относятся к разным группам антибактериальных препаратов, имеют различные формы выпуска, индивидуальные списки противопоказаний и по-разному действуют на организм. Объединяет оба антибиотика наличие одинаковых показаний к применению, поскольку и Супракс, и Флемоксин обладают спектром широкого действия на патогенные микроорганизмы.
Отличия
Лекарственные средства имеют довольно отличительные характеристики по своему составу и активным компонентам, к тому же оба являются представителями различных групп антибиотиков.
Супракс относится к более дорогостоящим антибиотикам, наиболее подходящим для детей, суспензия данного препарата может быть использована с 6 месяцев. Высокая эффективность обеспечивается за счет высвобождения активных веществ после попадания в кишечник. Многие бактерии способны снижать эффективность антибиотиков вырабатывая специальные защитные ферменты, Супракс имеет высокую устойчивость к их влиянию.
Показания к применению препаратов
Список показаний, указанный в инструкции по применению, у препаратов практически идентичный, единственным отличием является то, что Супракс не используют при бактериальном поражении кожных покровов. Это позволяет заменить Супракс Флемоксином и наоборот, но делать это можно только по рекомендации лечащего врача.
Лекарственные средства используются в качестве антибактериальной терапии при инфекциях разных систем и органов:
Несмотря на то, что описание антибактериальных препаратов подобное, нельзя принимать вместе Флемоксин и Супракс, это может привести к появлению осложнений.
Противопоказания к приему Супракса и Флемоксина
У Флемоксина немного противопоказаний, к ним относят повышение индивидуальной чувствительности, мононуклеоз и лимфолейкоз. С большой осторожностью применяется в период вынашивания плода и при лактации.
Супракс не запрещено использовать для лечения людей, страдающих лимфолейкозом или мононуклеозом. Его также нельзя принимать пациентам с индивидуальной непереносимостью, в период беременности и грудного вскармливания. С большой осторожностью назначаются больным с колитом, почечной недостаточностью, а также пожилым пациентам.
Если сравнить Флемоксин и Супракс, выбрать лучший препарат невозможно, все зависит от личных особенностей человека. Но отзывы говорят о том, что для терапии маленьких детей лучше применять специальную суспензию Супракса.
Пункт № 6: дозировка
Как уже было сказано во втором пункте, кратность приема Сумамеда значительно ниже, чем у Супракса; его следует принимать только 1 раз на протяжении 24 часов. Биодоступность таблеток лекарства не зависит от времени употребления пищи, а капсулы и суспензию рекомендуется применять за час или спустя 120 минут после еды.
Взрослым пациентам Сумамед, как правило, назначается в количестве 500 мг; детям — 10 миллиграмм на один килограмм веса. Длительность приема — 3 дня.
Супракс следует задействовать гораздо дольше: оптимальная продолжительность курса — 1 неделя. В педиатрии используют суточную дозировку в количестве 8 миллиграмм на 1 кг массы тела. Для детей от 12 лет (чей вес превышает 50 кг) и взрослых — 400 мг/сут.



