Тиреотоксикоз некомпенсированный что это такое
Тиреотоксикоз
Термин «тиреотоксикоз» используют для обозначения синдрома, который возникает вследствие чрезмерного поступления гормонов щитовидной железы в кровь. Допускается использование и другого термина, который звучит как «гипертиреоз», — однако, обозначение «тиреотоксикоз» (которое переводится буквально как «отравление тиреоидными гормонами») отражает суть состояния более точно.
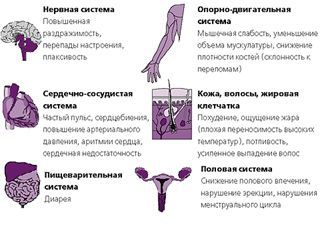
Тиреотоксикоз характеризуется высоким содержанием гормонов щитовидной железы в крови, что приводит к целому ряду серьёзных побочных эффектов. Выражаются они в нарушениях всех видов обмена веществ (белкового, углеводного, жирового и минерального) и, как следствие, эндогенной интоксикации. Рецепторы к гормонам щитовидной железы находятся практически во всех органах и тканях, поэтому клинические проявления тиреотоксикоза разнообразны.
Наши врачи
Пройти курс лечения тиреотоксикоза можно в отделении эндокринологии клиники ЦЭЛТ.
Мы располагаем современным оборудованием и препаратами, которые позволяют нам гарантировать желаемые результаты.
Причины тиреотоксикоза
Самой распространённой причиной тиреотоксикоза является аутоиммунное поражение щитовидной железы. В этом случае наблюдается диффузное изменение ткани железы вследствие патологического воздействия аутоантител (активирующие антитела к рецептору ТТГ и антитела к тиреопероксидазе). Этот вид нарушений характерен для диффузного токсического зоба и хронического аутоиммунного тиреоидита.
Ещё одна причина, по которой может возникнуть тиреотоксикоз — это узловой токсический зоб. Для этой патологии характерно наличие одного или более узловых образований, которые интенсивно вырабатывают гормоны и их синтез не регулируется уровнем ТТГ.
Помимо этого, выделяют следующие причины:
Клинические проявления тиреотоксикоза
Симптомы тиреотоксикоза обусловлены усилением основного обмена под влиянием гормонов щитовидной железы, усилением расщепления жиров, увеличением уровня глюкозы в крови, разрушением костной и мышечной массы, повышением активности сердечно-сосудистой системы.
Клинические проявления тиреотоксикоза заключаются в следующем:
Выраженность симптомов и их комбинация зависят от пола и возраста больного, а также от концентрации гормонов в крови. При длительном некомпенсируемом тиреотоксикозе развивается истощение организма в целом и каждого органа в частности.
Осложнением тиреотоксикоза является тиреотоксический криз. Это острое состояние, характеризующееся выраженной сердечно-сосудистой недостаточностью, повышенным уровнем сахара в крови, мышечной слабостью. Отличительным симптомом тиреотоксического криза является тиреотоксический психоз. Клинические признаки криза нарастают очень быстро и могут привести к летальному исходу. Своевременное обращение к врачу при подозрении на тиреотоксикоз позволяет быстро купировать симптомы с помощью специальных лекарственных средств и избежать осложнений.
Диагностика тиреотоксикоза
Диагностика тиреотоксикоза в клинике ЦЭЛТ начинается с осмотра у эндокринолога.
Любая диагностика начинается с опроса и осмотра пациента. При опросе пациента врач уточняет жалобы, сроки их появления, динамику.
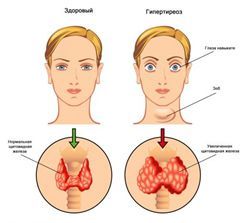
При осмотре врач обращает внимание на визуальное изменение в области щитовидной железы, изменения при пальпации, снижение мышечного тонуса, изменения со стороны сердечно-сосудистой системы и других органов, и систем. Нередко одним из первых признаков наличия данной патологии становится выпячивание глаз из орбиты черепа (экзофтальм), что, в свою очередь, приводит к изменению расположения осей глазных яблок.
После осмотра, для уточнения природы тиреотоксикоза, его тяжести врач назначает лабораторные и инструментальные методы исследования:
Лечение
Специалисты отделения эндокринологии клиники ЦЭЛТ уже не первый год успешно лечат тиреотоксикоз.
На основании полученных данных осмотра и диагностики возможны три варианта лечения:
Консервативное лечение чаще всего выбирается для пациентов, имеющих тиреотоксикоз на фоне диффузного токсического зоба или аутоиммунного тиреоидита. Лечение, как правило, продолжительное, включает в себя прием препаратов, блокирующих функцию щитовидной железы и метаболизм гормонов в организме (тиреостатики). Лечение проводится под тщательным контролем общего состояния, тиреоидного статуса (контроль св.Т4 каждые 2 недели), клинического анализа крови и биохимических показателей. Это необходимо для того, чтобы не допустить развитие гипотиреоза (низкое содержание гормонов щитовидной железы) и побочных цитотоксических эффектов от препаратов. В последующем контроль осуществляется несколько реже, 1 раз в 2 месяца, с целью оценки адекватности дозы препарата и поддержания стойкого эутиреоза (нормального уровня тиреоидных гормонов).
Дополнительными препаратами для лечения тиреотоксикоза являются бета-блокаторы и преднизолон. Назначаются они в случае тяжелого течения тиреотоксикоза и длительной декомпенсации.
При тиреотоксикозе противопоказана терапия препаратами йода (за исключением состояния беременности, когда йод необходим для формирования нормальной щитовидной железы у плода)!
Лечение тиреотоксикоза у беременных.
В случае наступления беременности на фоне приема тиреоидных препаратов, в первом триместре беременности назначается тиреостатик ПРОПИЦИЛ. Этот препарат имеет ограниченные показания для назначения, т. к. является токсичным для печени и при длительном лечении повышает риск развития токсического гепатита. Однако, у беременных в первом триместре этот препарат является приоритетным. Со второго триместа можно перейти на прием тиамазола. Доза пропицила у беременных должна составлять не более 200 мг/сут, а тиамазола — 15 мг/сут. Иногда с 4 по 6 месяцы беременности терапия тиреостатиками отменяется из-за физиологической компенсации.
Наши эндокринологи применяют наиболее эффективные средства и проверенные схемы лечения, подбор которых осуществляется в индивидуальном порядке с учётом всех особенностей организма пациента. На весь период лечения врач и пациент становятся единым целым в борьбе с болезнью. Пациент получает полную информацию о своем состоянии здоровья, течении заболевания и эффективности лечения.
Радикальные методы лечения (оперативное лечение и радиоактивный йод) применяются в следующих случаях:
После операции или радиоактивного йода по поводу диффузного токсического зоба развивается гипотиреоз, что потребует постоянного приема препаратов левотироксина. Это цель лечения, т. к. сохраняется выработка специфических аутоантител, и в случае наличия даже небольшой части железы высоко вероятно развитие рецидива тиреотоксикоза.
При оперативном лечении узловых образований гипотиреоз, как правило, может носить либо временный характер, либо вообще не появляться.
После проведенного лечения пациент нуждается в диспансерном наблюдении пожизненно. Ежегодно необходимо сдавать анализы на тиреоидные гормоны, проходить УЗИ щитовидной железы. Прогноз после радикального лечения благоприятный, после консервативной терапии сохраняется вероятность развития рецидива.
Тиреотоксикоз искусственный (E05.4)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
I. Степени тяжести тиреотоксикоза
1. Легкая:
— ч астота сердечных сокращений (ЧСС) 80-120 в минуту;
— нет мерцательной аритмии;
— нет резкого похудания;
— работоспособность снижена незначительно;
— слабый тремор рук.
2. Средняя:
— ЧСС 100-120 в минуту;
— увеличение пульсового давления;
— нет мерцательной аритмии;
— похудание до 10 кг;
— работоспособность снижена.
3. Тяжелая:
— ЧСС более 120 в минуту;
— мерцательная аритмия;
— тиреотоксический психоз;
— дистрофические изменения паренхиматозных органов;
— масса тела резко снижена;
— трудоспособность утрачена.
II. Степени тяжести тиреотоксикоза
1. Субклинический (легкого течения): устанавливается преимущественно на основании данных гормонального исследования при стертой клинической картине.
2. Манифестный (средней тяжести): имеется развернутая клиническая картина заболевания.
3. Осложненный (тяжелого течения). Осложнения:
— мерцательная аритмия;
— сердечная недостаточность;
— тирогенная относительная надпочечниковая недостаточность;
— дистрофические изменения паренхиматозных органов;
— психоз;
— резкий дефицит массы тела.
Этиология и патогенез
При заместительной гормонотерапии в лечении гипотиреоза тиреоидные препараты обеспечивают организму недостающие ему гормоны ЩЖ.
При зобе стремятся добиться такой концентрации йодтиронинов в крови, которая позволила бы тормозить повышенную секрецию ТТГ и таким образом уменьшить гиперплазию ткани ЩЖ.
В остальных случаях лечебный эффект связан с непосредственным действием тиреоидных препаратов на интенсивность обменных процессов, что способствует уменьшению жировых депо и увеличению выделения жидкости из организма.
В данных случаях введение тиреоидных гормонов в физиологических количествах не приводит к желанному эффекту, так как они тормозят собственную секрецию ЩЖ посредством уменьшения аденогипофизарной и тиреотропной секреции, и их концентрация в сыворотке крови остается неизменной.
Для того чтобы добиться лечебного результата, доза гормональных препаратов должна быть несколько выше физиологически секретируемого количества. Создавшаяся слабая гипертироксинемия может вызвать желаемое отклонение в равновесии между липосинтетическими и липолитическими процессами и приведет к усиленной мобилизации жира и воды из подкожных тканей. Когда этот эффект слабо выражен, он не приводит к особым нарушениям и при достаточно продолжительном применении препаратов уменьшает вес и отеки.
Задержать на оптимальном уровне лекарственную тиреогормональную концентрацию не всегда возможно либо в связи с изменениями в потребностях организма, либо по причине невольной или вольной передозировки, продиктованной желанием добиться более скорого лечебного эффекта. В таких случаях относительно более высокая тироксинемия вызовет различное по степени повышение основного обмена, что приведет к проявлениям симптомов тиреотоксикоза: тахикардия, адинамия, повышенная потливость, нервозность, быстрая потеря веса и прочие.
Такой медикаментозный тиреотоксикоз, не идентичен диффузному токсическому зобу главным образом потому, что ЩЖ больного находится в полном функциональном покое. Это доказывается низкой поглощаемостью 131I ЩЖ и повышением ее после стимуляции железы ТТГ.
Вследствие различного патогенетического механизма отсутствуют выраженные симптомы со стороны глаз, кроме блеска и слабо выраженной ретракции век. ЩЖ не увеличена, а если до того был налицо зоб, то, как правило, объем его уменьшается.
Тиреотоксикоз с диффузным зобом (E05.0)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
* термин, традиционно используемый в России и Казахстане
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
(Фадеев В.В.,Мельниченко Г.А., 2007)
Классификация зоба, рекомендованная ВОЗ (2001)
| Степень | Характеристики |
| 0 | Зоба нет (объем каждой доли не превышает объем дистальной фаланги большого пальца руки обследуемого) |
| 1 | Зоб пальпируется, но не виден при нормальном положении шеи; сюда же относят узловые образования, не приводящие к увеличению ЩЖ |
| 2 | Зоб четко виден при нормальном положении шеи |
| Степень | Характеристики |
|---|---|
| 0 | ЩЖ не пальпируется |
| I | Пальпаторно определяется увеличение перешейка ЩЖ |
| II | Пальпаторно определяются увеличенные боковые доли |
| III | Визуально определяется увеличение ЩЖ («толстая шея») |
| IV | Значительное увеличение ЩЖ (зоб ясно виден) |
| V | Зоб огромных размеров |
Патоморфологическая классификация ДТЗ
Этиология и патогенез
Эпидемиология
По данным литературы, 80-85% случаев синдрома тиреотоксикоза, диагностируемого во всем мире, вызвано диффузным токсическим зобом. В США и Англии частота новых случаев этой патологии варьирует от 30 до 200 случаев на 100 тыс. населения в год, соотношение больных женщин к мужчинам составляет 7:1.
Факторы и группы риска
Реализации генетической предрасположенности к диффузному токсическому зобу способствуют эмоциональные, стрессорные и экзогенные (курение) факторы.
Клиническая картина
Cимптомы, течение
Клиническая картина диффузного токсического зоба (ДТЗ) определяется синдромом тиреотоксикоза.
Характерные проявления тиреотоксикоза:
1. Поражение центральной и периферической нервной системы:
— возбудимость, повышенная раздражительность, плаксивость, суетливость, расстройство сна;
— тремор пальцев вытянутых рук (симптом Мари) и всего тела (симптом «телеграфного столба»);
— повышение сухожильных рефлексов;
— мышечная слабость, нарастающая при отсутствии лечения;
— в тяжелых случаях возможно развитие тиреотоксического психоза.
5. Синдром эктодермальных нарушений: ломкость ногтей, выпадение волос, горячая, бархатистая на ощупь кожа
Синдром тиреотоксикоза в 2/3 случаев развивается примерно на один год раньше ЭОП, которая у 50% больных имеет различную степень выраженности. При наличии выраженной ЭОП возможно практически безошибочно установить диагноз. Это связано стем, что уже по клинической картине среди заболеваний, протекающих с тиреотоксикозом, ЭОП сочетается преимущественно с ДТЗ.
Диагностика
Основные методы обследования
1. Анамнез: наличие аутоиммунной патологии щитовидной железы (ЩЖ) среди родственников, «короткая» история заболевания: симптомы развиваются и прогрессируют, как правило, быстро и в большинстве случаев приводят пациента к врачу через 6-12 месяцев от начала заболевания.
2. Физикальное обследование:
— определение веса, роста;
— исследование кожных покровов, волос, ногтей;
— определение АД, частоты и ритмичности пульса;
— определение тремора кончиков пальцев вытянутых рук, тела.
3. Осмотр и пальпация ЩЖ: определение размеров ШЖ, наличия пальпируемых узлов.
4. Офтальмологическое обследование: наличие экзофтальма, глазных симптомов, состояние глазного дна. Согласно рекомендациям тиреоидологической секции Немецкого эндокринологического общества по диагностике болезни Грейвса-Базедова, при наличии эндокринной офтальмопатии (ЭОП) диагноз иммуногенного тиреотоксикоза (диффузного токсического зоба) можно считать подтвержденным, поэтому дальнейший диагностический поиск, направленный на определение причины тиреотоксикоза, как правило, нецелесообразен.
5. УЗИ ЩЖ: диффузное увеличение объема ЩЖ, гипоэхогенность ткани, усиление ее кровотока.
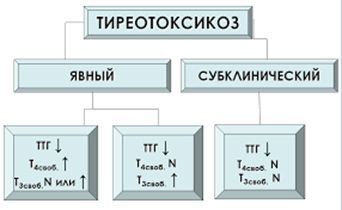
6. Определение содержания ТТГ и свободного Т4 (св.Т4):
— уровень ТТГ снижен менее 0,2 МЕ/л или не определяется (подавлен);
— уровень св.Т4 повышен (при манифестной форме);
— если уровень св.Т4 определяется в пределах нормы, то показано определение св. Т3 для диагностики Т3-тиреотоксикоза.
Если содержание свободных фракций тиреоидных гормонов в пределах референсных значений, то имеет место субклинический тиреотоксикоз.
Дополнительные методы обследования (применяются по показаниям)
1. Изотопная сцинтиграфия (с 131I или 99mТс) позволяет выявить диффузное усиление захвата изотопа ЩЖ. Применяется в диагностически неясных случаях, а также при наличии в ЩЖ пальпируемых или превышающих в диаметре 1 см узловых образований.
Кормящим женщинам (при дифференциальной диагностике ДТЗ и послеродового тиреоидита) исследование проводят с изотопом 99mТс; после введения обычной дозы технеция кормление грудью безопасно для ребенка уже через 12 часов.
3. Тонкоигольная пункционная биопсия (ТАБ)
6. Общий анализ крови: возможны признаки нормоцитарной или железодефицитной анемии.
7. Биохимический анализ крови: возможно снижение уровня холестерина и триглицеридов в результате повышенного клиренса, повышение печеночных трансаминаз, ЩФ, гипергликемия, гиперкальциемия.
Лабораторная диагностика
1. Определение содержания ТТГ и свободного Т4 (св.Т4):
— уровень ТТГ снижен менее 0,2 МЕ/л или не определяется (подавлен);
— уровень св.Т4 повышен (при манифестной форме);
— если уровень св.Т4 определяется в пределах нормы, то показано определение св. Т3 для диагностики Т3-тиреотоксикоза.
Если содержание свободных фракций тиреоидных гормонов в пределах референсных значений, то имеет место субклинический тиреотоксикоз.
4. Общий анализ крови: возможны признаки нормоцитарной или железодефицитной анемии.
5. Биохимический анализ крови: возможно снижение уровня холестерина и триглицеридов в результате повышенного клиренса, повышение печеночных трансаминаз, ЩФ, гипергликемия, гиперкальциемия.
Дифференциальный диагноз
2. Хронический лимфоцитарный тиреоидит. При данном заболевании тиреотоксикоз встречается менее чем в 5% случаев и, как правило, бывает преходящим. ЩЖ может быть совсем не увеличена или очень сильно увеличена, но чаще всего имеется небольшой плотный зоб.
При пальпации ЩЖ безболезненна.
Наблюдается повышение общего T4, что связано с повреждением ткани железы.
Основные дифференциально-диагностические признаки хронического лимфоцитарного тиреоидита и ДТЗ:
На уровень тиреоидных гормонов в крови могут значительно повлиять изменения в связывании их с протеинами плазмы на фоне беременности, под влиянием некоторых медикаментов, при тяжелых нетиреоидных заболеваниях.
Наиболее частые причины сниженного уровня ТТГ в крови, не связанные с заболеваниями ЩЖ:
1.1 Тяжелые соматические заболевания.
1.2 Острый психоз. Общий T4 и свободный T4 (расчетный свободный T4) повышены почти у трети больных, госпитализированных с острым психозом. У 50% пациентов с повышенным уровнем T4 увеличен и уровень T3. Данные показатели нормализуются через 1-2 недели без лечения антитиреоидными средствами.
Предположительно повышение уровней тиреоидных гормонов вызвано выбросом ТТГ. Однако при первичном обследовании госпитализированных больных с психозом уровень ТТГ, как правило, снижен или находится на нижней границе нормы. Вероятно, уровень ТТГ может повышаться на ранней стадии психоза (до госпитализации). Действительно, у некоторых больных с пристрастием к амфетаминам, госпитализированных с острым психозом, находят недостаточное снижение уровня ТТГ на фоне повышенного уровня T4.
1.3 Высокий уровень хорионического гонадотропина (I триместр беременности, токсикоз беременных, беременность с пузырным заносом, хорионкарцинома).
У всех женщин во время беременности повышение уровня общего Т4 связано с повышением уровня ТСГ (тироксинсвязывающего глобулина) под действием избытка эстрогенов. В связи с этим для оценки функции ЩЖ во время беременности должен использоваться уровень свободного Т4 и ТТГ.
2. Лекарственные средства:
— прием высоких доз левотироксина натрия;
— лечение ГКС;
— прием бромокриптина.
Осложнения
Лечение
Цели лечения диффузного токсического зоба (ДТЗ):
1. Купирование проявлений тиреотоксикоза.
2. Нормализация лабораторных показателей уровня тиреоидных гормонов в крови.
3. Достижение иммунологической ремиссии заболевания.
Алгоритм лечения ДТЗ (Национальное руководство. Эндокринология, стр. 527)
Немедикаментозное лечение:
1. Ограничение поступления йодсодержащих препаратов (йодсодержащие контрастные вещества, витамины, содержащие йод и др.).
2. Исключение кофеина, курения, физических нагрузок.
3. Полноценное питание с достаточным количеством витаминов и микроэлементов.
4. Для восстановления нормального сна и снижения повышенной раздражительности пациента назначают седативные препараты.
Консервативная терапия
У пациентов с небольшим увеличением ЩЖ (объем менее 30 мл), при отсутствии в ней клинически значимых узловых образований, возможно проведение длительной (12-18 месяцев) консервативной терапии, которая в 30-40% случаев приводит к стойкой ремиссии заболевания.
Следует иметь в виду, при развитии рецидива заболевания после одного курса терапии тиреостатиками, назначение второго курса бесперспективно.
В медикаментозном лечении ДТЗ тиреостатиками выделяют две основные фазы.
Для предотвращения рецидивов тиреотоксикоза поддерживающие дозы тиреостатических препаратов рекомендовано применять в течение длительного времени (12-18 месяцев) без перерыва, под контролем общего анализа крови (лейкоциты и тромбоциты) 1 раза в месяц.
Начиная от момента нормализации концентрации Т4 или несколько позже, параллельно пациенту назначают левотироксин натрия в дозе 50-100 мкг/сут. Такая схема получила название «блокируй и замещай»: один препарат блокирует железу, другой замещает формирующийся дефицит тиреоидных гормонов. Поддерживающую терапию по данной схеме (10-15 мг тиамазола и 50-100 мкг левотироксина натрия) необходимо проводить от 12 до 24 месяцев.
Пациентам с высоким риском тиреотоксикоза (большой размер зоба, высокий титр антитиреоидных антител и тиреоидных гормонов при диагностике заболевания) может быть рекомендована комбинированная терапия, если по каким-либо причинам у них невозможно проведение более радикального лечения (хирургического или радиоактивным йодом).
В случае, если пациент не может регулярно контроль функции ЩЖ, ему также можно предложить данную схему лечения.
После окончания курса лечения препараты отменяют. Рецидив заболевания чаще всего развивается в течение первого года после отмены препаратов.
При лечении тиреотоксикоза по возможности следует ограничиться минимальной дозой для поддержания эутиреоидного состояния, поскольку высокие дозы тиреостатиков не снижают частоту рецидивов, но могут повышать частоту побочных реакций (аллергические реакции, гепатит, артрит, агранулоцитоз ).
Препараты йода (в дозе более чем 0,1 мг/кг массы тела) угнетают интратиреоидный транспорт йода и биосинтез тиронинов по принципу ультракороткой обратной связи, а также снижают скорость высвобождения тиреоидных гормонов в кровь.
В настоящее время их применение ограничено вследствие непродолжительного тиреостатического действия (не более 14-16 суток).
Йодиды, как правило, применяются для предоперационной подготовки больных ДТЗ в сочетании с тиреостатиками, а также в комплексе с другими лекарственными средствами для лечения тиреостатичсекого криза. Используется йод/калия йодид в дозе 3-5 капель 3 раза в сутки, 10-14 суток.
Терапия ß-адреноблокаторами
Применяется в качестве симптоматического лечения, которое направлено на ослабление симптомов тиреотоксикоза, вызванных действием катехоламинов:
— неселективные ß-блокаторы: пропраналол;
— селективные ß-блокаторы: атенолол, метопролол.
Данные препараты обладают способностью быстро смягчать симптомы тиреотоксикоза и обеспечивают быстрый положительный эффект от начала лечения, что делает их жизненно необходимыми в лечении ДТЗ.
Селективные ß-блокаторы предпочтительнее, поскольку они также уменьшают периферическую конверсию Т4 в Т3.
После достижения эутиреоза, ß-блокаторы отменяют.
Дозировка:
— атенолол внутрь 50 мг 1-2 раза/сут., до ликвидации клинических проявлений или
— метопролол внутрь 50 мг 2-3раза/сут., до ликвидации клинических проявлений или
— пропранолол внутрь 20-40 мг 3-4 раза/сут., до ликвидации клинических проявлений.
Хирургический метод
Оперативное лечение оптимально в следующих ситуациях:
— неэффективность консервативного лечения (наличие рецидивов, тяжелое течение ДТЗ);
— невозможность консервативного лечения (аллергия к антитиреоидным препаратам, агранулоцитоз и др.);
— беременность;
— детский возраст;
— большие размеры зоба с признаками сдавления близлежащих органов или узловая его форма, в том числе тиреотоксическая аденома и многоузловой токсический зоб;
— загрудинное расположение зоба.
Терапия радиоактивным йодом применяется в следующих случаях:
— рецидив тиреотоксикоза после оперативного лечения ДТЗ на фоне медикаментозного лечения;
— невозможность консервативного лечения;
— наличие выраженных сердечно-сосудистых нарушений у пациентов с небольшими размерами ЩЖ.
Сравнительная характеристика хирургического лечения и терапии радиоактивным йодом
| Хирургическое лечение | Терапия радиоактивным йодом |
| Предельно субтотальная резекция ЩЖ | Доза 150-200 гр. с расчетом активности на объем всей ЩЖ |
| Быстрая ликвидация тиреотоксикоза (несколько часов) | Ликвидация тиреотоксикоза в течение нескольких недель |
| Проводится на фоне эутиреоза, достигнутого тиреостатиками | Не требует подготовки; более дешевый метод |
| Крайне нежелательно при послеоперационном рецидиве тиреотоксикоза | Метод выбора при послеоперационном рецидиве тиреотоксикоза |
| Специфические осложнения: парез гортани и гипопаратиреоз | Абсолютное противопоказание: беременность и лактация |
| Предпочтительно при зобе большого размера | При большом размере зоба (более 60 мл) метод менее предпочтителен |
И при хирургическом лечении, и при терапии радиоактивным йодом возникающий гипотиреоз рассматривается не как осложнение, а как цель этих методов лечения. Как следствие, прием левотироксина натрия в индивидуальной дозе с заместительной целью назначается пожизненно.
После терапии радиоактивным йодом и хирургического лечения: контроль функции ЩЖ необходимо выполнять через 3 месяца, 6 месяцев, затем ежегодно.