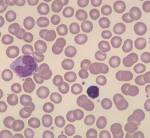
Транзиторный лейкоцитоз что это такое
Транзиторный лейкоцитоз что это такое
Развернутое исследование качественного и количественного состава крови, в ходе которого дается характеристика эритроцитов и их специфических показателей (MCV, MCH, MCHC, RDW), лейкоцитов и их разновидностей в процентном соотношении (лейкоцитарная формула) и тромбоцитов.
В составе анализа всегда выполняется микроскопия лейкоцитарной формулы.
Complete blood count (CBC) with differential.
Какой биоматериал можно использовать для исследования?
Венозную, капиллярную кровь.
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Клинический анализ крови с лейкоцитарной формулой – это один из наиболее часто выполняемых анализов в медицинской практике. Сегодня это исследование автоматизировано и позволяет получить подробную информацию о количестве и качестве клеток крови: эритроцитов, лейкоцитов и тромбоцитов. С практической точки зрения врачу в первую очередь следует сосредоточить свое внимание на следующих параметрах этого анализа:
Определение этих параметров позволяет диагностировать такие состояния, как анемия/полицитемия, тромбоцитопения/тромбоцитоз и лейкопения/лейкоцитоз, которые могут как являться симптомами какого-либо заболевания, так и выступать в качестве самостоятельных патологий.
При интерпретации анализа следует учитывать следующие особенности:
Для чего используется исследование?
Когда назначается исследование?
Повышены лейкоциты в крови
Что такое лейкоциты, особенности функционирования
Лейкоциты в крови у взрослого человека– это форменные элементы крови вместе с эритроцитами и тромбоцитами. Их основная функция заключается в защите организма от возбудителей инфекционных заболеваний. По концентрации в крови удается судить об уровне иммунной защиты, наличию воспалительного процесса. Выработка лейкоцитов происходит в красном костном мозге. Зрелые клетки содержаться не только в кровяном русле, но и тканях организма.
Лейкоциты – это обобщенное понятие. В свою очередь они подразделяются на два типа, каждый и которых включает несколько видов.
У каждого из них своя функция. Виды белых телец различаются по продолжительности жизни. Например, нейтрофилы защищают несколько дней. Клетки, присутствующие в крови, живут меньше тех, что находятся в тканях.
В крови здорового человека содержится от 4 до 9 x10 Ед/л. белых кровяных клеток. Если значение выше нормы, то это называется лейкоцитоз, если меньше – лейкопения. У женщин данный показатель вариабельный, у мужчин более постоянен.
Лейкоцитоз и его причины
Патологический лейкоцитоз
О патологическом лейкоцитозе судят, если количество клеток повышается на 5 – 20 тыс. Если лейкоцитарный уровень значительно повышен — то это признак чаще всего указывает на онкологию крови.
Если в анализе крови повышены лейкоциты, то, возможно, причина связана со следующими изменениями:
Физиологический лейкоцитоз
Для физиологического лейкоцитоза характерно незначительное повышение белых кровяных телец на 2 – 3 тыс. При этом изменения крови носят временный характер.
Причины повышенных лейкоцитов в крови, не связанные с патологией:
Лейкоцитоз у женщин и мужчин
В некоторых случаях лейкоцитоз связан с половой принадлежностью. Отдельного внимания заслуживает повышенное содержание лейкоцитов у женщин. На это существуют следующие причины:
Для мужчин в возрасте старше 50 лет лейкоцитоз может указывать на патологии со стороны предстательной железы.
Признаки лейкоцитоза и других симптомов распространенных заболеваний
Неправильно утверждать, что лейкоцитоз у взрослых – это болезнь. На самом деле повышение уровня клеток – это один признак какого-либо заболевания. Почти всегда он сопровождается другими симптомами, к которым относятся:
Если в результатах анализов выявился лейкоцитоз, то следует обратиться за помощью к врачу. Справиться с патологическими изменениями вначале гораздо проще, чем, когда проявляются осложнения и заболевание имеет хроническую форму.
Как правильно сдавать анализ крови
Прежде чем сдать анализ крови на лейкоцитоз, имеет смысл подготовиться с учетом нижеперечисленных правил:
Как устранить физиологический и патологический лейкоцитоз
Заниматься вопросом по снижению лейкоцитов в крови должен врач. В первую очередь, выясняется причина физиологического или патологического состояния. Для этого проводится инструментальная и лабораторная диагностика.
Если выявлено заболевание, то проводятся терапевтические мероприятия, направленные на этиологию, патогенез. На фоне эффективного лечения иммунный статус улучшается, воспалительный процесс ликвидируется, и число лейкоцитов приходит в норму. В качестве препаратов могут быть назначены антибиотики, противовирусные средства, кортикостероиды и др.
Физиологический лейкоцитоз удается уменьшить без вмешательств медикаментов. Для этого достаточно придерживаться следующих правил:
Серьезные этиологические факторы приводят к лейкоцитозу, изменениям в организме, которые ухудшают качество жизни и способствуют наступлению к преждевременной смерти, поэтому не стоит выжидать время и заниматься самолечением. Лейкоцитоз может быть вызван разными причинами. Только специалист составит план диагностических мероприятий, на основании которых назначит лечение.
Архив
Лейкоцитоз: основы клинического обследования
N. Abramson, B. Melton
Am Fam Physician 2000;62:2053-60
Лейкоцитоз — наличие в крови более чем 11 × /10 9 /л лейкоцитов — часто выявляют во время рутинного лабораторного обследования. Повышение количества лейкоцитов обычно отображает нормальный ответ костного мозга на инфекционный или воспалительный процесс. Иногда лейкоцитоз бывает проявлением первичной патологии костного мозга, связанной с синтезом, созреванием или смертью (апоптозом) лейкоцитов, которое приводит к лейкемии или миелопролиферативному заболеванию. Часто семейные врачи могут установить этиологию лейкоцитоза на основе анамнеза и физикального обследования в совокупности с результатами развернутого общего анализа крови.
Синтез, созревание и продолжительность жизни лейкоцитов
Из общих клеток-предшественников — стволовых клеток, расположенных в костном мозге, походят эритробласты, миелобласты и мегакариобласты. 3/4 всех клеток костного мозга, которые содержат ядра, связанные с синтезом лейкоцитов. В результате пролиферации и дифференциации этих стволовых клеток образуются гранулоциты (нейтрофилы, эозинофилы и базофилы), моноциты и лимфоциты. Каждый день синтезируется приблизительно 1,6 миллиарда гранулоцитов на кг массы тела, 50–75% из которых составляют нейтрофилы. Чаще бывает повышение уровня нейтрофилов (нейтрофилез), чем эозинофилов или базофилов.
На созревание лейкоцитов в костном мозге и их выделение в циркулирующее русло влияют колониостимулирующие факторы, интерлейкины, фактор некроза опухолей и компоненты комплемента. Приблизительно 90% лейкоцитов находятся в депо в костном мозге, 2–3% — циркулируют в крови и 7–8% расположенные в тканях организма.
Клетки, которые содержатся в костном мозге, разделяются на два популяции: те, которые находятся в фазе синтеза ДНК и созревания, и клетки депо, которые ожидают своего выхода в циркуляторное русло. С помощью депо зрелых клеток организм может быстро реагировать на потребность в лейкоцитах, повышая их количество вдвое или втрое всего через 4-5 часов.
При реакции костного мозга на инфекцию или воспаление большинство клеток являются полиморфноядерными лейкоцитами.
Пул циркулирующих нейтрофилов разделяется на два класса: одни клетки циркулируют свободно, а другие — размещаются вдоль стенок кровеносных сосудов. При стимуляции, обусловленной инфекцией, воспалением, действием лекарств или метаболических токсинов, последние клетки оставляют депо и пополняют свободно циркулирующий пул.
Как только лейкоцит попадает в циркулярторное русло и ткани, продолжительность жизни клетки составляет всего несколько часов. Продолжительность жизни лейкоцитов составляет 11–16 дней, большинство которой приходится на созревание и пребывание в депо в костном мозге.
Обследование по поводу лейкоцитоза начинается с дифференциации двух основных причин: 1) адекватная реакция нормального костного мозга на внешние раздражители; 2) проявления первичного заболевания костного мозга. Физиологические механизмы лейкоцитоза представлены в таблице 1.
Таблица 1. Патофизиологические механизмы лейкоцитоза
Нормальная реакция костного мозга
• Воспаление: некроз тканей, инфаркт, ожоги, артрит
• Стресс: чрезмерное напряжение, судороги, тревога, анестезия
• Действие лекарства: кортикостероиды, литий, β-агонисты
Патологическая реакция костного мозга
Лейкоцитоз при нормальной функции костного мозга
В большинстве случаев лейкоцитоз возникает в результате нормальной реакции костного мозга на инфекцию или воспаление, большинство клеток — полиморфноядерные лейкоциты (ПЯЛ). Циркулирующие ПЯЛ и менее зрелые формы (например, палочко-ядерные клетки и мета-миелоциты) мигрируют к месту повреждения или инфекции. Этот процесс сопровождается выделением лейкоцитов с депо (“сдвиг влево”). Лейкоцитоз воспалительного генеза случается при некрозе тканей, инфаркте, ожогах и артрите.
Лейкоцитоз также может возникать вследствие физического или эмоционального стресса. Это транзиторный процесс, не связанный с синтезом в костном мозге или выделением в циркуляцию незрелых клеток. Стрессовый лейкоцитоз бывает при чрезмерном напряжении, судорогах, тревоге, анестезии и назначении адреналина и исчезает на протяжении нескольких часов после устранения провоцирующего фактора.
Действие лекарства, спленектомия, гемолитическая анемия и злокачественные заболевания также могут вызывать лейкоцитоз. Медикаменты, которые обычно вызывают лейкоцитоз: кортикостероиды, литий и β-агонисты. Спленектомия вызывает транзиторный лейкоцитоз, который длится несколько недель или месяцев. При гемолитической анемии вместе с повышением синтеза эритроцитов происходит неспецифичное возрастание синтеза и выделение в циркуляцию лейкоцитов; считается, что это связано с действием факторов роста. Онкологические заболевания также являются факторами лейкоцитоза (и иногда тромбоцитоза): опухоль неспецифично стимулирует костный мозг синтезировать лейкоциты.
Чрезмерная реакция с стороны лейкоцитов (то есть лейкоцитоз более чем 50 × /10 9 /л), связанная с действием фактора вне границ костного мозга, называется “лейкемоидной реакцией”. Обычно она вызывается относительно доброкачественными процессами (например, инфекцией или воспалением), хотя наиболее серьезным, хоть и наиболее редким фактором, может быть злокачественный процесс.
Как уже упоминалось, возрастание количества нейтрофилов является наиболее частой причиной лейкоцитоза, хотя также может возрастать численность и других субпопуляций лейкоцитов (эозинофилов, базофилов, лимфоцитов и моноцитов).
Эозинофилы принимают участие в иммунологических и аллергических реакциях. В таблице 2 представлены наиболее частые причины эозинофилии. Относительная частота каждого фактора зависит от клинической специальности. Например, у детей эозинофилию часто вызывают паразитарные инфекции, у госпитализированных пациентов — реакция на лекарство, дерматологи часто выявляют эозинофилию в больных с кожными сыпями, а пульмонологи — при легочных инфильтратах и бронхоаллергических реакциях.
Таблица 2. Этиология эозинофилии
Таблица 3. Этиология базофилии
◘ Инфекции: скарлатина, хорея, проказа, инфекции мочеполовой системы
◘ Иммунологические заболевания: ревматоидный артрит, периартериит, красная волчанка, синдром эозинофилии и миальгии
◘ Злокачественные заболевания: неходжкинская лимфома, болезнь Ходжкина
◘ Миелопролиферативные заболевания: хронический миелолейкоз, настоящая полицитемия, миелофиброз
◘ Недостаточность надпочечников: болезнь Адиссона
◘ Инфекции: вирусные инфекции (ветряная оспа), хронический синусит
◘ Воспалительные процессы: воспалительные заболевания кишечника, хронический дерматит, хронический воспалительный процесс дыхательных путей
◘ Миелопролиферативные заболевания: хронический миелолейкоз, настоящая полицитемия, миелофиброз
◘ Поражение костного мозга и ретикулоэндотелиальной системы: хроническая гемолитическая анемия, болезнь Ходжкина, спленектомия
◘ Эндокринные факторы: гипотиреоз, овуляция, действие эстрогенов
1 Характеризируется транзиторными инфильтратами легких, сопровождается кашлем, лихорадкой, одышкой и эозинофилией. (Прим. переводч.)
Другие факторы эозинофилии включают злокачественные заболевания, в особенности поражающие иммунную систему (болезнь Ходжкина и неходжкинская лимфома), и иммунологические заболевания, такие как ревматоидный артрит и периартериит. Синдром эозинофилии и миальгии — недавно описанное заболевание, связанное с пищевыми добавками с триптофаном, — напоминает заболевание соединительной ткани с фиброзом мышечно-фасциальных тканей и периферийной эозинофилией.
Базофилия — редчайшая причина лейкоцитоза. Базофилы являются воспалительными медиаторами таких веществ, как гистамин. Эти клетки вместе с подобными клетками, находящимися в тканях (мастоцитами), имеют рецепторы к IgЕ и принимают участие в дегрануляции лейкоцитов при аллергических реакциях, включая анафилактический шок. В таблице 3 представлены причины базофилии (этиология некоторых из них неизвестна).
В норме лимфоциты составляют 20–40% циркулирующих лейкоцитов. Поэтому появление лимфоцитоза часто приводит к возрастанию общего количества лейкоцитов. Возрастание количества лимфоцитов случается при определенных острых и хронических инфекциях (таблица 4). Злокачественные заболевания лимфатической системы также могут вызывать лимфоцитоз.
Относительный лимфоцитоз возникает при определенных клинических ситуациях, таких как вирусные инфекции, заболевание соединительной ткани, тиреотоксикоз, болезнь Адиссона и у грудных детей.
Таблица 4. Этиология лимфоцитоза
Таблица 5. Клинические факторы, которые должны вызвать повышенное подозрение относительно наличия первичной патологии костного мозга
◘ Острые инфекции: цитомегаловирусная инфекция, вирус Эпштейна-Барра, коклюш, гепатит, токсоплазмоз
◘ Хронические инфекции: туберкулез, бруцеллез
◘ Лимфоидные злокачественные заболевания: хронический лимфолейкоз
◘ Норма у детей младше 2 лет
◘ Острая фаза некоторых вирусных инфекций
◘ Заболевание соединительной ткани
◘ Спленомегалия с депонированием гранулоцитов в селезенке
• Лейкоцитоз более чем 30 × /10 9 /л*
• Сопутствующая анемия или тромбоцитопения
• Увеличение таких органов: печени, селезенки или лимфоузлов
• Инфекция, которая представляет опасность для жизни, или иммуносупрессия
• Кровоточивость, образование синяков или петехий
• Летаргия или значительное похудание
* Если количество лейкоцитов превышает 100 × /10 9 /л, больного следует направить на консультацию к гематологу.
При определенных клинических ситуациях, таких как вирусные инфекции, заболевание соединительной ткани, тиреотоксикоз, болезнь Адиссона, у грудных детей лимфоцитоз бывает скорее относительным, чем абсолютным. Спленомегалия вызывает относительный лимфоцитоз вследствие депонирования гранулоцитов в селезенке.
Лейкоцитоз при первичных заболеваниях костного мозга
В таблице 5 представлены факторы, которые должны вызвать повышенное подозрение относительно наличия первичной патологии костного мозга. Заболевания костного мозга вообще разделяются на лейкозы и миелопролиферативные заболевания.
Патология костного мозга может поражать стволовые клетки (острый лейкоз) или более дифференцированные клетки (хронический лейкоз). Важно отдифференцировать острый лейкоз от хронического, поскольку острая лейкемия чаще вызывает осложнения, опасные для жизни: кровотечение, инфаркт главного мозга и инфекцию. В таблице 6 приведены клинические отличия между острым и хроническим лейкозом.
Таблица 6. Клинические отличия между острым и хроническим лейкозом