Трепанация черепа что это показания
Трепанация черепа что это показания
Костно-пластическая трепанация черепа выполняется с целью доступа в полость черепа. Показаниями для костно-пластической трепанации черепа неё являются операции по поводу опухолей и инсультов мозга, ранений сосудов твёрдой мозговой оболочки, вдавленных переломов костей черепа.
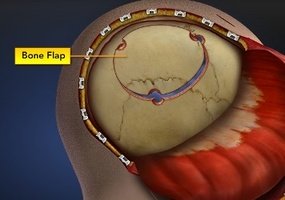
Отличие костно-пластической трепанации от резекционной заключается в том, что широкий доступ в полость черепа создаётся путём выкраивания большого костного лоскута, который после выполнения оперативного приёма укладывают на место. После такой трепанации не требуется повторной операции с целью ликвидации дефекта кости, как при резекционной трепанации (рис. 5.36).
Подковообразный разрез мягких тканей производят с таким расчетом, чтобы основание лоскута было внизу. Тогда не пересекаются идущие радиально снизу вверх сосуды и кровоснабжение лоскута мягких тканей не нарушается. Длина основания лоскута не менее 6-7 см. После остановки кровотечения кожно-мышечно-апоневротический лоскут отворачивают книзу на марлевые салфетки и сверху прикрывают марлей, смоченной изотоническим раствором хлорида натрия или 3 % раствором перекиси водорода.
Выкраивание костно-надкостничного лоскута начинают с дугообразного рассечения надкостницы скальпелем, отступив на 1 см кнутри от краев кожного разреза. Надкостницу отслаивают от разреза в обе стороны на ширину, равную диаметру фрезы, которой затем наносят в зависимости от величины создаваемого трепанационного дефекта 5-7 отверстий с помощью ручного или электрического трепана. Сначала используется копьевидная фреза, а при появлении костных опилок, окрашенных кровью, что свидетельствует о попадании фрезы в диплоический слой кости, копьевидную фрезу заменяют конусовидной или шаровидной фрезой, чтобы не «провалиться» в полость черепа.
Участки между этими отверстиями пропиливают проволочной пилой Джильи. Из одного отверстия в другое пилу проводят с помощью тонкой стальной пластинки — проводника Поленова. Распил ведут под углом 45° к плоскости операционного поля. Благодаря этому наружная поверхность лоскута кости оказывается больше внутренней: при возвращении лоскута на место он не проваливается в дефект, созданный при трепанации. Так распиливают все перемычки между отверстиями, кроме одной, лежащей сбоку или снизу по отношению к основанию лоскута мягких тканей. Эту перемычку надламывают, в результате чего весь костный лоскут остаётся связанным с неповреждёнными участками костей только надкостницей. Костный лоскут на надкостничной ножке, через которую обеспечивается его кровоснабжение, отворачивают. Далее выполняется запланированный оперативный приём. Завершая операцию, сначала зашивают твёрдую мозговую оболочку. Костный лоскут укладывают на место и фиксируют кетгутовыми швами, проведенными через надкостницу, мышцу и сухожильный шлем. Рану мягких тканей послойно зашивают.
Трепанация черепа
13 марта 2020 г. 9:07
Пациенты с раком имеют подавленную иммунную систему и более восприимчивы к инфекциям.
12 марта 2020 г. 8:26
Исследователи представили структуру и механизм белков, которые экспрессируются при различных формах рака и связаны с плохим прогнозом пациента.
9 марта 2020 г. 12:07
В низких дозах тетродотоксин заменяет опиоиды для облегчения боли, связанной с раком.
5 марта 2020 г. 14:24
Новый метод картирования сил, которые кластеры клеток оказывают на микроокружение, может помочь в изучении развития тканей и метастазирования рака.
Как и любая другая часть тела, мозг подвержен таким проблемам, как кровотечение, инфекции, травмы и иные повреждения. Возникает необходимость оперативного вмешательства с целью диагностики или лечения проблем. Краниотомия (трепанация черепа) – вид операции на головном мозге. Существует несколько типов хирургических вмешательств на мозге, но восстановление после трепанации такое же, как и в большинстве случаев. Она выполняется чаще всего.
Трепанация черепа в клинике Ассута открывает неограниченные возможности в сфере коррекции сложных заболеваний и травм головного мозга. Преимущества обращения в частный медицинский госпиталь неоспоримы:
Мы ждем вас на лечение в профильных отделениях сети Assuta. Доступные цены, профессиональный подход, индивидуальные схемы терапии.
В каких случаях делают трепанацию черепа – общие показания:
Если не лечить, любое состояние, требующее оперативного вмешательства, вызовет дальнейшее повреждение.
Виды трепанации черепа
Существует несколько способов краниотомии, на выбор влияет тип операции, который за ней следует:
Предоперационная подготовка
Диагностика в клинике Ассута может включать физическое обследование, анализы крови, ЭКГ, рентген грудной клетки. Нейровизуализация осуществляется посредством КТ или МРТ, артериограммы.
Перед операцией пациенту могут предписать лекарства для облегчения беспокойства, уменьшения риска судорог, отека и инфекции после хирургии. Коррелируется прием средств, разжижающих кровь (гепарина, аспирина) и нестероидных противовоспалительных препаратов (ибупрофена, мотрина, адвила) в связи с повышением вероятности тромбообразования после трепанации черепа. Их прием прекращают минимально за 7 дней.
При диагнозе опухоль головного мозга назначают стероиды. Они устраняют отек, вызванный новообразованием. Лечение продолжается после краниотомии по точному предписанию врача. Важно четко следовать инструкциям. Последствием приема стероидом бывает раздражение желудка. Чтобы уменьшить его, нужно принимать таблетки с едой или стаканом молока. Иногда назначают препараты, предотвращающие раздражение.
За 1-2 недели до операции больной прекращает курение, жевание табака и употребление алкоголя. Эти действия вызывают осложнения во время и после операции, замедляет заживления прооперированной области.
Медсестра проинструктирует, когда нужно прекратить есть и пить перед краниотомией, как правило, за 8-12 часов перед процедурой.
Пациенту в клинике Ассута предоставляют больничную одежду и специальные чулки, которые помогают предотвратить тромбоз глубоких вен. После операции есть риск этого нежелательного последствия в связи с длительным отсутствием движения.
Хирург беседует с больным по поводу операции, побочных эффектов и осложнений. Пациент подписывает форму согласия. Также больной встречается с анестезиологом.
Как делают трепанацию черепа?
Традиционная краниотомия включает следующие этапы:
Длительность хирургического вмешательства порядка 2,5 часов.
Восстановление после трепанации черепа
Пациент приходит в сознание в блоке интенсивной терапии клиники Ассута. Медсестры обеспечивают специализированный уход. Пока пациент не оправиться от анестезии, несколько часов используется кислородная маска.
Сразу же после краниотомии тестируется реакция зрачка, после наркоза оценивается психическое состояние, движение конечностей (рук и ног).
Артериальное давление тщательно контролируется вместе с пульсом. Катетер, вставленный в артерию, может быть использован для непрерывного мониторинга давления. Внутричерепное давление контролируют посредством небольшого катетера, помещенного внутрь головы и соединенного с манометром.
Медсестры берут образцы крови для определения уровня красных клеток крови и количества натрия и калия.
Обеспечивается внутривенное вливание – в организм пациента поступает физиологический раствор. Когда больной будет в состоянии самостоятельно принимать пищу и жидкость, инфузию убирают.
Вскоре после операции пациент начинает выполнять дыхательные упражнения для очищения легких. Вставать он сможет примерно через сутки после трепанации.
Для контроля боли, отеков и судорог назначают лекарства. Антибиотики предписывают для профилактики инфекций.
Дренаж извлекают на следующий день. Отек и синяки будут присутствовать первое время на лице.
Хирургические скобы удаляют на 5-7 день после трепанации черепа. Голову нельзя мочить до удаления скоб.
Выписка
В клинике пациент обычно пребывает пять дней, в некоторых случаях – дольше. Назначаются лекарства, которые понадобятся после операции.
Длительное наблюдение требуется, если речь идет об инфекции или опухоли.
Инфекция предполагает такое состояние, как абсцесс мозга. Врач назначает конкретные антибиотики для инфекционного агента, вызывающего абсцесс. В некоторых случаях прием длиться несколько месяцев.
Последующий уход при опухоли зависит от ее характера – доброкачественного или злокачественного.
Пациенты с доброкачественными новообразованиями наблюдаются у врачей несколько лет, чтобы убедиться в отсутствии рецидивов. Если болезнь возвращается, операцию повторяют или проводят лучевую терапию.
Злокачественные опухоли имеют иную перспективу. Применяются дополнительные методы лечения:
Реабилитация после трепанации черепа
Полное восстановление занимает до двух месяцев, но чаще пациенты возвращаются к полноценной жизни за меньшее время.
На выздоровление влияют следующие факторы:
Возможны ощущения усталости и беспокойства до восьми недель после краниотомии. Это нормально, понадобиться дневной сон во второй половине дня. Вопрос о возвращении к работе можно будет обсудить с врачом. Если рабочая деятельность не предполагает нагрузки, примерно через 6 недель приступают к ней.
Некоторым пациентам требуется физиотерапия или трудотерапия. Иногда нужна помощь логопеда при речевых трудностях. Эти методы помогают справиться с любыми неврологическими проблемами.
Следующих видов деятельности во время восстановления следует избегать:
После выписки назначаются необходимые препараты, обезболивающие. Примерно две недели могут наблюдаться головные боли. Некоторые анальгетики вызывают запор. Рекомендуется употреблять больше фруктов, овощей и клетчатки, пить больше жидкости. Алкоголь взаимодействует с некоторыми лекарствами, поэтому важно заранее проконсультироваться с врачом.
Рана может болеть несколько дней после краниотомии. По мере заживления наблюдается зуд. Возможен отек в этой области. Несколько месяцев на одной стороне раны может наблюдаться онемение.
У некоторых пациентов отмечаются приступы до или после трепанации черепа. В таком случае предписываются противосудорожные препараты. Если возникают побочные эффекты, важно обратиться к врачу.
Требуется помощь специалиста, если возникли любые признаки раневой инфекции или какие-либо другие необычные симптомы – сильная головная боль, судороги, рвота, спутанность сознания или боль в груди.
Трепанация черепа – последствия после операции
Каждая оперативное вмешательство несет в себе риск. Осложнения после трепанации черепа – нечастое явление. На степень вероятности развития побочных эффектов влияют такие факторы, как вид поражения мозга, общее состояние здоровья и возраст.
Хирург объяснит потенциальные осложнения пациенту и даст представление о риске их появления:
Некоторые из этих последствий трепанации черепа достаточно серьезные и опасные для жизни. Частота их возникновения составляет 5%.
Вопросы, которые можно задать врачу в Ассуте:
Рекомендуем к прочтению
Краниотомия под местной анестезией (трепанация черепа в сознании)
Краниотомия в сознании (awake craniotomy) – показания, ход операции, последующее восстановление, потенциальные риски.
Отправляя форму Вы соглашаетесь с политикой конфиденциальности
Содержание
Каковы показания к проведению краниотомии?
Краниотомия показана при опухолях мозга – как доброкачественных, так и злокачественных; в последнем случае может возникнуть надобность в биопсии и в частичном или полном удалении опухоли. Операция по частичному удалению опухоли называется частичной резекцией, или операцией по уменьшению объема опухоли (Debulking). Трепанация черепа выполняется также при патологиях сосудов головного мозга (аневризма или артериовенозная мальформация); при черепно-мозговых травмах – переломе или кровоизлиянии в мозг с образованием гематомы; при внутримозговой инфекции (нарыве, абсцессе), а также при целом ряде неврологических заболеваний, например, при тяжелых формах эпилепсии, не поддающихся консервативному лечению.
Опухоли мозга, при которых показана краниотомия – это, прежде всего, первичные новообразования. Главным образом речь идет о доброкачественных опухолях (например, менингиома), а также о таких злокачественных опухолях как глиома, в особенности низкой степени злокачественности (стадии 1 и 2). Трепанация черепа может выполняться при редких опухолях типа гермином или лимфом, а также при метастазах в мозг.
Каковы прогнозируемые результаты операции?
Краниотомия выполняется по нескольким показаниям:
Операция приведет к улучшению функционального и сенсорного состояния пациента, поскольку хирургическое вмешательство в большинстве случаев облегчает симптоматику, характерную для имеющейся патологии. Вместе с тем, нельзя забывать, что речь идет об операции по вскрытию черепа и проникновению в мозг – а такие вмешательства относятся к самым сложным в нейрохирургии.
Первичное восстановление и дальнейшее выздоровление после операции требует длительного времени. Обычно пациенты, страдавшие головными болями до операции, говорят о значительном облегчении. Вместе с тем, некоторые жалуются на сильную усталость и, при этом, на бессонницу. Другие отмечают тревогу, депрессию, тахикардию и стрессовое состояние, которые развились именно после операции.
У некоторых пациентов, перенесших вскрытие черепа без возвращения удаленного фрагмента кости, может возникнуть заметное постороннему взгляду углубление (западение) в оперированной зоне. Такие больные могут испытывать психологические проблемы и неуверенность в себе в связи с заметной деформацией черепа и ухудшением внешнего вида. Пациентам с подобным дефектом обычно проводят операцию по закрытию дефекта – краниопластику.
Как проводится операция?
Трепанацию черепа можно проводить под местным или под общим наркозом. Перед началом операции больному ставят капельницу, через которую анестезиолог вводит успокоительные средства для облегчения тревоги.
Если принято решение о региональной анестезии, это означает, что хирург и анестезиолог будут разговаривать с пациентом на протяжении всей операции. Если вмешательство будет проводиться под общим наркозом, пациент погрузится в глубокий сон и не будет осознавать происходящего. В том и другом случае голова больного жестко фиксируется с помощью специального приспособления во избежание любого смещения или движения головы и, тем самым, для обеспечения максимальной точности вмешательства.
В настоящее время при краниотомии хирурги пользуются усовершенствованной системой навигации, дающей возможность обнажения точно ограниченной зоны вмешательства, а также обеспечивающей минимизацию повреждения прилегающих тканей. Системы навигации включают самые современные ультразвуковые, компьютерно-томографические или магнитно-резонансные устройства визуализации.
Перед началом операции операционное поле (предварительно выбритое) дезинфицируется специальным составом. После того, как врачи убеждаются в эффективности воздействия наркоза, нейрохирург производит разрез кожи скальпа, чтобы обнажить черепную кость. Затем фрагмент кости выпиливается с помощью специальной высокоскоростной дрели. Удаление фрагмента черепной кости приводит к обнажению твердой оболочки мозга. Хирург вскрывает оболочку и обнажает зону, подлежащую хирургическому воздействию.
Начиная с этого этапа операция проводится с помощью специального микроскопа. В случае опухоли ее удаление осуществляется с помощью аспиратора (suction), электрического пинцета (Bipolar Forceps) или ультразвукового аспиратора, который разрушает ткань ультразвуковыми волнами. Кровь, изливающаяся в зоне операции, дренируется. Проблематичные сосуды в случае необходимости прижигаются, после чего область операции закрывается.
По окончании операции хирург тщательно проверяет гемостаз, зашивает твердую мозговую оболочку и возвращает фрагмент черепной кости на место. После фиксации черепной кости врач зашивает разрез и накладывает повязку.
При необходимости хирург устанавливает дренаж для отведения выделений и крови из области операции. Дренаж остается как минимум на два дня. После операции может понадобиться искусственная вентиляция легких.
Как долго длится операция?
3-4 часа или более – в зависимости от конкретного вида операции.
Какова статистика успеха операции, с какими факторами риска она сопряжена?
Важно осознавать факторы риска и быть в курсе возможных осложнений краниотомии – одной из сложнейших нейрохирургических операций.
Для минимизации риска необходимо сообщить хирургу и анестезиологу все детали анамнеза пациента, которому предстоит операция – только в этом случае они смогут оптимальным образом подобрать все параметры вмешательства.
Хирургические осложнения краниотомии – инфекция, кровотечение или отек мозга, повреждение соседних тканей и сосудов, эпилептические припадки. Согласно статистике, изложенной в медицинской литературе, такие тяжелые осложнения как полный или частичный паралич, потеря памяти и/или речи и/или когнитивных функций имеют место в 4% случаев. Показатель смертности составляет 2%.
Часть пациентов получают специальные препараты до или после операции с целью сокращения отечности в области операции. Данная терапия сопряжена с побочными явлениями, такими как нарушение сна, повышенный аппетит, ослабление мышц ног, набор веса, нарушения пищеварения и перепады настроения. Кроме того, пациенту могут быть назначены противосудорожные препараты для профилактики эпилептических приступов.
Что ожидает пациента после операции?
После того как пациент очнется после наркоза в послеоперационной палате, он пройдет контрольную КТ и, затем, будет переведен в отделение интенсивной терапии для наблюдения как минимум на 24 часа; в некоторых случаях больного оставляют в реанимации на двое суток.
В результате операции возможна припухлость и кровоподтеки на лице и в области глаз. Как правило, они проходят самостоятельно в течение нескольких дней. В первые дни после операции возможны боли, которые купируются медикаментозными средствами. Возможна тошнота и рвота. Помимо дренажа, пациент подключается к инфузии для подачи жидкости. Остается также катетер для отведения мочи.
Из отделения интенсивной терапии пациента переводят в стационарное отделение. Там ему помогут сесть в кровати или в кресле, дадут мягкую пищу и питье. Продолжительность госпитализации и сроки выписки из стационара определяются в соответствии с темпами послеоперационного восстановления.
Что ожидает пациента после выписки из больницы?
В большинстве случаев после госпитализации, длящейся приблизительно неделю, пациента выписывают домой. Полное выздоровление после операции может наступить через месяц или даже через два месяца. Рекомендуемый срок отпуска по болезни составляет от месяца до полутора.
В период реабилитации важно следить за чистотой кожи в области операционного рубца: следует ежедневно промывать эту зону водой с мылом.
Следует избегать интенсивных физических нагрузок на протяжении 6-8 недель после операции. Рекомендуется также воздерживаться от вождения автотранспорта, если ощущается общая слабость или головокружение.
Приблизительно через месяц после операции пациента вызывают на контрольный осмотр к оперировавшему хирургу в амбулатории при отделении.
В случае повышения температуры тела свыше 38°С следует позвонить на отделение и посоветоваться с дежурным врачом. При необходимости – обратиться в приемное отделение больницы для дальнейшего обследования.
Декомпрессивная трепанация черепа при ишемическом инсульте
Общая информация
Краткое описание
Определение:
Декомпрессивная трепанация черепа при ишемическом инсульте – один из наиболее эффективных в хирургии способов контроля ВЧД. Резекция части черепа переводит закрытую черепную коробку с фиксированным объемом в открытую систему, что способствует увеличению дополнительного пространства для свободного смещения головного мозга.[1] (УД-В).
Название: Декомпрессивная трепанация черепа при ишемическом инсульте.
Код протокола:
Список сокращений:
| АД – артериальное давление АЛТ – аланинаминотрансфераза АП – антибиотикопрофилактика АСТ – аспартатаминтрансфераза ВЧД – внутричерепное давление ГИ – геморрагический инсульт ДТЧ – декомпрессивная трепанация черепа ЗЧЯ – задняя черепная ямка ИВЛ – искусственная вентиляция легких ИИ – ишемический инсульт КТ – компьютерная томография МРТ – магнитно-резонансная томография НВК – нетравматическое внутричерепное кровоизлияние ОАК – общий анализ крови ОАМ – общий анализ мочи СМА – средняя мозговая артерия СМЖ – спинномозговая жидкость ТМО – твердая мозговая оболочка ЦПД – центральное перфузионное давление ЧСС – частота сердечных сокращений ШКГ – шкала комы Глазго |
Дата разработки протокола: 2015 год.
Категория пациентов: взрослые.
Пользователи протокола: нейрохирурги, неврологи.
Оценка на степень доказательности приводимых рекомендаций.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с не высоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++или+), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование, или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
Цель проведения процедуры/вмешательства:
Декомпрессивная трепанация черепа направлена на прерывание патофизиологического каскада реакций доктрины Монро-Келли. Основные принципы доктрины Монро-Келли гласят, что внутричерепной объем крови, головного мозга, СМЖ и других компонентов является постоянным. При увеличении одного из компонентов внутричерепного пространства непременно происходит уменьшение другого компонента, что в итоге приводит к повышению ВЧД [2,3,4].
Целью проведения декомпрессивной трепанации черепа являются [5,6,7,8,9] (УД-В):
· контроль за ВЧД;
· оптимизация ЦПД и мозгового кровотока;
· предотвращение вторичных повреждений головного мозга.
Противопоказания к процедуре/вмешательству.
Противопоказания: [7,8,9,10,13,14] (УД-В):
абсолютные:
· угнетение уровня сознания по ШКГ менее 6 баллов;
· сопутствующая соматическая патология в стадии декомпенсации;
относительные:
· нарушение свертываемости крови (некорригируемая коагулопатия);
· возраст старше 80 лет;
· обширный ишемический инсульт в стволе головного мозга при КТ/МРТ.
Перечень основных и дополнительных диагностических мероприятий:
Основные диагностические мероприятия:
· общий анализ крови;
· общий анализ мочи;
· биохимический анализ крови: общий белок, глюкоза крови, креатинин, мочевина, билирубин общий, билирубин прямой, АЛТ, АСТ;
· определение времени свертываемости крови;
· коагулология (ПВ, МНО, фибриноген, АЧТВ, тромбиновое время);
· группа крови и резус фактор;
· анализ крови на ВИЧ;
· анализ крови на маркеры гепатитов В и С;
· микрореакция на сифилис;
· КТ или МРТ головного мозга;
· рентгенография грудной клетки в прямой проекции;
· ЭКГ;
· консультация терапевта с целью предоперационного осмотра, исключения сопутствующей патологии в стадии декомпенсации;
· консультация невропатолога с целью оценки неврологического статуса.
Дополнительные диагностические мероприятия:
· осмолярность крови;
· осмолярность мочи;
· анализ крови на газовый состав;
· исследование спинномозговой жидкости;
· ЭЭГ;
· ЭхоКГ;
· ФГДС;
· УЗИ грудной клетки, брюшной полости;
· УЗИ сосудов (ТКДГ, дуплексное сканирование, триплексное сканирование интра- и экстрацеребральных артерий);
· МРТ головного мозга;
· ангиография церебральных сосудов;
· консультация кардиолога (с целью коррекции артериального давления, аритмий).
Требования к проведению процедуры/вмешательства:
Меры безопасности и противоэпидемический режим согласно Санитарным правилам «Санитарно-эпидемиологические требования к объектам здравоохранения», утвержденным постановлением Правительства Республики Казахстан от 17 января 2012 года №87.
Требования к оснащению согласно приказа и.о. Министра здравоохранения Республики Казахстан от 3 ноября 2011 года №763 «Об утверждении Положения о деятельности медицинских организаций, оказывающих нейрохирургическую помощь».
Требования к расходным материалам:
· искусственная ТМО;
· датчики для измерения ВЧД (эпидуральные, паренхиматозные, вентрикулярные);
· гемостатические материалы (гемостатическая губка, Surgicel, тахокомб);
· фибрин-тромбиновый клей;
· расходный материал для трепанов (насадки, пилки, фрезы).
Требования к подготовке пациента:
· подготовка операционного поля;
· антибиотикопрофилактика (АП) (Таблица 1). [15,16](УД-В).
Лечение
Методика проведения процедуры/вмешательства [1,7,9,10,17,18,19,20] (УД-В).
В зависимости от локализации очага ишемического инсульта и отека головного мозга выполняются следующие виды трепанации черепа:
· декомпрессивная гемикраниэктомия;
· бифронтальная краниоэктомия;
· срединная субокципитальная краниэктомия;
С целью контроля ВЧД выполняется операция – установка датчика ВЧД.
Рисунок 1. Линия разреза кожи, мягких тканей при проведении традиционной гемикраниоэктомии. Основными ориентирами служит срединная линия, наружный слуховой проход, скуловая дуга.
Рисунок 2. Основные места наложения фрезевых отверстий при проведении традиционной гемикраниоэктомии. Основным условием является проведение подвисочной декомпрессии. Размер костного дефекта не менее 12х12 см.
Закрытие раны. После проведения свободной пластики ТМО височную мышцу и апоневроз подшивают одиночными узловыми швами по периметру костного дефекта. Апоневроз следует ушивать особенно тщательно, потому что именно он будет удерживать рану после снятия кожных швов при сохраняющемся пролабировании мозга в послеоперационном периоде.
Краниопластика. Выполнение краниопластики рекомендуется к моменту регресса отека мозга (ориентировочно 2-4 недели после операции).
Следствием и главным недостатком ДТЧ являются дефекты черепа, приводящие к формированию грубого оболочечно-мозгового рубца, травматической эпилепсии и энцефалопатии, нарушению крово- и ликворообращения. В позднем послеоперационном периоде костный дефект, приводящий к деформации черепа, вызывает у пациентов психологический дискомфорт, а также повышается риск повторной травмы мозга.
Бифронтальная краниоэктомия.
Доступ. Положение пациента, лежа на спине. Голова и шея находятся в нейтральном положении, на жесткой фиксации. Выполняется бикоронарный разрез, который начинается несколько сзади от роста волос и верхнего края скулового отростка височной кости, кпереди от трагус на 1 см, далее следуют кзади от коронарного шва на противоположную сторону – разрез кожи по Зуттеру (рисунок 3).
Рисунок 3. Линия кожного разреза при проведении бифронтальной декомпрессивной трепанации черепа. Основными ориентирами служит срединная линия, коронарный шов, скуловая дуга.
Краниотомия. С каждой стороны накладываются по три фрезевых отверствия. Первое – в ключевой точке птерион, второе – сзади, выше скулового отростка височной кости, и последнее – на уровне коронарного шва со стороны верхнего сагиттального.
Рисунок 4. Места наложения фрезевых отверстий при проведении бифронтальной декомпрессивной трепанации черепа. Основным условием является проведение двусторонней подвисочной декомпрессии, также костный дефект должен располагаться на уровне надбровных дуг и на границе коронарного шва.
Вскрытие ТМО. ТМО вскрывают U образно, основанием к верхнему сагиттальному синусу, с 2-х сторон.
Дальнейшее введение операции выполняют, как при гемикраниэктомии.
Срединная субокципитальная краниэктомия.
Доступ. Положение пациента на животе. Голова в нейтральном положении, на жесткой фиксации. Разрез кожи по срединной линии.
Краниотомия. Процедура заключается в стандартной декомпрессивной субокципитальной краниэктомии с ламинэктомией позвонка С1, которая может дополняться резекцией инфарктной ткани мозжечка.

Рисунок 5. Линия кожного разреза при проведении декомпрессивной трепанации задней черепной ямки. Ориентирами служит срединная линия, ламбдовидный шов, остистые отростки I-II шейных позвонков.
Рисунок 6. Места наложения фрезевых отверстий при проведении декомпрессивной трепанации задней черепной ямки. Дефект затылочной кости должен составлять не менее 6х6 см. Основным условием служит дополнительная резекция дужки 1 шейного позвонка.
Для достижения эффективной декомпрессии большое затылочное отверстие широко резецируют, краниэктомию продолжают билатерально. В случае выраженного отека ТМО используют вентрикулярный дренаж. ТМО сначала вскрывают в проекции большого затылочного отверствия и затем продолжают Y-образно.
Дальнейшее введение операции выполняют по схожему сценарию с гемикраниэктомией.
Установка датчика ВЧД [1,10](УД-С). Установка датчика ВЧД имеет целью постоянное инвазивное измерение ВЧД и коррекции противоотечной терапии, тактики лечения в зависимости от уровня ВЧД. Мониторинг ВЧД позволяет уменьшить частоту КТ исследований головного мозга для контроля дислокации и степени отека мозга. При ДТЧ на фоне ИИ больших полушарий рекомендуется установка паренхиматозного датчика в область очага ишемии, при ИИ мозжечка с гидроцефалией – рекомендуется установка вентрикулярного датчика ВЧД с возможностью вентрикулярного дренирования (в точке Денди или Кохера). Датчик ВЧД удаляется в сроки до 7 дней или при стойком снижении показателей ниже 20 мм.рт.ст.
Индикаторы эффективности процедуры/вмешательства [1, 7, 9, 10, 17, 18, 19, 20] (УД-В):
· стабилизация витальных функций, регресс неврологической симптоматики (оптимизация ЦПД и мозгового кровотока);
· положительная динамика данных нейровизуализации – уменьшение дислокации мозга (предотвращение вторичных повреждений головного мозга);
· стойкое снижение ВЧД ниже 20 мм.рт.ст.
Информация
Источники и литература
Информация
Список разработчиков протокола:
1) Пазылбеков Талгат Турарович – кандидат медицинских наук, медицинский директор АО «Национальный центр нейрохирургии».
2) Адильбеков Ержан Боранбаевич – заместитель медицинского директора АО «Национальный центр нейрохирургии».
3) Бердиходжаев Мынжылкы Сайлауович – нейрохирург отделения сосудистой и функциональной нейрохирургии АО «Национальный центр нейрохирургии».
Конфликт интересов: отсуствует.
Рецензенты:
1) Карабаев Игорь Шамансурович – заведующий отделением нейрохирургии ФГБУ Всероссийский центр экстренной и радиационной медицины имени А.М. Никифорова, главный нештатный нейрохирург МЧС России, Ph.D., доцент кафедры хирургии и инновационных технологий Института ДПО «Экстремальная медицина», заслуженный врач России и Узбекистана, г. Санкт-Петербург, РФ.
2) Махамбаев Габит Джангельдинович – кандидат медицинских наук, заведующий отделением нейрохирургии КГП «Областной медицинский центр» города Караганды, главный нейрохирург Управление здравоохранения Карагандинской области.
Условия пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Приложение 1
Glasgow coma scale (Шкала ком Глазго)
| I. Открывание глаз | балл | II. Двигательная реакция | балл | III. Речь | балл |
| Спонтанное | 4 | Выполняет инструкции | 6 | Нормальная речь, ориентация | 5 |
| На обращенную речь | 3 | Защищает рукой область болевого раздражения | 5 | Спутанная | 4 |
| На болевой стимул | 2 | Отдергивает конечность в ответ на боль | 4 | Бессвязные слова | 3 |
| Не открывает глаза | 1 | Декортикационная ригидность | 3 | Нечленораздельные звуки | 2 | Децеребрационная ригидность | 2 | Отсутствует | 1 |
| Отсутствует | 1 |
Приложение 3
Таблица 1Схема антибиотикопрофилактики (АП).