Тяжелый гестоз что это
Что такое преэклампсия (гестоз)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Дубового А. А., акушера со стажем в 13 лет.
Определение болезни. Причины заболевания
Преэклампсия — это осложнение беременности, при котором из-за увеличения проницаемости стенки сосудов развиваются нарушения в виде артериальной гипертензии, сочетающейся с потерей белка с мочой (протеинурией), отеками и полиорганной недостаточностью. [1]
Сроки развития преэклампсии
Причины преэклампсии
По сути, причина преэклампсии — беременность, именно при ней возникают патологические события, в конечном счете приводящие к клинике преэклампсии. У небеременных преэклампсии не бывает.
В научной литературе описывается более 40 теорий происхождения и патогенеза преэклампсии, а это указывает на отсутствие единых взглядов на причины ее возникновения.
Факторы риска
Установлено, что преэклампсии чаще подвержены молодые и нерожавшие женщины (от 3 до 10%). [2] У беременных с планируемыми вторыми родами риск ее возникновения составляет 1,4-4%. [3]
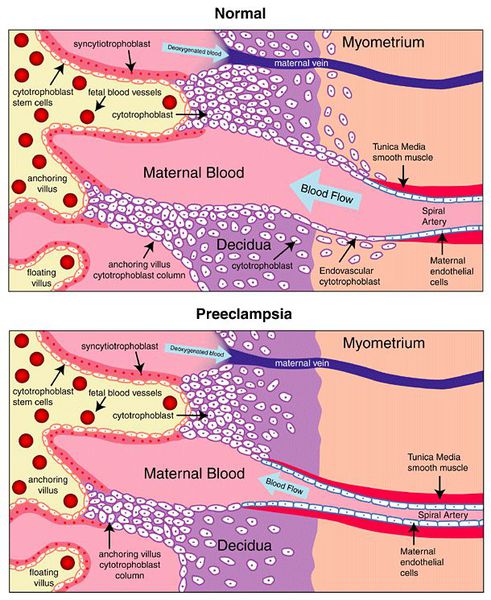
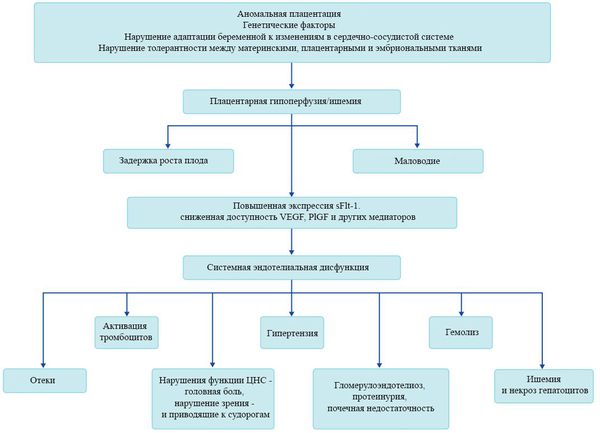
Пусковым моментом в развитии преэклампсии в современном акушерстве считается нарушение плацентации. Если беременность протекает нормально, с 7 по 16 неделю эндотелий (внутренняя оболочка сосуда), внутренний эластичный слой и мышечные пластинки участка спиральных артерий, вытесняется трофобластом и фибриносодержащим аморфным матриксом (составляющие предшественника плаценты — хориона). Из-за этого понижается давление в сосудистом русле и создается дополнительный приток крови для обеспечения потребностей плода и плаценты. Преэклампсия связана с отсутствием или неполным вторжением трофобласта в область спиральных артерий, что приводит к сохранению участков сосудистой стенки, имеющей нормальное строение. В дальнейшем воздействие на эти сосуды веществ, вызывающих вазоспазм, ведет к сужению их просвета до 40% от нормы и последующему развитию плацентарной ишемии. При нормальном течении беременности до 96% из 100-150 спиральных артерий матки претерпевают физиологические изменения, при преэклампсии же — всего 10%. Исследования подтверждают, что наружный диаметр спиральных артерий при патологической плацентации вдвое меньше, чем должно быть в норме. [4] [5]
Симптомы преэклампсии
Раньше в отечественном акушерстве то, что сейчас называется термином «преэклампсия», называлось «поздний гестоз», а непосредственно под преэклампсией при беременности понимали тяжелую степень позднего гестоза. Сегодня в большинстве регионов России перешли на классификацию, принятую ВОЗ. Ранее говорили о так называемом ОПГ-гестозе (отеки, протеинурия и гипертензия).
1. Артериальная гипертензия
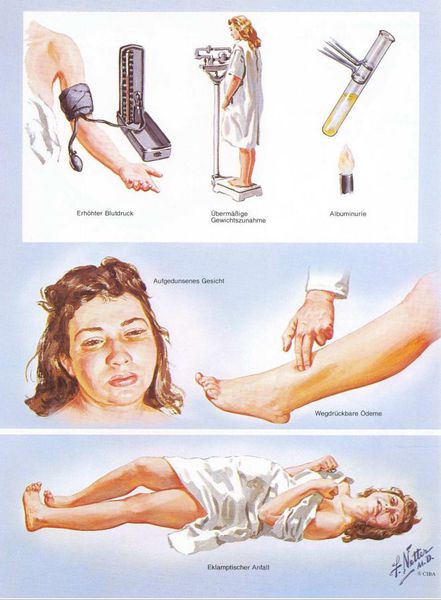
Преэклампсия характеризуется систолическим АД>140 мм рт. ст. и/или диастолическим АД>90 мм рт. ст., измеряется дважды с интервалом 6 часов. По меньшей мере два повышенных значения АД являются основанием для диагностики АГ во время беременности. Если есть сомнения, рекомендуется провести суточное мониторирование АД (СМАД).
2. Протеинурия
Чтобы диагностировать протеинурию, необходимо выявить количественное определение белка в суточной порции (в норме при беременности — 0,3 г/л). Клинически значимая протеинурия во время беременности определена как наличие белка в моче ≥ 0,3 г/л в суточной пробе (24 часа) либо в двух пробах, взятых с интервалом в 6 часов; при использовании тест-полоски (белок в моче) — показатель ≥ «1+».
Умеренная протеинурия — это уровень белка > 0,3 г/24 часа или > 0,3 г/л, определяемый в двух порциях мочи, взятой с интервалом в 6 часов, или значение «1+» по тест-полоске.
Выраженная протеинурия — это уровень белка > 5 г/24 часа или > 3 г/л в двух порциях мочи, взятой с интервалом в 6 часов, или значение «3+» по тест-полоске.
Чтобы оценить истинный уровень протеинурии, нужно исключить наличие инфекции мочевыделительной системы, а патологическая протеинурия у беременных является первым признаком полиорганных поражений. [1]
3. Отечный синдром
Триада признаков преэклампсии, описанная Вильгельмом Цангемейстером в 1912 г. (ОПГ-гестоз), сегодня встречается лишь в 25-39%. Наличие отеков в современном акушерстве не считается диагностическим критерием преэклампсии, но важно, когда нужно оценить степень ее тяжести. Когда беременность протекает нормально, отеки встречаются в 50-80% случаев, амбулаторное ведение безопасно для лёгкого отечного симптома. Однако генерализованные, рецидивирующие отеки зачастую являются признаком сочетанной преэклампсии (нередко на фоне патологии почек). [6]
Американский врач-хирург и художник-иллюстратор Фрэнк Генри Неттер, которого справедливо прозвали «Микеланджело медицины», очень наглядно изобразил основные проявления преэклампсии. [7]
Патогенез преэклампсии
В ответ на ишемию при нарушении имплантации (см. рисунок) начинают активно вырабатываться плацентарные, в том числе антиангиогенные факторы и медиаторы воспаления, повреждающие клетки эндотелия. [8] Когда компенсаторные механизмы кровообращения на исходе, плацента с помощью прессорных агентов активно «подстраивает» под себя артериальное давление беременной, при этом временно усиливая кровообращение. В итоге этого конфликта возникает дисфункция эндотелия. [9]
При развитии плацентарной ишемии активируется большое количество механизмов, ведущих к повреждению эндотелиальных клеток во всем организме, если процесс генерализуется. В результате системной эндотелиальной дисфункции нарушаются функции жизненно важных органов и систем, и в итоге мы имеем клинические проявления преэклампсии.
Нарушение плацентарной перфузии из-за патологии плаценты и спазма сосудов повышает риск гибели плода, задержки внутриутробного развития, рождения детей малых для срока и перинатальной смертности. [10] Кроме того, состояние матери нередко становится причиной прерывания беременности на раннем этапе — именно поэтому дети, родившиеся от матерей с преэклампсией, имеют более высокий показатель заболеваемости респираторным дистресс-синдромом. Отслойка плаценты очень распространена среди больных преэклампсией и связана с высокой перинатальной смертностью.
Классификация и стадии развития преэклампсии
В Международной классификации болезней (МКБ-10) преэкслампсия кодируется как О14. Выделяют умеренную и тяжёлую форму заболевания.
Эклампсия – состояние, при котором в клинических проявлениях преэклампсии преобладают поражения головного мозга, сопровождаемые судорожным синдромом, который не может быть объяснен другими причинами, и следующим после него периодом разрешения. Эклампсия может развиться на фоне преэклампсии любой степени тяжести, а не является проявлением максимальной тяжести преэклампсии.
Осложнения преэклампсии
Основные осложнения при преэклампсии у беременных:
Диагностика преэклампсии
Диагностика преэклампсии заключается прежде всего в установлении наличия указанных выше симптомов. В ряде случаев представляет сложность дифференциальная диагностика преэклампсии и существовавшая до беременности артериальная гипертензия.
Дифференциальная диагностика гипертензивных осложнений беременности
| Клинические признаки | Хроническая гипертензия | Преэклампсия |
|---|---|---|
| Возраст | часто возрастные (более 30 лет) | часто молодые ( [1] |
2. Антигипертензивная терапия
Цель лечения — поддерживать АД в пределах, которые сохраняют на нормальном уровне показатели маточно-плодового кровотока и снижают риск развития эклампсии.
Антигипертензивную терапию следует проводить, постоянно контролируя состояние плода, потому что снижение плацентарного кровотока провоцирует у него прогрессирование функциональных нарушений. Критерием начала антигипертензивной терапии является АД ≥ 140/90 мм рт. ст.
Основные лекарственные средства, используемые для лечения АГ в период беременности:
3. Профилактика и лечение судорог
Для профилактики и лечения судорог основным препаратом является сульфат магния (MgSO4). Показанием для противосудорожной профилактики является тяжелая преэклампсия, если есть риск развития эклампсии. При умеренной преэклампсии — в отдельных случаях решает консилиум, потому что при этом повышается риск кесарева сечения и есть ряд побочных эффектов. Механизм действия магния объясняется нарушением тока ионов кальция в гладкомышечную клетку.
Кроме того, необходимо контролировать водный баланс, уделять внимание лечению олигурии и отека легких при их возникновении, нормализации функции ЦНС, реологических свойств крови, улучшение плодового кровотока.
Прогноз. Профилактика
Сегодня до 64% смертей от преэклампсии предотвратимы.
Основные факторы качественной и своевременной помощи:
К сожалению, сегодня нет достаточно чувствительных и специфичных тестов, которые бы обеспечивали раннюю диагностику/выявление риска развития преэклампсии.
Факторы риска развития преэклампсии: [2]
1. антифосфолипидный синдром;
2. заболевания почек;
3. преэклампсия в анамнезе;
4. предстоящие первые роды;
5. хроническая гипертензия;
7. жительницы высокогорных районов;
8. многоплодная беременность;
9. сердечно-сосудистые заболевания в семье (инсульты/инфаркты у близких родственников);
10. системные заболевания;
12. преэклампсия в анамнезе у матери пациентки;
13. возраст 40 лет и старше;
14. прибавка массы тела при беременности свыше 16 кг.
Установлено, что для преэклампсии характерен недостаточный ангиогенез — процесс образования сосудов. [11] В нем участвуют около 20 стимулирующих и 30 ингибирующих ангиогенез факторов, их список постоянно пополняется. Наиболее изучен и представляют особый интерес с точки зрения исследования патогенеза преэклампсии два проангиогенных фактора: сосудисто-эндотелиальный фактор роста (VEGF) и плацентарный фактор роста (PlGF), антиангиогенный фактор — Fms-подобная тирозинкиназа (Flt-1) и ее растворимая форма (sFlt-1).
Повышение содержания этого sFlt-1 с одновременным снижением VEGF и PlGF начинается за 5-6 недель до клинических проявлений преэклампсии. [12] Данный факт позволяет прогнозировать развитие преэклампсии у женщин из группы риска в первом триместре беременности. Однако другими исследователями отмечено, что несмотря на высокую чувствительность теста (96%), изолированное определение sFlt-1 не может быть использовано при диагностике преэклампсии из-за низкой специфичности. Таким образом, обнаружение изменений в соотношении уровня PlGF и sFlt-1 в течение беременности может сыграть важную вспомогательную роль для подтверждения диагноза преэклампсии.
Сегодня существуют коммерческие наборы, которые позволяют проводить иммуноферментное исследование, чтобы определить вероятность развития преэклампсии, на основании определения содержания PlGF (DELFIA Xpress PlGF kit, PerkinElmer; США), предложены скрининговые тесты для прогнозирования и ранней диагностики преэклампсии, основанные на определении соотношения sFlt-1 и PlGF (Elecsys sFlt-1/PlGF, Roche, Швейцария).
Из-за нарушения инвазии трофобласта увеличивается сосудистое сопротивление в маточной артерии и снижается перфузия плаценты. Повышение пульсационного индекса и систолодиастолического отношения в маточной артерии в 11-13 недель беременности является лучшим предиктором преэклампсии, и его настоятельно рекомендуется использовать в клинической практике у беременных из группы риска.
Профилактика преэклампсии
Из-за того, что исчерпывающая информация об этиологии и патофизиологии преэклампсии отсутствует, разработка эффективных профилактических мер представляет определенные трудности.
Сегодня доказан прием только 2 групп препаратов для профилактики преэклампсии: [1] [2]
• Аспирин в низких дозах (75 мг в день), начиная с 12 недель до родоразрешения. При этом необходимо брать письменное информированное согласие пациентки, поскольку согласно инструкции по применению, прием аспирина противопоказан в первом триместре.
• Беременным с низким потреблением кальция (
О ранних и поздних гестозах
Ранний гестоз обычно начинается в первые недели после наступления беременности, наиболее выражены симптомы заболевания после 6-ой недели и затем, к 12-13 недели они постепенно проходят. Симптомами раннего гестоза являются тошнота, рвота, слюнотечение, реже – дерматоз, желтуха и бронхиальная астма.
Причины
Несмотря на многочисленные исследования, причины гестоза до конца остаются неизвестными. Полагают, что основная причина — воздействие на материнский организм чужеродных (отцовских) компонентов плодного яйца. Важную роль в развитии заболевания играют нарушения взаимоотношений центральной нервной системы и внутренних органов. Особенно предрасположены к развитию раннего гестоза женщины с заболеваниями желудочно-кишечного тракта, печени, астеновегетативными нарушениями. Значительное влияние на появление симптомов раннего гестоза у беременных оказывают психогенные факторы (отрицательные эмоции, страх за исход беременности, семейные конфликты), а также нежелательность настоящей беременности или неготовность к ней.
При легком течении гестоза беспокоит повышенная чувствительность к запахам, тошнота, рвота не более 2-3 раз в день, чаще натощак. В случае, когда рвота наступает более трех раз в день, снижается аппетит, нарушаются вкусовые и обонятельные ощущения, слюнотечение может быть 1л в сутки и более, снижается масса тела, тогда ранний гестоз при беременности нуждается в лечении.
Лечение
Лечение гестоза легкой степени проводится амбулаторно, в домашних условиях. При более тяжелых формах лечение проводится в стационаре. В первую очередь используются немедикаментозные методы лечения — физиотерапия, иглорефлексотерапия, психотерапия, электросон, гипноз. Медикаментозное лечение гестоза должно быть комплексным. Используются средства, нормализующие функцию центральной нервной системы и угнетающие рвотный рефлекс. Проводятся внутривенные вливания солевых растворов, глюкозы, витаминов. Обычно вводится до 2-2,5 литров растворов за сутки. В ряде случаев назначаются средства, заменяющие обычное питание. При лечении беременных, страдающих ранним гестозом, необходимо следить за биохимическими показателями крови, анализами мочи. В редких случаях, при чрезмерной (т.н. неукротимой) рвоте, которая сопровождается общим истощением, приходится ставить вопрос о прерывании беременности.
Рекомендации специалистов
Несколько советов женщинам, у которых есть симптомы раннего гестоза:
Прислушивайтесь к своим вкусовым желаниям, ешьте только то, что хочется. Пища должна быть легкоусвояемой, содержать достаточно витаминов;
Ешьте небольшими порциями каждые 3-4 часа. При тошноте облегчение приносит процесс жевания (сухофрукты, орешки, сушки, соленые сухарики, лимон и др.);
Если тошнота начинается утром, после подъема, то можно организовать завтрак в постель. В любом случае рекомендуется что-нибудь съесть – кусочек белого хлеба или булки, сухарик, сладкий чай. Не спешите первым делом после подъема чистить зубы!;
Рекомендуется питаться всухомятку: пища отдельно, напитки сами по себе. В некоторых случаях помогают смеси и пюре для детского питания, белковые смеси для беременных (фемилак, берламин-модулар, энипит). Обязательно включайте в рацион щелочную минеральную воду. Общее количество выпиваемой жидкости может быть увеличено до 2-2,5 л.
При слюнотечении хорошо полоскать рот настоем мяты, шалфея, ромашки.
Чем опасен поздний гестоз?
Поздний гестоз (поздний токсикоз) развивается во второй половине беременности, после 20-й недели и проявляется отеками, повышением артериального давления и появлением белка в моче. Причины развития этого осложнения беременности до конца не выяснены. По одной из современных теорий, развитие позднего гестоза связано с выработкой материнским организмом иммунных антител против клеток развивающегося плода. Эти антитела оказывают повреждающее действие на стенку кровеносных сосудов (прежде всего, мелких сосудов почек и плаценты). В результате просвет сосудов сужается, ток крови по ним замедляется, в кровотоке появляются микротромбы, которые нарушают кровообращение в сосудах, питающих кровью жизненно важные органы. Спазм кровеносных сосудов и изменение структуры их стенок приводит к появлению отеков, повышению артериального давления, нарушению функции почек и плаценты. В результате развивается плацентарная недостаточность, замедляются темпы роста и развития плода, повышается риск его гипоксии. Чем раньше появляются симптомы позднего гестоза, тем тяжелее он протекает и тем более неблагоприятен прогноз для как для мамы, так и для плода.
Как протекает гестоз?
Заболевание обычно начинается с отеков нижних конечностей (трудно одевать привычную обувь), затем появляется утренняя скованность и отечность кистей (трудно с пальца снять кольцо), отеки на животе (остается след от нижнего белья) и, наконец, одутловатость лица. При измерении артериального давления обращает внимание ассиметрия цифр АД на левой и правой руках. Если эту стадию гестоза не лечить, повышается артериальное давление, в моче появляется белок, а отеки становятся более заметными. Давление выше 135/85 мм ртутного столба при беременности является повышенным, при величине диастолического (нижнего) давления 95 мм рт.ст развивается стойкий спазм сосудов плаценты и нарушаются условия для развития плода, а величина диастолического артериального давления выше 110 мм рт.ст. опасна не только жизни плода, но может вызвать серьезные осложнения у матери.
Особенностью позднего гестоза является то, что будущих мам долгое время при наличии заболевания ничего не беспокоит. Они часто не следуют рекомендациям врача и неохотно ложатся в стационар для лечения. И напрасно. Если не проводить лечение заболевания на ранних стадиях, оно переходит в более тяжелые стадии – преэклапсию и эклампсию. На фоне повышенного артериального давления, отеков и высокого содержания белка в моче (свыше 1 г\л в разовой порции мочи) у беременной женщины развивается головная боль, тошнота, рвота, нарушения зрения (“мелькают мушки перед глазами”). Это симптомы развивающегося отека мозга. Если на этом этапе женщине не оказать медицинскую помощь, ее состояние быстро будет ухудшаться и разовьется эклампсия. У беременной женщины внезапно развиваются судороги, потеря сознания. Преэклампсия и эклампсия могут закончится тяжелейшими осложнениями – кровоизлиянием в мозг, отслойке плаценты внутриутробной смерти плода, отслойке сетчатки, массивному кровотечению. Лечение тяжелых форм позднего гестоза проводится только в родильном доме. После стабилизации состояния беременной обычно приходится проводить бережное родоразрешение.
Профилактика гестоза
Профилактика позднего гестоза заключается в создании правильного режима труда и отдыха беременной. Необходимо оградить беременную от работы в ночную смену, при появлении первых признаков заболевания ее следует вообще освободить от трудовой деятельности и создать охранительный режим, обеспечив спокойное эмоциональное состояние беременной.Назначаются отвары успокоительных трав (пустырника, валерианы), комплексные растительные препараты – персен, новапассит, саносан; препараты, содержащие ионы магния – магнеВ6, магнелис или магнерот. Значительно ограничивать количество выпиваемой жидкости не следует, лучше пить зеленый чай, отвары шиповника минеральную воду. При отеках рекомендуются мочегонные сборы, содержащие лист брусники, толокнянку и другие.
При нарастании отеков, повышении артериального давления, появлении белка в моче лечение необходимо проводить в условиях стационара.
Публикации в СМИ
Гестозы
Гестоз (поздний токсикоз беременных) — симптомокомплекс, возникающий при патологическом течении беременности; включает триаду симптомов — стойкое повышение АД, протеинурию, возникновение отёков. Гестозы — третья по частоте причина материнской смертности.
Этиология и патогенез — см. Преэклампсия.
Факторы риска • Эссенциальная артериальная гипертензия • Заболевания почек • Вегетативно-сосудистая дистония • СД • Первые роды в юном и зрелом возрасте (юные и возрастные первородящие) • Ожирение • Гестоз во время предыдущей беременности • Ревматизм.
Классификация • Доклиническая стадия гестоза — прегестоз • Водянка беременных — I, II, III, IV степени •• I степень — отёки только нижних конечностей •• II степень — отёки нижних конечностей и кожи живота •• III степень — отёки нижних конечностей, живота и лица •• IV степень — анасарка • ОПГ-гестоз (отёки, протеинурия, артериальная гипертензия — триада Цангенмейстера): лёгкой, средней и тяжёлой степеней • Преэклампсия • Эклампсия. Примечание. Все перечисленные выше симптомы можно связывать с беременностью, если они появляются после 20 нед беременности, во время родов и в течение 48 ч после родов.
Прегестоз • Патологическая прибавка массы тела (как результат задержки воды в организме) • Асимметрия АД на обеих руках (не более 10 мм рт.ст.) • Определение добавочного АД — разница между утренним АД и АД, измеренным через 1,5–2 ч (например, во время обхода): увеличение диастолического АД на 10 мм рт.ст. и более • Измерение АД после изменения положения тела: сначала измеряют АД в положении на левом боку, затем после поворота на спину дважды — сразу же после изменения положения тела и через 5 мин после этого. При увеличении АД на 20 мм рт.ст. можно предполагать наличие прегестоза.
ОПГ-гестоз. Существует два альтернативных метода оценки тяжести гестоза
• Оценка тяжести на основании объективного состояния беременной •• ОПГ-гестоз лёгкой степени тяжести: ••• АД 130–150/80–90 мм рт.ст ••• пульсовое давление не менее 50 мм рт.ст ••• протеинурия до 1 г/л, почасовой диурез выше 50 мл/ч ••• отёки только на нижних конечностях ••• количество тромбоцитов периферической крови не менее 180 ´ 10 9 /л ••• Ht составляет 36–38% •• ОПГ-гестоз средней степени тяжести ••• АД до 170/100 мм рт.ст ••• пульсовое давление не менее 40 мм рт.ст ••• протеинурия до 3 г/л, могут быть гиалиновые цилиндры ••• отёки на нижних конечностях и передней брюшной стенке, почасовой диурез не менее 40 мл/ч ••• количество тромбоцитов периферической крови 150–180 ´ 10 9 /л ••• Ht составляет 39–42% •• ОПГ-гестоз тяжёлой степени ••• АД выше 170/100 мм рт.ст ••• пульсовое давление меньше 40 мм рт.ст ••• протеинурия более 3 г/л ••• ОАМ — почечный эпителий и зернистые цилиндры ••• генерализованные отёки, затруднённое носовое дыхание ••• почасовой диурез менее 40 мл/ч ••• количество тромбоцитов периферической крови 120–150 ´ 10 9 /л ••• Ht >42%.
• Комплексный подход с учётом длительности гестоза, выраженности нарушения состояния беременной и плода. Оценка степени тяжести гестозов по Савельевой Г.М. (в баллах) •• Протеинурия (г/л): отсутствует (0), 0,033–0,132 (1), 0,132–1,0 (2), 1 и выше (3) •• Отёки: отсутствуют (0); на голенях или патологическая прибавка массы тела (1); на голенях (2); отёк голеней и других частей тела (3) •• Систолическое АД (мм рт.ст.): до 130 (0), 130–150 (1), 150–170 (2), 170 и выше (3) •• Диастолическое АД (мм рт.ст.): до 85 (0), 85–90 (1), 90–110 (2), 110 и выше (3) •• Срок беременности, на котором диагностирован гестоз: гестоз не диагностирован (0); 36–40 нед или в родах (1); 30–35 нед (2); 24 нед (3) •• Гипотрофия плода: отсутствует (0–1); отставание на 1–2 нед (2); отставание на 3 нед и более (3) •• Фоновые заболевания: отсутствуют (0); появились до беременности (1); появились во время беременности (2); появление заболевания вне и во время беременности (3). Итого: • 7 баллов и меньше — лёгкая степень • 8–11 баллов — средняя степень • 12 баллов и более — тяжёлая степень.
Преэклампсия и эклампсия — см. Преэклампсия, Эклампсия.
ЛЕЧЕНИЕ
Конечная цель проводимых мероприятий — пролонгирование беременности до срока, благоприятного для родоразрешения, с наименьшим риском для матери и плода.
Тактика ведения
• Амбулаторное лечение следует проводить только при прегестозе. Рекомендации при наличии прегестоза •• Сбалансированная диета, прогулки, сон не менее 9 ч в сутки •• Лёгкая гимнастика, физиопрофилактические упражнения, электросон •• Фитотерапия (корень валерианы, трава пустырника, лист брусники, плоды шиповника и т.д.) •• Витамины — гендевит, аскорутин •• Ксантинола никотинат, никотиновая кислота, оротовая кислота, калиевая соль •• Ультразвуковые процедуры в импульсном режиме на область почек — 7–10 сеансов.
• При появлении признаков гестоза показана госпитализация! •• Строгий постельный режим; разрешено ходить только до туалета •• Каждый день определяют массу тела, содержание белка в моче, АД, уровень креатинина в сыворотке крови и количество тромбоцитов •• Регулярно оценивают состояние плода с помощью частого проведения нестрессового теста, сократительного стрессового теста и УЗИ •• Диета: продукты молочно-растительного и животного происхождения; продукты употребляют отварными, умеренно недосоленными; исключают острые, жареные блюда, вызывающие чувство жажды; энергетическая ценность — до 3000 ккал/сут, количество жидкости — 1200–1300 мл/сут; витамины назначают в виде травяных витаминных сборов или в таблетированном виде •• Седативная терапия •• Снижение АД •• Улучшение маточно-плацентарного кровотока •• Коррекция нарушений гемостаза.
Лекарственная терапия
• Транквилизаторы, седативные средства, антигистаминные препараты.
• Для ликвидации сосудистого спазма •• Спазмолитики •• Магния сульфат — см. Гипертензия артериальная при беременности •• Метилдопа — 0,25 г 3–4 р/сут •• Гидралазин, начиная с 20–40 мг/сут до 200 мг в/в (при необходимости) •• Клонидин 0,075 мг 2–4 р/сут внутрь или 0,5–1,5 мл 1% р-ра в/м или в/в в 20 мл 0,9% р-ра натрия хлорида (медленно!) •• Пропранолол •• Нифедипин 10–20 мг 3–4 р/сут или 300 мг в/в капельно •• Азаметония бромид, гексаметония бензосульфонат, пемпидин. Следует учесть, что при сочетании с дроперидолом возможно резкое снижение АД, особенно опасное при сопутствующей кровопотере.
• Для улучшения маточно-плацентарного кровообращения •• Реополиглюкин •• Белковые препараты •• Глюкозо-прокаиновая смесь (глюкоза 20% р-р 150 мл, прокаин 1% р-р 100 мл, инсулин 8 ЕД) •• Фенотерол 0,02 мг/кг в 200 мл 10% р-ра глюкозы.
• Коррекция нарушений гемостаза — пентоксифиллин, ксантинола никотинат, витамин Е, ацетилсалициловая кислота, кокарбоксилаза, фолиевая кислота.
• Лечение инфекции мочевых путей.
Родоразрешение
• Показания к родоразрешению •• увеличение протеинурии •• нарастание артериальной гипертензии •• нарушения состояния плода (отрицательный результат нестрессового теста, положительный результат сократительного стрессового теста, патологические изменения биофизического профиля) •• продолжительность гестоза лёгкой степени тяжести более 2 нед, средней степени — более 5–7 дней.
• Ведение родов через естественные родовые пути •• Обязательно длительное поэтапное обезболивание родов тримеперидином, спазмолитиками в сочетании с антигистаминными средствами, прокаином, эпидуральной анестезией •• Раннее вскрытие плодного пузыря •• Применение окситоцина, Пг с целью регуляции родовой деятельности •• Продолжение терапии гестоза •• В конце I периода родов и в потугах показана управляемая гипотензия •• Выключение потуг при тяжёлом гестозе •• Профилактика гипоксии плода •• Профилактика гипотонического кровотечения.
• Отношение лецитин/сфингомиелин (Л/С) — важный показатель зрелости плода. Желательно пролонгирование беременности до тех пор, пока отношение Л/С не станет больше 2, но это может оказаться невозможным при прогрессировании артериальной гипертензии. Однако отношение Л/С может достичь достаточного уровня раньше, чем обычно, т.к. любое стрессовое воздействие ускоряет созревание лёгких плода.
• Кесарево сечение — метод родоразрешения при неподготовленной шейке матки (например, при недоношенной беременности).
Послеродовый период
Обычно после родов наступает быстрое улучшение состояния пациентки, хотя изредка возможно временное ухудшение. Эклампсия может развиться в любой момент в течение первых 48 ч после родов. Клинические проявления гестоза могут сохраняться в течение 2 нед после родов, поэтому продолжение лечения гестоза в послеродовом периоде — обязательно •• Магния сульфат (непосредственно до или во время родов введение не рекомендуют, т.к. возможно развитие слабости родовой деятельности) назначают после родов •• Гипотензивная терапия (например, гидралазин) — прерывистые курсы при диастолическом АД 110 мм рт.ст. или выше.
Сокращения • ОПГ (от: отёк, протеинурия, гипертензия артериальная) • Л/С — отношение лецитина к сфингомиелину.
МКБ-10 • O10 Существовавшая ранее гипертензия, осложняющая беременность, роды и послеродовой период • O11 Существовавшая ранее гипертензия с присоединившейся протеинурией • O12 Вызванные беременностью отеки и протеинурия без гипертензии • O13 Вызванная беременностью гипертензия без значительной протеинурии • O14 Вызванная беременностью гипертензия со значительной протеинурией • O15 Эклампсия • O16 Гипертензия у матери неуточнённая • P00.0 Поражения плода и новорождённого, обусловленные гипертензивными расстройствами у матери
Примечание • Причины материнской смертности •• Аборт, производимый или возникший вне лечебного учреждения, или аборты неустановленной этиологии — 21,5% •• Кровотечение во время беременности и родов — 14,1% •• Гестоз — 11,4% •• Внематочная беременность — 9,2% •• Сепсис во время родов или в послеродовом периоде — 4,6% •• Медицинский аборт — 2,7% •• Другие осложнения беременности, родов и послеродового периода — 36,5%.
Код вставки на сайт
Гестозы
Гестоз (поздний токсикоз беременных) — симптомокомплекс, возникающий при патологическом течении беременности; включает триаду симптомов — стойкое повышение АД, протеинурию, возникновение отёков. Гестозы — третья по частоте причина материнской смертности.
Этиология и патогенез — см. Преэклампсия.
Факторы риска • Эссенциальная артериальная гипертензия • Заболевания почек • Вегетативно-сосудистая дистония • СД • Первые роды в юном и зрелом возрасте (юные и возрастные первородящие) • Ожирение • Гестоз во время предыдущей беременности • Ревматизм.
Классификация • Доклиническая стадия гестоза — прегестоз • Водянка беременных — I, II, III, IV степени •• I степень — отёки только нижних конечностей •• II степень — отёки нижних конечностей и кожи живота •• III степень — отёки нижних конечностей, живота и лица •• IV степень — анасарка • ОПГ-гестоз (отёки, протеинурия, артериальная гипертензия — триада Цангенмейстера): лёгкой, средней и тяжёлой степеней • Преэклампсия • Эклампсия. Примечание. Все перечисленные выше симптомы можно связывать с беременностью, если они появляются после 20 нед беременности, во время родов и в течение 48 ч после родов.
Прегестоз • Патологическая прибавка массы тела (как результат задержки воды в организме) • Асимметрия АД на обеих руках (не более 10 мм рт.ст.) • Определение добавочного АД — разница между утренним АД и АД, измеренным через 1,5–2 ч (например, во время обхода): увеличение диастолического АД на 10 мм рт.ст. и более • Измерение АД после изменения положения тела: сначала измеряют АД в положении на левом боку, затем после поворота на спину дважды — сразу же после изменения положения тела и через 5 мин после этого. При увеличении АД на 20 мм рт.ст. можно предполагать наличие прегестоза.
ОПГ-гестоз. Существует два альтернативных метода оценки тяжести гестоза
• Оценка тяжести на основании объективного состояния беременной •• ОПГ-гестоз лёгкой степени тяжести: ••• АД 130–150/80–90 мм рт.ст ••• пульсовое давление не менее 50 мм рт.ст ••• протеинурия до 1 г/л, почасовой диурез выше 50 мл/ч ••• отёки только на нижних конечностях ••• количество тромбоцитов периферической крови не менее 180 ´ 10 9 /л ••• Ht составляет 36–38% •• ОПГ-гестоз средней степени тяжести ••• АД до 170/100 мм рт.ст ••• пульсовое давление не менее 40 мм рт.ст ••• протеинурия до 3 г/л, могут быть гиалиновые цилиндры ••• отёки на нижних конечностях и передней брюшной стенке, почасовой диурез не менее 40 мл/ч ••• количество тромбоцитов периферической крови 150–180 ´ 10 9 /л ••• Ht составляет 39–42% •• ОПГ-гестоз тяжёлой степени ••• АД выше 170/100 мм рт.ст ••• пульсовое давление меньше 40 мм рт.ст ••• протеинурия более 3 г/л ••• ОАМ — почечный эпителий и зернистые цилиндры ••• генерализованные отёки, затруднённое носовое дыхание ••• почасовой диурез менее 40 мл/ч ••• количество тромбоцитов периферической крови 120–150 ´ 10 9 /л ••• Ht >42%.
• Комплексный подход с учётом длительности гестоза, выраженности нарушения состояния беременной и плода. Оценка степени тяжести гестозов по Савельевой Г.М. (в баллах) •• Протеинурия (г/л): отсутствует (0), 0,033–0,132 (1), 0,132–1,0 (2), 1 и выше (3) •• Отёки: отсутствуют (0); на голенях или патологическая прибавка массы тела (1); на голенях (2); отёк голеней и других частей тела (3) •• Систолическое АД (мм рт.ст.): до 130 (0), 130–150 (1), 150–170 (2), 170 и выше (3) •• Диастолическое АД (мм рт.ст.): до 85 (0), 85–90 (1), 90–110 (2), 110 и выше (3) •• Срок беременности, на котором диагностирован гестоз: гестоз не диагностирован (0); 36–40 нед или в родах (1); 30–35 нед (2); 24 нед (3) •• Гипотрофия плода: отсутствует (0–1); отставание на 1–2 нед (2); отставание на 3 нед и более (3) •• Фоновые заболевания: отсутствуют (0); появились до беременности (1); появились во время беременности (2); появление заболевания вне и во время беременности (3). Итого: • 7 баллов и меньше — лёгкая степень • 8–11 баллов — средняя степень • 12 баллов и более — тяжёлая степень.
Преэклампсия и эклампсия — см. Преэклампсия, Эклампсия.
ЛЕЧЕНИЕ
Конечная цель проводимых мероприятий — пролонгирование беременности до срока, благоприятного для родоразрешения, с наименьшим риском для матери и плода.
Тактика ведения
• Амбулаторное лечение следует проводить только при прегестозе. Рекомендации при наличии прегестоза •• Сбалансированная диета, прогулки, сон не менее 9 ч в сутки •• Лёгкая гимнастика, физиопрофилактические упражнения, электросон •• Фитотерапия (корень валерианы, трава пустырника, лист брусники, плоды шиповника и т.д.) •• Витамины — гендевит, аскорутин •• Ксантинола никотинат, никотиновая кислота, оротовая кислота, калиевая соль •• Ультразвуковые процедуры в импульсном режиме на область почек — 7–10 сеансов.
• При появлении признаков гестоза показана госпитализация! •• Строгий постельный режим; разрешено ходить только до туалета •• Каждый день определяют массу тела, содержание белка в моче, АД, уровень креатинина в сыворотке крови и количество тромбоцитов •• Регулярно оценивают состояние плода с помощью частого проведения нестрессового теста, сократительного стрессового теста и УЗИ •• Диета: продукты молочно-растительного и животного происхождения; продукты употребляют отварными, умеренно недосоленными; исключают острые, жареные блюда, вызывающие чувство жажды; энергетическая ценность — до 3000 ккал/сут, количество жидкости — 1200–1300 мл/сут; витамины назначают в виде травяных витаминных сборов или в таблетированном виде •• Седативная терапия •• Снижение АД •• Улучшение маточно-плацентарного кровотока •• Коррекция нарушений гемостаза.
Лекарственная терапия
• Транквилизаторы, седативные средства, антигистаминные препараты.
• Для ликвидации сосудистого спазма •• Спазмолитики •• Магния сульфат — см. Гипертензия артериальная при беременности •• Метилдопа — 0,25 г 3–4 р/сут •• Гидралазин, начиная с 20–40 мг/сут до 200 мг в/в (при необходимости) •• Клонидин 0,075 мг 2–4 р/сут внутрь или 0,5–1,5 мл 1% р-ра в/м или в/в в 20 мл 0,9% р-ра натрия хлорида (медленно!) •• Пропранолол •• Нифедипин 10–20 мг 3–4 р/сут или 300 мг в/в капельно •• Азаметония бромид, гексаметония бензосульфонат, пемпидин. Следует учесть, что при сочетании с дроперидолом возможно резкое снижение АД, особенно опасное при сопутствующей кровопотере.
• Для улучшения маточно-плацентарного кровообращения •• Реополиглюкин •• Белковые препараты •• Глюкозо-прокаиновая смесь (глюкоза 20% р-р 150 мл, прокаин 1% р-р 100 мл, инсулин 8 ЕД) •• Фенотерол 0,02 мг/кг в 200 мл 10% р-ра глюкозы.
• Коррекция нарушений гемостаза — пентоксифиллин, ксантинола никотинат, витамин Е, ацетилсалициловая кислота, кокарбоксилаза, фолиевая кислота.
• Лечение инфекции мочевых путей.
Родоразрешение
• Показания к родоразрешению •• увеличение протеинурии •• нарастание артериальной гипертензии •• нарушения состояния плода (отрицательный результат нестрессового теста, положительный результат сократительного стрессового теста, патологические изменения биофизического профиля) •• продолжительность гестоза лёгкой степени тяжести более 2 нед, средней степени — более 5–7 дней.
• Ведение родов через естественные родовые пути •• Обязательно длительное поэтапное обезболивание родов тримеперидином, спазмолитиками в сочетании с антигистаминными средствами, прокаином, эпидуральной анестезией •• Раннее вскрытие плодного пузыря •• Применение окситоцина, Пг с целью регуляции родовой деятельности •• Продолжение терапии гестоза •• В конце I периода родов и в потугах показана управляемая гипотензия •• Выключение потуг при тяжёлом гестозе •• Профилактика гипоксии плода •• Профилактика гипотонического кровотечения.
• Отношение лецитин/сфингомиелин (Л/С) — важный показатель зрелости плода. Желательно пролонгирование беременности до тех пор, пока отношение Л/С не станет больше 2, но это может оказаться невозможным при прогрессировании артериальной гипертензии. Однако отношение Л/С может достичь достаточного уровня раньше, чем обычно, т.к. любое стрессовое воздействие ускоряет созревание лёгких плода.
• Кесарево сечение — метод родоразрешения при неподготовленной шейке матки (например, при недоношенной беременности).
Послеродовый период
Обычно после родов наступает быстрое улучшение состояния пациентки, хотя изредка возможно временное ухудшение. Эклампсия может развиться в любой момент в течение первых 48 ч после родов. Клинические проявления гестоза могут сохраняться в течение 2 нед после родов, поэтому продолжение лечения гестоза в послеродовом периоде — обязательно •• Магния сульфат (непосредственно до или во время родов введение не рекомендуют, т.к. возможно развитие слабости родовой деятельности) назначают после родов •• Гипотензивная терапия (например, гидралазин) — прерывистые курсы при диастолическом АД 110 мм рт.ст. или выше.
Сокращения • ОПГ (от: отёк, протеинурия, гипертензия артериальная) • Л/С — отношение лецитина к сфингомиелину.
МКБ-10 • O10 Существовавшая ранее гипертензия, осложняющая беременность, роды и послеродовой период • O11 Существовавшая ранее гипертензия с присоединившейся протеинурией • O12 Вызванные беременностью отеки и протеинурия без гипертензии • O13 Вызванная беременностью гипертензия без значительной протеинурии • O14 Вызванная беременностью гипертензия со значительной протеинурией • O15 Эклампсия • O16 Гипертензия у матери неуточнённая • P00.0 Поражения плода и новорождённого, обусловленные гипертензивными расстройствами у матери
Примечание • Причины материнской смертности •• Аборт, производимый или возникший вне лечебного учреждения, или аборты неустановленной этиологии — 21,5% •• Кровотечение во время беременности и родов — 14,1% •• Гестоз — 11,4% •• Внематочная беременность — 9,2% •• Сепсис во время родов или в послеродовом периоде — 4,6% •• Медицинский аборт — 2,7% •• Другие осложнения беременности, родов и послеродового периода — 36,5%.