У годовалого ребенка водяной прыщики на голове что это
Пузырчатка (пемфигус) у детей: симптомы, которые требуют обращения к дерматологу
Пузырчатка (пемфигус) у детей: симптомы, которые требуют обращения к дерматологу
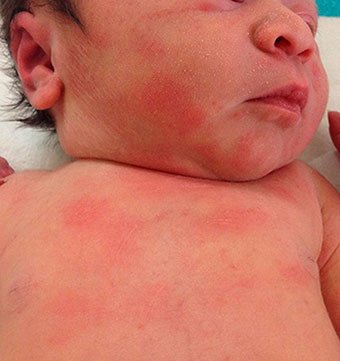
Пузырчатка (пемфигус) – редкое дерматологическое заболевание, связанное с аутоиммунными нарушениями в организме человека: иммунная система по ошибке атакует здоровые ткани, в результате чего на коже и слизистых оболочках возникают болезненные «пузырьки» (волдыри).
Пузырчатка – незаразная болезнь и не может передаваться от одного человека другому. В то же время она опасна для самого больного и требует немедленного обращения к врачу.
Пузырчатка у детей
Пемфигус чаще встречается во взрослом возрасте, однако известны случаи развития пузырчатки у детей. Поскольку пемфигус – состояние очень опасное, крайне важно вовремя его диагностировать и как можно быстрее начать лечение. На сегодня дерматологи накопили достаточно опыта в этой сфере, что позволяет
снизить риск опасных осложнений пузырчатки у детей (например, бактериальных инфекций) контролировать проявления заболевания, улучшая качество жизни ребенка.
Симптомы пузырчатки
Чаще всего болезнь поражает слизистые оболочки в таких областях, как рот, горл, нос, глаза, гениталии (слизистые оболочки половых органов) и легкие. Пузырчатка обычно начинается с поражений во рту, а затем распространяется на коже.
Классические симптомы пузырчатки:
болезненные волдыри на слизистой оболочке рта или коже пузыри у поверхности кожи могут то исчезать, то появляться вновь волдыри могут сочиться, оставлять после себя корки или вызывать шелушение
Как диагностируют пузырчатку
Вначале дерматолог обследует состояние слизистых и кожи, осмотрит пузыри в поисках индикатора состояния, называемого симптомом Никольского: при легком трении ватным тампоном или пальцем здоровой с виду кожи верхние слои эпидермиса отслаиваются и обнажается мокнущая поверхность.
Затем для подтверждения диагноза врач может провести биопсию зоны поражения (волдыря), просмотрев образец ткани под микроскопом. В лаборатории в образце могут быть найдены аномальные антитела, которые помогут специалисту определить тип пузырчатки.
Типы пузырчатки
Пузырчатка обыкновенная (Pemphigus vulgaris) – наиболее распространенный тип этого заболевания, симптомы которого обычно сначала появляются во рту и не зудят, но могут быть болезненными. Волдыри могут появиться на коже, а иногда и на половых органах. Листовидная или эксфолиативная пузырчатка (Pemphigus foliaceus) не сопровождается образованием пузырей во рту. Волдыри сначала появляются на лице и коже головы. Затем на груди и спине появляются волдыри, которые, как правило, но безболезненны. Вегетирующая пузырчатка, или болезнь Нейманна (Pemphigus vegetans) сопровождается образованием волдырей в паху, под руками и на ногах. Паранеопластическая пузырчатка – очень редкий тип пузырчатки, которая встречается у людей с некоторыми видами рака. Волдыри и язвы в этом случае могут появиться во рту, на губах и на коже. Также может вызвать проблемы с легкими.
Лечение пузырчатки
Пузырчатка (пемфигус) может быть опасным заболеванием, которое может вызвать серьезные осложнения. Поэтому крайне важно своевременно обратиться за врачебной помощью, гарантирующей адекватное лечение.
Лечение пузырчатки обычно включает использование кортикостероидов или иммуносупрессантов, которые подавляют избыточную активность иммунной системы. В последнее время для лечения этого состояния начали использовать новый класс лекарств, моноклональные антитела, также нормализующие активность иммунитета.
В очень серьезных случаях может потребоваться пройти процедуру, известную как плазмаферез. Плазмаферез необходим для удаления из кровотока токсичных антител, атакующих кожу.
Огромное значение имеет уход за ранами, которому обучает медицинский специалист. При адекватном лечении и надлежащем уходе удается достичь длительной ремиссии.
Отчего возникает пузырчатка (пемфигус)
Иммунная система человека вырабатывает особые белки, называемые антителами. В норме антитела нужны, чтобы атаковать вредные чужеродные вещества, такие как бактерии и вирусы. Однако если иммунная система по ошибке вырабатывает антитела против здоровой кожи и слизистых оболочек (против поверхности клеток кератиноцитов), в результате развивается такое состояние, как пемфигус.
В этом случае антитела разрушают нормальные связи между клетками, и между ними, в слоях кожи, накапливается жидкость, которая и приводит к образованию волдырей и эрозий. При этом, точная причина атаки иммунной системы на кожу неизвестна.
Установлено, что в очень редких случаях пузырчатку могут спровоцировать прием некоторых лекарств (пеницилламин, ингибиторы АПФ).
Прыщи на голове у ребенка
Различные высыпания на коже головы появлялись у людей еще тысячи лет назад. В сохранившихся свитках древних врачей нередко описывается такая проблема. Причем прыщи на голове у ребенка также были распространенной проблемой. Игнорировать ее нельзя ни в коем случае, так как малыш может начать расчесывать высыпания, что потом приведет к заражению инфекцией. Причины появления прыщей на коже головы детей могут отличаться в зависимости от возраста. Это связано с изменением потребностей организма и дифференцировки всех систем ребенка.
Прыщи на голове у грудничка
Часто мамы и папы в прямом смысле впадают в панику, когда видят какие-либо проблемы со здоровьем у малыша. Однако есть три причины, которые нельзя игнорировать при появлении прыщей на голове у новорожденного:
Но иногда ничего серьезного в том или ином симптоме нет. Например, прыщи на голове у грудничка могут быть вызваны:
Причины появления прыщей на голове у детей старшего возраста
Обычно врач педиатр рассматривает следующие причины появления прыщей на голове у детей старшего возраста:
Диагностика
В любом случаем, что бы исключить серьезные патологии, с которыми может быть связано появление прыщей на коже головы у ребенка, следует проконсультироваться с врачом педиатром.
Чтобы понять, почему прыщи на голове у новорожденного, иногда необходимо сдать анализы:
| Методика диагностики | Время |
|---|---|
| Общий анализ крови | 10 минут |
| Биохимический анализ крови | 10 минут |
| Гормональное исследование | 20 минут |
Главное, чтобы родители не боялись слез ребенка, так как в этом возрасте любое врачебное вмешательство воспринимается как угроза.
Для детей старшего возраста набор диагностического минимума такой же как и у детей грудного возраста. Показав ребенка врачу и выяснив причину появления прыщей, тем самым вы можете обезопасить свое чадо от возможным осложнений.
К какому специалисту обратиться?
Если у малыша на голове появляются прыщи, следует обратиться к врачу следующей специальности:
Лечение прыщей на голове у детей
От уровня тяжести заболевания зависит то, какие меры будут предприняты. Иногда такие высыпания доставляют много неудобств, ребенок чувствует сильную боль. Нередко приходится пить курс антибиотиков или проходить комплекс процедур. Но если болезнь не настолько тяжелая, то для лечение прыщей на голове у детей осуществляется при помощи следующих мер:
Все меры строго необходимо согласовать с врачом. Часть этих действий может дополнять и лекарственную терапию. Тогда можно будет быстро вылечить прыщи у новорожденных на лице и голове. Однако важно четко соблюдать требования доктора, иначе возможно ухудшение общего состояния ребенка.
Лечение детей в Москве
Квалифицированную помощь вам и вашему малышу окажут в медицинском центре, где работают не просто врачи, а чуткие и заботливые люди. Они с любовью отнесутся к каждому крохе и постараются минимизировать стресс от посещения клиники. Родители карапузов получат развернутые ответы на любые вопросы касательно выбора лечения или назначения анализов.
Профилактика гнойничковых высыпаний
У детей после рождения высыпания часто бывают физиологическими, они не должны вызывать особого беспокойства у родителей. Происходит адаптация кожных покровов в новом обитании – без воды, что часто сопровождается некоторыми проблемами. Как следствие, влияние любых негативных факторов может стать причиной появления кожной сыпи.
Первый детский медицинский центр предлагает услуги квалифицированных детских дерматологов в Саратове. Специалисты Центра нацелены не просто избавить Вашего ребенка от внешних симптомов заболевания, но и найти и устранить причину, вызвавшую его. Это очень важно, так как если не устранить причину болезни, она может рецидировать вновь и вновь, принимая хроническое течение.
Особенности детской кожи
При рождении у малышей кожа очень тонкая. Кожные покровы новорожденного почти вдвое меньше по толщине в сравнении с кожей взрослого человека. Уплотнение наружного слоя происходит с возрастом.
Кожа у новорожденных красного или лилового оттенка из-за близкого расположения к верхнему слою кровеносных сосудов и недостаточного слоя подкожной клеточной ткани, как следствие, кожа выглядит как «прозрачная». В особенности это явление выражено, если малыш замёрз – наблюдается появление мраморной сосудистой сеточки на теле.
С кожных покровов новорожденных влага испаряется быстрее. Дети в большей степени подвержены воздействию бактерий, вирусов, грибков и механическому влиянию. Утолщение кожи начинается в 2-3-летнем возрасте и заканчивается к 7 годам.
Пиодермия у ребенка
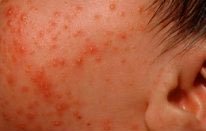
Если серьёзно относиться к гигиене малыша, можно предотвратить многие проблемы со здоровьем.Это относится и к кожным патологиям – дерматитам, имеющим многочисленные разновидности. Самая распространенная форма дерматита в детском возрасте (особенно в первые месяцы жизни) – пиодермия.
Пиодермия – гнойное кожное заболевание, представляющее собою группу патологий, развивающихся на фоне проникновения в кожу гноеродных микроорганизмов. Родители должны учитывать, какие есть пути передачи пиодермии: микробы передаются, когда ребёнок контактирует с больными или зараженным предметом.
Болезнь чаще всего диагностируют в детском возрасте, у нее есть много видов. Существует мнение, что причина возникновения пиодермии кроется в неправильном питании и нарушении гигиены. Хотя это не совсем правда. Данная кожная патология развивается под действием всевозможных патогенов: стрептококков, стафилококков, пневмококков, синегнойных палочек, кишечных палочек и пр.
Нередко организм человека является местом обитания некоторых микроорганизмов, которые активизируются при снижении защитных функций, что приводит к появлению их болезнетворных качеств.
Так как у новорожденных и детей грудного возраста защитная функция более ослабленная, пиодермия у таких пациентов протекает в тяжелой форме. Это происходит, если несвоевременно приступить к лечению и неправильно ухаживать за малышом. В организме детей, не достигших 2-месячного возраста, отсутствует самостоятельная выработка антител. Как следствие, немаловажным условием является ухода за кожей малыша по всему телу.
Причины пиодермии
Идеальные условия для образования пиодермии:
Грудные дети обладают тонким и рыхлым роговым слоем кожи, с легкостью поддающимся воздействию возбудителей.
Из-за переохлаждений и перегрева организма могут развиться гнойные кожные болезни. Пиодермия может сопровождать зудящий дерматоз, экзему, крапивницу, чесотку, нейродермит и т.д.
Также пиодермия может проявиться на фоне:
Профилактика пиодермии
Основные правила профилактики
При выборе постельного белья и одежды рекомендуется отдавать предпочтение изделиям из натуральной ткани. Хотя их внешний вид довольно скромный и неброский, но это поможет избежать раздражения кожи синтетическими тканями, швами и текстильными красителями, которые используются при окраске ярких детских вещей.
Детскую кожу с раннего возраста необходимо беречь от негативного влияния таких факторов, как сильный ветер, мороз, прямые солнечные лучи. Это способствует иссушению и обезвоживанию кожных покровов, что приводит к повышению их уязвимости и подверженности всевозможным инфекционным заболеваниям.
Детский дерматолог Саратов: куда обратиться за помощью?
Если появилась сыпь, не стоит ее лечиться самостоятельно.Запрещено самостоятельное механическое удаление и вскрытие корочек, гнойничков и пузырьков на теле новорожденного. Нередко подобные действия могут стать причиной присоединения инфекции к безобидным высыпаниям.
Детский дерматолог Первого детского медицинского центра проводет диагностику при помощи самых современных методов исследования. Также в условиях многопрофильного педиатрического центра возможна консультация смежных специалистов: аллерголог, педиатр, гастроэнтеролог, эндокринолог, невролог и др.
Не стоит забывать, что кожные патологии, как и любые другие болезни, легче предотвратить, выполняя профилактические мероприятия.
Записаться на прием к детскому дерматологу в Саратове в Первый ДМЦ можно прямо сейчас любым удобным для вас способом:
Сыпи у младенцев
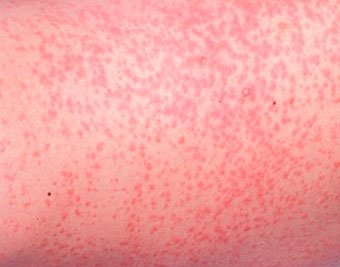
Младенцы щедры на различные высыпания. По «доброй» традиции большинство из них считают аллергическими со всеми вытекающими — строгая диета кормящей маме, перевод на искусственное вскармливание, назначение лечебных смесей На самом деле, истинные аллергические сыпи у младенцев не так уж и часто встречаются. К аллергическим заболеваниям, затрагивающим кожу у младенцев, можно отнести: атопический дерматит, острую крапивницу и отек Квинке. Острая крапивница крайне редка у младенцев- это острая аллергическая реакция в виде своеобразных высыпаний по типу волдырей (как при ожоге от крапивы, отсюда и название), которые внезапно появляются на коже и так же внезапно исчезают не оставляя после себя никакого следа, обычно не существуют на коже дольше суток и сопровождаются выраженным зудом, что проявляется в общем беспокойстве ребенка. Причиной, чаще всего, служат пищевые белки(например, коровьего молока), вирусные инфекции, укусы насекомых и лекарственные препараты (например, антибиотики). В тяжелых случаях может сопровождаться отеком и покраснением мягких тканей лица, шеи, гортани, рук, ног, гениталий или брюшной полости — отеком Квинке, который требует незамедлительной врачебной помощи.
Давайте разберемся, что чаще всего незаслуженно называют аллергией:
Токсическая эритема новорожденных — преходящая доброкачественная сыпь, точная причина появления неизвестна (возможно, вследствие раздражения кожи факторами внешней среды).
Появляется при рождении или в первые 24–48 часов жизни. Локализация — лицо, туловище, конечности, кроме ладоней и подошв. Исчезает самостоятельно в течение 5–7 дней, иногда, 3 недель. Лечения не требует.
Акне новорожденных (младенческие угри, неонатальный пустулез) — вызваны стимуляцией сальных желез ребенка андрогенами.
Пик высыпаний приходится на неделю жизни. Локализуется чаще на лице, иногда распространяется на волосистую часть головы, реже в воротниковую зону. Разрешаются самопроизвольно. Кожа требует очищения и увлажнения, в некоторых случаях, может потребоваться применение
лечебных кремов.
, которая возникает в плохо «вентилируемых» областях в результате закупорки потовых желез. Может возникать в любом возрасте.
Локализация — складки кожи, ягодицы и задняя поверхность туловища, иногда лицо (после сна). В зависимости от глубины поражения бывает — кристаллическая потница, красная потница, глубокая потница (поверхностная).
Длительность сыпи — от нескольких часов до нескольких дней.
Лечение — прохладные водные ванны, воздушные ванны, профилактика перегрева. Для лечения некоторых случаев красной и глубокой потницы могут применяться лосьоны, содержащие каламин и крема с кортикостероидами и антибиотиками.
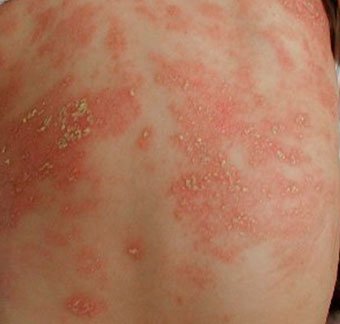
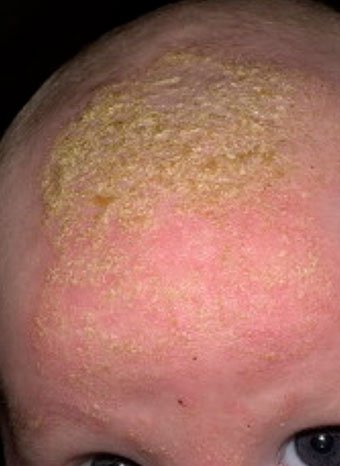
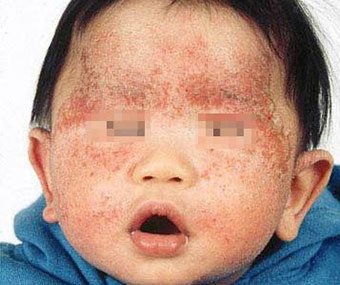
Себорейный дерматит — это кожное расстройство, которое формируется на богатых кожным салом областях. Точная причина неизвестна (определенная роль отводится кожному сапрофиту — грибку малассезия, который хорошо растет и размножается в сальном секрете).
Бывает очагами или распространенный, дерматит с отрубевидными чешуйками, которые на волосистой части головы могут образовывать корку («чепчик», гнейс).
Излюбленная локализация — волосистая часть головы, лицо, складки (!).
Начинаться может с — недели жизни или позже, разрешается спонтанно в течение нескольких недель или месяцев.
Лечение заключается в смягчении корок маслом или кремом с последующим их удалением, увлажнении кожи и, в некоторых случаях, нанесении противогрибковых и противовоспалительных кремов.
Простой контактный неспецифическое повреждение кожи вследствие длительного или многократного воздействия целого ряда веществ — слюна, соки фруктов, пенящиеся средства для ванн, моющие средства (их остатки на стенках ванны) У младенцев слюна зачастую вызывает дерматит в области контакта с соской и в складках шеи.
Как правило, устранение повреждающего агента и кратковременное назначение противовоспалительных кремов быстро приводит к выздоровлению, но некоторые дети настолько чувствительны, что выявить причинный фактор практически невозможно.
Пеленочный дерматит (прототип контактного дерматита) — поражение кожи, которое возникает под воздействием физических (перегрев), химических, ферментативных (контакт с потом, мочой и калом) и микробных факторов. Локализация — область подгузника или прилегания пеленок.
Лечение проводится с использованием аббревиатуры ABCDE (air, barrier, cleansing, diaper, education) — воздух, барьер, очищение, подгузник и обучение родителей. Помогает частая смена подгузников, обмывание кожи и тщательное ее просушивание. Эффективно предупреждает дерматит наложение на чистую кожу средств, полностью ее закрывающих (вазелин, цинковая паста). В упорных случаях могут быть рекомендованы лечебные крема, содержащие кортикостероиды, антибиотики или противогрибковые вещества.
А теперь пару слов об АД:
Атопический дерматит — это хроническое аллергическое воспаление кожи, генетически обусловленное, связанное с потерей кожного барьера и, ввиду этого, сопровождающееся сухостью, зудом и различными высыпаниями. В трети (!) случаев сочетается с пищевой аллергией (самые частые «виновники» — коровье молоко, куриное яйцо, пшеница, рыба, соя, орехи).
Стартует чаще не ранее 3х месяцев жизни.
Самая частая локализация до 2–3 лет — лицо (щеки, лоб, подбородок), выпуклые части конечностей (разгибательные поверхности) и туловище, никогда не бывает у младенцев в складках (!).
Обострения провоцируются различными факторами — стресс, сухой воздух, пот, пища (гистаминолибераторы), инфекции, контакт с табачным дымом, шерстью животных, грубой тканью, остатками моющих средств на одежде
Лечится тщательным уходом за кожей и использованием противовоспалительных кремов.
Существуют еще:
Псевдоаллергические реакции — это реакции внешне сходные с аллергическими (например, различные высыпания), но не являющиеся таковыми, ввиду не иммунного механизма их развития.
Лечение включает диетические рекомендации, уход за кожей, в некоторых случаях, применение антигистаминных препаратов и противовоспалительных кремов.
Клинические проявления атопического дерматита, простого контактного дерматита у высокочувствительных детей и проявление псевдоаллергических реакций бывают очень похожи друг на друга, поэтому основной задачей остается создание «кожного барьера» путем постоянного увлажнения кожи с помощью эмолиентов, купирование обострения противовоспалительными кремами и исключение провоцирующих обострение факторов.
И последнее:
Инфекции кожи — герпесвирусная, стафилококковая пузырчатка, кандидоз тоже бывают у младенцев, не стоит забывать о них. Обратиться ко врачу стоит немедленно, если ребенок вялый, лихорадит, отказывается от груди или бутылочки, высыпания на коже сопровождаются выделением гноя или покрыты гнойными корками, есть пузыри или группа пызырьков, эрозии (нарушение целостности кожи), выраженный отек и покраснение кожи.
Прыщики на лице малыша: виды, причины, устранение
Прыщики на лице малыша: виды, причины, устранение
В первые дни жизни кожа младенца может покрываться небольшими прыщами, имеющими различный вид, цвет и локализацию. Чтобы не волноваться и не гадать, почему вдруг вы столкнулись с этой напастью, лучше сразу ознакомиться с наиболее распространенными причинами ее возникновения и, в зависимости от того, какая именно в вашем случае повлекла за собой проблему, определиться с лечением. Далеко не все прыщики у детей нуждаются в нем, многие проходят самостоятельно.
Почему возникают прыщики?
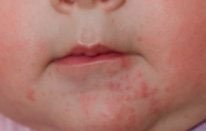
Их причина – это слишком большое количество материнских гормонов в организме младенца. После рождения организм малыша насыщен гормонами матери, оказывающими прямое влияние на состояние кожи. В свою очередь, это влечет за собой так называемые гормональные прыщи. С научной точки зрения их именуют акне новорожденных. Обычно такие прыщики локализуются на лице, а вот лечить их не нужно. Достаточно лишь следить за сухостью и чистотой кожных покровов. Акне не заразно и возникает не потому, что вы плохо следите за чистотой малыша. Если прыщики замечены в области лица, шеи и волос, то это именно акне.
Слишком активные сальные железы: угри
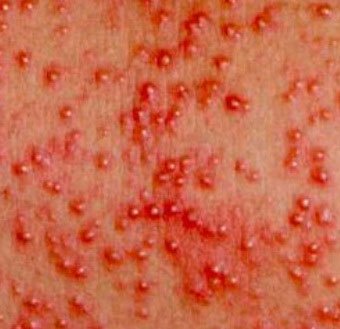
Когда ребенок появляется на свет, его железы работают активно и потому появляются прыщи. Подобные прыщи выглядят как угри, покрывающие существенные участки кожных покровов. В основном сыпь возникает через неделю после рождения и не проходит примерно месяц. Волноваться не нужно, если она никак не мешает ребенку. Данный вид прыщиков характеризуется скоплением гноя под кожей бело-желтого оттенка, у них красное основание и белый кончик.
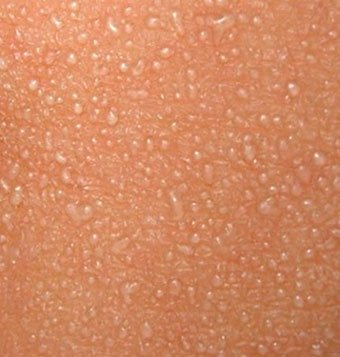
Небольшие белые прыщи на лице малыша, выглядящие как точки величиной с головку булавки, называют милии. Это скопление секрета сальных желез в протоках. Их нельзя никак устранять, а пройдут они сами. Если пытаться их выдавливать или прижигать, то можно повлечь проблемы в виде воспаления.
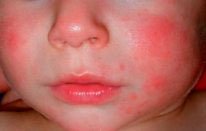
Нередко возникает из-за продукта, который съела мама, так как через грудное молоко малышу передаются не только полезные вещества, но и аллергены. Подобная реакция может возникнуть и на смеси для кормления. Дабы предупредить аллергию, лучше записывать все съеденные продукты и следить за состоянием малыша. Если вы заметили через 18 часов после употребления пищи красные прыщики у ребенка, то продукт, ставший их причиной, нужно убрать из рациона. Также аллергию может повлечь за собой стиральный порошок, стоит использовать только специальные его виды. Наконец, аллергенами становятся шерсть животных, пыльца растений и так далее. Типичный признак аллергии – это шелушения, корочки и мелкая сыпь на красных пятнах. Малыша с аллергической реакцией нужно непременно показать врачу.
Если ребенок одет слишком тепло или укутан не в меру, то он очень активно потеет. Его кожа все время остается влажной и покрывается прыщами. Вначале они возникают в районе шеи, а затем переходят и на лицо. Для избегания возникновения потницы следите за температурой в комнате, она не должна превышать 18-22 градусов Цельсия. Выбирайте для малыша одежду исключительно из натуральных тканей, подобранную по погоде.
В данном случае прыщики являются лишь симптомом кишечного недуга, потому стоит не заниматься самолечением, а обратиться к врачу.
Нужно ли лечить прыщики?
Как можно увидеть из этого материала, основная масса небольших белых прыщиков у детей проходит самостоятельно. Нужно лишь подождать, обычно уже к двухмесячному возрасту у детей полностью гладкая кожа без высыпаний. Выдавливать прыщи нельзя, иначе есть риск повреждения верхних слоев кожи, занесение инфекции и появления рубцов впоследствии.
Если вы сомневаетесь в причинах появления прыщей, обязательно посетите специалиста для постановки верного диагноза. Для облечения состояния ребенка можно порекомендовать следующие варианты:
Ни в коем случае не используйте для лечения фукорцин, сильный раствор марганцовки и зеленку, откажитесь от лосьонов со спиртом, так как все эти составы отрицательно скажутся на малыше. Стоит забыть и про жирные масла, мази, присыпку, настойку календулы, гормональные мази, кисломолочные бактерии, адсорбенты (например, смекту), антибиотики и антигистаминные средства. И, как уже говорилось, нельзя выдавливать прыщи любых видов у детей.
Профилактические меры
Практически все прыщи у малышей не являются опасными. Их возникновения легко избежать, если соблюдать ряд мер:
Если прыщи долго не проходят и мешают новорожденному, врачи обычно прописывают лекарственные препараты: Пантенол, Бепантен или Цинковую мазь.