У новорожденного частота сердцебиений выше чем у взрослого потому что
У новорожденного частота сердцебиений выше чем у взрослого потому что
«Только сердце больного человека бьется как часы» Джеймс Маккензи, 2010г.
«При помощи пульса можно узнать существование в организме болезни и предвидеть грядущие». Герофил Халкедонский, ок. 335 до н.э.
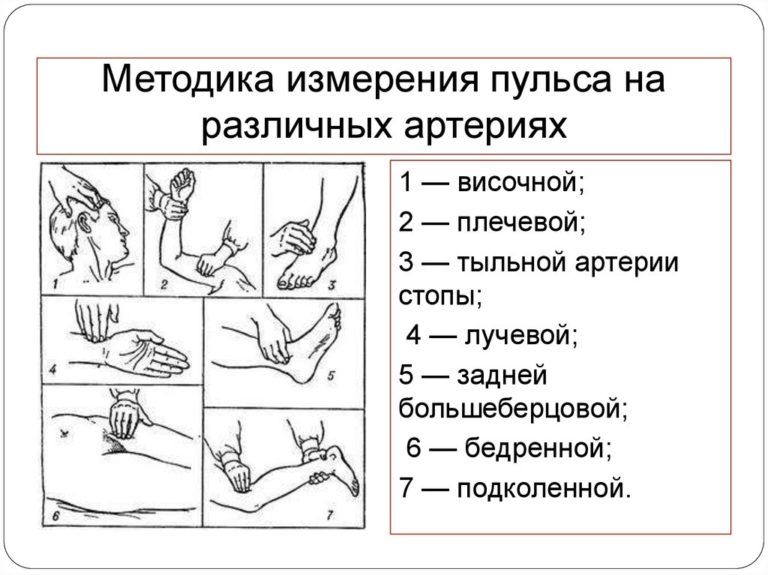
В экстренных ситуациях чаще используют исследование каротидного пульса: на сонной артерии, расположенной в области шеи, ниже подъязычной кости и кнаружи от щитовидного хряща (см.картинку).
При данном методе измерения следует мягко пальпировать артерию, при этом обследуемый должен сидеть или лежать. Чрезмерное сдавление сонных артерий может привести к обмороку или ишемии мозга. Нельзя пальпировать обе сонные артерии одновременно!
Можно научиться считать ЧСС и через фонендоскоп, но в этом случае Вам, скорее всего, понадобится консультация специалиста, так как выслушиваются два тона и надо различать, какой из них первый, по которому собственно ЧСС и считается. Подсчитывается количество колебаний сосудов за 15 секунд и умножается на 4 или за 10 секунд и умножается на 6.
Итак, будем исходить из того, что Вы уже умеете считать пульс у своего малыша.
Учащение ЧСС (тахикардия).
В связи с эластичностью грудной клетки, тонким подкожно-жировым слоем у ребенка, даже при небольшом учащении пульса, можно увидеть вибрацию передней грудной стенки, синхронную с сокращением сердца, что порой пугает родителей. Растущему организму необходим интенсивный обмен веществ, высокая потребность в кислороде. Поэтому, чем младше ребенок, тем ЧСС у него выше. Это знают все. Но где та граница, превышение которой уже нормой не является – это важный вопрос, вызывающий у многих родителей волнение.
Нормы ЧСС в покое и после нагрузки разные. Нагрузкой для грудного ребенка является кормление, плач, двигательная активность. Для более старших – ходьба, бег, сильные эмоции (как положительные, так и отрицательные).
Нормы ЧСС у детей в покое.
В таблице N1 представлено процентильное распределение ЧСС по возрастам – от 25‰ до 75‰ – это норма. От 75‰ до 98‰ – тахикардия, выше 98‰ – выраженная тахикардия, которая, как правило, всегда патологическая.
ЧСС после нагрузки определяется по формуле: (220-возраст) х 0,85.
Например, для 3-х летнего малыша это (220-3)х0,85 = 184 удара в минуту (для сравнения – в покое допускается до 137). Для самых дотошных родителей: если Вы посчитали и получили цифру, превышающую указанные нормы на 1-5 ударов, не стоит волноваться. Кроме того, Вы могли ошибиться, есть смысл измерить несколько раз. Все нормы – это усредненные величины и небольшое отклонение вполне допустимо. Кроме цифры, которую Вы получили при подсчете пульса, обязательно учитывается общее состояние ребенка: если он активный, веселый, с нормальным цветом кожных покровов, поводов для беспокойства, вероятнее всего, нет.
Кроме частоты пульса, многие родители обращают внимание на его ритмичность. Неритмичность пульса у ребенка, связанная с дыханием, является нормой. Если Вы можете попросить малыша задержать ненадолго дыхание, то пульс сразу становится ритмичнее.
NB! Если пульс значительно (на 10-20 и более ударов) превышает норму, если его неритмичность не связана с дыханием, ребенок бледный, вялый, носогубный треугольник серый, одышка – это повод обратиться к врачу.
Регистрация патологически учащенного пульса не обязательно связана с проблемами сердечно-сосудистой системы, но и патологией других внутренних органов, особенно ЖКТ и эндокринной системы. В рутинной практике, чаще всего, это дебют какого-то острого инфекционного заболевания, которое еще не проявило себя.
Урежение ЧСС (брадикардия). Как практикующий педиатр и кардиолог могу сказать, что на протяжении последних 10 лет число детей с пульсом реже средних показателей значительно увеличилось. Доказательной базы этого явления в доступной мне медицинской литературе нет, поэтому могу только предположить, что это может быть результатом повальной гиподинамии, увлечении гаджетами, о чем мы поговорим в отдельной беседе.
Если выявлен редкий пульс, это повод обратиться к детскому кардиологу. Но не удивляйтесь, если врач вместо ожидаемого Вами лечения посоветует больше двигаться, пребывать на открытом воздухе и контролировать данную ситуацию.? Иногда назначаются препараты, но их эффективность не доказана. Учитывая, что с возрастом пульс физиологически должен становиться реже, то у ребенка с брадикардией возможно его патологическое урежение, которое нельзя упустить.
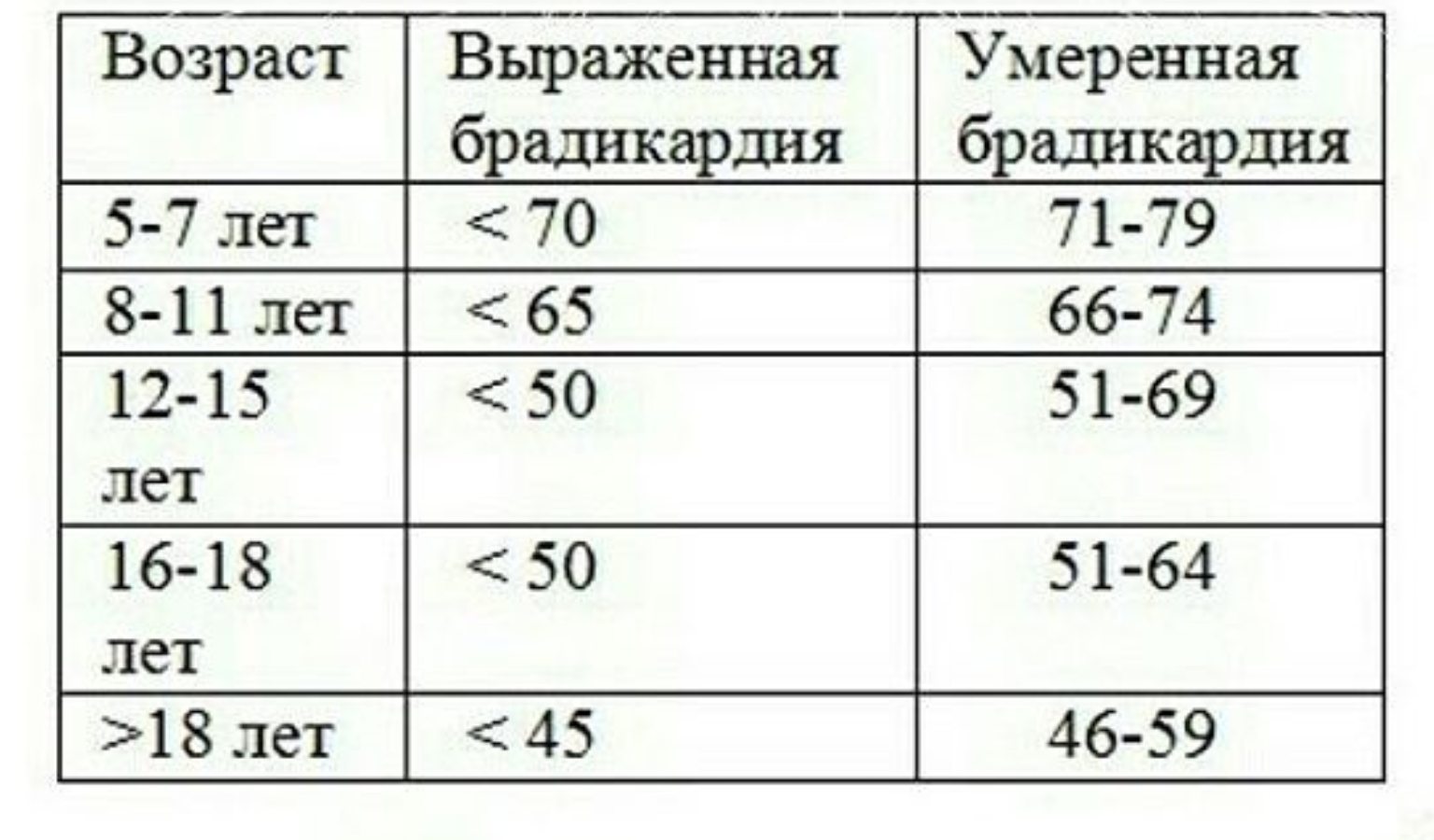
Детей с редким пульсом часто беспокоят головные боли, головокружение, повышенная утомляемость, плохая переносимость физической нагрузки. Границы умеренной и выраженной брадикардии представлены в таблице N2.
NB! : Обморок (синкопе) или предобморок (пресинкопе) – это повод к немедленному обращению за медицинской помощью. Большинство таких ситуаций, особенно в подростковом возрасте не опасны, но есть ряд патологических состояний, которые нуждаются в немедленном лечении.
Таблица N2. Интерпретация изменения ЧСС (уд/мин) у детей 5-18 лет (протокол ЦСССА ФМБА России)
Несколько слов о современных возможностях инструментальной регистрации пульса:
1. Стандартная ЭКГ, известная всем, ограничена 30-40 секундами регистрации, но в связи с простотой и доступностью незаменима в данном вопросе.
2. Суточное (Холтеровское) мониторирование (ХМ) ЭКГ дает информацию о каждом биении сердца в течение суток, его изменчивости в период сна и бодрствования, нагрузки и покоя. Одновременно ведется дневник наблюдения и, если он достаточно информативен, можно доказать или отвергнуть связь жалоб с изменениями на ЭКГ. Это «золотой стандарт» диагностики нарушений ритма сердца и проводимости в любом возрасте, начиная с рождения. Очень важно знать, что нормы, определяемые в покое, значительно отличаются от норм для суточного мониторирования, так как за сутки допускается больший диапазон изменений. Их приводить не буду, так как они – удел специалистов.
3. Наружные мониторы, так называемые Event recorder (регистраторы событий) – могут быть прикреплены к иповерхности тела от 7 до 28 дней, при этом для регистрации ЭКГ необходимо нажимать на кнопку, когда есть симптомы.
4. Ривил (Reveal) – имплантируемый под кожу прибор, напоминающий флешку – используются, если есть угрожающие симптомы, но на ХМ ЭКГ ничего не удается зарегистрировать. Такой прибор может находится под кожей до двух лет.
При регистрации редкого пульса на ЭКГ бывает полезным проведение пробы с физической нагрузкой, когда ЭКГ регистрируется в покое (лежа), после нагрузки 30 приседаний в течение 20 секунд) и через 3 минуты после нагрузки. Простая, но очень информативная проба: если пульс увеличивается адекватно нагрузке, своевременно восстанавливается и нет патологических изменений на ЭКГ, то поводов для беспокойства, как правило, нет. Тест с нагрузкой можно проводить и на специальных приборах – тредмил-тесте, велоэргометре и др..
Статью подготовил кардиолог медицинского центра «ТИГРЕНОК» Конопко Н.Н.
Тахикардия у детей
Содержание статьи
Тахикардия – это нарушение у ребенка ритма сердца, учащенное сердцебиение. У детей разных возрастов – разные нормы по числу сердечных сокращений в минуту:
Что значит тахикардия у ребенка?
Детские кардиологи считают заболеванием, когда число ударов сердца в минуту превышает норму на 20-30.
На заметку! В синусовом узле в правом предсердии зарождается импульс, который распространяется на предсердия и заставляет их сокращаться. Импульс на короткое время задерживается в атриовентрикулярном узле между желудочками и предсердиями и передается на желудочки, вызывая их сокращение. Синусовый узел самостоятельно создает импульсы внутри себя с определенной частотой. Это называется «синусовый ритм».
Тахикардия – это не самостоятельное заболевание, а признак какой-то другой патологии. Однако бывает физиологическая тахикардия, которая возникает при физической нагрузке, эмоциональном возбуждении, во время еды, при подъеме температуры тела. Это состояние совершенно неопасно и не угрожает жизни ребенка. Тахикардия может возникать даже у новорожденного ребенка, если он смеется, старается совершать новые для него движения и др.
Разновидности нарушений ритма сердцебиения
Тахикардия делится на три основных типа:
Причины заболевания
Рассмотрим отдельно причины патологии у грудных детей и дошкольников, школьников, подростков.
Грудные младенцы и дошкольники
У грудных детей выраженной тахикардией считается ЧСС более 200 в минуту. У дошкольников – в зависимости от возраста, более чем:
Причинами могут быть:
Часто дошкольники не хотят делать ЭКГ и вообще идти к врачу, они капризничают, беспокоятся, плачут. В таких условиях электрокардиограмма обязательно покажет, что у ребенка тахикардия. Поэтому исследование лучше проводить во время сна или после максимального успокоения.
Дети дошкольного возраста
Показатели выраженной тахикардии – следующие (более чем ударов в минуту):
Основные причины повышения ЧСС в этом возрасте – это эмоциональные и физические нагрузки. Однако есть ряд заболеваний, которые дают такую симптоматику в этой возрастной группе:
При двух последних синдромах тахикардия не синусовая. При синдроме Вольфа-Паркинсона-Уайта она суправентрикулярная, а ЧСС повышается до показателей более 140 ударов в минуту. При удлиненном интервале Q-T появляются пароксизмы (усиление) желудочковой тахикардии, при этом могут случаться обмороки, а ЧСС увеличивается до более чем 140 в минуту. Источник:
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6595346/ Ranjit I. Kylat and Ricardo A. Samson Permanent junctional reciprocating tachycardia in infants and Children // J Arrhythm. 2019 Jun; 35(3): 494–498
Подростки
О выраженной тахикардии в этом возрасте говорят, когда пульс становится больше, чем (ударов в минуту):
Основные причины повышения значений ЧСС у подростка:
Симптомы тахикардии у детей
Симптоматика и ее интенсивность варьируются, в зависимости от вида заболевания и его продолжительности.
Основные проявления:
Методы диагностики
Лечение заболевания
Как лечить тахикардию, будет понятно после того, как у ребенка выявят ее причину. Лечением такой патологии занимается кардиолог и другие узкопрофильные специалисты, в зависимости от результатов обследования. Например, при проблемах со щитовидной железой это будет эндокринолог.
Важно! Если вы обнаружили у ребенка тахикардию, то до консультации с врачом исключите из его рациона любые стимуляторы – чай, кофе, шоколад, максимально оградите от стрессов.
Терапия подбирается индивидуально с учетом основного заболевания, вызывавшего тахикардию. Если у ребенка нарушения функции ЦНС, то врач-невролог назначит успокоительные препараты. При патологиях сердца терапию проводит кардиолог. При этом заболеваний сердца очень много, поэтому и подходы к лечению различаются. Так, если инфекция спровоцировала миокардит, то нужно будет принимать антибиотик. При аутоиммунных заболеваниях, приведших к аритмии, назначают цитостатики и глюкокортикостероиды. Также при любом заболевании, вызвавшем тахикардию, кардиолог может в любом случае назначить препарат, который сделает сердечный ритм реже, чтобы снять нагрузку с сердца.
Что делать, если у ребенка приступ тахикардии, до приезда врачей?
Пока не приехала «скорая», есть несколько способов облегчить состояние ребенка:
Самое главное – успокоить ребенка, открыть окно или форточку, чтобы в помещение шел свежий воздух. Затем можно принять следующие меры:
Профилактика болезни
Чтобы не только сердце, но и весь организм был крепким и здоровым, нужно в первую очередь нормализовать рацион. Необходимо исключить все кофеинсодержащие напитки, а также шоколад, жареную пищу и уменьшить количество сахара. Самая лучшая диета – растительно-молочная. Полезны фруктовые соки, свежие овощи. Подкрепить эффект от диеты помогут витаминные комплексы. Ребенку обязательно нужно принимать магний и калий, которые нормализуют сердечный ритм. Предварительно проконсультируйтесь с врачом. И обязательно включите в дневной распорядок ребенка умеренные физические нагрузки, например утреннюю гимнастику. Она стимулирует работу сердца и повышает его стойкость к выбросу избыточного количества адреналина. В итоге снижается раздражительность, нормализуется эмоциональный фон. При этом нельзя перенапрягаться, любые занятия должны быть умеренными. Очень полезно, например, плавание.
Особенности ССС у детей
Сердечно-сосудистая система детей значительно отличается от сердечно-сосудистой системы взрослых. Отличие хорошо заметны как при обычном осмотре, так и по результата электрокардиографии (ЭКГ). Эти различия очень сильно пугают родителей и вынуждают их в срочном порядке обращаться к врачам. Поэтому в этой статье мы попробуем рассмотреть все основные особенности сердечно-сосудистой системы у ребёнка, которые могут вызывать беспокойство у его родителей.
Сердечно-сосудистая система детей имеет свои анатомо-физиологические особенности по сравнению с сердечно-сосудистой системой взрослых. Например, если сравнивать с общей массой тела, то сердце новорожденного гораздо больше, чем сердце взрослого человека, и при этом отмечается быстрый рост, и примерно к трём годам масса сердца увеличивается практически в 3 раза, а к 6 годам практически в 11 раз.
В связи с особенностями нервной регуляции сердца и высокой интенсивности обмена веществ, частота сердечных сокращений у детей значительно выше, чем у взрослого, и только примерно к 15 годам частота сердечных сокращений становится, как у взрослого человека. Уменьшение частоты сердечных сокращений (ЧСС) с возрастом ребенка связано непосредственно с началом влияние блуждающего нерва на сердце.
Кроме того, у детей заметны половые различия ЧСС. Так, у мальчиков ЧСС ниже, чем у девочек.
Но главной особенностью работы сердца у ребенка является дыхательная аритмия, которая проявляется увеличением ЧСС на вдохе и замедлением на выдохе. В раннем детском возрасте аритмия выражена незначительно, а начиная с дошкольного возраста и до 15 лет дыхательная аритмия выражена в значительной степени. В возрасте детей старше 15 лет, как правило, уже встречаются лишь единичные случаи дыхательной аритмии.
Сердечный толчок у детей раннего возраста сильно выражен. Это связано с малым количеством подкожно-жировой клетчатки. С возрастом ребенка увеличивается подкожно-жировая клетчатка, в результате сердечный толчок становится практически незаметным.
Электрокардиограмма ребенка и взрослого имеет существенные отличия. В первую очередь – аритмия, во-вторых, в связи с активным ростом и развитием сердечной мышцы и проводящих путей возможны изменения комплекса QRS, которые проявляются расщеплением ушерением комплекса. Заключение по ЭКГ: неполная блокада левой или правой ножки пучка Гиса.
Кроме того, все зубцы ЭКГ более выражены у детей нежели, чем у взрослых. Возможно появление миграции водителя ритма по предсердиям, что обусловлено формированием новых кратковременных источников возбуждения.
У более старших детей происходит ремоделирование проводящей системы сердца, что вызывает развитие нарушение ритма сердца.
Наиболее частые заболевания сердечно-сосудистой системы у детей
1. Врожденные пороки сердца (ВПС) представляют собой дефекты строения полостей сердца или сосудов сердца, которые приводят к нарушению их функционирования. Врождённые пороки наиболее часто регистрируются либо на УЗИ во время беременности или в первый месяц после рождения. У детей с ВПС отмечается быстрая утомляемость, слабость, малая прибавка роста и веса в первый год жизни, частые респираторные заболевания. Наиболее часто требуется хирургическое лечение пороков.
2.Артериальная гипертензия. Практически у 20% школьников наблюдается повышение артериального давления. Наиболее предрасположены к повышению давления дети предпубертатного и пубертатного возраста. В зависимости от возраста, когда впервые появилось повышение давления, могут быть различные причины. У младшего возраста повышение артериального давления связано с врождённой патологией почек, сердечно-сосудистой системы. По мере взросления на первое место среди причин выходят повышенная масса тела, наследственность и т.д. Очень часто ребёнок не ощущает повышенное давление и оно является случайной находкой во время диспансеризации. Иногда дети могут жаловаться на быструю утомляемость, головокружение и головную боль. На первом этапе лечения используются немедикаментозные методы, которые включают нормализацию режима дня, сна, питания и физической активности. Если в течение некоторого времени не наблюдается положительная динамика, то подключаются лекарственные препараты.
У новорожденного частота сердцебиений выше чем у взрослого потому что

Поиск
Нарушения ритма сердца у новорожденных
В статье рассматриваются вопросы диагностики неонатальных аритмий, основные виды нарушений ритма у новорожденных, приводятся современные подходы к лечению аритмий у плода и новорожденных детей.
Cardiac arrhythmia in neonates
The article problems of diagnosis of neonatal arrhythmias, the main types of rhythm disorders in newborns, the modern approaches to the treatment of arrhythmias in the fetus and newborn was considered.
Нарушения ритма сердца — частая клиническая ситуация у детей периода новорожденности (1-2% всех беременностей), возникающая, как правило, в первые три дня жизни и отражающая как кардиальные, так и внесердечные патологические процессы. Нельзя забывать, что даже небольшие отклонения в ритме сердца у новорожденного ребенка могут быть симптомом тяжелого органического поражения сердца. Нарушения ритма сердца могут протекать без клинических симптомов и манифестировать тяжелой сердечной недостаточностью или оканчиваются внезапной сердечной смертью. В связи с этим большое значение имеет скрининговое электрокардиографическое обследование.
Вместе с тем важно помнить, что нарушения ритма сердца в период новорожденности часто носят транзиторный характер, но приводят к формированию стойкого патологического процесса. В частности, в исследовании, проведенном Southall et al. [1], на выборке из 134 здоровых новорожденных детей первых 10 дней жизни было показано, что у многих из них обнаруживались электрокардиографические изменения, которые в более старшем возрасте трактовались как патологические: 109 младенцев имели синусовую брадикардию, у 25 детей определялись эктопические атриовентиркулярные ритмы, у 33 детей — миграция водителя ритма, а у 19 — предсердные экстрасистолы.
В практической работе врача необходимо выделять несколько групп причин, приводящих к нарушению ритма сердца у новорожденного ребенка [6, 7]:
Согласно классической классификации, основанной на нарушении той или иной функции сердца, выделяют следующие виды аритмий [2]:
1. Номотопные (водитель ритма — в синусовом узле) — синусовая тахикардия, синусовая брадикардия, синусовая аритмия, синдром слабости синусового узла (СССУ).
2. Гетеротопные (водитель ритма — вне синусового узла) — нижнепредсердный, атриовентрикулярный и идиовентрикулярный ритм.
2. Пароксизмальные тахикардии (предсердная, атриовентрикулярная, желудочковая)
1. Ускорение проводимости (WPW синдром).
2. Замедление проводимости (блокады: синоаурикулярная, внутрипредсердная, атриовентрикулярная, блокада ножек пучка Гиса).
Смешанные (трепетание/мерцание предсердий/желудочков)
Основной метод диагностики аритмий — электрокардиограмма (ЭКГ), в т.ч. ЭКГ плода, регистрируемая с живота матери. Качество записи, как правило, низкое, без возможности оценки зубца Р. С этой же целью может проводиться магнитокардиография плода, которая позволяет улучшить качество отведения, однако это весьма дорогостоящий метод.
Помимо этого, для диагностики аритмий используется суточное мониторирование ЭКГ по Холтеру, чреспищеводное электрофизиологическое исследование. Более пролонгированным методом длительной регистрации сердечного ритма является ревил — имплантируемый регистратор, который может фиксировать ЭКГ до нескольких лет (до развития эпизода аритмии). Вспомогательное значение имеют ультразвуковые методы обследования новорожденного ребенка.
Фетальная эхокардиография позволяет выявить наличие атриовентрикулярных блокад (АV-блокад), оценить тип тахикардии (синусовый, суправентрикулярный, желудочковый) и установить локализацию эктопического очага. Для этого используется верхушечная четырехкамерная позиция в М-режиме.
Рассмотрим некоторые наиболее частые варианты аритмий у детей периода новорожденности.
1. Синусовая тахикардия — аномально повышенная частота сердечных сокращений (ЧСС) синусового происхождения. Тахикардией у новорожденных считается увеличение ЧСС более 170 в минуту более 10 секунд [5]. Синусовая тахикардия может отмечаться более чем у 40% здоровых новорожденных и быть связанной с повышением автоматизма синусового узла.
Причины синусовой тахикардии у новорожденных:
Важным признаком физиологической тахикардии на ЭКГ является его аритмичность, на 10-15% связанная с дыхательным циклом, в то время как патологическая тахикардия (например, при миокардите, сердечной недостаточности и др.) характеризуется ригидностью ритма. При очень частом ритме зубец Р сливается с зубцом Т («Р на Т»); в таких случаях синусовый характер тахикардии может быть сомнителен [4]. Длительная (более 3 часов, в течение нескольких суток) синусовая тахикардия более 180 ударов в минуту может стать причиной нарушения метаболизма миокарда за счет укорочения диастолы и снижения коронарного кровотока. В таком случае на ЭКГ регистрируются изменения зубца Т и сегмента ST.
Хотя в целом синусовая тахикардия у новорожденных состояние доброкачественное, однако, если она длительно не купируется (в течение суток и более), это может привести к развитию сердечной недостаточности. Поэтому в подобных случаях синусовую тахикардию необходимо купировать:
2. Другим частым номотопным нарушением ритма является синусовая брадикардия — патологическое урежение ЧСС синусового происхождения. Критерием синусовой брадикардии у новорожденного считается ЧСС менее 100 в минуту более 10 с. Явно патологическим характер брадикардии считается при ЧСС менее 90 — у недоношенных, и менее 80 — у доношенных детей.
Причинами синусовой брадикардии у новорожденных могут быть:
1. Физиологические причины: переохлаждение, голод, сон.
2. Внекардиальные причины: перинатальная гипоксия, внутричерепная гипертензия, предотек и отек мозга, внутричерепные и внутрижелудочковые кровоизлияния, синдром дыхательных расстройств, метаболические нарушения (гипогликемия, нарушения минерального обмена), побочный эффект лекарственный средств (гликозиды наперстянки, β-блокаторы и блокаторы кальциевых каналов).
3. Кардиальные причины: кардит, синдром слабости синусового узла, прямое неблагоприятное воздействие на синусовый узел инфекции, токсинов, гипоксии.
Длительная синусовая брадикардия с ЧСС менее 80 ударов в минуту приводит к неадекватной перфузии, что клинически выражается в синкопальных состояниях (эквиваленты — резкая бледность, слабость, «застывание» ребенка, судороги), эпизодах апноэ.
В случае синусовой брадикардии у новорожденных врачу необходимо:
Дальнейшая тактика ведения новорожденного ребенка с синусовой брадикардией подразумевает:
3. Наиболее частым вариантом нарушения возбудимости являются экстрасистолии — преждевременные по отношению к основному ритму внеочередные сокращения сердца, вызванные эктопическим импульсом, возникшим вне синусового узла. Экстрасистолы регистрируются у 7-25% детей и могут быть [8]:
Экстрасистолы, как правило, не имеют самостоятельного гемодинамического значения, не приводят к серьезным нарушениям кровообращения. Клиническое значение экстрасистолы приобретают в том случае, если связаны с повреждением миокарда. Также выделяют «неблагоприятные» экстрасистолии, которые потенциально могут быть пусковыми механизмами пароксизмальных тахикардий.
Принято выделять два варианта экстрасистолий с широким и узким комплексом QRS, что в общем виде соответствует разделению экстрасистолий на суправентрикулярные (предсердные и суправентрикулярные) и желудочковые. Принципиальным является выделение топики экстрасистолы (право- и левопредсердная, экстрасистолы из левого, правого желудочка, верхушки сердца или межжелудочковой перегородки), а также частоты экстрасистолы (би-, три-, тетрагеминия). Две экстрасистолы, следующие друг за другом, называются групповой экстрасистолией, а три — пробежкой пароксизмальной тахикардии. Изменение ЭКГ критериев экстрасистолы (например, неодинаковая форма QRS и разные пред- и постэктопические интервалы) указывает на ее политопность (несколько эктопических очагов).
Клиницисту необходимо знать критерии так называемых неблагоприятных экстрасистол у новорожденных, которые могут быть показателем либо органического процесса, либо служить триггерами пароксизмальной тахикардии:
В случае полиморфных экстрасистол с разным интервалом сцепления важно отличать их от парасистол, для которых характерна регистрация двух независимых друг от друга ритмов, эктопический ритм (парастолический?) схож с экстрасистолией, но интервал сцепления (расстояние от предыдущего нормального комплекса до экстрасистолы) постоянно меняется. Расстояния между отдельными парасистолическими сокращениями кратны наименьшему расстоянию между парасистолами. При совпадении синусового и эктопического ритмов возникают сливные сокращения с наличием положительного зубца Р перед желудочковым комплексом. Парасистолы, так же как экстрасистолы, в целом не имеют отдельного клинического значения, могут быть как доброкачественным, так и злокачественным признаком и должны оцениваться по совокупной клинической картине.
4. Пароксизмальная тахикардия — это внезапно возникающий и прекращающийся приступ тахикардии эктопического происхождения. Механизм пароксизмальной тахикардии в общем виде тождественен с механизмом экстрасистолии, при этом исходная точка возникновения одинакова для экстрасистолии и пароксизмальной тахикардии. Пароксизмальная тахикардия — это всегда грозное состояние, которое может потенциально привести к острой сердечной недостаточности. Выделяют наджелудочковую и желудочковую пароксизмальную тахикардию.
4.1. Наиболее частыми причинами наджелудочковой пароксизмальной тахикардии (НЖПТ) являются:
Для новорожденных детей нехарактерна яркая клиническая картина, как у детей более старшего возраста, короткие пароксизмы, как правило, клинически «немые». Длительная пароксизмальная тахикардия (12-24-36 часов) может привести к формированию сердечной недостаточности: с появлением ранних признаков — легкая бледность/цианоз, серость кожных покровов, тахипноэ, слабость, беспокойство ребенка, и кончая формированием застойной сердечной недостаточности. При длительном приступе отмечаются признаки гипоперфузии — энцефалопатия, некротический энтероколит. В дальнейшем может формироваться органическое поражение сердца — кардиомиопатия с гипертрофией и фиброзированием миокарда [9].
НЖПТ может быть и у плода, внутриутробно. Диагноз выставляется по ультразвуковому исследованию плода. Длительные пароксизмы приводят к внутриутробной застойной сердечной недостаточности с формированием водянки плода, вероятным мертворождением и внутриутробной гибели. Высокий риск развития водянки плода отмечается при тахикардии более 220 в минуту более 12 часов на сроке гестации менее 35 недель. Оправданной тактикой в таких случаях считается:
Купирование НЖПТ у ребенка периода новорожденности:
Хроническая терапия НЖПТ подразумевает назначение дигоксина в стандартных дозировках: доза насыщения — 20 мг/кг/сут в 4 приема и поддерживающая доза 10 мг/кг/сут в 2 приема. Важно помнить, что у детей с синдромом WPW дигоксин не назначается, так как он облегчает работу дополнительных путей проведения. Назначение дигоксина при синдроме WPW — одна из наиболее частых причин смерти детей с этим заболеванием!
Следующим этапом хронической антиартимической терапии является назначение хронической антиаритмической терапии препаратами I и III классов:
I класс — пропафенон (пропафенон, пропанорм, ритмонорм, ритмол), флекаинид (тамбокор). Пропафенон и флекаинид используются при стабильной гемодинамике, в отсутствие органического поражения миокарда (особенно пропафенон), эффективность в плане контроля рецидивов НЖТ лучше, чем при использовании дигоксина.
III класс — амиодарон (Кордарон, Паценор).
Помимо истинных антиаритмиков ряд исследователей предлагают использовать нейрометаболические препараты — финлепсин (10 мг/кг/сут в 2-3 приема), фенибут, глутаминовая кислота. Невозможность медикаментозного купирования тахикардии у новорожденного ребенка с развитием сердечной недостаточности — показание к проведению электрокардиоверсии, процедура сопровождается сильным болевым синдромом [3, 4, 5].
Современным методом купирования НЖПТ является радиочастотная абляция (РЧА) эктопического очага. В отличие от медикаментозной терапии, которая, как правило, эффективна только пока продолжается, РЧА является радикальным методом. Процедура проводится в условиях рентгеноперационной (НЦССХ им. А.Н. Бакулева, г. Москва). Показания к проведению РЧА:
4.2. Пароксизмальная желудочковая тахикардия (ПЖТ) — грозное нарушение ритма, свидетельствующее о тяжелой кардиальной или некардиальной патологии. Встречается гораздо реже НЖПТ и практически всегда (за исключением идиопатической ЖТ) является признаком тяжелого органического процесса. На ЭКГ морфология желудочковых комплексов аналогична таковым при желудочковых экстрасистолах, пароксизм имеет внезапное начало и конец. У новорожденных ПЖТ может не сопровождаться расширением QRS более 0,1 с., что затрудняет его диагностику. Часты также ишемические нарушения — подъем сегмента ST, деформация зубца Т. Зубец Р может визуализироваться в собственном ритме без связи с QRS.
Причины ПЖТ у детей периода новорожденности:
Купирование ПЖТ у новорожденных:
Противопоказано использование сердечных гликозидов при желудочковой тахикардии (тахикардии с широким QRS)!
Прогноз ПЖТ зависит от основного заболевания, при идиопатических формах, как правило, благоприятен [12].
5. Наиболее частый вариант нарушения проводимости у новорожденных — атриовентрикулярные блокады (АВ-блокады).
— ритм Мобитца I — постепенное нарастание длины интервала PQ с последующим выпадением желудочкового комплекса
— ритм Мобитца II — выпадение желудочкового комплекса без постепенного нарастания длины интервала PQ.
Ритм Мобитца I — как правило, функционального происхождения, в то время как ритм Мобитца II может иметь органическую природу, более неблагоприятен.
АВ-блокада 1-й и 2-й степени встречаются часто, до 10-13% детей могут иметь такие нарушения ритма. Они не приводят к нарушению гемодинамики, часто бывают транзиторными и после исключения заболеваний миокарда могут требовать только наблюдения [11].
— ВПС (коррегированная траспозиция магистральных сосудов, общий атриовентрикулярный канал);
— Состояния после операции на сердце;
— Тяжелая асфиксия, родовая травма ЦНС;
— Инфекционно-токсические воздействия на АВ-узел;
— Аутоиммунные заболевания соединительной ткани у матери — системная красная волчанка, синдром Шегрена, ревматоидный артрит. Имеющиеся при этих заболеваниях аутоантитела атакуют проводящую систему сердца плода. Женщина может не иметь клинически манифестных признаков заболевания, кроме ускорения СОЭ и положительных серологических реакций.
Клинические нарушения при АВ-блокаде 3-й степени включают в себя [5]:
Тактика ведения при АВ-блокаде 3-й степени:
— АВ-блокада с сердечной недостаточностью;
— АВ-блокада в сочетание с ВПС;
— АВ-блокада с кардиомегалией;
— Средняя дневная желудочковая ЧСС менее 55 в мин.;
— Дистальная форма блокады — уширение QRS более 0,1 с;
— Удлинение интервала QT более 50 мс от нормы;
— Паузы ритма 2 с и более;
— Частые полиморфные желудочковые экстрасистолы.
Профилактика развития поперечной блокады сердца: при наличии у матери ребенка аутоиммунных заболеваний с доказанным титром антиядерных аутоантител (Ro (SSA) и La (SSB) рекомендуется профилактическое трансплацентарное лечение дексаметазоном начиная с 12-й недели гестации.
Кроме описанных аритмий, выделяют первичные электрические заболевания сердца, наиболее распространенным из которых является синдром удлиненного интервала QT. Это наследственное заболевание сердца, связанное с дефектом ионных каналов, приводящее к удлинению интервала QT за счет несинхронной реполяризации желудочков. Заболевание представляет собой опасность в плане развития жизнеугрожающих аритмий (желудочковой тахикардии типа «пируэт»). Синдром удлиненного интервала QT — это наиболее частая кардиогенная причина внезапной младенческой смерти. Скрининг, проводимый в первые дни жизни, малоинформативен в отношение выявления младенцев с этим заболеванием, так как в раннем неонатальном периоде отмечается большое количество случаев транзиторного удлинения QT :
Критерии диагноза синдрома удлиненного интервала QT:
Лечение синдрома удлиненного интервала QT проводится с использованием бета-блокаторов пожизненно (несмотря на наличие у таких больных брадикардии). Важно знать, что выраженное вторичное удлинение интервала QT также может быть причиной развития желудочковой тахикардии [10].
Таким образом, врач, курирующий новорожденного ребенка (будь то неонатолог или педиатр), должен исключить целый ряд заболеваний, связанных с нарушением ритма сердца. Сложность заключается в том, что выявляемые нарушения могут нести неопределенное клиническое значение, то есть быть как благоприятными, транзиторными, так и крайне опасными. Следовательно, ведение этих больных требует особой тщательности в интерпретации полученных данных и умения клинически оценить новорожденного ребенка в целом.
А.И. Сафина, И.Я. Лутфуллин, Э.А. Гайнуллина
Казанская государственная медицинская академия
Сафина Асия Ильдусовна — доктор медицинских наук, профессор, заведующая кафедрой педиатрии и неонатологии
1. Southall D.P., Richards J., Mitchell P. et al. Study of cardiac rhythm in healthy newborn infants // Br Heart J., 1980, 43:14-20.
2. Белоконь Н.А., Кубергер М.Б. Болезни сердца и сосудов у детей. — М, 1987; 2: 136-197.
3. Белозеров Ю.М. Детская кардиология. — М.: МЕДпресс-информ, 2004. — 628 с.
4. Шарыкин А.С. Перинатальная кардиология. Руководство для педиатров, кардиологов, неонатологов. — М.: Теремок, 2007; 347.
6. Школьникова М.А. Жизнеугрожающие аритмии у детей. — М., 1999. — 229 с.
7. Домарева Т.А., Яцык Г.В. Нарушения сердечного ритма у новорожденных детей с перинатальным поражением центральной нервной системы // Вопросы современной педиатрии, 2003. — № 1. — С. 29-33.
8. Симонова Л.В., Котлукова Н.П., Гайдукова Н.В. и др. Постгипоксическая дизадаптация сердечно-сосудистой системы у новорожденных детей // Российский вестник перинатологии и педиатрии, 2001. — № 2. — C. 8-12.
9. Домарева Т.А., Яцык Г.В. Нарушения сердечного ритма у новорожденных детей с перинатальным поражением центральной нервной системы // Вопросы современной педиатрии, 2003. — № 1. — С. 29-33.
10. Школьникова М., Березницкая В., Макаров Л. и др. Полиморфизм врожденного синдрома удлиненного интервала QT: факторы риска синкопе и внезапной сердечной смерти // Практический врач, 2000. — № 20. — С. 19-26.
11. Андрианов А.В., Егоров Д.Ф., Воронцов И.М. и др. Клинико-электрокардиографическая характеристика атриовентрикулярных блокад первой степени у детей // Вестник аритмологии, 2001. — 22: 20-25.
12. Бокерия Л.А., Ревишвили А.Ш., Ардашев А.В., Кочович Д.З. Желудочковые аритмии. — М.: Медпрактика-М, 2002. — 272 с.