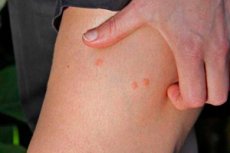
Укус мошек что появляются шишки
Укус мошек что появляются шишки
Ульяновская область, г. Барыш, ул. Аптечная, д.7
ГЛАВНЫЙ ВРАЧ:
8 (84253) 21-4-01, 8-927-800-33-65
РЕГИСТРАТУРА:
8 (84253) 26-3-54, 26-2-99
Новости
Независимая оценка качества:
Полезные сайты












Что делать, если укусила мошка: первая помощь, устранение симптомов.
Укус мошки в ногу, руку, голову вызывает болезненные ощущения, которые усиливаются при расчёсывании. Если под ногтями были остатки загрязнений, то возможно сильное инфицирование с образованием гнойного нарыва.
После укуса мошки возникает большое количество симптомов разной степени выраженности:
Признаки укуса мошки могут сохраняться на протяжении недели. При адекватной реакции со стороны организма опухоль постепенно спадает, начиная со второго дня. Конечно же, скорость исчезновения симптоматики зависит от качества проводимого лечения.
Когда укусила мошка, нужно срочно принять меры, которые помогут предотвратить тяжёлые последствия, а именно:
Медикаментозное лечение поражённой области после укуса мошки заключается в следующем:
Любители народных средств могут воспользоваться следующими рецептами:
Ни в коем случае нельзя греть место укуса вплоть до заживления. И в течение первых 3–5 дней ограничиться душем, избегая горячих ванн. Ни в коем случае нельзя расчёсывать место укуса. Если занести инфекцию, то рана может сильно опухнуть и будет гноиться.
Если отёк стремительно нарастает, и общее самочувствие ухудшается, то рекомендуется обратиться к участковому терапевту. Когда возникают характерные признаки анафилактического шока, нужно вызвать скорую помощь.
Советы для отдыхающих на природе: как не дать гнусу себя покусать, чем помазать кожу, чтобы защититься от мошкары.
Чтобы избежать укуса мошки, следует придерживаться некоторых правил:
По вопросам диагностики и лечения, а также назначения медицинских препаратов и определения схемы их приёма рекомендуем обращаться к участковому врачу и ВОП.
Последствия и осложнения после укуса мошки
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Лето – не только прекрасная пора отдыха и отпусков, но и время, когда повсюду таится опасность. Шашлыки, острая и жирная пища, тепловые и солнечные удары, травмы, укусы насекомых и змей. Большой вред может принести даже самая обычная мошка.
Сколько держится укус мошки?
След от укуса обычно не сходит довольно длительное время. Если его не лечить, он может держаться неделю и более. Нормой считается до 10 дней. Если же след от укуса не сходит или даже состояние начинает ухудшаться – это повод для беспокойства. Стоит показаться врачу, который осмотрит место укуса и определит наличие патологии. Чем быстрее начать лечение, тем легче будет избавиться от последствий укуса.
Если же сразу принять все необходимые меры, провести лечение, то укус может сойти в среднем за 3-4 дня. Если же патологию запустить, в место укуса попадет инфекция, или разовьется аллергическая или воспалительная реакция. Тогда укус может держаться до месяца и более.
Осложнения и последствия
Не столь опасна сама мошка, как последствия и осложнения после укуса мошки. Поэтому каждому необходимо знать основные признаки, последствия укусов и принципы оказания первой помощи.

Расчесанный укус мошки
Укусы ни в коем случае нельзя расчесывать, поскольку может попасть инфекция. Это приведет к развитию инфекционного и воспалительного процесса, возникновению аллергической реакции. Расчес опасен в первую очередь попаданием инфекции. Обычно процесс сопровождается сильным зудом, жжением, раздражением. Чтобы не допустить ухудшения состояния, нельзя допускать дальнейшего расчесывания. Для того чтобы снять зуд, необходимо приложить к месте укуса бинт, смоченный в воду или противовоспалительный лосьон. Также хорошо помогает яблочный уксус.

Укус мошки гноится, нарывы, гнойники
Место укуса может загноиться в том случае, если в него попала инфекция. Это приводит к развитию гнойно-воспалительного процесса, распространению инфекции в близлежащие ткани. Образуются нарывы и гнойники, которые являются источниками инфекции. Так, если гнойник прорвется, из него выйдет гной, который затем распространится по организму и может образовать новый очаг инфекции. Ни в коем случае нельзя допускать прорывания гнойника, или его расчесывания. Важно обеспечить необходимое лечение. Самолечением ни в коем случае нельзя заниматься, нужно обязательно посещать врача.
Опасность представляет распространение инфекции на соседние ткани, инфицирование их. Наиболее тяжелое осложнение, которое может развиться – это сепсис, или заражение крови. Сепсис необходимо немедленно лечить, поскольку он может иметь летальный исход при отсутствии лечения.
При гнойниках и нарывах может потребоваться системная терапия, при которой назначаются антибиотики и их комбинации. Препараты назначают для приема внутрь. Самолечением заниматься нельзя, антибиотик должен подбирать врач. Причем выбор препарата должен быть обусловлен результатами анализов. Так, антибиотик подбирают в зависимости от возбудителя, который стал причиной заболевания. Для начала проводится бактериологическое исследование, в ходе которого определяют возбудителя заболевания.
После проводят анализ на антибиотикочувствительность. Анализ дает возможность подобрать оптимальную дозировку лекарственного препарата. Данный этап исключается только при сильном нагноении, риске развития бактериемии и сепсиса. Это связано с тем, что при сепсисе обычно нет времени на проведение исследования, поскольку болезнь очень быстро прогрессирует. А на проведение такого анализа требуется на менее 5 суток. Больной может умереть в течение 1-3 дней, а иногда (при ускоренном метаболизме) даже нескольких часов, если не предпринять никаких мер.
Наиболее сложными и тяжелыми препаратами считают комплекс амоксициллина и сульбактама, ампициллина и сульбактама. Их применяют при тяжелых формах инфекции, которые трудно поддаются лечению.
Рана после укуса мошки
Раны возникают крайне редко, тем не менее, такое тоже бывает. Причиной развития ран после укуса выступает в первую очередь, снижение иммунитета. Также образованию ран может способствовать нарушение целостности кожного покрова и проникновение инфекции.
Отек квинке после укуса мошки
Рожа после укуса мошки
Рожа – это народное название гангрены, то есть опасного гнойно-воспалительного процесса, который сопровождается развитием анаэробной инфекции. Процесс сопровождается нагноением тканей и постоянным прогрессированием гнойно-воспалительного процесса.

Черные струпья после укуса мошки
Струпья черного цвета могут развиваться в том случае, если после укуса в ране осталось жало насекомого, из которого продолжает продуцироваться токсин. Также причиной может стать проникновение инфекции и развитие гнойно-воспалительного процесса.

Увеличение лимфоузлов после укуса мошки
Лимфатические узлы являются важнейшими органами иммунной системы, которые призваны защищать организм от распространения инфекции и ее проникновения в организм. Лимфатические узлы являются теми органами, в которых образуются лимфоциты, выступающие в качестве киллеров клеточного генеза, направленных на уничтожение инфекции. В случае проникновения в организм инфекции, или любых других генетически чужеродных агентов, может происходить увеличение лимфатических узлов.
При постановке диагноза врач всегда проводит пальпацию лимфатических узлов. В случае их увеличения можно говорить о наличии в организме воспалительного и инфекционного процесса. При этом стоит отметить, что увеличение лимфоузлов происходит только в ответ на бактериальную инфекцию, или бактериальные токсины. Это один из важнейших клинических признаков.

Гематома после укуса мошки
Гематома образуется как кровоподтек в месте вытекания крови из поврежденного кровеносного сосуда. Чаще всего повреждению подлежит капилляр. В силу различных причин, кровеносные сосуды могут иметь пониженную эластичность и недостаточную прочность, в результате чего и происходят их разрывы при малейших повреждениях.
Для рассасывания гематом применяют различные примочки, компрессы. Для того чтобы нанести примочку, готовят марлевую повязку: марлю или бинт складывают в несколько слоев, смачивают ее в заранее приготовленном отваре или растворе, затем слегка отжимают и наносят на кожу, непосредственно на место укуса. Затем повязку плотно фиксируют. Снимают примерно через час. Место укуса вытирают насухо и смазывают жирным кремом, к примеру, вазелином, глицерином.
Для нанесения компресса вату или бинт смачивают в растворе, затем накладывают на поврежденный участок тела. После этого сверху помещают водонепроницаемый слой, к примеру, целлофан, пакет. Сверху наносят мягкую ткань. Хорошо подходит обычная льняная ткань. Сверху покрывают тепой шерстяной тканью. Выдерживают компресс не менее 30 минут. После снятия наносят сухое тепло, как минимум на 30 минут.
При укусах можно делать различные компрессы и примочки. В качестве основы берут растительные отвары, которые помогают быстро снять отечность, боль, воспалительный процесс. Отвары помогают устранить гематому, рассосать экссудат и уплотнения, предупреждают дальнейшее развитие воспаления. Можно использовать одно растение, или сборы. Рассмотрим некоторые проверенные отвары.
Диагностика укуса мошки
Суть диагностики сводится к определению клинической картины и определению точной причины развития осложнений. Диагностика очень важна, поскольку лечение последствий и осложнений после укуса мошек, и других насекомых преимущественно этиологическое, то есть, направленное на устранение причины развития патологии. Диагностика важна на раннем этапе, поэтому нужно как можно быстрее обращаться к врачу при появлении малейших признаков осложнений.
Обычно диагностика проходит в несколько этапов:

Дифференциальная диагностика
Для постановки дифференциального диагноза, нужно определить, является ли нагноение действительно следствием укуса мошки, или это вполне самостоятельное заболевание, которое имеет сходные проявления. Если удалось удостовериться в том, что это действительно укус, и реакция развивается в месте укуса насекомого, необходимо подтвердить укус именно мошки, а не какого-либо другого насекомого. Сделать это сможет врач на основании общих клинических признаков. Так, укус мошки имеет вид небольшого пятна красного цвета, которое распространяется в ширину и не имеет тенденции к возвышению. Опытный врач всегда сможет отличить укус мошки от любого другого укуса, поэтому самолечением заниматься нельзя. Нужно как можно быстрее обращаться к врачу.
В ходе дифференциальной диагностики необходимо исключить аллергическую реакцию, воспалительный процесс, инфекцию, сахарный диабет, и другие проявления, сопровождающиеся зудом, кожными высыпаниями, пятнами. Для этого проводится опрос, осмотр пациента, применяется лабораторная и инструментальная диагностика. В ходе постановки дифференциального диагноза могут потребоваться консультации других специалистов. Также необходимо определить точную причину возникновения осложнений. В этом может помочь наблюдение за пятнами в динамике, а также опрос пациента.
Как отличить укус мошки от укуса клопа?
Укусы клопа мелкие, розовые, похожи на высыпания. Они распределены по телу на определенных участках, часто несколько укусов скапливается в одном месте. Укусы мошки отличаются тем, что они, как правило, единичные, красного цвета, плоские (расплываются по поверхности тела), имеют тенденцию к расширению в горизонтальной плоскости. Вверх не выступают.
Таким образом, укусы необходимо сразу же лечить и обеззараживать, чтобы последствия и осложнения после укуса мошки не испортили впечатления от летнего сезона и не испортили отдых
Укус мошек что появляются шишки
Если ребёнка покусали комары или мошки?
Ребёнок первых месяцев жизни ещё не способен локализовать зуд, то есть понять, где конкретно чешется. Поэтому укусы крововосов у таких деток выглядят как красная отёчная точка размером 1 — 2 мм.
У детишек постарше картинка более привычная: красный волдырь до 1 см в диаметре с точечной корочкой в центре.
Единичные покусы при отсутствии аллергической реакции на слюну комара особых проблем не вызовут. При массивном нападении кровопийц возникает весьма интенсивный зуд, заставляющий детёныша расчёсывать места укусов. А это уже повреждение кожи нестерильными ногтями, опасность инфекции и экзематизации. Не говоря уже о том, что чадушко места себе не находит от зуда!
Укус мошки (гнуса) отличается тем, что слюна насекомых содержит анестетик, поэтому момент нападения неощутим, а место атаки начинает чесаться почти через сутки после нападения. При этом кровопийцы буквально «выгрызают» кусочек кожи и вводят вещество, препятствующее свёртыванию крови. В результате в месте укуса мошки формируется отёчное геморрагическое пятно малинового цвета размером 1-2 мм. Отёчность при укусе мошки гораздо более выражена и может держаться долго. Если пострадала кожа лица или промежности, где рыхлая подкожная клетчатка, то отёк может быть довольно обширным даже после единичного укуса.
Что делать если уже покусали?
Значительно более эффективно зуд снимают местные кортикостероиды в виде крема, эмульсии или спрея.
Если укусов достаточно много, то желательно дать антигистаминное средство:
Препараты даются не курсом, а по потребности: зуд прошёл — отменили.
Если рядом нет аптеки: народные средства
В растворе смачивают ватный тампон или матерчатую салфетку и прикладывают к зудящему месту на 5-10 минут, затем протирают и дают высохнуть. Повторяют до снятия зуда.
Когда бежать к врачу?
Если атака кровососов была массивной или у ребёнка наблюдается аллергическая реакция на слюну насекомых, то картина может быть самая разнообразная: разлитое покраснение большой площади, образование пузырей, нарушение общего состояния, повышение температуры, рвота, диарея. В этом случае нужна врачебная помощь.
Демьянова Ольга Борисовна
Врач дерматовенеролог
Инсектная аллергия и особенности ее терапии
Аллергены насекомых могут вызвать развитие сенсибилизации при попадании в организм несколькими путями: с ядом — при ужалении перепончатокрылых (пчелы, осы и др.); со слюной — при укусе насекомых отряда двукрылых (комары, москиты
Аллергены насекомых могут вызвать развитие сенсибилизации при попадании в организм несколькими путями: с ядом — при ужалении перепончатокрылых (пчелы, осы и др.); со слюной — при укусе насекомых отряда двукрылых (комары, москиты и др.); ингаляционным и контактным способом — с чешуйками, личинками бабочек, сверчков, жуков и т. п. [1].
Аллергия на укусы насекомых протекает в виде немедленной или замедленной реакции в местах укуса. Обычно укус кровососущих насекомых (комаров, москитов, блох) вызывает локальные проявления в виде отека, покраснения и полиморфной сыпи (папулезной, уртикарной, геморрагической, буллезной, некротической формы) и крайне редко — серьезные аллергические реакции. Иногда на укусы мошек может наблюдаться рожистоподобная реакция в виде острой эритемы, протекающей без повышения температуры и увеличения регионарных лимфоузлов. Аллергены слюны москитов могут быть также причиной развития зудящей узелковой сыпи (флеботодермия). Описаны редкие случаи генерализованной уртикарной сыпи на укус даже одного кровососущего насекомого [1, 2].
Инсектная аллергия чаще встречается в летнее и осеннее время. Насекомые жалят при проведении садовых работ, в местах пикников, привлекают их также дворовые мусорные баки, компостные ямы; не стоит забывать о гнездах ос, которые располагаются, как правило, под карнизами, на чердаках. Однократное воздействие больших доз яда насекомых через ужаление сопоставимо с ежегодной дозой вдыхаемых аллергенов пыльцы. Развитие такой высокодозовой сенсибилизации объясняет, почему распространенность атопии среди пациентов с IgЕ-сенсибилизацией к ядам та же, что и в нормальной популяции [3].
Нормальная реакция на ужаление насекомых обычно проявляется в виде умеренного локального покраснения и отечности, тогда как выраженная локальная реакция — эритемой и сильным отеком, который может нарастать в течение 24–48 ч и сохраняться даже более 10 дней. Одновременно больного могут беспокоить слабость, недомогание, тошнота. В редких случаях имеют место инфекция и воспаление подкожно-жировой клетчатки [2].
Местные реакции лечат наложением на место укуса холодного компресса, используют также наружную терапию топическими противозудными препаратами (Фенистил гель, Псилобальзам), больному дают антигистаминный препарат нового поколения (лоратадин, цетиризин и др.). При сильно выраженной локальной реакции назначают топические кортикостероиды нефторированного ряда (метилпреднизолона аципонат, мометазона фуроат и др.). В наиболее тяжелых случаях местной реакции обосновано назначение 2–3-дневного курса преднизолона в дозе 30–40 мг/сут.
Примерно у 5% больных с выраженной местной реакцией в анамнезе при повторном ужалении насекомого может развиться генерализованная системная реакция с жизнеугрожающим состоянием — анафилактический шок. Чаще всего такие реакции вызываются ужалениями ос, пчел, реже шмелей и шершней; в 30% случаев больные не могут назвать вид ужалившего насекомого.
В США ежегодно погибает около 50 человек от аллергии на ужаление насекомых. Анафилактический шок на ужаление считается также одной из причин необъяснимой внезапной смерти. Большинство летальных случаев в 1998 г. в этой стране было отмечено у лиц в возрасте 40–60 лет, чаще у мужчин (28%), крайне редко — у детей (1 случай среди детей в возрасте 0–9 лет) [4]. В Казани, по данным проф. Р. С. Фассахова и соавторов, с 1993 по 1998 г. в аллергологическое отделение поступило 55 пациентов с аллергией на ужаление насекомого в возрасте от 16 до 70 лет [5]. В 44% случаев реакции были вызваны ужалением ос, в 31% случаев — пчел, шершня — в 1 случае. В популяционном исследовании мы не выявили ни одного случая системной аллергии на укус насекомых при опросе 2147 школьников г. Москвы (2003 г.) [6].
Реакции на ужаление перепончатокрылых насекомых делятся на аллергические, токсические и псевдоаллергические. Гиперчувствительность к яду или слюне насекомых запускается иммунологическими механизмами по немедленному типу с включением аллергенспецифических IgE-антител. Токсические реакции возникают при одновременном ужалении большим количеством насекомых и индуцируются действием ряда медиаторов, содержащихся в их яде. По клинической картине отличить токсические от аллергической реакции иногда бывает довольно трудно. У некоторых больных через 2–7 дней после ужаления могут возникать реакции, напоминающие сывороточную болезнь (артралгии, уртикарная сыпь, недомогание, повышение температуры). Такие больные при повторном ужалении имеют высокий риск развития анафилактического шока [2].
Выше уже говорилось о локальных реакциях при укусе насекомых. Системные реакции встречаются намного чаще местных (до 70% всех случаев ужаления насекомых) и, по мнению ряда авторов, могут различаться по степени тяжести [2, 4]. Однако клинические симптомы анафилактического шока, вызванного ужалением насекомого, хотя и могут варьировать по проявлениям и выраженности, но они ничем не отличаются от анафилактического шока любой этиологии [4].
У больных с анафилактическим шоком в 100% случаев встречаются гемодинамические нарушения: снижение артериального давления, слабость, головокружение. Другие типичные клинические симптомы анафилактического шока — диффузная эритема, сыпь, крапивница и/или ангиоотек; бронхоспазм; ларингоотек и/или нарушение сердечного ритма. У больного могут наблюдаться также такие признаки, как тошнота, рвота, головная боль, потеря сознания; в 5–8% случаев — головная боль, судороги, боль в груди.
Генерализованная крапивница или ангиоотек являются наиболее частой клинической манифестацией анафилаксии (92%) и наблюдаются как изолированно в виде одного симптома, так и на фоне тяжелой анафилаксии [7]. Однако кожные симптомы могут появиться позже или отсутствовать при быстром прогрессирующем течении анафилаксии. Следующие по частоте симптомы — респираторные (ангиоотек гортани, острый бронхоспазм), реже встречаются абдоминальные и гастроинтестинальные симптомы (боль в животе, тошнота, диарея).
Чаще всего симптомы анафилактического шока появляются в течение первых 15 мин после ужаления, причем раннее начало практически всегда ассоциируется с более тяжелым течением и соответственно выраженной симптоматикой заболевания. Дети имеют меньший риск развития повторной анафилаксии, особенно если у них аллергия на ужаление проявлялась в виде кожных симптомов (крапивница, сыпь, отек Квинке). Однако у больных любого возраста с первичным тяжелым анафилактическим шоком в анамнезе при повторном ужалении насекомого возможен рецидив анафилаксии в 70% случаев [2].
Поскольку жизнеугрожающие симптомы анафилаксии могут рецидивировать, больных следует наблюдать в течение первых 24 ч после первых проявлений заболевания (в 20% случаев анафилактический шок может рецидивировать через 8–12 ч после первого эпизода) [7]. Исследователи отмечают бифазное течение анафилаксии, которое клинически не отличается друг от друга, но требует использования достоверно больших доз адреналина.
К факторам, которые усиливают тяжесть анафилактического шока или влияют на его лечение, относят наличие у больного бронхиальной астмы, сопутствующих заболеваний сердечно-сосудистой системы, лекарственную терапию β-адреноблокаторами (Анаприлин, Атенолол, Метопролол и др.), ингибиторами ангиотензинпревращающего фермента и моноаминооксидазы. В таких случаях, с одной стороны, усиливается реакция дыхательных путей на высвобождаемые при анафилаксии медиаторы воспаления, а с другой — уменьшается влияние адреналина: наряду с тяжелой степенью анафилаксии появляется парадоксальная брадикардия, гипотензия, тяжелый бронхоспазм [7]. Экспериментально было доказано, что в таких случаях для купирования бронхоспазма и восстановления β-адренергической чувствительности у больного, принимающего β-адреноблокаторы, дозу неселективного β-агониста тербуталина необходимо увеличить в 80 раз [8]. Применение ингибиторов ангиотензинпревращающего фермента (Капотен, Энап) у ряда больных вызывает кашель, отек гортани или языка с последующим развитием асфиксии. Ингибиторы моноаминооксидазы (моклобемид, ниаламид и др.) замедляют скорость расщепления адреналина, усиливая его побочные эффекты [2, 8].
Наибольшее количество летальных случаев от инсектной аллергии, регистрируемые в группе лиц старшего возраста, связывают с наличием сопутствующих сердечно-сосудистых заболеваний, с приемом лекарств и наличием других возрастных патологических изменений в организме [8].
Лечение и профилактика
Анафилактический шок требует проведения неотложной терапии: незамедлительно у больного оценивают сердечную и дыхательную деятельность, проверяют адекватность поведения. Препаратом выбора при анафилактическом шоке является адреналина гидрохлорид.
Адреналин обладает следующими свойствами:
В зависимости от диапазона применяемых доз может оказывать эффекты:
Адреналина гидрохлорид выпускают в виде 0,1%-ного раствора в ампулах по 1 мл (в разведении 1 : 1000 или 1 мг/мл); для внутривенного введения 1 мл 0,1%-ного раствора адреналина разводят в 9 мл физиологического раствора. Адреналин нельзя разводить в растворе глюкозы или гидрокарбоната натрия. Важно помнить, что на активность адреналина также влияют условия хранения препарата.
Дозы при внутривенном введении рекомендуются следующие. При развитии анафилактических реакций: 0,1–0,3 мл адреналина (в разведении 1 : 1000) разводится в 9 мл раствора натрия хлорида (от 1 : 100 000 до 1 : 33 000) с последующей инфузией в течение нескольких минут; возможно повторное введение в случае отсутствия чувствительности, а также при стойкой артериальной гипотензии.
При тяжелом терминальном состоянии больного 0,1%-ный раствор адреналина в дозе 0,1 мл разводят в 0,9 мл венозной крови больного (аспирируют непосредственно из вены или катетера) или раствором натрия хлорида (для получения разведения 1 : 10 000), вводят внутривенно в течение нескольких минут; повторно — по показаниям до поддержания систолического артериального давления выше 100 мм рт. ст. у взрослых и 50 мм рт. ст. у детей.
В качестве побочного действия адреналин может вызвать острый инфаркт миокарда, выраженные аритмии и метаболический ацидоз; малые (менее 1 мкг/мин) дозы адреналина могут послужить причиной развития острой почечной недостаточности.
Вероятность развития подобных серьезных осложнений является главной причиной рекомендации воздержаться от широкого применения адреналина самими пациентами. Однако своевременное введение именно адреналина имеет решающее значение для благоприятного исхода анафилактического шока. За рубежом эта проблема решена: больных с любым анафилактическим шоком в анамнезе снабжают специальным шприцом-ручкой — эпинефрином в виде аутоинъектора (Epi-Pen, Аnа-Kit). В научной литературе ежегодно публикуются исследования, посвященные анализу использования аутоинъекторов эпинефрина у пациентов с инсектной аллергией, а также пищевой, латексной и идиопатической анафилаксией в анамнезе. Есть также работы, в которых освещается роль обучающих программ для школьных медсестер и инспекторов школ с целью незамедлительного введения эпинефрина детям с тяжелой формой аллергии и анафилаксией, что в значительной степени облегчается именно с помощью использования аутоинъектора.
Каждый больной, перенесший анафилактический шок, подлежит госпитализации в реанимационное отделение, где проводится инфузионная терапия преднизолоном 1–2 мг/кг каждые 6 ч, физиологическим раствором, глюкозой из расчета 5–10 мл/кг веса пациента; вводятся антигистаминные препараты внутривенно. При резистентной гипотонии назначают допамин (400 мг в 500 мл физиологического раствора, скорость введения — 2–20 мкг/кг/мин) под контролем артериального давления (> 90 мм рт. ст.) или глюкагон (струйно 1–5 мг каждые 5 мин, затем капельно 5–15 мкг/мин) до нормализации артериального давления. Через 1–2 дня из реанимационного отделения больного переводят в аллергологическое или терапевтическое отделение, где ему продолжают гормональную терапию преднизолоном перорально в дозе 10–15 мг в течение 10 дней; назначают антигистаминные препараты II поколения (лоратадин, цетиризин и др.), антибиотики (по показаниям), проводят контроль за функцией почек, печени, сердца, ЭКГ, консультацию невропатолога.
Диагноз IgE-гиперчувствительности к насекомым обязательно следует подтверждать кожными или серологическими пробами. Для постановки правильного диагноза и назначения аллергенспецифической терапии важно определить вид насекомого, вызвавшего реакцию. Локальная реакция без системных проявлений (анафилактический шок) не требует проведения аллергологического обследования. Напротив, кожные пробы на аллергены насекомых обязательно ставят, если в анамнезе у пациента любого возраста отмечались системные реакции жизнеугрожающего характера, а также неугрожающие жизни системные проявления у взрослых и детей (младше 16 лет). Возможна постановка проб также при локальных и токсических реакциях в анамнезе у больного [4]. Разработаны тесты in vitro — определение специфических IgЕ-антител, например: к яду пчелы медоносной, осы, шершня, слепня, комару обыкновенному, огневке мельничной, амбарному долгоносику, голубиному клещу, платяной моли (Allergopharma).
Больным с аллергией на ужаление насекомых аллергенспецифическую терапию назначают только в двух случаях: при системной жизнеугрожающей реакции и системной, не угрожающей жизни реакции у взрослых, имеющих положительные кожные пробы. Дети младше 16 лет с кожными проявлениями, не угрожающими жизни (например, в виде генерализованной крапивницы), не нуждаются в проведении аллергенспецифической иммунотерапии даже при наличии положительных специфических IgЕ-антител в крови. Продолжительность специфической иммунотерапии составляет не менее 5 лет [2, 5].
Лечение пациентов с аллергией на ужаление насекомых — многоэтапный процесс, гораздо более сложный, чем предполагают иногда врачи и сами пациенты. Проблема также в том, что в России до сих пор не производятся тесты для диагностики инсектной аллергии, а самое главное — отсутствуют и отечественные, и зарубежные аллерговакцины, необходимые для проведения аллергенспецифической иммунотерапии тем пациентам, которым этот метод лечения необходим по жизненным показаниям. Препарат «спасения» адреналин в соответствующей форме выпуска и нужной дозировке также не доступен в России для больных с тяжелой формой аллергии и анафилактическим шоком в анамнезе.
Соответствующим медицинским органам необходимо рассмотреть возможность преодоления всех этих неблагоприятных ситуаций. Добиться прорыва в данном направлении частично удастся, если мы обучим пациентов простым превентивным мерам, что нередко является решающим в спасении их жизни. Пациенты должны соблюдать определенные правила, в частности не привлекать насекомых и избегать их укусов, для чего:
— не пользоваться духами и не надевать яркую одежду;
— не есть на улице зрелые фрукты, не подходить близко к мусорным бакам и компостным ямам, которые привлекают насекомых;
— не открывать окна в автомобиле во время езды.
Следует довести до сведения родителей, учителей и школьников информацию о необходимости обеспечивать безопасность окружающей среды ребенку с высоким риском анафилактических реакций на укусы насекомых. Каждый пациент с аллергией на ужаление насекомого должен иметь бирку или браслет с данными о своем диагнозе и письменными рекомендациями по проведению неотложных мер в случае ужаления [1–5].
По вопросам литературы обращайтесь в редакцию.
Д. Ш. Мачарадзе, доктор медицинских наук, профессор
РУДН, Москва