Узи легких что показывает после коронавирусе у взрослых
УЗИ легких при COVID 19
В связи с активным распространением коронавирусной инфекции и нехваткой высокоточного оборудования для диагностики состояния легких, широко стал применяться такой метод диагностика как УЗИ легких, в данной статье рассмотрим, что показывает данное исследование при коронавирусе и насколько оно точное.
Что такое УЗИ легких
Ультразвуковое исследование легких – это метод диагностики, который с высокой точностью выявляет жидкость внутри них, наличие новообразований, а также пневмонии на разных стадиях.
Сегодня активно используется УЗИ легких при Ковид 19. Данная коронавирусная инфекция может протекать в различных формах, а ее диагностика обычными методами может быть затруднена у пациента из-за противопоказаний, тогда на помощь приходит ультразвук, его основными преимуществами являются:
С помощью УЗИ легко отслеживать динамику развития болезни, что невозможно при других исследованиях в силу их относительной небезопасности для человека.
Может быть назначено УЗИ легких при Covid, а также при появлении таких симптомов:
Сегодня специалисты знают протокол УЗИ легких при Covid 19, помогут выявить причины недуга, чтобы своевременно начать лечение.
Покажет ли УЗИ легких коронавирус
Ультразвуковая диагностика легких позволяет не только выявить аномалии, но и оценить состояние плевральной полости и бронхов, поэтому данное исследование позволяет увидеть:
Коронавирус вызывает поражение легких, развитие односторонней или двусторонней пневмонии, поэтому УЗИ легких при Ковид является одним из основных методов диагностики, который дает достаточно высокую информативность.
Врач при обследовании на ранней стадии сможет увидеть на экране характерные белые линии, которые спускаются в само легкое из области плевры, в поле зрения будет наблюдаться большое их количество. В стадии прогрессирования количество линий значительно, специалист будет наблюдать изменение сосудов и поражение некоторых участок органа.
Где сделать УЗИ легких
Узи легких при ковидной пневмонии можно пройти в частном медицинском центре “Амадей Клиник” в Гомеле. Исследование проводится врачом-диагностом с соответствующей квалификацией. Как подготовиться к исследованию, его стоимость и как записаться можно оценить на этой странице.
Выводы
Как видно, диагностика посредством ультразвука является достаточно информативным методом, который не требует много времени и не вредит здоровью пациента. При коронавирусе УЗИ легких позволяет отслеживать динамику состояния, также важно, что исследование является широко доступным и имеет невысокую стоимость.
Роль и возможности ультразвукового исследования легких у пациентов с коронавирусной пневмонией
В обзорной статье обсуждается роль ультразвукового исследования (УЗИ) легких в диагностике пневмоний. Рассматриваются характерные ультразвуковые признаки пневмонии, в том числе коронавирусной этиологии. Обсуждается применение этого метода для ранней диагностики и мониторинга состояния пациентов в условиях пандемии COVID-19.
Ультразвуковое исследование (УЗИ) легких демонстрирует высокую диагностическую ценность в оценке различных заболеваний легких и по чувствительности и специфичности превосходит рентгенологическое исследование органов грудной клетки (РОГК) [1]. Многие исследователи приводят данные о том, что УЗИ по точности в диагностике пневмонии может конкурировать с компьютерной томографией (КТ) [2]. R. Copetti в своем обращении к медицинскому сообществу назвал УЗИ легких стетоскопом нового тысячелетия и призвал использовать этот метод в обычной практике [3]. В период пандемии СOVID-19, когда необходимо минимизировать прямой контакт врача и пациента в виду высокой контагиозности вируса, данный призыв обретает новый смысл. С помощью УЗИ легких можно контролировать течение пневмонии непосредственно у постели больного, в том числе находящегося на ИВЛ. Этот метод может быть использован при обследовании беременных женщин ввиду отсутствия ионизирующего излучения [4].
В статье проанализирован опыт зарубежных коллег и наши собственные данные и обсуждается возможность применения УЗИ легких для визуализации патологических изменений, вызванных SARS-CoV-2.
В настоящее время недостаточно данных, чтобы судить об информативности УЗИ легких при COVID-19. Но, учитывая предшествующий опыт использования УЗИ легких для диагностики различных заболеваний легких, включая вирусную пневмонию, можно утверждать, что это вопрос времени [5]. Сообщается, что при помощи УЗИ можно выявить начальные признаки поражения легких, вызванного SARS-CoV-2, что особенно актуально при сортировке пациентов в приемном отделении. Нарастание интенсивности интерстициальных изменений до «белого» легкого может быть предиктором интубации и перевода пациента на принудительную искусственную вентиляцию легких (ИВЛ). В таких случаях УЗИ легкого позволяет сократить время принятия решения, что весьма важно, учитывая стремительность ухудшения состояния таких больных. В отчете по СOVID-19 Итальян ской ассоциации скорой̆ и неотложной̆ медицины УЗИ легких рассматривается как рутинный методу исследования, превосходящий по информативности РОГК. По мнению авторов, раннее начало CPAP терапии дает хорошие результаты у пациентов с интерстициальными изменениями без множественных задне-базальных консолидаций на УЗИ легких [6]. Однако, несмотря на активное использование УЗИ легких у пациентов с поражением легких при COVID-19, нужно помнить о том, что визуализация – это часть информации, которая должна быть интегрирована в клинический контекст.
Техника и алгоритм исследования легких при диагностике пневмонии
Исследование легких предпочтительно выполнять конвексным датчиком с частотой 3-5 МГц ввиду оптимальной глубины сканирования (12-18 см) и высокой разрешающей способности, позволяющей одномоментно визуализировать большую площадь исследуемой области. Допустимо использование линейного либо секторного (кардиологического) датчика.
В зависимости от тяжести состояния пациента исследование можно проводить в положении сидя или лежа. Если пациент находится на ИВЛ или в прон-позиции, необходимо сканировать доступные участки грудной клетки и отметить особенности исследования в протоколе. При проведении УЗИ легких с целью диагностики пневмонии грудная клетка условно делится на 12 зон. Справа и слева поверхность грудной клетки разделена на переднюю, боковую и заднюю зоны, каждая из которых в свою очередь разделена на верхнюю и нижнюю области. Принцип зонирования и анатомические ориентиры представлены в табл. 1 [7].
| Поверхность | Вертикальные границы | Зоны | Горизонтальные границы |
|---|---|---|---|
| Примечание: слева в передне-нижней зоне нижняя граница исследования представлена тенью сердца | |||
| Передняя | От парастернальной до передней подмышечной линии | Верхняя Нижняя | От надключичной области до IV ребра От IV ребра до диафрагмального синуса |
| Боковая | От парастернальной до передней подмышечной линии | Верхняя Нижняя | От подмышечной ямки до IV ребра От IV ребра до диафрагмального синуса |
| Задняя | От задней подмышечной до паравертебральной линии | Верхняя Нижняя | От II ребра до нижнего угла лопатки От нижнего угла лопатки до диафрагмального синуса |
Датчик устанавливают перпендикулярно ребрам меткой вверх и получают стандартное изображение: поперечные срезы двух близлежащих ребер, дающих анэхогенные темные тени, между которыми визуализируются яркая гиперэхогенная плевральная линия и находящаяся под ней паренхима легкого [8]. При наличии патологических изменений для более подробной визуализации датчик устанавливают вдоль межреберного промежутка.


Оцениваемые признаки и возможные изменения в норме и при пневмонии представлены в табл. 2 [9,10] и на рис. 1 и 2 (из личного архива).
Выявленные УЗ изменения вносятся в протокол исследования. На рис. 3 приведен протокол УЗИ легких пациента с пневмонией, верифицированной с помощью компьютерной томографии, а на рис. 4 – данные визуализирующих методов исследования (из личного архива).
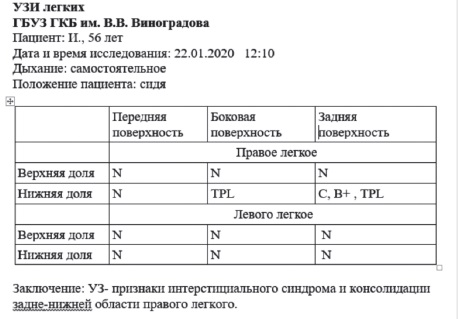
Поскольку COVID-19 быстро распространяется, растет интерес к роли визуализирующих методов исследования для скрининга, диагностики и ведения пациентов с предполагаемой или подтвержденной вирусной инфекцией. В медицинском сообществе с каждым днем появляется все больше данные о проводимых исследованиях в области визуализации при COVID-19. Растет число публикаций, в которых обсуждаются результаты КТ и УЗИ легких у пациентов с вирусной пневмонией, что помогает врачам улучшить понимание этой болезни. Согласно публикациям международных экспертов, высокая контагиозность SARS-CoV-2 и риск транспортировки нестабильных пациентов с гипоксемией и нарушенной гемодинамикой ограничивают возможность проведения КТ. УЗИ легких позволяет получить результаты, сходные с таковыми КТ органов грудной клетки и превосходит РОГК по надежности в диагностике пневмонии и/или острого респираторного дистресс синдрома при коронавирусной инфекции [11].
Впервые данные УЗИ легких у 20 пациентов с коронавирусной пневмонией были представлены специалистами из Китая. Ими же были описаны и основные признаки болезни. Авторы указывают, что в большинстве случаев изменения определяются с обеих сторон в задне-базальных отделах легких, а наибольшее количество В-линий отмечается локально в области очага [12]. Ультразвуковыми признаками поражения легких при COVID-19 были следующие: (1) утолщение, неравномерность плевральной линии; (2) различные варианты В-паттернов – фокусные, сливные или мультифокальные В-линии; (3) консолидации – субплевральные, лобарные, возможно, с аэробронхограммами (яркими гиперэхогенными элементами, представляющими собой включения воздуха в бронхиолах); (4) небольшой плевральный выпот (редко). На основании полученных данных можно выделить стадии пневмонии, вызванной SARS-CoV-2: начальная стадия – неравномерно распределенные фокусные В-линии; стадия прогрессирования – альвеолярно-интерстициальный синдром; стадия разрешения – появление А-линий в зоне поражения.
Множественные или сливные B-линии являются следствием инфекционно-воспалительного процесса, поражающего интерстиций (более выраженные в периферических отделах легких) и соответствуют феномену «матового стекла» на КТ. Нерегулярность плевральной линии появляется при распространении воспаления на субплевральные области, а консолидация отражает поражение альвеол. Степень поражения интерстиция и альвеол коррелирует со степенью функциональных нарушений [13,14]. При обследовании пациентов с возможной вирусной пневмонией необходимо сопоставлять результаты УЗИ с клинической картиной и обсуждать альтернативные процессы, которые могут привести к появлению ультразвуковых признаков поражения интерстиция легких. Другие авторы предлагают балльную шкалу оценки тяжести пневмонии, вызванной SARS-CoV-2, по данным УЗИ легких [15]. Степень поражения легких можно оценить полуколичественно в баллах (от 0 до 3) для каждой из 12 исследованных областей: 0 – норма; 1 – три B-линии и более в одной области; 2 – множественные В-линии («белое легкое»); 3 – консолидация [11,16,17].
Необходимо помнить о мерах предосторожности при работе в сложившейся эпидемиологической ситуации. Для работы в красной зоне предпочтительно использовать портативный УЗ аппарат с минимальным количеством аксессуаров, что позволяет облегчить его дезинфекцию после пребывания в зоне заражения. Для защиты корпуса предлагается использование полиэтиленовых чехлов и защитных оболочек для датчика и кабеля. Дезинфекция аппарата производится до и после посещения больного по правилам, предписанным в руководствах [18]. Для минимизации риска заражения медицинского персонала УЗИ выполняется быстро по предварительно выверенному алгоритму. При наличии изменений производится запись с последующим анализом данных в безопасной зоне.
Повторная КТ легких после коронавируса
Нужно ли делать повторную компьютерную томографию после коронавируса и если да, то когда именно? Этот вопрос интересует многих пациентов с выявленным COVID-19 и поражением легких — вирусной пневмонией. Воспаление легких — наиболее распространенное осложнение инфекции SARS-CoV-2, а КТ легких на данный момент является основным и наиболее информативным методом обследования, поскольку показывает более 98% воспалительных очагов, инфильтраты («матовые стекла»), уплотнение интерстиция, фиброзные изменения и т.д.
Однако компьютерная томография основана на рентгеновском ионизирующем излучении, избыток которого способствует «радиационному старению» клеток или их повреждению. Поэтому делать КТ слишком часто (более 5-6 сканирований в год, если аппарат новый) и без необходимости не рекомендуется. В этой статье мы разберем, когда рекомендуется делать повторную компьютерную томографию легких, и в каких ситуациях это важно.
Нужно ли делать КТ легких повторно?
Коронавирус SARS-CoV-2 — сравнительно новое и недостаточно изученное явление. В течение первого года эпидемии медики собирали данные о вирусе, его поведении и осложнениях, вызываемых инфекцией. Отмечено формирование нескольких штаммов COVID-19 (британский, южноафриканский), а в ряде исследований показано, что вирус может давать осложнения не только на дыхательную, но и сердечно-сосудистую систему, ЦНС, органы зрения, ЖКТ.
Тем не менее, мишенью номер один для COVID-19 является легочная ткань, поскольку на ее поверхности есть рецепторы ACE2, наиболее удобные для прикрепления вируса. К клеткам легочной ткани вирус имплантируется с помощью прочных белковых шипов. Затем он размножается в этих клетках, начинается заражение крови, а поврежденные альвеолы заполняются экссудатом — жидкостью, которая уменьшает объем воздушной ткани легкого и препятствует дыханию.
Иногда происходящие в легких патологические процессы запускают агрессивный защитный механизм фиброза. В ответ на заражение, организм создает искусственный барьер между пораженными и здоровыми тканями: альвеолярный матрикс в местах вирусного поражения покрывается фиброзной (рубцовой) тканью. Главная проблема заключается в том, что фиброз может сделать воздушную легочную ткань плотной, то есть определенные участки легких могут утратить свою основную функцию — газообмен и хранение кислорода. Иногда такие последствия носят необратимый характер. Фиброз может быть исходом вирусной пневмонии, вызванной коронавирусом.
Повторная компьютерная томография после коронавируса нужна для того, чтобы уточнить, восстановлены ли легкие после перенесенного заболевания, нет ли осложнений и патологических процессов, которые в будущем могут негативным образом повлиять на качество жизни и здоровье пациента.
Бывают и такие ситуации, когда пациента после отрицательного теста на коронавирус и проведенного лечения выписывают, после чего он возвращается к привычной жизни и работе. Однако через 1-2 недели после выписки симптомы острого респираторного заболевания (одышка, нехватка воздуха) снова дают о себе знать. В таком случае вариантов может быть несколько:
1)Это так называемый «постковидный хвост» — органы дыхательной системы еще не восстановили свои функции. Если пациента беспокоят только частные симптомы, такие как дискомфорт в грудной клетке, одышка, ощущение неполноты вдоха, кашель или першение в горле, при этом нет выраженной слабости и температура в норме, то они могут пройти сами собой со временем. Следует подождать 1 месяц или даже несколько дольше. Если ситуация не меняется, то это может указывать на осложнения. Пациенту рекомендуется повторная КТ легких. Диагностику проходят самостоятельно или по показаниям врача-пульмонолога.
2)Пациент болен — произошло либо повторное заражение коронавирусом, либо предыдущая вирусная пневмония не была вылечена полностью. ПЦР-тесты на коронавирус обладают погрешностью около 30%. Тесты на иммуноглобулины IgA, IgG и IgM тоже не всегда достоверны. Ошибки при подготовке к сдаче анализов, нарушенная техника забора биоматериала, загруженность лабораторий могут быть причиной ложноотрицательных результатов.
При рецидиве вирусной пневмонии возникает необходимость в повторной КТ легких.
Нужно ли делать КТ легких повторно?
Ситуация 1. Вы сделали первую КТ легких, но слишком рано. Диагностика не показала признаков вирусной пневмонии, но уже через несколько дней симптомы острого респираторного заболевания усилились — дышать трудно, появился ощутимый дискомфорт в грудной клетке, непродуктивный кашель.
Каждому пациенту, зараженному коронавирусом, при наличии симптомов острого респираторного заболевания (одышка, затрудненное дыхание, кашель), высокой температуры, снижения сатурации крови кислородом рекомендована КТ легких. При этом проходить это обследование нужно не сразу, а на 6-8 день с момента проявления симптомов.
Если сделать КТ слишком рано, первая диагностика может не показать патологических изменений дыхательного органа, поскольку вирус еще не успеет переместиться вниз по дыхательным путям к легким и нанести повреждения, которые провоцируют отек, скопление жидкого экссудата, формирование «матовых стекол». Пациент, предполагающий сравнительно безопасное течение заболевания, уже через несколько дней может чувствовать дискомфорт и нехватку воздуха. Обследование придется повторить, чтобы оценить, насколько повреждены легкие.
При поражении более 50% легких необходима госпитализация. В этой связи важно понимать, что признаки пневмонии становятся видимыми не сразу.
Ситуация 2. Вы заболели, на КТ признаки вирусной пневмонии (КТ-1, КТ-2). При лечении наблюдается положительная динамика. Осложнения (фиброзные изменения, отек легких, симптом «сотового легкого») не выявлены.
Повторную компьютерную томографию легких при КТ-1 и КТ-2 без осложнений достаточно сделать 1 раз после курса лечения, который занимает 1-2 месяца. Это будет полезно для уточнения результатов лечения и отсутствия осложнений. Однако при поражении легких менее 25% без осложнений делать КТ повторно не обязательно. Обычный рентген при небольшом проценте воспаления неинформативен.
Ситуация 3. Вы заболели, на КТ признаки вирусной пневмонии (КТ-3, КТ-4). Либо у вас меньший процент воспаления легких, однако выявлены фиброзные или ретикулярные изменения, интерстициальный компонент или другие осложнения. При лечении наблюдается положительная динамика.
Рекомендуется сделать контрольную КТ после курса лечения от вирусной пневмонии (через 1-2 месяца). При необходимости повторить обследование после терапии при пневмофиброзе.
Ситуация 4. Вы заболели, на КТ признаки вирусной пневмонии. Лечение не приносит результатов, самочувствие ухудшается.
Лечащий врач, ознакомленный с клиникой пациента, может рекомендовать повторную КТ легких через 1-2 недели или раньше, в зависимости от вашего самочувствия.
Что делать, если выявлен фиброз легких?
Фиброз — это патологическое разрастание соединительной ткани, которое приводит к уменьшению размера альвеолярных пузырьков, то есть воздушного пространства. При пневмонии формируются спайки из соединительной ткани вокруг очагов воспаления. В результате пористая ткань дыхательного органа уплотняется, нарушается структура матрикса легкого, сокращается пространство, отведенное для воздуха и газообмена.
Фиброз легких напоминает рубцы и требует самостоятельного лечения. Последствия такого осложнения пневмонии могут быть необратимыми.
Таким образом фиброз представляет собой агрессивную, но физиологически оправданную реакцию на воспаление или механическую травму. Организм создает искусственный барьер между пораженными и здоровыми тканями. Фиброз легких как исход вирусной пневмонии, вызванной COVID-19, наблюдается примерно в 15% случаев.
Как правило, небольшой локальный фиброз в одном из сегментов легкого, в отличие от множественного диффузного фиброза, на качестве жизни пациента не отражается. Однако осложнение требует отдельного лечения, которое при необходимости назначит врач пульмонолог после изучения результатов КТ и функциональных проб.
Проявлением фиброза может быть одышка, ощущение нехватки воздуха, непереносимость физических нагрузок. Целью реабилитационного курса при пневмофиброзе является восстановление прежнего объема легких. Пациенту рекомендуется консервативное лечение, включающее медикаментозную терапию, дыхательную гимнастику, коррекцию образа жизни.
Окончательно оценить выраженность фиброзных изменений после коронавируса, а также их значимость, можно только через 12 месяцев. Поэтому повторную КТ легких при фиброзе рекомендуется делать через год.
Вредна ли повторная КТ легких?
Любое исследование с применением ионизирующего рентгенологического излучения — это нагрузка на организм. В течение года допустима лучевая нагрузка, не превышающая 15-20 мЗв. По жизненным показаниям — до 50 мЗв, согласно действующим Нормам радиационной безопасности РФ (НРБ-99). При лечении заболевания c высоким показателем летальности и осложнений, к ним относится и вирусная пневмония, вызванная COVID-19, повторная компьютерная томография скорее полезна, чем вредна. Целесообразная лучевая нагрузка оправдана.
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 19 лет
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
Если вы оставили заявку после 22:00, мы перезвоним вам после 8:00.
Ультразвуковое исследование легких для раннего ведения пациентов с респираторными симптомами во время пандемии COVID-19
Авторы: Andrea Smargiassi, Gino Soldati, Alberto Borghetti, Giancarlo Scoppettuolo, Enrica Tamburrini, Antonia Carla Testa, Francesca Moro, Luigi Natale, Anna Rita Larici, Danilo Buonsenso, Piero Valentini, Gaetano Draisci, Bruno Antonio Zanfini, Maurizio Pompili, Giovanni Scambia, Antonio Lanzone, Francesco Franceschi, Gian Ludovico Rapaccini, Antonio Gasbarrini, Paolo Giorgini, Luca Richeldi, Libertario Demi, and Riccardo Inchingolo
Введение
Недавняя пандемия, вызванная Sars-Cov-2, распространившаяся из Уханя, Китай, в декабре 2019 года, представляет собой серьезную проблему для общественного здравоохранения и структур здравоохранения во всем мире. Глобальная чрезвычайная ситуация требует единого подхода к более раннему ведению пациентов, когда в контексте пандемии ожидается большое количество обращений в отделения неотложной помощи с симптоматикой, характеризующейся кашлем, одышкой и лихорадкой.
Новое коронавирусное заболевание (COVID-19) имеет очень неоднородное клиническое поведение, начиная от бессимптомных случаев, различной степени гриппоподобной симптоматики до случаев пневмонии с возможным развитием тяжелой дыхательной недостаточности.
Ультрасонография легких (УЗИЛ) считается потенциально полезным инструментом в контексте этой пандемии, в которой обычным и опасным осложнением симптоматики COVID-19 является вирусная пневмония.
Вирусная пневмония, вызванная Sars-Cov-2, характеризуется экссудацией и повреждением альвеол, утолщением интерстициальной ткани с пятнистым распределением с центробежным распространением и поражением субплевры. В поздних фазах также наблюдаются уплотнения и гистологическая картина ОРДС. Нарушения коагуляции и эмболические / ишемические повреждения легких могут объяснить, по крайней мере частично, происхождение некоторых субплевральных уплотнений и тяжелое прогрессирование дыхательной недостаточности.
Обычно геометрия периферийного воздушного пространства легких препятствует падающим ультразвуковым волнам, таким образом определяя полное обратное отражение. В этом исследовании здорового человека УЗИ характеризуются горизонтальными артефактами за пределами плевральной плоскости.
Когда геометрия периферического воздушного пространства (ПВП) легких нарушается по какой-либо причине (соотношение ткань/воздух снижается), падающие ультразвуковые волны, в зависимости от их длины волны, могут проникать в акустические каналы и задерживаться в акустических микроотверстиях на плевральной плоскости. Вертикальные артефакты видны на ультразвуковых изображениях, что приводит к так называемому сонографическому интерстициальному синдрому (СИС), указывающему на гиперплотное предварительно консолидированное состояние легких.
Более того, было описано, как некоторые характеристики СИС могут указывать на пневмогенную первичную патологию или вторичное поражение, например, в случае кардиогенного отека легких.
Стандартизированный ультразвуковой подход
По нашему опыту выполнения УЗИЛ у пациентов с подозрением на COVID-19, портативные устройства могут быть лучше использованы, чем стандартные ультразвуковые аппараты, если они предназначены исключительно для пациентов с COVID-19, чтобы уменьшить инфекцию врача / пациентов. В любом случае при соблюдении последних рекомендаций необходима максимальная осторожность при стерилизации.
УЗИЛ может выполняться с использованием стандартизованного протокола сбора данных со стандартизированными условиями настройки: использование низкого MI, избегание гармонических изображений и косметических фильтров, сохранение одной точки фокуса на плевральной линии, предотвращение явления насыщения плевральной линии и использование максимально возможной частоты кадров.
Для пациентов, способных сохранять сидячее положение, была предложена стандартная последовательность из 14 оценок (три задних, два боковых и два передних) в специфических анатомических ориентирах с использованием прогрессивной нумерации, начиная с правых задних базальных областей. Был предложен модифицированный протокол сбора данных для пациентов, которые не могут сохранять сидячее положение, например, в условиях интенсивной терапии.
В этих случаях может быть сложно оценить задние области, которые в настоящее время считаются «горячей зоной» для пневмонии COVID-19. Врачам следует попытаться получить частичный обзор задних базальных областей, перемещая пациентов с обеих боковых сторон, а затем продолжить эхографическую оценку с правой базальной области по средней подмышечной линии ниже линии межпозвонковых суставов в положении лежа на спине.
Была предложена система оценки результатов УЗИЛ у пациентов с COVID-19 в диапазоне от 0 до 3. Эта система оценок основана на характеристиках плевральной линии и вертикальных артефактов.
Образовательные программы
Чтобы использовать УЗИЛ как полезный инструмент для борьбы с вирусной пневмонией COVID 19, больницам необходимо, чтобы большинство врачей, участвующих в управлении COVID 19, могли распознавать подозрительные моменты при УЗИ.
Особенности, которые необходимо идентифицировать, включают:
Наличие изменений плевральной линии и СИС с пятнистым двусторонним распределением в симптоматическом контексте, совместимом с COVID-19, является подозрительным паттерном для УЗИ; аналогично, белое легкое с двусторонним пятнистым распределением, связанным или не связанным с небольшими субплевральными консолидациями, в том же симптоматическом контексте с большой вероятностью указывает на пневмонию COVID-19, но не однозначно специфично (рис. 1).
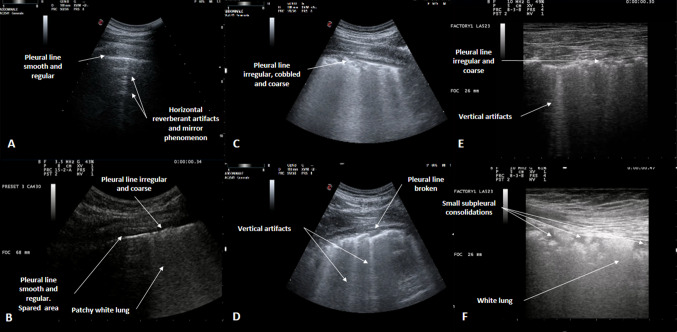
Рисунок 1: Особенности УЗИЛ, которые могут быть обнаружены у пациентов с симптоматикой, совместимой с COVID-19, и могут указывать на вовлечение легких в пандемический контекст. a, b Плевральная линия гладкая и правильная, с горизонтальными отражающими артефактами и зеркальным феноменом: сохраненная область. b – f Неровности плевральной линии (прерывистые, грубые и брусчатые) c – e Вертикальные артефакты: раскрытие акустических каналов из-за изменений геометрии периферического воздушного пространства в результате патологических состояний. b Пятнистое белое легкое (f) белое легкое с небольшими субплевральными уплотнениями.
Сонографический интерстициальный синдром с однородным двусторонним распределением без щадящих участков, линия плевры гладкая и правильная, яркие вертикальные артефакты с гравитационным распределением, что свидетельствует о вторичном поражении легких в кардиогенном отеке легких.
Более того, большие односторонние уплотнения обычно несовместимы с большими плевральными выпотами.
Пульмонологи, инфекционисты, терапевты, врачи отделения неотложной помощи, радиологи, акушеры / гинекологи и педиатры могут быть потенциальными целями этих образовательных программ. Некоторые из этих специалистов обычно уже являются сонологами с многолетним опытом.
В нашей больнице 60 врачей ранее упомянутых медицинских специальностей прошли двухчасовое обучение с учетом протокола сбора данных и эхографических изображений.
УЗИЛ и клиническое ведение пациентов с подозреваемыми симптомами
УЗИЛ может играть ключевую роль в раннем ведении пациентов, поступивших в отделение неотложной помощи со специфическими респираторными симптомами, но с подозрением на COVID-19 в условиях пандемии (лихорадка, сухой кашель и одышка). Пациенты должны пройти УЗИЛ, чтобы лучше определить последующие пути лечения.
Фактически, у этих пациентов, какими бы ни были результаты рентгенографии грудной клетки, результаты УЗИЛ, характеризующиеся неоднородным двусторонним СИС / белым легким с небольшими двусторонними пятнистыми субплевральными консолидациями или без них, могут быть совместимы с COVID-19 пневмонией, хотя и неоднозначно специфически.
Пациенты должны быть изолированы и должны быстро пройти как микробиологические тесты, так и сканирование компьютерной томографии высокого разрешения грудной клетки с или без введения йодированного контраста, в зависимости от каждого клинического случая и в соответствии с местными протоколами.
Пациентов следует госпитализировать изолированно, если:
Пациенты могут быть госпитализированы в общую палату в соответствии с местными процедурами, где будет проведен второй мазок, если:
При этом, если УЗИЛ отрицательное или показывает результаты, не указывающие на диффузный пневмогенный СИС, пациентов следует держать в изоляции из-за наличия подозреваемых симптомов, ожидая результатов микробиологических тестов.
По крайней мере, один положительный результат этих тестов указывает на изолированную госпитализацию. КТ должна быть показана, чтобы исключить поражения легких, пропущенные УЗИЛ, особенно в случае изменения внутрилегочного газообмена (paO2 / FiO2
Вместо этого, если оба микробиологических теста отрицательны, результаты УЗИЛ, могут способствовать альтернативному диагнозу:
В этих случаях пациенты могут быть госпитализированы в общую палату в соответствии с местными процедурами, где будет проведен второй мазок.
Однако, что касается пункта 2, изменение внутрилегочного газообмена (paO2 / FiO2
Опять же, если компьютерная томография подозревает вирусную пневмонию, пациентов следует госпитализировать изолированно, ожидая подтверждения от других микробиологических тестов (второй мазок и серология на антитела IgG, IgA / M).
УЗИЛ и клиническое ведение беременных
Беременные женщины, поступившие в отделение неотложной помощи с симптоматикой, совместимой с COVID-19, проходят лечение по выделенному каналу COVID-19, госпитализируются изолированно и должны немедленно получить УЗИЛ для определения последующих путей лечения.
У беременных женщин должна быть нормальная картина УЗИЛ, за исключением нескольких редких частных случаев. Иногда на поздних сроках беременности можно обнаружить умеренный задний двусторонний базальный гомогенный СИС для уменьшения объема нижних долей легкого.
Следовательно, если результаты УЗИЛ свидетельствуют о пятнистом двустороннем СИС с небольшими двусторонними пятнистыми субплевральными консолидациями или без них в симптоматическом контексте, совместимом с COVID-19, пациенты должны продолжать изоляцию в ожидании результатов микробиологических тестов.
Пациенты должны находиться под строгим наблюдением на предмет ухудшения симптомов и изменения газообмена, указывающего на поступление в ОИТ, и ждать подтверждения от других микробиологических тестов в случае отрицательного результата первых микробиологических тестов.
Вместо этого, если УЗИЛ не наводит на мысль о подозрительных паттернах, важно сосредоточить внимание на внутрилегочном газообмене, обнаруженном с помощью анализа газов артериальной крови. Если соотношение paO2 / FiO2 изменяется у этих молодых женщин (
В случае УЗИЛ без признаков подозрения на пневмонию COVID-19 и нормального внутрилегочного газообмена (paO2 / FiO2> 400) беременные женщины проходят мониторинг матери и плода до получения результатов микробиологического анализа.
По крайней мере, один положительный результат требует, чтобы пациент содержался в условиях госпитализации изолированно.
Если оба микробиологических теста отрицательны и paO2 / FiO2> 400, пациента можно изолировать дома и поддерживать контакт либо в случае ухудшения симптомов для госпитализации, либо в случае легких и стабильных симптомов для продолжения домашней изоляции в ожидании результатов второго исследования.
УЗИЛ и клиническое ведение пациентов детского возраста
Роль УЗИЛ для педиатрических пациентов уже широко освещалась в литературе. В случае госпитализации педиатрических пациентов в отделение неотложной помощи с подозрением на симптоматику COVID-19, УЗИЛ следует проводить как можно раньше.
Пациенты должны быть госпитализированы изолированно и под строгим наблюдением в ожидании результатов микробиологических тестов.
ПРАВИЛЬНО ЛИ ВЫ УХАЖИВАЕТЕ ЗА УЗ-АППАРАТОМ?
Скачайте руководство по уходу прямо сейчас
Вместо этого, если УЗИЛ не указывает на подозрительные паттерны, важно сосредоточиться на насыщении периферического гемоглобина кислородом (SpO2). При наличии SpO2 ≤ 95% или необходимости в терапии O2 пациентов следует держать в изоляции в ожидании результатов микробиологических тестов:
Последний клинический сценарий – это тот, в котором первый паттерн УЗИЛ несовместим с пневмонией COVID-19 и есть нормальные значения SpO2. Согласно местным протоколам, пациенты должны пройти микробиологические тесты и могут быть изолированы дома или госпитализированы в ожидании результатов.
