бета активность головного мозга норма
Электроэнцефалография и ее клиническое значение
Биофизическим проявлением функционирования нервной системы является спонтанная электрическая активность. Благодаря процессам генерации электрических импульсов, их подавления, передачи, нервные клетки объединяются в единую систему, управляющую организмом. Данную электрическую активность можно зарегистрировать в нервной системе на любом уровне.
Электроэнцефалография — раздел электрофизиологии центральной нервной системы (ЦНС), занимающийся изучением закономерностей распространения электрической активности в головном мозге для определения функционального состояния головного мозга. В настоящее время данная методика нашла очень широкое применение в неврологии, нейрохирургии, психиатрии, эндокринологии и является ведущей при изучении функции ЦНС. Методика основана на регистрации электрической активности, являющейся основой функционирования всякой возбудимой ткани организма.
Электроэнцефалограмма (ЭЭГ) — кривая, получаемая при регистрации электрической активности головного мозга через ткани черепа. Регистрация потенциалов непосредственно с коры головного мозга называется электрокортикограммой.
Электрическая активность в коре головного мозга была обнаружена физиологами еще в середине прошлого столетия (1849 г.), когда была выявлена электронегативность в месте разреза головного мозга лягушки и черепахи. Затем дли¬тельное время электрическую активность мозга никто не изучал. Только в 1875 — 1876 г. возобновили изучение потенциалов головного мозга животных при различных раздражениях (Данилевский В. Я., Caton). В 1884 г. Введенский Н. Е. приме¬нил телефон для прослушивания электрических процессов в мышцах и нервах, а в дальнейшем и в нервных центрах. В дальнейшем изучение электрофизиологии головного мозга проводилось с помощью гальванометров, которые из-за своей инертности позволяли наблюдать изменение постоянного потенциала при различных раздражениях, т. е. фиксировались медленные колебания в коре. Быстрые ритмы определялись со значительными искажениями.
Началом клинической ЭЭГ считают 1924 г., когда Ганс Бергер впервые осуществил регистрацию ЭЭГ сигналов у человека. Тогда же в его работах было да¬но описание основных ритмов. В 1936 году G.Walter при исследовании больных с опухолью головного мозга обнаружил, что изменения ритмов могут иметь диагностическое значение. В ЭЭГ больных он нашел медленные волны, которые, назвал Дельта-волнами. В США в середине 30-х годов Devis, Jasper и Gibbs обнаружили специфические проявления на ЭЭГ у больных с малыми эпилептическими припадками.
В дальнейшем ЭЭГ развивалась двумя путями: совершенствование технической базы, с созданием новых, более чувствительных и точных приборов; исследование феноменологии ЭЭГ и совершенствование диагностики. Но постоянно перед энцефалографистами вставал вопрос о локализации и механизме гене¬рации импульсов. В этом направлении были достигнуты значительные успехи, особенно после начала изучения нейрофизиологии отдельных нейронов. Это имело важное значение для понимания природы ЭЭГ.
В настоящее время установлено, что центральная нервная система на всех своих уровнях генерирует спонтанную электрическую активность. Эта ритмика сложна, особенно в коре больших полушарий, она зависит от функциональной организации и изменяется под действием различных раздражителей.
Существует много теорий объяснения природы данных ритмических процессов, основанных на изучении электрической активности отдельных нейронов, синоптических потенциалов. Установлено, что нейроны, даже находящиеся близко друг от друга, обладают различной активностью. Но если считать, что нейроны все работают независимо друг от друга, тогда каким образом из этой шумовой кривой получается ритмическая активность, наблюдаемая на ЭЭГ. Наличие ритмов на ЭЭГ сейчас считают прямым показателем того, что нейроны мозга синхронизируют свою активность сложным образом, что позволяет системе функционировать как единому целому. Т.е. нейроны работают в едином динамическом соотношении, и изменение соотношений на разных уровнях организации, межуровневых соотношений приведет к изменению ритмической активности, что будет прямым отражением изменения функционального состояния.
Оборудование
Для регистрации ЭЭГ используют приборы, называемые Электроэнцефалографами. Они состоят из электродной части, системы усилителей, регистрирующего прибора. Электроды бывают разными: чашечковые и мостиковые. Изготавливают их из электропроводного угля или из металла с хлорсеребряным покрытием. Такое покрытие необходимо, что бы на электроде не накапливался постоянный потенциал, который вызывает поляризацию электрода. Это приводит к появлению помех. Менее всего поляризуются неметаллические электроды.
Для обеспечения точной регистрации используют параллельные синфазные усилители с режекционным фильтром. Это позволяет бороться с сетевыми помехами. По своему качеству усилители сейчас позволяют проводить запись без электроизолированной камеры и без заземления.
Регистрирующий прибор. Первоначально в качестве регистратора использовались пишущие приборы с подачей бумажной ленты. Они различались на чернильные приборы, приборы с термопером. Но расходные материалы были достаточно дороги. Сейчас в качестве регистрирующего прибора используют компьютерную технику. С приходом компьютерной техники появилась возможность не только записывать ЭЭГ на небумажный носитель, но так же проводить дополнительную математическую обработку ЭЭГ. Это повысило разрешающую способность метода.
Наложение электродов проводится так же различными способами. Международной системой, принятой за эталон, является система 10 — 20. Электроды накладывают следующим образом. Измеряют расстояние по сагиттальной линии от Inion до Nasion и принимают его за 100%. В 10% этого расстояния от Inion и Nasion соответственно устанавливают нижние лобные и затылочные электроды. Остальные расставляют на равном расстоянии составляющем 20% от расстояния inion — nasion. Вторая основная линия проходит между слуховыми проходами через макушку.
Нижние височные электроды располагают соответственно в 10% этого расстояния над слуховыми проходами, а остальные электроды этой линии на расстоянии 20% длины биаурикулярной линии. Буквенные символы обозначают соответственно области мозга и ориентиры на голове: О — occipitalis, F — frontalis, A — auricularis, P — parietalis, С — centralis, Т — temporalis. Нечетные номера соответствуют электродам левого полушария, четные — правому.
По системе Юнга лобные электроды (Fd, Fs) располагают в верхней части лба на расстоянии 3 — 4 см от средней линии, затылочные (Od, Os) — на 3 см выше от inion и на 3 — 4 см от средней линии. Отрезки линий Od — Fd и Os — Fs делят на три равные части и в точках деления устанавливают центральные (Cd, Cs) и теменные (Pd, Ps) электроды. На горизонтальном уровне верхнего края ушной раковины по фронтальной линии Cd — Cs устанавливают передние височные (Tad, Tas), а по фронтальной линии Ps — Pd — задние височные (Tpd, Tps).
Преимуществом системы 10 — 20 является большое количество электродов (от 16 до 19 — 24), но эта система требует более чувствительного оборудования, т.к. межэлектродное расстояние мало и потенциал слаб. Система Юнга дает достаточное расстояние и все электроды равномерно распределены по поверхности головы, но степень локализации при отведении недостаточна.
Способ отведения потенциала так же может быть различен. Общепринятой является система монополярной записи. При этом электроды на голове являются активными и регистрируют изменение потенциала относительно индифферентно¬го электрода (чаще всего располагают на мочках ушей). Биполярная запись определяет изменение потенциала между двумя электродами, расположенными в разных точках на поверхности скальпа.
Нормальный рисунок ЭЭГ
В норме ЭЭГ снимается в состоянии спокойного бодрствования, когда пациент сидит с закрытыми глазами, расслабившись. В своей основе нормальная ЭЭГ представляет достаточно организованную кривую, состоящую преимущественно из быстрых ритмов, которые имеют определенную пространственную и временную организацию.
Параметры нормального альфа-ритма
Частота 8-13 Гц, по некоторым авторам признается частота 7-12 Гц или 8-12 Гц. Чаще всего в нормальном состоянии встречается частота 9-10 Гц, что можно назвать норморитмом. Тогда среднюю частоту 8-9 (7-9) Гц можно считать замедленным альфа ритмом, а 11-12 Гц — учащенным. Естественно замедлен¬ный и учащенный ритмы уже выходят за рамки нормы (у взрослых людей) и могут рассматриваться, как условно патологические (по Гриндель О. М.)
Амплитуда в норме составляет 20-80 мкВ. Некоторые авторы признают за норму 20 110 мкВ. Амплитуда в норме варьирует в зависимости от возраста.
Зональное распределение — в норме определяются затылочно-теменной зоной, где ритм наиболее выражен. Данное положение признается всеми одинаково.
Модулированность характеризуется волнообразным изменением амплитуды ритма.
Синусоидальность устанавливает в норме закругленность вершин. При ком-пьютерной визуализации синусоидальность не выявляется столь четко (при 8-ми битовой записи) и все ритмы кажутся заостренными. Но, как правило, истинное заострение ритма должно сочетаться с другими нарушениями нормального ритма.
Симметричность по амплитуде и частоте. Достоверность амплитудной сим¬метрии устанавливается путем хорошего наложения электродов с измерением импеданса. Частотная асимметрия так же должна быть объективизирована (критерии достоверности). При этом надо учитывать наличие физиологической асим¬метрии полушарий.
Реакция активации альфа-ритма, т. е. его угнетение при открывании глаз или вспышке света. Данный феномен является одним из основных в характери¬стике альфа-ритма. По нему можно точно отнести выявляемый ритм к альфа-ритму.
Индекс альфа-ритма, который в норме составляет 80 %. При математической обработке индекс можно вычислять, как процент мощности альфа-ритма относительно мощности остальных ритмов в затылочных и теменных отведениях.
Параметры нормального бета ритма
Амплитуда мала — 10—15 мкВ.
Зональность — в норме распределяется в передне-центральных и височных отделах. По мнению Жирмунской Е.А. Бета 1-ритм не является чисто физиологическим и для нормы не характерен. Височный бета ритм часто бывает результатом мышечного артефакта.
Ц-ритм — является вариантом нормального ритма частотой 8 — 13 Гц и выявляется в центральных отделах. Имеет следующие особенности: исчезает при контралатеральном активном сжимании кисти в кулак, узко локализован в цен¬тральных отделах.Медленные ритмы, встречающиеся в норме.
Тета-ритм — частота 4—8 Гц, амплитуда до 30—40 мкВ.
Дельта-ритм — частота 0,5—4 Гц, амплитуда до 30—40 мкВ.
Регионарные особенности ЭЭГ
Доминирующий ритм — это ритм потенциалов, преобладающий на данном участке кривой и при визуальном анализе отличается наибольшей периодичностью и регулярностью, а при частотном анализе — наибольшей амплитудой.Затылочная, теменно-затылочная и височно-затылочная область. Четко выражен доминирующий альфа-ритм, двухфазный, синусоидальный, подавляе¬мый на открывание глаз. Появление в задне-теменной и теменной области ритма частотой в 20—26 Гц, в состоянии покоя, может рассматриваться, как ирритация коры.
Передние отделы полушарий — прецентральная и лобная области. Частые ритмы усилены, альфа почти не прослеживается. Тета-ритм снижен по сравнению с центральными отделами.
Т. о. фоновый рисунок ЭЭГ представляет собой сложный организованный волновой процесс, состоящий из веретен модулированного в разной степени альфа-ритма, на фоне низкоамплитудной высокочастотной активности типа бета-ритма. Данный паттерн проявляется в задних отделах. В более оральных отделах появляются элементы медленноволновой активности с фоновым бета-ритмом.
Теоретически происхождение основного рисунка ЭЭГ выводится из биофизической предпосылки, что каждая клетка представляет собой малый генератор импульсов. Но ЦНС нельзя воспринимать, как совокупность различных центров, которые в свою очередь состоят из отдельных, элементарных (пусть даже взаимосвязанных процессами возбуждения и торможения) генераторов импульсов. Нервная система является сложной, сбалансированной, гибкой системой, функция которой определяется, в первую очередь, морфологическими и динамически¬ми связями. Это подтверждается большими компенсаторными возможностями НС.
Филогенетически оральный ганглий червя развился в обонятельный мозг, который в дальнейшем развитии дополнился зрительным мозгом и лимбической корой для организации поведенческих реакций. С увеличением сложности афферентной импульсации организуется таламическая система. С усложнением движений образуется подкорковая экстрапирамидная система. Последней формируется кора. Параллельно с возникновением новых структур усложняется и организация системы. Чтобы обеспечить все многообразие связей, их гибкость и постоянство, система должна иметь энергетическую и информационную подпитку. Организуется дополнительная, недифференцированная система — ретикулярная формация. Следовательно, основными функциональными структурами, определяющими активность мозга, являются кора, подкорковые отделы и ретикулярная формация.
Взаимосвязь ритмов, независимо от амплитудных значений, математически оценивается когерентностью, кроскорелляцией и фазностью. По волновой теории (Гриндель О. М. с соавт.), построенной на основании анализа большого количества данных, все ЭЭГ были разделены на два больших типа по характеру связей: волновой и импульсный (20%). Волновой тип, являясь более распространенным, определяет сбалансированность и постоянство циклических процессов, что согласуется с принципом активной обратной связи (по Анохину П. К.). Когерентность максимальна в лобных отделах по всем диапазонам волн и минимальна в затылочных. Учитывая, что когерентность определяет степень связи, можно считать, что в затылочных отделах происходит образование большого количества разобщенных источников, а в лобных отделах они объединяются единой организующей силой. Попробуем объяснить процессы следующим образом.
Афферентные импульсы приходят в таламус, где переключаются и после определенной обработки переходят в кору (общепринятое представление). По теории динамической локализации функций в коре (Павлов И. П.) импульсы функ¬ционально приходят в разные отделы, что приводит к возникновению многих центров по обработке разнородной информации. Совокупность центров дает сочета¬ние импульсов, проявляющегося в затылке (не удивительно т. к. основная часть информации приходит к зрительным центрам, кроме того, в височно-затылочные области приходит разнородная информация от других аффекторов) (Кроль Б. М.). Эта информация достаточно не специфична в состоянии спокойного бодрствования. Посылки идут импульсно, что согласуется с триггерной функцией таламуса (иные посылки не будут приводить к образованию центров с учетом функциональной рефрактерности последних). Импульсность выражается в модулированности альфа-ритма в затылочных отделах и несовпадении по фазе огибающей веретен в разных отведениях (видно на глаз при оценке кривой). Подобные процессы про¬исходят в центральных отделах, где стыкуются афферентный и эфферентный (двигательный) анализаторы. Благодаря этой стыковке степень рассогласования процессов меньше. Далее идет сложный процесс восприятия и анализа раздра¬жении «на местах». В лобных отделах происходит интегрирование всей информации и формирование единого действия. Это приводит к возникновению в лобных отделах единого центра, но более медленного по волновой функции. Далее информация идет в подкорковые структуры и реализуется системой в виде произвольных реакций. Волновой круг информации замыкается и начинается новый, что также определяет степень модулированности.
Картина ЭЭГ меняется при проведении функциональных проб. При функциональных пробах происходит повышение активности тех или иных структур. В качестве нагрузок используют следующие: открывание глаз, вспышка света, гипер-вентиляция, фотостимуляция, фоностимуляция.
Проба «Открывание глаз». При открывании глаз на ЭЭГ альфа-ритм исчезает и заменяется быстрыми ритмами (реакция активации). При этом оценивают скорость наступления реакции, степень угнетения альфа-ритма, стойкость активации (по нашим данным замечено, что в среднем реакция сохраняется 20 — 25 с, далее появляются элементы альфа-ритма). После закрывания глаз, в норме, наступает реакция отдачи, которая проявляется во временном усилении основного ритма. При этом оценивают латенцию восстановления основного ритма, степень и стойкость реакции отдачи. При данной пробе оценивают реактивность коры, стойкость процессов возбуждения в коре, выраженность тонуса подкорки. Данная проба более физиологична, чем реакция активации на вспышку света и несет больше информации. (Но реакцию на вспышку света можно использовать при обследовании коматозных больных). Процессы, происходящие при реакции активации, функционально можно представить следующим образом. Открывание глаз значительно усиливает поток импульсов в корковые отделы, что приводит к повышению дифференцировки коры. Это проявляется на ЭЭГ в виде реакции активации с десинхронизацией (внешняя десинхронизация) за счет быстрых ритмов. Математически происходит усиление градиента когерентности, но в целом когерентность остается на основном уровне т.к. физиологическая активация не нарушает системы связей.
Проба с гипервентиляцией. При проведении пробы больной усиленно дышит, акцентируя внимание больше на выдохе. Гипервентиляция проводится в течение 3 мин. При экспертизе, при специальных обследованиях, проводят 5 минутную гипервентиляцию. На ЭЭГ, при проведении пробы возникает усиление альфа-ритма с его незначительным замедлением и перераспределением на передние отделы. Степень модулированности уменьшается. Физиологически при гипервентиляции снижается парциальное давление С02 в крови. Это приводит к активации неспецифических подкорковых структур и усиливает поток неспецифических, синхронизирующих импульсов в кору. При перевозбуждении подкорковых отделов возникает островолновая активность на ЭЭГ (наступает в норме при гипервентиляции более пяти минут).
Фотостимуляция. Проводится в двух вариантах: ритмическая и триггерная. При ритмической фотостимуляции вспышки света подаются ритмично с определенной частотой. Используют различные частотные диапазоны. При ритмической стимуляции возникает реакция усвоения ритма. На ЭЭГ появляется ритм, соответствующий по частоте ритму стимуляции. При спектральном анализе можно выявить не только усвоение ритма по основной гармонике (частоте стимуляции), но и субгармоники, как правило, по частотам, четным основной частоте стимуляции. В норме перестройка ритма у людей выражена в разной степени. Но чаще усваиваются средние и быстрые ритмы, без выраженной асимметрии, преимущественно в задних или центральных отделах. По степени усвоения ритма, соблюдению частоты гармоник, симметричности можно оценить степень триггер-ной функции таламуса, подвижность процессов в коре. Триггерная стимуляция проводится путем подачи световых раздражении с частотой основного ритма ЭЭГ. Для этого используют специальные синхронизирующие устройства.
Дополнительные способы анализа ЭЭГ
В настоящее время основным способом анализа ЭЭГ остается визуальный анализ. Из дополнительных методов анализа используют расчет спектра мощности с применением быстрого преобразования Фурье. Спектр мощности показывает степень выраженности ритма данной частоты. Наглядно спектр мощности представляется в виде усредненных кривых, распределения спектров мощности по эпохам, спектральное картирование.
Другим дополнительным методом является расчет когерентности. Когерентность показывает степень схожести колебательных процессов в двух разных точках, независимо от их амплитудной представленности. Установлено, что среднее значение когерентности постоянно и отражает степень стабильности связей в системе.
Последнее время используется еще один способ обработки. Это локализация источников патологической активности методом Многошаговой дипольной локализации. Путем многочисленных расчетов создается математическая модель вероятного расположения источника данной волны. Данная модель сравнивается с амплитудным распределением тех же волн на скальпе. Для локализации ис¬пользуют только те срезы ЭЭГ, которые имеют заданную вероятность сходимости расчетной модели и скальповой записи. Достоверной считается вероятность 0,95 и более.
Электроэнцефалография в Юсуповской больнице
Электроэнцефалография (ЭЭГ) – метод регистрации суммарной электрической активности головного мозга, отведенной с поверхности кожи головы. Неврологи-нейрофизиологи Юсуповской больницы выполняют процедуру в соответствии с европейскими рекомендациями. Исследование проводят в клинике неврологии с помощью аппаратуры экспертного класса по доступным ценам. Расшифровку результатов ЭЭГ в Юсуповской больнице с помощью компьютерной программы проводят кандидаты медицинских наук, ведущие специалисты в области нейрофизиологии.
Как проводится исследование в Юсуповской больнице
ЭЭГ в Юсуповской больнице проводится с помощью современной диагностической аппаратуры в соответствии с международным протоколом. Это гарантирует соблюдение мировых стандартов качества. Анализ ЭЭГ и расшифровку результатов исследования с использованием компьютерной программы проводят кандидаты медицинских наук, неврологи-нейрофизиологи. Если результаты ЭЭГ трактуются неоднозначно, их обсуждают на заседании экспертного совета с участием профессоров и врачей высшей категории.
Врачи коллегиально устанавливают на основании имеющихся симптомов и данных ЭЭГ диагноз, составляют план лечения. Комплексная терапия патологии центральной нервной системы в клинике неврологии проводится эффективными и безопасными лекарственными препаратами, которые прошли регистрацию в РФ.
Для лечения пациентов в клинике неврологии созданы все условия:
Благодаря наличию современных электроэнцефалографов, специально оборудованной лаборатории, врачи функциональной диагностики выполняют все виды процедур:
Длительное ЭЭГ исследование проводится в течение 1-2 суток. Пациенты в это время находятся в палатах повышенной комфортности. Их обеспечивают индивидуальными средствами личной гигиены и питанием, качество которого не отличается от домашней кухни. Персонал внимательно относится к пожеланиям пациентов.
При выполнении ЭЭГ пациентам, страдающим эпилепсией, артериальной гипертензией, ишемической болезнью сердца во время исследования за ними наблюдает врач-реаниматолог. Он оказывает квалифицированную неотложную помощь в случае развития нестандартных ситуаций. Результаты ЭЭГ, которые трактуются неоднозначно, на заседании Экспертной комиссии рассматривают профессора и врачи высшей категории. Ведущие специалисты клиники неврологии принимают коллегиальное решение в отношении заключения и дают рекомендации по дальнейшему ведению тяжёлых пациентов.
Показания и противопоказания
Если по результатам ЭЭГ исследования пациент не нуждается в медикаментозной коррекции, неврологи наблюдают его в динамике, выполняют повторные исследования, проводят ЭЭГ видео-мониторинг дневного и ночного сна, применяют другие методы нейровизуализации.
Электроэнцефалограмма предоставляет возможность:
Неврологи Юсуповской больницы применяют ЭЭГ для того, чтобы отличить истинное расстройство зрения или слуха от истерического, а также от симуляции такого состояния. ЭЭГ проводят при наличии следующих показаний:
При частых головных болях, вегетососудистой дистонии, головокружениях также проводится ЭЭГ. Исследование показано пациентам, которые постоянно ощущают усталость, перенесли инсульт или микроинсульт, нейрохирургическое оперативное вмешательство. Процедура необходима пациентам, у которых зарегистрировано более одного эпизода обмороков. ЭЭГ делают при панических атаках, поражениях мозга, которые развились до родов или после них. Электроэнцефалограмма помогает установить нарушения работы мозга при задержке речевого развития, заикании, аутизме.
Абсолютных противопоказаний для выполнения электроэнцефалографии нет. Если у пациента имеются приступы судорог, он болен ишемической болезнью сердца, артериальной гипертензией, страдает психическими расстройствами, во время процедуры ЭЭГ в клинике неврологии Юсуповской больницы присутствует врач-анестезиолог. Он оказывает неотложную помощь в случае нестандартных ситуаций.
Врачи Юсуповской больницы уделяют особое внимание подготовке пациента к электроэнцефалографии. За 2-4 дня до исследования ему рекомендуют отказаться от приёма транквилизаторов, противосудорожных и седативных препаратов. Они могут исказить итоговые показатели датчиков. Если пациент употребляет какие-нибудь лекарственные средства, ему следует информировать об этом врача, который проводит электроэнцефалографию.
Подготовка
Неврологи рекомендуют пациентам за 1 день до электроэнцефалографии отказаться от употребления кока-колы и других газированных напитков, алкоголя, кофе, чая и энергетиков. Исключается употребление в пищу шоколада. Для того чтобы обеспечить лучший контакт датчиков с поверхности головы, перед исследованием следует тщательно вымыть волосы и голову. На волосы не разрешается наносить косметические средства: гели, лаки, муссы.
За 1 час до исследования следует плотно покушать, чтобы уровень сахара в крови был на физиологическом уровне. Для получения достоверных результатов электроэнцефалографии врачи рекомендуют в течение 3-5 часов, предшествующих процедуре, не курить. Собираясь к врачу, который проводит электроэнцефалографию, следует воздержаться от элементов одежды, которые стесняют движения, и туго затянутых поясов, чтобы не создавать благоприятных условий для нарушения кровообращения.
Перед тем, как сесть на специально оборудованную кушетку, пациенту предлагают снять металлические серёжки, клипсы, пирсинг, кафы и заколки для волос. В момент регистрации электроэнцефалограммы необходимо максимально комфортно расположиться на кресле, принять удобное и неподвижное положение, крепко закрыть глаза. Очень часто процедура сопровождается световыми вспышками и шумом различной тональности, которые позволяют регистрировать их воздействие на деятельность головного мозга. Врачи Юсуповской больницы предупреждают пациентов, что бояться этого не стоит.
Иногда пациенту назначают выполнить электроэнцефалограмму в фазе сновидений. В таком случае на протяжении 24-38 часов, предшествующих исследованию, человеку необходимо не спать. Когда пациент придёт на обследование, врач функциональной диагностики предложит специальный седативный препарат, погружающий исследуемого человека в сон на момент записи показателей работы мозга.
Наибольшую сложность представляет проведение электроэнцефалографии детям раннего и дошкольного возраста. Малыши нередко пугаются «шапочки», которую пытается надеть на его голову человек в белом халате. Непросто убедить ребёнка держать во время диагностической процедуры глаза закрытыми и сидеть при этом спокойно. Родителям следует обратить внимание на следующие особенности подготовительного периода к электроэнцефалографии:
С собой следует взять любимые игрушку и книжку, а также вкусности (еду и питьё) для того, чтобы можно было отвлечь ребёнка во время ожидания процедуры.
Методика
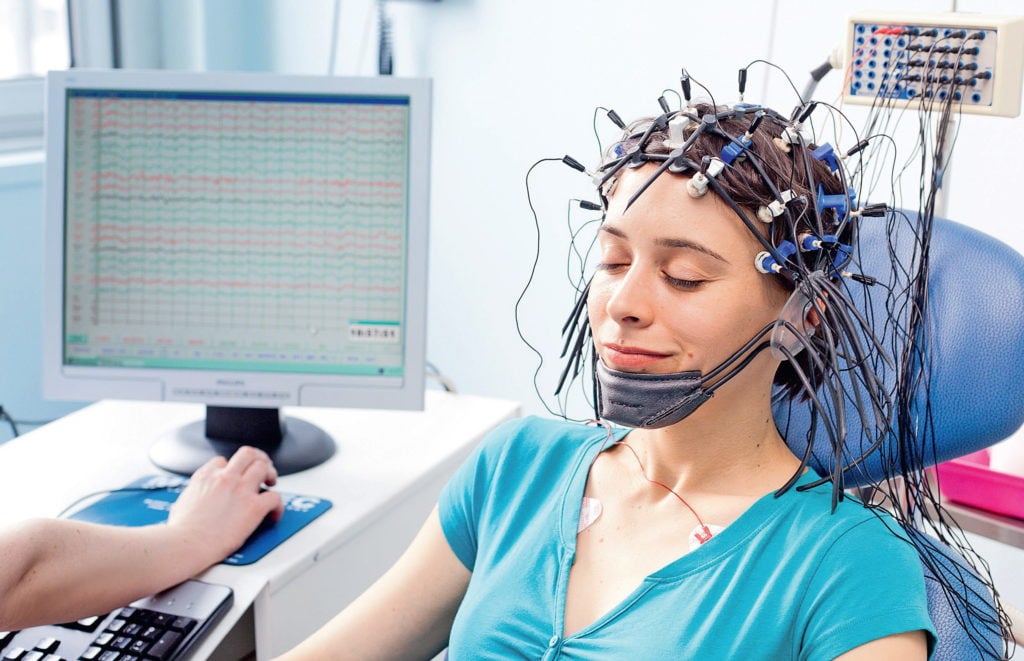
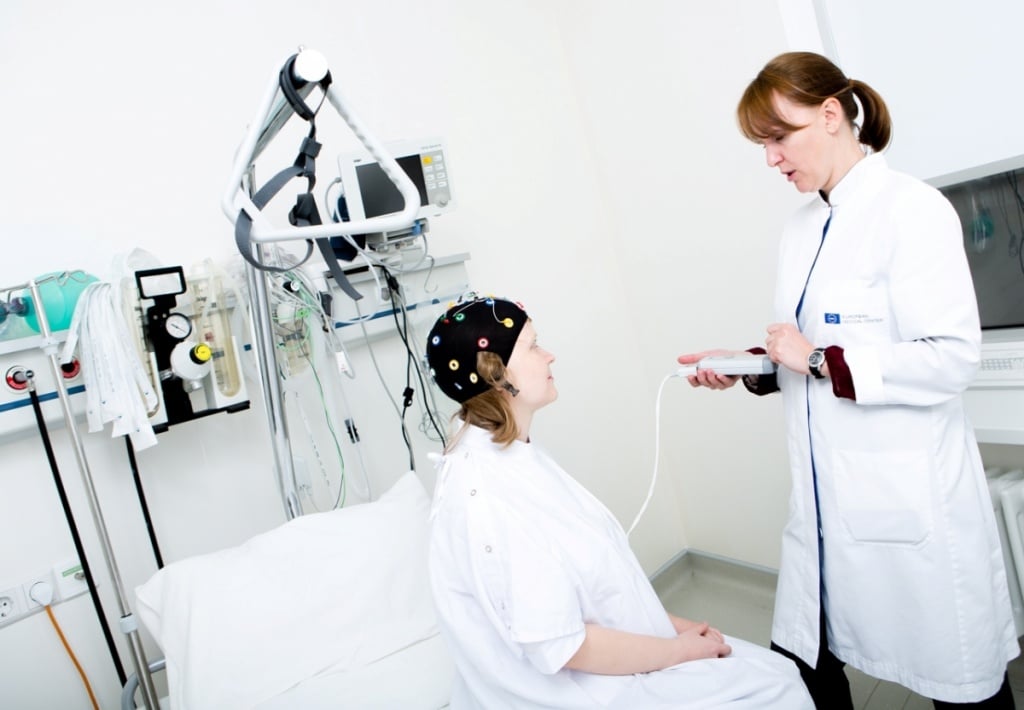
Для выполнения ЭЭГ пациент удобно располагается в кресле или на кушетке. Врач функциональной диагностики надевает ему на голову шапочку с электродами. Их внутреннюю поверхность для обеспечения плотного контакта с кожей головы смачивают водорастворимым гелем, который легко смывается водой или снимается влажными салфетками. Кожу в местах наложения электродов предварительно обезжиривают 40% раствором спирта. Электроды подсоединяют к электроэнцефалографу.
Усиленное изображение передаётся на монитор компьютера, который находится в комнате врача. Результаты исследования записываются на жёсткий диск, затем на мобильные носители информации и распечатываются на бумажной ленте. Расшифровку результатов ЭЭГ в Юсуповской больницы проводят специалисты высокой квалификации, которые прошли подготовку в ведущих диагностических центрах.
Типы исследования
Кривые изменения биопотенциалов мозга отражают нейродинамические сдвиги, которые развиваются под влиянием патологического процесса в мозгу. При различных заболеваниях могут быть зарегистрированы одинаковые по форме кривые. В то же время один и тот же очаг поражения может вызвать разные биоэлектрические нарушения. Их характер и выраженность зависит от функционального состояния исследуемых образований.
Расшифровывая электроэнцефалограмму, нейрофизиологи получают характеристику функциональных изменений головного мозга, а не ответ на вопрос о причине заболевания. ЭЭГ изменения при поражениях мозга можно разделяют на 2 группы. Первая группа характеризуется изменениями компонентов ЭЭГ:
Ко второй группе изменений относится появление тета, дельта и острых волн, комплексов медленных и острых волн. Эти изменения могут быть постоянными или носить пароксизмальный характер. Нейрофизиологи выделяют 6 типов частотно-амплитудных показателей:
ЭЭГ помогает неврологам-нейрофизиологам определить тяжесть процесса, его локализацию и распространенность, развитие общемозговых симптомов, рефлекторных изменений, поражение глубинных структур мозга.
Фоновая ЭЭГ
ЭЭГ состоит из колебаний различной частоты и амплитуды. Выделяют несколько частотных диапазонов ЭЭГ:
Частота альфа волн варьирует в пределах от 8 до 13 Гц. Волны представляют собой синусоидальные колебания амплитудой до 100 мкВ. Она увеличивается в направлении от лобной к затылочным зонам мозга. Наиболее выражены у здоровых людей, которые находятся в состоянии покоя. Угнетаются при открывании глаз, при анализе информации или переходе в состояние бодрствования.
Бета волны имеют частоту 8-13 Гц, амплитуду колебаний от 5 до 30 мкВ. Их присутствие на ЭЭГ связано с активной мозговой деятельностью. При активации головного мозга уменьшается доля альфа колебаний и увеличивается количество бета волн. Наличие на ЭЭГ выраженного бета ритма с амплитудой выше 50 мкВ является признаком патологии.
Частота гамма волн находится в диапазоне 30-40Гц, амплитуда колебаний не должна превышать 10 мкБ. Появление на ЭЭГ этих волн является признаком когнитивных процессов и нарушения сознания. Превышение амплитуды 15 мкБ говорит о наличии патологического процесса.
Частота дельта волн не превышает 4 Гц, амплитуда 20-30мкБ. Они регистрируются у здорового человека, который находится в сознании. Колебания высокой амплитуды появляются при наличии новообразования мозга. Дельта волны становятся выраженными у пациентов в состоянии комы или наркоза. Они характерны для определённых фаз сна.
Тета волны имеют частоту 4-7 Гц и амплитуду до 40мкБ, встречаются у здоровых людей с не нарушенным сознанием. При повышенной эмоциональной активности или других видах мозговой деятельности их доля увеличивается. Наличие на ЭЭГ большого количества тета колебаний является признаком изменённого сознания или патологического состояния. Исчезновение тета активности говорит о гибели мозговых клеток.
ЭЭГ с возрастом постепенно меняется. На ЭЭГ, выполненном ребёнку, отражаются преимущественно медленные колебания. Они постепенно сменяются более частыми, и к 7 годам формируется нормальный альфа ритм. Полностью процесс эволюции ЭЭГ завершается к 15-17 годам. ЭЭГ к этому возрасту приобретает черты электроэнцефалограммы взрослого человека. В возрасте старше 50-60 лет нормальная ЭЭГ отличается от электроэнцефалограммы у лиц молодого возраста уменьшением частоты дельта ритма, нарушением его регуляции и увеличением числа тета волн.
Патологические изменения на ЭЭГ
Признаком патологической активности на ЭЭГ взрослого бодрствующего человека являются тета, дельта активность и эпилептическая активность. ЭЭГ признаками эпилептической активности являются:
Изменения на ЭЭГ проявляются при черепно-мозговой травме. В остром периоде лёгкого повреждения головного мозга отмечаются нерезкие отклонения от нормы в форме нерегулярности альфа ритма и усиления частых колебаний. Патологические изменения на ЭЭГ быстро проходят.
При черепно-мозговой травме средней тяжести и тяжёлом повреждении мозга изменения ЭЭГ более грубые, протекают по фазам. Выраженность медленных колебаний и нарушения альфа ритма зависят от степени вовлечения в патологический процесс ствола мозга, наличия внутричерепных гематом и очагов контузии. При массивных очагах контузии, расположенных в коре и подкорке головного мозга, наблюдаются грубые локальные изменения на фоне выраженных общемозговых нарушений. Патологические изменения в этих случаях нарастают течение первых 5-7 суток.
Изменения ЭЭГ в отдалённом периоде проникающей черепно-мозговой травмы могут проявляться в значительной степени на протяжении многих лет. Они носят общемозговой характер, что обусловлено развившимися к этому времени нарушениями гемодинамики и ликвородинамики, и проявляются локальными изменениями (эпилептической или медленной активностью) в зоне первичного поражения мозга.
При эпидуральных гематомах в остром периоде часто отсутствуют выраженные общемозговые изменения. Очаговые явления имеют характер локального угнетения альфа-ритма или отграниченных медленных волн. При субдуральных гематомах на электроэнцефалограмме регистрируются многообразные изменения:
При внутримозговых гематомах на ЭЭГ присутствуют выраженные общемозговые дельта и тета волны. Очаговые изменения в зоне проекции гематомы проявляются в форме преобладания медленных волн.
Ночной ЭЭГ-мониторинг
Ночной ЭЭГ-мониторинг сна относится к наиболее показательным диагностическим методам исследования функциональной активности головного мозга. Он позволяет провести дифференциальную диагностику эпилепсии с неэпилептическим судорожным синдромом. Запись ЭЭГ в течение одной минуты сна может дать больше информации об эпилептическом процессе, чем целый час записи дневного видеомониторинга ЭЭГ.
В Юсуповской больнице процедуру выполняют нейрофизиологи и врачи функциональной диагностики, кандидаты медицинских наук. Для проведения ночного ЭЭГ используют современную аппаратуру ведущих мировых производителей. Обследование пациентов проводят в специально оборудованной комфортной палате. Во время процедуры в палате может находиться один из родственников. Клиника принимает пациентов возраста 18+.
При нарушениях психического развития у детей часто не обнаруживаются изменения в обычной ЭЭГ. Дети с гиперактивностью и аутистическими расстройствами, частыми ночными пробуждениями, необъяснимыми другими причинами, и нарушениями поведения иногда имеют эпилептиформную активность в ЭЭГ во время сна. Их фиксируют с помощью ночного детского ЭЭГ. Задержка психоречевого развития, ночное недержание мочи, феномены снохождения и сноговорения, заикание могут быть причиной длительно существующей пароксизмальной активности во время сна.
Нейрофизиологи проводят ЭЭГ-мониторинг сна при наличии следующих показаний:
Процедура показана при наличии у ребёнка аутизма, заикания, задержки психического или речевого развития, нарушениях речевой функции не уточнённой природы.
Подготовка
Ночной видео ЭЭГ-мониторинг в Москве делают нейрофизиологи. Врачи рекомендуют в день исследования разбудить ребёнка на 1,5-2 часа раньше обычного времени пробуждения. В течение дня малыша не надо укладывать спать. С ним нужно играть в активные игры.
Накануне исследования родители с 18.00 часов начинают подготовку ребёнка:
Для ночного мониторинга обычно необходимо приехать в клинику неврологии вечером. Время предварительно оговаривается с врачом функциональной диагностики. В зависимости от того, когда обычно засыпает ребёнок, начинается подготовительная работа. Она включает его адаптацию к новому месту и собственно подготовку к процедуре.
Методика исследования
Для того чтобы выполнить видеомониторинг ночного сна ребёнку, врач функциональной диагностики надевает на голову пациента специальный шлем-шапочку для фиксации электродов. Затем он устанавливает электроды, регистрирующие ЭЭГ. После подготовки к исследованию ожидают, пока малыш заснёт. В это время от родителей требуется большая выдержка и терпение. Созданная вокруг ребёнка спокойная атмосфера позволяет сделать процесс засыпания более физиологичным.
Когда ребёнок засыпает, начинается фаза исследования. Регистрацию ЭЭГ проводят в течение времени, необходимого для записи очень важного момента засыпания, а также двух полных циклов сна. Результаты исследования можно получить на руки во второй половине следующего дня, после того как нейрофизиолог произведёт анализ записи. Родителям вручают заключение по проведенному исследованию с распечаткой наиболее показательных фрагментов записи ЭЭГ для общего представления специалиста, консультирующего в дальнейшем ребёнка.
Дневной и суточный ЭЭГ-мониторинг
Результаты ЭЭГ-видеомониторинга во сне являются ключевыми для установки правильного диагноза, поскольку активность в первой и второй фазах сна даёт наибольший объем информации. Ночное исследование не в состоянии установить причину приступа и его механизм развития. Это фиксируется во время дневного ЭЭГ мониторинга.
Пациент готовится к дневному исследованию так же, как и к ночному ЭЭГ-мониторингу. Дети при правильной подготовке засыпают довольно быстро. Труднее уснуть взрослым пациентам, людям с выраженными нарушениями сна, чувством тревоги, субдепрессивными или депрессивными проявлениями, расстройствами суточных циркадианных ритмов. В этом случае неврологи рекомендуют полную депривацию сна – пациент не спит в течение всей ночи накануне проведения ЭЭГ-мониторинга.
Непосредственно перед началом исследования следует погулять на улице в течение 1-2 часов. В некоторых случаях лечащий врач отменяет противоэпилептические препараты за сутки до проведения ЭЭГ-мониторинга. Это увеличивает вероятность выявления эпилептиформной активности. Пациентам, которые страдают артериальной гипертензией, сахарным диабетом, бронхиальной астмой рекомендуют взять собой постоянно принимаемые лекарственные препараты, так как полная депривация сна может вызвать обострение хронических заболеваний.
Продолжительность дневного видео ЭЭГ-мониторинга – 4 часа. Исследование позволяет контролировать эффективность лечения, анализировать биологическую активность головного мозга во время дневного сна.
Суточный ЭЭГ-мониторинг в Москве
Суточный мониторинг ЭЭГ головного мозга повышает вероятность обнаружения патологических феноменов сравнительно с обычной электроэнцефалографией. Это обусловлено не только фактором времени, но и тем, что пациент имеет возможность совершать привычные для себя действия (читать, смотреть телевизор, спать, общаться с близкими людьми). Они сами по себе могут провоцировать развитие эпилептического приступа.
Суточный мониторинг ЭЭГ выполняют при ЭЭГ-негативных формах эпилепсии (при регистрации стандартной ЭЭГ), ночных приступах или приступах при пробуждении, электрическом эпилептическом статусе медленного сна. Исследование проводят с целью дифференциального диагноза следующих заболеваний:
Исследование показано пациентам, страдающим нарколепсией и диссомнией (нарушением формулы и структуры сна).
Противопоказаний для суточного мониторирования ЭЭГ не существует. Ограничениями являются нарушение коммуникативного поведения пациента, сопутствующая патология (раневая поверхность в точках должного наложения регистрирующих электродов, инфекционные кожные заболевания, педикулёз). Длительность процедуры –18-19 часов. Нейрофизиологи выдают заключение в течение 48 часов.
Сделайте ЭЭГ-исследование в клинике неврологии, позвонив по телефону Юсуповской больницы.