эпендимома grade 2 спинного мозга
Диагностика и лечение пациентов с эпендимомами конечной нити спинного мозга
Общая информация
Краткое описание
Ассоциация нейрохирургов России
ДИАГНОСТИКА И ЛЕЧЕНИЕ ПАЦИЕНТОВ С ЭПЕНДИМОМАМИ КОНЕЧНОЙ НИТИ СПИННОГО МОЗГА (Москва, 2016)
Код МКБ-10 – D33.4
Диагностика
В диагностике эпендимом терминальной нити, как и любых других опухолей центральной нервной системы, важным является клиническое обследование пациента: сбор анамнеза, тщательный неврологический осмотр. Данные осмотра позволяют не только заподозрить опухоль конского хвоста, но и определить локализацию процесса.
Однако более полную информацию о локализации, характере роста, возможной гистологической принадлежности опухоли дают современные методы нейровизуализации, такие как компьютерная томография (КТ) и магнитно-резонансная томография (МРТ)[2,8]. Эти методы являются стандартным этапом диагностики у больных с подозрением на объемное образование спинного мозга или позвоночного канала. На обычных КТ изоденсную ткань эпендимомы сложно отличить от спинного мозга или содержимого позвоночного канала.
Для эпендимом характерно гетерогенное накопление контрастного вещества, что незначительно улучшает визуализацию границ опухоли на КТ.
Медленный рост ЭП в ряде случаев приводит к появлению рентгенологически видимых костных изменений – симптому Эльсберга-Дайка, экскавации задней поверхности тел позвонков [13]. На МРТ эпендимомы визуализируются как объемные образования гетерогенной структуры с дольчатой поверхностью. Гетерогенность сигнала обусловлена наличием кист, петрификатов, участков новообразованных сосудов, кровоизлияний и некроза.
Солидная часть опухоли чаще всего выглядит изо- или гипоинтенсивной на Т1 взвешенных изображениях и гиперинтенсивной – на Т2. Как правило, кисты у ЭП терминальной нити встречаются крайне редко и имеют более интенсивный сигнал по отношению к ликвору на Т1-взвешенных изображениях. Безусловно, золотым стандартом в диагностике ЭП является внутривенное введение контрастного препарата, которое повышает дифференцировку тканей опухоли от окружающих нервных структур спинного мозга. При введении контрастного вещества отмечается умеренное неравномерное его накопление.10
Рекомендация
При деструкции опухолью костной ткани позвонков или крестца рекомендуется выполнить КТ. Последняя необходима для решения вопроса о целесообразности проведения стабилизации патологичных позвоночных сегментов.
Опция
Обзорная спондилография с функциональными пробами (прямая проекция в положении стоя прямо, с наклоном вперед и назад, боковая проекция в положении стоя) – позволяет наиболее полно получить общую характеристику костного строения пояснично-крестцового отдела позвоночника, выявить спондилолистез и гипермобильность (нестабильность) позвоночного сегмента, которая может не выявляться при МРТ, выполняемом в горизонтальном положении.
Не рекомендуется
Выполнять операцию только с целью взятия фрагментов опухоли для выполнения биопсии.
Лечение
Тактика первичного лечения
Пациенты с рентгенологически верифицированной экстрамедуллярной опухолью, локализующейся в области корешков конского хвоста, подразделяются на две группы по клиническим проявлениям. Пациенты первой группы, не имеющие проявлений заболевания (случайная находка при МРТ), проходят наблюдение и повторяют МРТ каждые 6 месяцев в течение 2-3 лет. В случае появления негативной симптоматики МРТ повторяется ранее 6 месяцев. Данного срока, как правило, достаточно для понимания динамики роста опухоли и определения тактики лечения пациента[1].
Пациентам второй группы с впервые выявленной экстрамедуллярной опухолью конского хвоста, в том числе с подозрением на эпендимому терминальной нити, рекомендуется хирургическое лечение – удаление опухоли. Цель операции – радикальное удаление отграниченных опухолей, покрытых капсулой, без включения в строму корешков конского хвоста или структур конуса спинного мозга. В случае с инфильтративно растущими опухолями следует придерживаться максимально щадящего удаления эпендимомы, тем самым исключая риск развития грубого неврологического дефицита у пациента в послеоперационном периоде. Проведение биопсии у данного вида опухолей является нецелесообразным.
Обеспечение операции
Опция
В качестве опции при проведении стабилизирующего этапа при хирургическом лечении с целью повышения безопасности пациента следует рассматривать возможность использования специальных средств интраоперационной нейровизуализации и навигации.
Операция
Вид доступа
Стандарт
Ламинэктомия с медиальной фасетэктомией, гемиламинэктомия
Рекомендация
Ламинотомия у детей. Для осуществления доступа необходимо применять ретракторы для минимально-инвазивной хирургии позвоночника, что позволяет минимизировать доступ и уменьшить ятрогенную травматизацию тканей.
Опция
Применение метода ламинотомии у взрослых.
Микрохирургическая техника
Стандарт
Достаточное вскрытие твердой мозговой оболочки, необходимое для полной визуализации полюсов опухоли.
Удаление инкапсулированной эпендимомы должно осуществляться единым блоком, не прибегая к кускованию опухоли и не повреждая ее фиброзную капсулу.
Если источником роста эпендимомы является конус мозга и проксимальные отделы конечной нити, резекцию следует осуществлять по принципу удаления интрамедуллярных опухолей со срединной миелотомии спинного мозга.
Взятие материала, фрагментов опухоли для осуществления гистологического исследования.
Рекомендация
При удалении опухоли, имеющей рост из конуса спинного мозга, находящиеся на дорсальной поверхности мозга сосуды следует сохранять.
При невозможности визуально определить, включены или нет в строму опухоли фасцикулы, следует прибегнуть к прямой нейрофизиологической стимуляции. При отсутствии ответов фрагмент опухоли коагулируется и пересекается, при положительном ответе следует воздержаться от резекции в угоду сохранения функции.
Опция
Опцией является: применение высокоскоростного бора для выполнения доступа, средств микрохирургической дессекции, материалов для пластики ТМО. При неинкапсулированном росте опухоли для повышения радикальности удаления необходимо использовать ультразвуковой аспиратор.
Послеоперационное ведение
Рекомендации
Шаг 1. Первые сутки после операции
а) Режим: после операции пациент находится в палате пробуждения. После стабилизации гемодинамических показателей и витальных функций пациент переводится в отделение. Как правило, в течение первых суток пациент должен быть активизирован (уровень активизации зависит от состояния пациента);
б) Медикаментозная терапия
• Противоболевая терапия:
Кеторол 10-30 мг в/м 2 раза в день или при появлении боли;
Трамадол (Трамал) 50-100 мг в/м при выраженной боли в области операционной раны
• Антибактериальная терапия (согласно общему плану антибиотикопрофилактики):
Цефазолин 2,0 г в/м х 2 раза в сутки в течение 5-7 дней
• Терапия, направленная на профилактику постоперационного отека каудальных отделов спинного мозга и структур конского хвоста:
Метипред 1000 мг в/в медленно капельно на 400 мл 0,9%-ного р-ра NaCl в течение суток с последующим переходом на введение дексаметазона по схеме, описанной ниже;
Дексаметазона натрия фосфат (Дексазон) 4 мг х 3 раза в сутки в/м в течение 3 суток после операции; 4 мг х 2 раза в сутки в/м в течение 2 суток и 4 мг х 1 раз в сутки в/м до момента выписки пациента из стационара
• В зависимости от состояния пациента, его неврологического и соматического статуса возможно применение дополнительной терапии;
в) Перевязка операционной раны, люмбальная пункция, анализы ликвора (общий, биохимический);
г) Осмотр пациента специалистами: неврологом, урологом (коррекция медикаментозной терапии).
Шаг 2. Ведение пациента в период пребывания в стационаре в раннем послеоперационном периоде
а) Режим: согласно состоянию пациента, возможно проведение реабилитационных мероприятий с первых суток после операции;
б) Медикаментозная терапия (согласно описанию в первом шаге);
в) Перевязка операционной раны выполняется ежедневно;
г) Установка мочевого катетера при нарушении мочеиспускания, очистительные клизмы 1 раз в 3-4 дня при нарушении периодичности дефекации.
Шаг 3. День выписки из стационара (7-9 сутки). Рекомендации
а) Режим: пациент сохраняет ограничительный ортопедический режим до месяца после операции. При необходимости возможно применение специальных корсетов для грудо-поясничного и пояснично-крестцового отделов позвоночника.
б) Терапия:
НПВС, Эторикоксиб (Аркоксиа) – 60 мг х 1-3 раза в сутки per os или мелоксикам (Мовалис) 7,5 мг х 1-4 раза в сутки при болях.
Наблюдение за пациентом в отдаленном послеоперационном периоде
Рекомендация
Пациент с нарушениями функции тазовых органов, помимо обязательного осмотра нейрохирурга и невролога, должен проходить обследования у уролога.
Лечение рецидивов
Рекомендация
При выявлении у пациента рецидива доброкачественной эпендимомы терминальной нити и при условии наличия клинических проявлений заболевания необходимо выполнить повторную операцию по удалению опухоли.
Во время операции по удалению рецидива опухоли выполнение пластики истонченной ТМО практически неизбежно. В раннем послеоперационном периоде необходимо установить люмбальный дренаж на 3-5 суток после операции.
При невозможности проведения радикального удаления опухоли следует выполнить пластику ТМО для создания свободного резервного пространства внутри оболочки для возможного дальнейшего роста опухоли и адекватного ликворотока.
Информация
Источники и литература
Информация
| Коновалов Николай Александрович | Доктор медицинских наук, профессор кафедры нейрохирургии РМАПО, заведующий спинальным отделением ФГАУ «НИИ нейрохирургии им. акад. Н.Н. Бурденко» Минздрава России |
| Кушель Юрий Вадимович | Доктор медицинских наук, ведущий научный сотрудник ФГАУ «НИИ нейрохирургии им. акад. Н.Н. Бурденко» Минздрава России |
| Оноприенко Роман Андреевич | Врач-нейрохирург отделения спинальной нейрохирургии ФГАУ «НИИ нейрохирургии им. акад. Н.Н. Бурденко» Минздрава России; адрес: 125047, Россия, Москва, 4-я Тверская-Ямская ул., д. 16; тел.: +7-916-302-66-41; e-mail: ronoprienko@nsi.ru |
Основные понятия
Стандарт
Общепризнанные принципы диагностики и лечения, которые могут рассматриваться в качестве обязательной лечебной тактики (эффективность подтверждена несколькими рандомизированными исследованиями, метаанализами или когортными клиническими исследованиями).
Рекомендация
Лечебные и диагностические мероприятия, рекомендованные к использованию большинством экспертов по данным вопросам. Могут рассматриваться как варианты выбора лечения в конкретных клинических ситуациях (эффективность подтверждена отдельными рандомизированными исследованиями или когортными клиническими исследованиями).
Опция
Лечебные или диагностические мероприятия, которые могут быть полезны (эффективность подтверждена мнением отдельных экспертов, в отдельных клинических случаях).
Не рекомендуется
Лечебные и диагностические мероприятия, не имеющие положительного эффекта или могущие принести вред (любой уровень подтверждения).
Эпендимома позвоночника: причины, симптомы, лечение
В спинномозговом канале человеческого организма находятся особые клетки центрального нервного аппарата, которые называются эпендимами. Именно из этих клеток впоследствии возникает опухолевое образование (доброкачественное или злокачественное), в процессе
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Данная медицинская патология классифицируется как эпендимома спинного мозга. И, хотя это заболевание не в состоянии затронуть работу большинства внутренних органов, оно может поражать абсолютно любую область спины и спинного мозга. Наиболее часто эпендимома возникает в черепной ямке, как правило, это задняя часть, и, собственно, в области спинного мозга в процессе развития онкологического новообразования.
Причины возникновения
На сегодняшний день конкретных основополагающих факторов, способствующих появлению спинномозговой опухоли, не существует. Известно лишь, что в большинстве случаев эпендимомы спины обнаруживается специфический вирус, однако, его прямое влияние на развитие патологического процесса изучено плохо и ничем не подтверждено. Тем не менее, современная медицина выделяет некоторые основные причины развития заболевания, относящиеся к группе риска:
Классификация заболевания
Эпендимому позвоночника условно разделяют на несколько основных видов. К примеру, эпендимома дифференцированного типа представляет собой злокачественное новообразование, которое отличается стремительным развитием раковых клеток и распространением метастазы. Существует еще истинная форма заболевания, которая в большинстве случаев локализуется в области желудочков мозга. При паппилярной форме эпендимомы развиваются доброкачественные клетки.
Признаки заболевания
Как правило, проявления эпендимомы напрямую зависят от места расположения очага воспаления. При поражении позвоночника симптомы практически не отличаются от признаков других заболеваний спины: выраженная боль в спине, нарушение работы кишечника и проблемы с мочеиспусканием, отсутствие чувствительности и некоторые другие. Следует принимать во внимание, что по мере разрастания доброкачественного или злокачественного новообразования постепенно повышается и интенсивность болевого синдрома.
Лечение болезни
Наиболее эффективным методом лечения эпендимомы спинного мозга является хирургическое вмешательство. Однако операция назначается лечащим врачом только в тех ситуациях, когда она не представляет угрозу жизни пациента. В таких ситуациях обычно назначается медикаментозная терапия. В процессе хирургического вмешательства необходимо удалить максимально возможное количество раковых клеток, не повредив при этом здоровые ткани, так как даже малейшая ошибка и как следствие операционная травма, может обернуться печальными последствиями, включая летальный исход.
Нужно отметить, что даже при использовании высокоточного современного оборудования не всегда удается удалить всю опухоль – определенная часть дееспособных раковых клеток остается. Для их дальнейшего уничтожения применяется химический и лучевой метод терапии. При этом курс такого лечения в сочетании с медикаментозной терапией может длиться достаточно долгое время – на протяжении нескольких лет.
Эпендимома grade 2 спинного мозга
Mobile Menu RU
Mein Menu RU
О самых распространенных и редких видах эпендимомы
Что такое эпендимома и особенности ее локализации
Эпендимальные опухоли имеют тенденцию расти относительно медленно и смещаться, а не проникать в прилегающие ткани головного или спинного мозга. При лечении эпендимомы за границей их описывают как пластические, потому что они растут вне желудочка через пути наименьшего сопротивления в мозге. Некоторые эпендимомы, особенно расположенные в задней ямке, распространяются на другие части головного или спинного мозга через спинномозговую жидкость.
В одном исследовании дальнейшее распространение произошло примерно у 13% пациентов. Однако в целом распространение опухоли (метастазирование) вне ЦНС, например, в легкие и / или лимфоузлы, происходит исключительно редко. Эпендимомы, рецидивирующие после лечения, имеют тенденцию отрастать локально (в месте исходного первичного появления или рядом с ним), не распространяясь на другие участки.
Виды эпендимомы
Существуют разные виды эпендимом. Некоторые из них растут довольно медленно, а другие быстро. Тем не менее, поскольку 
Согласно классификации опухолей Всемирной организации здравоохранения (ВОЗ), существует четыре вида эпендимальных опухолей, некоторые из них редкие, другие более распространены.
Миксопапиллярная эпендимома 1 класс (I степень ВОЗ)
Относится к медленно растущим новообразованиям. Этот вид эпендимом относительно редко встречается у детей и чаще развивается в нижней части позвоночника, а не в головном мозге. При лечении рака мозга за границей у взрослых пациентов этот вид уже был хорошо изучен и не вызывает затруднений при разработке терапевтической программы.
Субэпендимома (1 класс, I степень ВОЗ)
Эпендимомы (2 класс, II степень ВОЗ)
Анапластическая эпендимома (3 класс, III степень ВОЗ)
Является наиболее быстро растущим типом эпендимальной опухоли, что говорит о ее менее благоприятном прогнозе. Обычно такие новообразования поражают заднюю часть мозга. Тем не менее, существуют неопределенности и противоречия в отношении микроскопических характеристик, которые отличают анапластическую форму эпендимомы от классической (более низкой степени) эпендимомы.
Следует учесть, что разрыв между опухолями II и III степени не всегда может быть четко определен. Следовательно, эта классификация не используется для прогнозирования поведения отдельной опухоли. Однако в какой-то мере степень (класс) агрессивности и положение эпендимомы дают врачам представление о том, как может развиваться опухоль.
Причины и симптомы развития эпендимомы
Врачи, занимающиеся лечением рака в Израиле, как и онкологи во всем мире в целом, пока что окончательно не установили причин возникновения эпендимомы, но исследования в этой области продолжаются. На сегодняшний день выявлено, что у небольшого числа людей эпендимома связана с наследственным (генетическим) состоянием, называемым нейрофиброматозом типа 2 (NF2).
Признаки развития эпендимомы
Большинство видов эпендимом растут медленно, поэтому симптомы могут развиваться постепенно в течение многих месяцев и напрямую зависеть от места локализации:
Опухоль в мозге может вызывать другие симптомы:
В больницах Израиля особое внимание уделяется не только лечению, но и облегчению симптомов заболевания.
Прогнозы при эпендимоме
Степень хирургической резекции опухоли и возраст пациента обычно считают ключевыми факторами при составлении прогноза для детей и взрослых с диагнозом эпендимома. Однако неясно, являются ли локализация опухоли и ее микроскопические характеристики также прогностическими показателями.
5-летняя выживаемость пациентов после операции по удалению опухоли составляет:
Это связано с тем, что большинство пациентов с неполным удалением опухоли испытывают ее рецидив. Пациенты с остаточной опухолью также более чем в 5 раз чаще страдают от распространения опухоли через спинномозговую жидкость.
У маленьких пациентов (до 4 лет) прогноз хуже:
Прогнозы у пациентов старше 4 лет также зависят от возможности полного хирургического удаления опухоли. Выживаемость после полной резекции и последующей лучевой терапии составляет:
После частичного удаления опухоли можно достичь выживаемости 30-40%.
Микроскопическое исследование опухоли также не может дать надежных данных при определении долгосрочного прогноза. В исследовании почти 300 случаев выживаемость пациентов с классической эпендимомой заметно не отличалась от пациентов с ее анапластическим (полноценным) вариантом.
Если пациенты страдают от рецидивирующей эпендимомы, то будут оценены возможности для другой операции и / или лучевой терапии. Существует доказательство того, что специальные методы облучения могут увеличить среднюю выживаемость. Рецидивирующие эпендимомы также чувствительны к химиотерапии, поэтому такая форма лечения может улучшить исход для пациентов с рецидивом.
Стоимость лечения в Израиле, как и в других странах, формируется из многих факторов: используемых методов и лекарств, характеристик самого образования, а также состава команды специалистов, занимающихся эпендимомой. Однако прогнозы будут существенно лучше при обращении именно к онкологам международного уровня.
Эпендимома
Что такое эпендимома?
Эпендимома — это опухоль головного и спинного мозга. Она является третьей по распространенности злокачественной опухолью головного мозга у детей. В США ежегодно регистрируется 200 новых случаев эпендимомы у детей.
Чаще всего эпендимомы возникают у детей младше 5 лет, однако они могут развиваться в любом возрасте.
Эпендимомы развиваются из клеток, выстилающих заполненные жидкостью желудочки головного мозга и центрального канала спинного мозга.
Около 75% эпендимом у детей возникает в области задней черепной ямки головного мозга, однако они могут развиваться и в других областях центральной нервной системы (ЦНС). В зависимости от расположения, опухоли могут поражать различные части ЦНС:
Лечение эпендимомы предполагает проведение хирургической операции для удаления максимального количества опухолевых клеток. Вместе с хирургической операцией часто применяют лучевую терапию, чтобы уничтожить оставшиеся раковые клетки. Кроме того, до или после хирургической операции может применяться химиотерапия.
Коэффициент выживаемости детей с эпендимомой составляет 50–70%. Прогноз зависит от расположения опухоли, размера той части опухоли, которая может быть удалена хирургическим путем, и особенностей опухолевых клеток. Врачи узнают все больше о биологии и молекулярных особенностях эпендимомы. Эта информация может быть полезной для предсказания возможной реакции опухоли на лечение.
Эпендимома может рецидивировать после лечения, и часто для контроля рецидивов детям требуется длительное наблюдение.
Факторы риска и причины возникновения эпендимомы
Большинство эпендимом возникает у грудных детей и детей младше 5 лет.
С развитием эпендимомы связаны определенные изменения в генах и хромосомах опухолевой клетки. Чаще всего причина этих генетических изменений неизвестна.
Для некоторых детей может существовать повышенный риск развития опухолей головного мозга, в том числе эпендимомы, из-за наличия нейрофиброматоза 2 типа (NF2), редкого врожденного патологического состояния.
Симптомы эпендимомы
Признаки и симптомы эпендимомы у детей зависят от нескольких факторов, включая размер опухоли, ее расположение, возраст и стадию развития ребенка.
Возможные симптомы эпендимомы:
Диагностика эпендимомы
Медицинский осмотр и изучение истории болезни помогают врачам получить сведения о симптомах, общем состоянии здоровья, перенесенных заболеваниях и факторах риска.
В ходе неврологического обследования оцениваются различные аспекты работы мозга: память, зрение, слух, мышечная сила, равновесие, координация и рефлексы.
Обнаружить опухоль помогают методы диагностической визуализации. Основным методом визуализации, который обычно используется для оценки эпендимомы, является магнитно-резонансная томография (МРТ) головного и спинного мозга. Кроме того, МРТ проводится после хирургической операции, чтобы удостовериться, что опухоль удалена полностью.
Чтобы посмотреть, есть ли опухолевые клетки в спинномозговой жидкости, врачи могут назначить люмбальную пункцию.
Для диагностики эпендимомы выполняют биопсию. При биопсии хирургическим путем извлекают небольшой образец опухоли. Морфолог изучает образец ткани под микроскопом, чтобы определить конкретный тип и степень злокачественности эпендимомы.
Определение степени злокачественности и стадии развития эпендимомы
Эпендимомы идентифицируются по их внешнему виду под микроскопом. Обычно их классифицируют как опухоли I, II или III степени. Чем сильнее изменения внешнего вида клеток, тем выше степень злокачественности. У детей обычно диагностируют эпендимомы II (классическая эпендимома) или III (анапластическая эпендимома) степени.
Для определенных типов опухоли, как правило, характерен более благоприятный исход, чем для других. Тем не менее, другие факторы также оказывают влияние на лечение и прогноз.
| Подтипы опухоли на основе результатов гистологического исследования | |
|---|---|
| I степень | Субэпендимома Миксопапиллярная эпендимома |
| II степень | Классическая эпендимома (включает папиллярную, светлоклеточную и таницитарную эпендимому) |
| III степень | Анапластическая эпендимома |
Прогноз при лечении эпендимомы
Общая 10-летняя выживаемость для детей с эпендимомой составляет около 50–70%. Прогноз зависит от многих факторов. При некоторых типах эпендимомы вероятность долгосрочного выживания выше. Однако могут возникнуть поздние рецидивы или повторное проявление заболевания (более чем через 5 лет).
На вероятность излечения влияет:
Ученые узнают все больше о молекулярных типах эпендимомы. Новые данные помогают врачам понять, почему опухоли в определенных частях головного мозга или опухоли, развивающиеся в определенном возрасте, лучше поддаются лечению. Для прогнозирования риска и планирования лечения врачи применяют молекулярную классификацию опухоли.
Конкретные изменения молекулярных или генетических характеристик опухолевых клеток могут рассматриваться как факторы высокого риска. Эпендимомы высокого риска включают в себя опухоли задней черепной ямки с дополнительными копиями хромосомы 1q (добавка 1q).
Врачи могут также проверять наличие других молекулярных изменений, в том числе:
Определенные особенности опухоли затрудняют лечение заболевания. При планировании лечения врачи учитывают молекулярные профили опухолей.
Эпендимому трудно вылечить без удаления опухоли хирургическим путем. Если опухоль нельзя удалить полностью или она рецидивирует, долгосрочный прогноз обычно неблагоприятный.
Лечение эпендимомы
Лечение эпендимомы обычно включает в себя хирургическую операцию с последующей фокусной лучевой терапией. Некоторым пациентам могут назначать химиотерапию. Метод лечения зависит от типа и расположения опухоли, возраста ребенка, а также от того, диагностирована ли опухоль впервые или рецидивирует.
Хирургическая операция для удаления максимального количества клеток опухоли — основной метод лечения эпендимомы. Ее цель — тотальная резекция (полное удаление) опухоли. Однако полное удаление опухоли не всегда возможно из-за риска повреждения структур мозга.
Риски хирургического вмешательства зависят от размеров опухоли и конкретной области головного мозга. Возможные осложнения включают в себя повреждение структур головного мозга, контролирующих движение мышц, речь, глотание или слух.
Для пациентов с определенными опухолями I степени хирургическое вмешательство само по себе может быть достаточно эффективным методом лечения (в зависимости от типа опухоли, ее расположения и объема резекции). Некоторым пациентам могут назначить курс химиотерапии и вторую операцию для большего удаления опухоли.
После хирургической операции на эпендимоме обычно проводится лучевая терапия, за исключением грудных детей. Предпочтительным методом является фокусная лучевая терапия опухоли и небольшого участка здоровой ткани. Доза и объем лучевой терапии зависят от типа опухоли, ее расположения и распространения заболевания на другие области. Поскольку эпендимома не так хорошо отвечает на химиотерапию, для детей старше 1 года применяется лучевая терапия.
Химиотерапию часто применяют наряду с фокусной лучевой терапией и хирургической операцией. Для того чтобы сделать удаление опухоли более безопасным и полным, перед хирургическим вмешательством может использоваться химиотерапия. У очень маленьких детей, особенно у младенцев до 1 года, химиотерапия может проводиться для отсрочки лучевой терапии до момента, когда ребенок подрастет. План химиотерапии будет зависеть от таких факторов, как распространение заболевания и молекулярные особенности опухоли. Для лечения эпендимомы применяют комбинацию химиотерапевтических препаратов. При этом обычно используются такие препараты:
Также могут использоваться другие химиопрепараты.
Детям с рецидивом заболевания после первичной хирургической операции и лучевой терапии может быть предложено лечение в рамках клинического исследования. На данный момент нет успешных стандартных методов лечения рецидивирующей эпендимомы. Клинические исследования включают в себя использование препаратов иммунотерапии, направленных на активацию иммунной системы для борьбы с раком, и таргетной терапии, воздействующей на конкретные белки в опухолевых клетках.
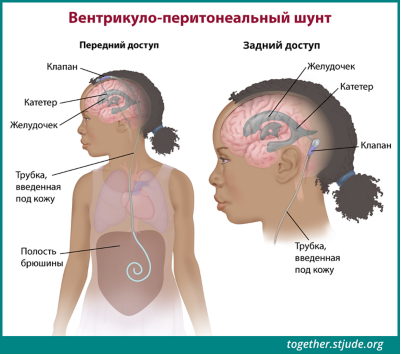
У некоторых детей с гидроцефалией, вызванной эпендимомой, в головной мозг может устанавливаться шунт для предотвращения накопления спинномозговой жидкости. Шунт — это небольшая трубка, отводящая спинномозговую жидкость из области головного мозга.
Шунт — это небольшая трубка, отводящая спинномозговую жидкость, чтобы предотвратить ее накопление.
В современных подходах к лечению эпендимомы, основанных на оценке риска, пациенты классифицируются с учетом специфических особенностей опухоли и прогнозируемого исхода. Врачи принимают во внимание следующие факторы:
Цель подхода, основанного на оценке риска, заключается в обеспечении излечения при одновременном снижении риска побочных эффектов лечения. Для пациентов с низким риском терапия меньшей интенсивности может снизить выраженность долгосрочных проблем, вызванных облучением и химиотерапией. Для пациентов с высоким риском более интенсивная терапия может повысить вероятность излечения.
Оказание паллиативной помощи и поддержка реабилитологовпсихологов и социальных работников может помочь пациентам и их семьям ослабить симптомы, повысить качество жизни и принимать решения по уходу за пациентом.
Жизнь после эпендимомы
Бывшим пациентам необходимо проходить регулярное наблюдение и процедуры диагностической визуализации, а также сдавать анализы, чтобы отслеживать возможные рецидивы или прогрессирование заболевания. В зависимости от вида опухоли, ответа на лечение и индивидуальных потребностей пациента, врач составит график обследований.
Поздний рецидив эпендимомы более распространен по сравнению с некоторыми другими типами рака. У большинства пациентов рецидив происходит в течение 5 лет после постановки диагноза. Однако эти опухоли могут рецидивировать и по прошествии пяти лет.
Обычный график последующего наблюдения:
Пациенты, перенесшие опухоли ЦНС, подвержены риску возникновения таких проблем, как нарушение когнитивных функций, потеря слуха, нарушения сна, гормональные нарушения, инсульт и вторичный рак. Они могут быть вызваны самой опухолью или развиваться как долгосрочные или отдаленные последствия лечения. Регулярные медицинские осмотры и обследования необходимы, чтобы выявить возможные проблемы со здоровьем, которые могут развиться спустя годы после терапии.